La sífilis, enfermedad infecciosa causada por el Treponema pallidum, ha sido descrita como la gran simuladora de la medicina, especialmente en su estadio secundario1. Lejos de ser un tópico restringido a la era preantimicrobiana, esta enfermedad constituye en la actualidad un problema de salud pública, con 7,1 millones de casos nuevos al año en adultos en el mundo2. Esto exige tenerla en consideración como parte del diagnóstico diferencial ante numerosas manifestaciones clínicas, muchas de ellas compartidas con enfermedades reumatológicas sistémicas, como el lupus y la enfermedad de Still, entre otras.
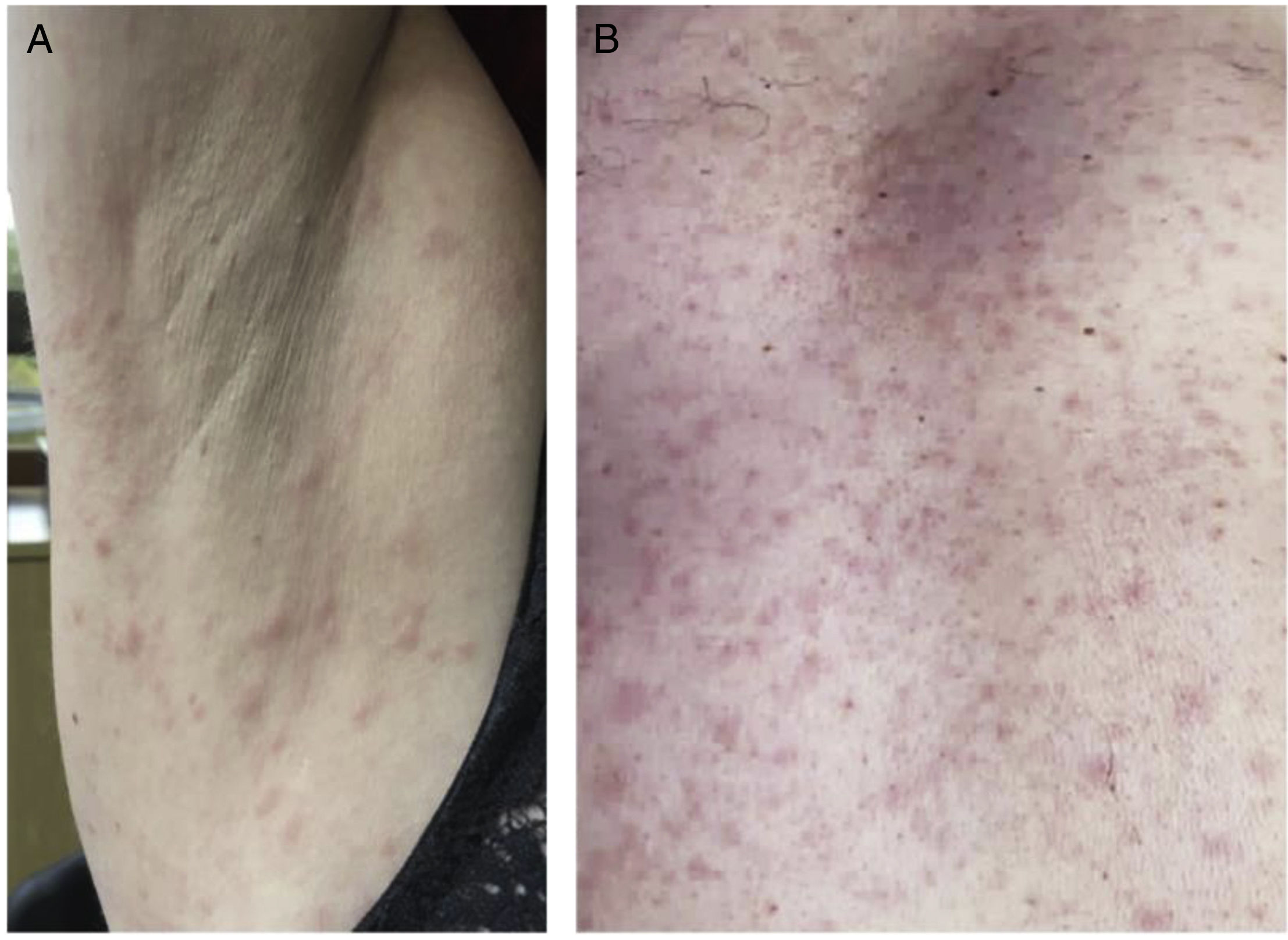
Se presenta el caso de una mujer de 42 años, con una hermana con artritis reumatoidea, que consultó por 2meses de poliartralgias de pequeñas y grandes articulaciones, asociadas a odinofagia, episodios de sensación febril no cuantificada y exantema maculopapular en tórax, abdomen y miembros superiores, sin compromiso palmoplantar, dolor ni prurito. Al examen físico, solo destacaba el exantema descrito (fig. 1A). El hemograma presentaba leucocitos de 6.900/mm3, recuento de linfocitos de 1.104/mm3 y una velocidad de eritrosedimentación en 63mm/h. El resto de los exámenes generales fue normal. Los anticuerpos antinucleocitoplasmáticos (ANA) fueron positivos (1/80 con patrón homogéneo), con anti-ENA, anti-ADN, factor reumatoideo y anticitoplasma de neutrófilos negativos, además de complementos C3 y C4 normales.
A pesar de negar factores de riesgo, se solicitó VDRL, que resultó positivo (1/64), al igual que el MHA-TP. VIH, VHB y VHC fueron negativos. Recibió penicilina benzatina (2,4 millones UI) en monodosis, con excelente respuesta clínica.
Otro caso es el de un varón de 63 años, con una hermana con nefropatía lúpica, que consultó por 2meses de exantema papular en tronco y miembros superiores, con compromiso de palmas, asociado a episodios de sensación febril no cuantificada. También refirió poliartralgias de pequeñas y grandes articulaciones, leve edema de miembros inferiores y odinofagia. Al examen físico destacaba exantema (fig. 1B), leve edema blando en ambas piernas, adenopatías cervicales indoloras y 2úlceras orales, una en el paladar duro y otra en el borde lateral derecho de la lengua. En el hemograma, los leucocitos eran de 6.200/mm3, el recuento de linfocitos de 1.099/mm3 y tenía una velocidad de eritrosedimentación de 37mm/h. El resto de los exámenes generales fue normal. Los anticuerpos ANA fueron positivos 1/640 patrón granular, con anti-ENA, anti-ADN, factor reumatoideo y anticitoplasma de neutrófilos negativos, además de complementos C3 y C4 normales.
A pesar de negar conductas sexuales de riesgo, se solicitó VDRL, que resultó positivo (1/64), al igual que el MHA-TP. VIH, VHB y VHC fueron negativos. Recibió penicilina benzatina (2,4 millones UI) en monodosis, con excelente respuesta clínica.
Tras 1-2meses de la lesión sifilítica primaria, que puede pasar desapercibida, surgen las manifestaciones secundarias derivadas de la diseminación hematógena del Treponema pallidum. Estas pueden incluir fiebre, exantema, odinofagia, adenopatías, poliartralgias o artritis, lesiones en mucosas, alopecia, hepatitis y compromiso renal, entre otras3. El exantema, presente en más del 80% de los pacientes, se caracteriza por ser no pruriginoso y comprometer todo el cuerpo, incluidas palmas y plantas, lo cual se considera una clave para la sospecha clínica. Suele ser maculopapular, simétrico y, en ocasiones, hasta descamativo, similar a placas psoriásicas4. El diagnóstico de sífilis secundaria se confirma con un VDRL positivo y pruebas treponémicas, como el MHA-TP. Respecto al tratamiento, existe consenso en el esquema de monodosis con penicilina benzatina 2.400.000 UI5.
Los casos descritos presentan varias similitudes. Ambos consultaron en primera instancia a reumatología y tenían antecedentes familiares de enfermedades autoinmunes. La clínica fue muy similar, al igual que la presencia de un recuento linfocitario en el límite inferior, situación no acorde con la literatura, en la que generalmente se describe linfocitosis, excepto cuando se presenta en pacientes con VIH, en quienes predomina la linfopenia6. Ambos pacientes presentaron un ANA positivo, situación que puede ocurrir en enfermedades infecciosas, sobre todo en la tuberculosis y la sífilis7. El hecho de que hasta el 24% de los pacientes con lupus puedan presentar VDRL falsamente positivo puede hacer aún más difícil el diagnóstico diferencial8.
En conclusión, ambos cuadros presentan características clínicas de enfermedades autoinmunes sistémicas, como el lupus y la enfermedad de Still, especialmente por las poliartralgias y el exantema asociado a fiebre y úlceras orales. Por ello, la sífilis secundaria siempre debe estar presente en el diagnóstico diferencial de enfermedades que parecen ser de etiología reumatológica.
FinanciaciónNinguna.
Conflicto de interesesEl autor declara no tener conflictos de interés.