La infección por COVID-19 altera principalmente la función pulmonar, aunque también se han reconocido manifestaciones extrapulmonares. Hasta el momento se sabe que una de las complicaciones cardiovasculares más comunes asociadas al COVID-19 es la pericarditis, que puede presentarse en su severidad extrema con taponamiento cardiaco, el cual puede tener un desenlace fatal si no es reconocido y tratado a tiempo. En el actual reporte de caso describimos el caso anecdótico de una paciente de 39 años, sin antecedentes patológicos de importancia, quien previamente ha recibido 2 dosis de ARNm-1273 para SARS-CoV-2 con la última dosis aplicada al menos 3 meses después de un cuadro clínico compatible con taponamiento cardiaco secundario a pericarditis por SARS-CoV-2; su evolución fue satisfactoria tras drenaje por videotoracoscopia del líquido pericárdico, así como uso de colchicina.
COVID-19 infection mainly alters lung function, although extrapulmonary manifestations have also been recognized. Up to now, it is known that one of the most common cardiovascular complications associated with COVID-19 is pericarditis, which can present at its extreme severity with cardiac tamponade, which can have a fatal outcome if it is not recognized and treated in time. In the current case report, we describe the anecdotal case of a 39-year-old patient, with no significant pathological history, who has previously received 2 doses of mRNA-1273 for SARS-CoV-2 with the last dose applied at least 3 months after a clinical picture compatible with cardiac tamponade secondary to pericarditis due to SARS-CoV-2, its evolution was satisfactory after drainage by video-assisted thoracoscopy, as well as use of colchicine.
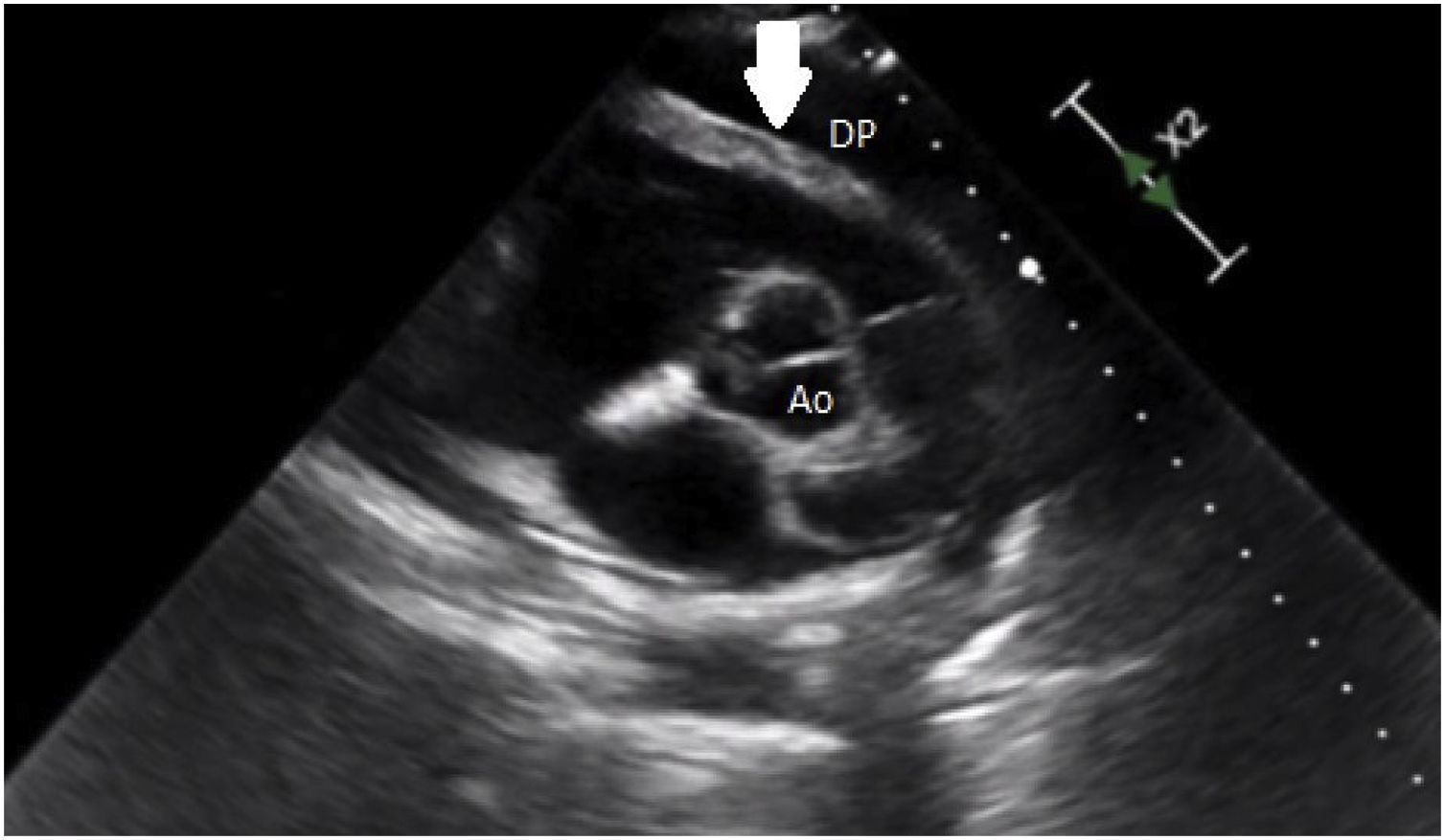
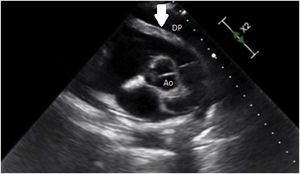
Paciente de 39 años, afroamericana, sin antecedentes patológicos, con vacunación frente a SARS-CoV-2 con 2 dosis de ARNm-1273 (ultima dosis aplicada al menos 3 meses antes de la descripción del caso). Ingresó al servicio de urgencias el día 26/12/21 por cuadro clínico de 5 días de evolución consistente en malestar general, mialgias, hipertermia no cuantificada y una deposición diarreica no disentérica, con registro de 2 episodios de síncope asociado a epigastralgia lo que motiva la consulta al servicio de urgencias. Al ingreso se registra una paciente con taquicardia (117lpm) acompañada de hipertensión arterial (154/103mmHg), no hay registro de fiebre ni alteración del patrón respiratorio y la saturación de oxígeno es normal (99% con FiO2 al 0,21). Al examen clínico se encuentra dolor epigástrico así como ingurgitación yugular grado iii; se realizó electrocardiograma, encontrando ritmo sinusal, sin cambios en la repolarización ventricular; se tomaron biomarcadores cardiacos, encontrando troponina i elevada (0,089ng/L); se hace control de troponina i con ligero ascenso (0,091mg/L); se realizó ecocardiograma transtorácico, encontrando derrame pericárdico en región anterior de 22mm, con compromiso de llenado en cavidades derechas y variación de flujo mitral mayor al 25%, resultando en un cuadro de taponamiento cardiaco (fig. 1). Por todo ello se realizó pericardiotomía por videotoracoscopia, y los hallazgos indican saco pericárdico tenso, con salida de 450ml de líquido claro, sin observar zonas de implantaciones sugestivas de patología infiltrativa; el análisis citoquímico del líquido pericárdico reporta características de trasudado de predominio linfocitario (tabla 1).
Análisis citológico y citoquímico que indica la presencia de un trasudado linfocitario, sin aislamiento microbiológico en medios de cultivo tradicional para hongos, micobacterias y bacterias
| Citológico | Gram de líquido pericárdico: no se observan bacteriasEritrocitos 1000, leucos 151, neutrófilos 30, linfocitos 70, monocitos 0, eosinófilos 0Fondo proteinaceo con ocasionales células inflamatorias tipo polimorfonucleares y linfocitos, no se observan células neoplásicas |
| Citoquímico | Glucosa 122, proteínas: 5,1g/dl, albumina 3,4g/dl, LDH: 247U/L |
| Cultivos | Cultivo para hongos, micobacterias y bacterias: negativo |
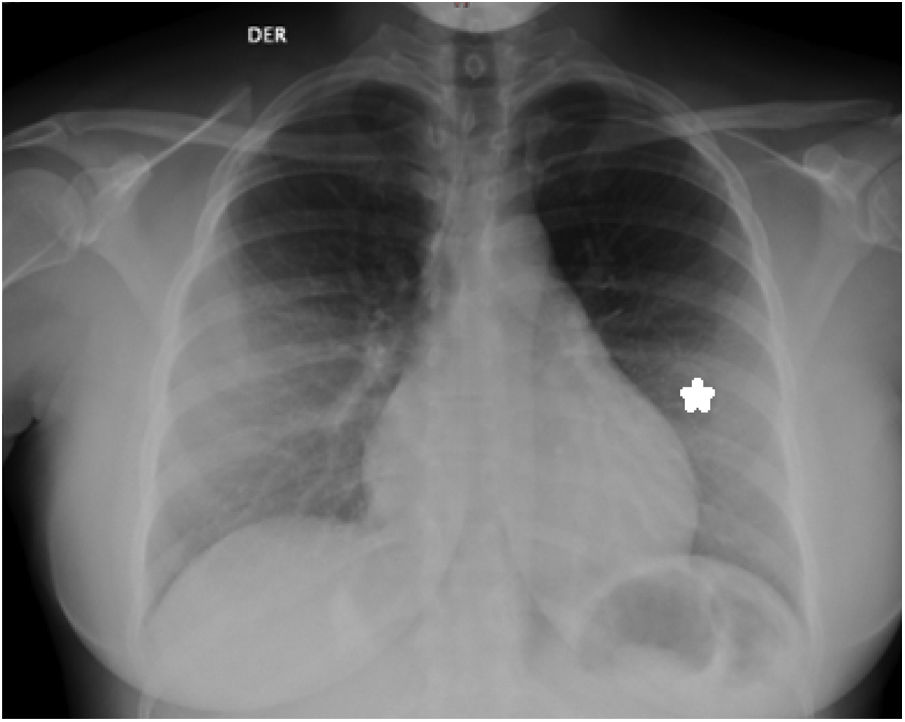
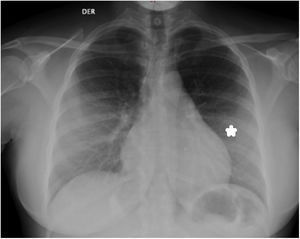
La evolución clínica posterior a la intervención es adecuada, con estabilidad hemodinámica y sin complicaciones por recurrencia, el tubo de drenaje se mantuvo durante 4 días. En el estudio etiológico, se consideró las características clínicas de la paciente, la bioquímica del líquido pericárdico, las características intraoperatorias de la intervención, los estudios de laboratorio y la histopatología (tabla 2). Se descartó etiología autoinmune, oncológica, infecciosa (bacteriana/micótica), falla cardiaca o de origen metabólico; en este contexto se consideró altamente probable la etiología viral. Debido a la situación epidemiológica actual de la región (pico de presentación de casos con infección por SARS-CoV-2) sumado a que en la radiografía de tórax llevada a cabo para evaluar la posición de la sonda pleural se observa incremento en la trama vascular (fig. 2), se sospechó infección por SARS-CoV-2, ante lo cual se realizó prueba de amplificación isotérmica de ácidos nucleicos destinada a la identificación de SARS-CoV-2, por hisopado nasofaríngeo el día 27/12/2021 con resultado positivo. Debido a que no requirió oxigeno suplementario, no se decidió suministrar esteroide sistémico y se definió manejo con colchicina por 3 meses. La evolución clínica fue adecuada y egresó 9 días tras inicio de su atención.
Reporte de biopsia de pericardio que descarta patología infiltrativa, infecciosa o infiltrado inflamatorio que indique etiología autoinmune. El reporte del perfil reumatológico muestra unos ANA débilmente positivos que en ausencia de contexto clínico de autoinmunidad pierden su valor diagnóstico
| Biopsia pericardio | - Focos de fibrosis, no se observan granulomas, necrosis, microorganismos ni infiltrado inflamatorio |
| Perfil reumatológico | - C4: 0,23; C3: 1,124- Factor reumatoide: 10,1 negativo- ANA 1:80 –moteado fino- Anticuerpos anticardiolipina IgM e IGG: negativos- Anticuerpos anti-MPO 1,2- Anticuerpos anti-PR3 1,3 |
Se sabe que la COVID-19 es una enfermedad de predominio respiratorio, siendo los pulmones los órganos principalmente afectados; sin embargo, también se han reportado manifestaciones extrapulmonares debido a que el receptor de angiotensina 2 que a su vez es usado por el virus de SARS-CoV-2 para el ingreso celular, se encuentra expresado en múltiples tejidos extrapulmonares (tales como los cardiomiocitos, fibroblastos cardiacos y endotelio vascular)1. El ingreso del virus a nivel intracelular activa vías de señalización molecular que dan inicio a la activación de respuesta inflamatoria local que hace plausible la presentación del daño a nivel de tejidos extrapulmonares2. El daño indirecto puede ser mediado por el síndrome de liberación de citoquinas en el que la liberación de estas citoquinas y quimiocinas inflamatorias tales como el factor de necrosis tumoral alfa, IL-6, IL-1 β y la proteína quimioatrayente de monocitos-1, provoca miopericarditis, taponamiento cardiaco, TEP y síndrome coronario agudo3.
Los estudios han demostrado que las complicaciones cardiovasculares asociadas con COVID-19 más comunes son: infarto del miocardio, complicaciones microembólicas, daño miocárdico, arritmias, falla cardiaca, vasoespasmo coronario, cardiopatía por estrés, pericarditis y miocarditis4. Aunque se conoce poco de la miocarditis causada por COVID-19, hasta la fecha se han registrado varias series de caso con complicaciones que pueden llevar al taponamiento cardiaco, incluso en ausencia de síntomas respiratorios4 al igual que el presente caso reportado.
Si bien la pericarditis y la miocarditis pueden tener diversas etiologías, entre estas las que destacan son las infecciosas, neoplásicas, metabólicas, inmunológicas o idiopáticas4; para el caso actual se descartaron con los estudios convencionales la etiología infecciosa (bacteriana y fúngica), neoplásica, metabólica e inmunológica. Adicionalmente se debe realizar un diagnóstico diferencial con miocarditis posvacunal debido a que desde abril de 2021 el CDC (Centros para control y prevención de enfermedades) ha visto un aumento en los reportes de caso de pacientes con pericarditis y miocarditis después de la vacunación contra el SARS-CoV-2, especialmente para vacunas basadas en ARNm tales como Pfizer y moderna (en el presente caso la paciente ha sido vacunada con moderna) particularmente en adolescentes/adultos jóvenes que reciben la segunda dosis; al parecer esta reacción posvacunal es generada por los altos niveles de reactogenicidad e inmunogenicidad posvacunal en este grupo etario5. Para realizar este diagnóstico diferencial en el presente caso clínico se debe mencionar que desde, una perspectiva epidemiológica, es menos probable una miocarditis posvacunal (6 veces inferior) frente a una miocarditis viral por infección SARS-CoV-26,7; a su vez, la presentación de miocarditis posvacunal es significativamente mayor en el género masculino en las edades de 18 a 24 años7. Pero sin duda lo que descarta la reacción posvacunal para el caso clínico actual es el hecho de que la paciente recibió la segunda dosis de ARNm-1273 con al menos 3 meses de antelación del cuadro clínico descrito por lo que se encuentra fuera de la definición de reacción posvacunal propuesta por las sociedades científicas que la describen durante los primeros 7 días6,8,9.
No fue posible documentar mediante amplificación de secuencia genética la presencia de SARS-CoV-2 en líquido pericárdico como anecdóticamente se han reportado10, debido a que para la fecha del caso la prueba no había sido validada para toma en líquido pericárdico. Sumado a lo anterior se anota que la miocarditis y pericarditis viral obedece principalmente a desregulación inmune tanto de las células B y como en las células T, y no tanto a invasión directa del virus, por ende las pruebas de detección viral en el líquido pericárdico son poco sensibles y aun en la actualidad se desconocen estudios que reporten la sensibilidad o valor predictivo positivo de las pruebas de detección viral en el liquido pericárdico, por lo cual su positividad refuerza la posibilidad de que la etiología del derrame pericárdico sea secundario a infección por SARS-CoV-2; sin embargo, su negatividad no descarta la posibilidad diagnóstica, por lo cual el enfoque en la actualidad se basa en el cuadro clínico, las pruebas con amplia validación para la detección de la infección por SARS-CoV-2 y el descarte de otras etiologías con métodos convencionales. Para el caso clínico actual es importante anotar que el curso clínico, la prueba molecular del hisopado nasal sumado a los estudios de laboratorio/patología del líquido pericárdico muestran una fuerte sospecha de miopericarditis por SARS-CoV-2, complicado por la presentación de taponamiento cardiaco.
El caso actualmente presentado suma una descripción más, de una paciente con miopericarditis como complicación extrapulmonar por COVID-19, con criterio de gravedad dada la presentación por taponamiento cardiaco en ausencia de síntomas respiratorios. Es novedoso que un caso con reporte de taponamiento cardiaco se presente en una paciente joven, sin antecedentes personales de importancia y con el antecedente de esquema de vacunación con 2 dosis de ARNm-1273 para SARS-CoV-2, la última dosis aplicada con al menos 3 meses de antelación previo a la presentación del cuadro clínico; en la búsqueda de la literatura hasta la actualidad es el primer caso descrito con este grado de severidad en la presentación clínica, en una paciente sin historial personal de importancia, con esquema de vacunación con ARNm-1273 de 2 dosis.
Frente al tratamiento, se debe mencionar que la realización de pericardiotomía a través de la ventana pleuro-pericárdica permitió evitar complicaciones cardiovasculares mayores debido a la liberación oportuna de la presión en el saco pericárdico antes del colapso circulatorio; asimismo evitó recidivas en la acumulación del derrame pericárdico y permitió la toma de estudios para descartar los diagnósticos diferenciales (biopsia y muestras para análisis del líquido pericárdico) todo lo anterior, sin registro de complicaciones derivadas del procedimiento. El tratamiento médico posterior se realizó con colchicina como se han descrito en otras series de casos3; no se registraron otras complicaciones derivadas de la intervención/hospitalización en su historial clínico, obteniendo un resultado satisfactorio.
ConclusiónNuestro caso demuestra la posible presentación de taponamiento cardiaco secundario a miopericarditis por COVID-19, incluso en personas sin antecedentes médicos de importancia y con vacunación por ARNm-1273 con 2 dosis. Son necesarios estudios estadísticos más consistentes para definir la protección conferida por la vacunación y la dosis de refuerzo frente a la posibilidad de presentar cuadros de gravedad con manifestación extrapulmonar por COVID-19.
Conflicto de interesesLos autores del presente artículo declaran no presentar conflictos de interés.
FinanciaciónLos autores no recibieron ningún tipo de financiamiento para la ejecución de la presente investigación.
Agradecemos a la dirección científica de la Clínica Imbanaco su apoyo en los procesos de investigación.