La enfermedad renal crónica es un proceso multifactorial de carácter progresivo e irreversible el cual frecuentemente conduce a un estado avanzado, y requerirá de terapias de soporte renal sustitutivo. El número de pacientes con insuficiencia renal crónica avanzada está aumentando en todo el mundo, con una demanda creciente de servicios de atención médica, siendo muchos de ellos candidatos para la atención paliativa, por su enfermedad crónica, avanzada y limitante de la vida.
Los pacientes y sus familiares requieren tomar decisiones tempranas para el final de la vida desde el momento del diagnóstico de la enfermedad avanzada, a través del documento de voluntad anticipada, adecuación del esfuerzo terapéutico y los cuidados paliativos, decisión que partirá de una adecuada información dialógica que reconozca la autonomía y respete la dignidad y los derechos fundamentales del paciente expresados a través del consentimiento informado buscando el mejor bien y calidad de vida.
Los pacientes que optan por terapias de soporte renal sustitutivo saben que su vida depende de la periodicidad y cumplimiento de la hemodiálisis, diálisis peritoneal o de un trasplante renal con éxito, así como del control de otras patologías asociadas a su enfermedad. Para conocer los aspectos bioéticos relacionados con la enfermedad renal avanzada se hizo una revisión no sistemática y se definieron derechos, valores de juicio y proporcionalidad para la toma de decisiones éticas.
El objetivo fue conocer la bioética en pacientes renales crónicos avanzados con terapias de soporte renal sustitutivo: hemodiálisis, diálisis peritoneal y trasplantes.
Chronic kidney disease is a multifactorial process of a progressive and irreversible nature which frequently leads to a advanced state, and requires substitutive renal support therapies. The number of patients with end-stage renal disease is increasing worldwide, with an increasing demand for healthcare services. Being many of them candidates for palliative care, due to their chronic, advanced and life-limiting illness.
Patients and their families need to make early decisions for the end of life from the moment of diagnosis of the advanced illness, through the advance directive document, adequacy of the therapeutic effort and palliative care, a decision that will be based on adequate dialogic information that recognizes autonomy and respects the dignity and fundamental rights of the patient expressed through informed consent seeking the best good and quality of life.
Patients who opt for renal replacement support therapies know that their lives depend on the periodicity and compliance to hemodialysis, peritoneal dialysis or a successful kidney transplant, as well as the control of other pathologies associated with their disease. In order to know the bioethical aspects related to end-stage renal disease, a non-systematic review was carried out and rights, judgment values and proportionality for ethical decision-making were defined.
The objective was to know the bioethics in advanced chronic renal patients with renal replacement support therapies: hemodialysis, peritoneal dialysis and transplants.
Entre los avances científicos más importantes de los últimos años, se encuentra la prolongación de la vida, en especial en el paciente renal avanzado mediante TSRS (terapias de soporte renal sustitutivo): hemodiálisis, diálisis peritoneal o trasplante. Es necesario plantearnos la importancia de la bioética en este campo tan particular, mereciendo por lo tanto reflexionar sobre los problemas bioéticos, los derechos médicos y jurídicos en estos pacientes. La bioética en los pacientes con enfermedad renal crónica avanzada (ERCA) presta atención a determinadas situaciones clínicas de alto impacto emocional que tienen que ver con la vida y la salud y generan dificultades y dilemas en la toma de decisiones compartidas, como ¿cuándo iniciar la diálisis?, ¿cuándo retirar la diálisis? o ¿cuándo no iniciar la diálisis? ante circunstancias como pérdida sustancial de la capacidad cognoscitiva por demencia no urémica, oligofrenia, psicosis crónica, estado vegetativo persistente, enfermedad neoplásica incurable, estados avanzados de enfermedad cardiaca, hepática, pulmonar y falla multiorgánica. Cuando el paciente no sea tributario de TSRS se ofrecerán siempre los CP (cuidados paliativos)1.
La hemodiálisis TSRS tiene como finalidad suplir parcialmente la función de los riñones. Hay varias modalidades de hemodiálisis; la elección debe realizarse en función de las características del paciente2. La diálisis peritoneal es una terapia de soporte renal sustitutivo basada en la infusión de una solución estéril en la cavidad peritoneal a través de un catéter que permite la eliminación de solutos y agua utilizando la membrana peritoneal como superficie de intercambio3. El trasplante renal tiene como principal objetivo mejorar la calidad de vida y ofrecer una expectativa de vida como mínimo igual a la que proporciona la hemodiálisis y la diálisis peritoneal4.
El derecho a la salud una vez establecido el diagnóstico de terminalidad, irreversibilidad de la enfermedad renal crónica, debe respetar la autonomía y evitar la heteronomia o ausencia de autonomía. La ética autónoma considera que el criterio de moralidad no puede ser otro que el del propio ser humano (en el caso, el paciente). En la ética heterónoma el orden de la moralidad se basa en las normas propias de cada sociedad, es decir, o son tomadas por otros o impuestas5. La autonomía debe ser por consentimiento informado o por DVA (documento de voluntades anticipadas), previsión de no poder tomar decisiones en el futuro de forma libre y consciente y que su o sus representantes legales, en caso de incapacidad e inconciencia, consientan, disientan o rechacen actividades o intervenciones. La AET (adecuación del esfuerzo terapéutico) es el ajuste de los objetivos del tratamiento cuando estos no cumplan con los principios de proporcionalidad terapéutica y no sirvan al mejor interés y vida digna para el paciente y generen daño y sufrimiento desproporcionado. El CP de acuerdo a su enfermedad o condición que incluye la EIA (enfermedad incurable avanzada) e irreversible o la enfermedad avanzada que requiere atención integral física, psicológica, espiritual, familiar y social6. Derecho a recibir durante el proceso de la enfermedad atención digna y humana inclusive la asistencia en el final de la vida por personal de la salud debidamente competente. Derecho una segunda opinión obteniendo una valoración científica y técnica. Acceso a los servicios tecnológicos de salud como las TSRS en forma continua sin que sean interrumpidos por causa administrativa y económica. Recibir un trato digno en toda su atención sin ser sometido a tratos crueles e inhumanos que afecten su dignidad, ni ser obligado a soportar sufrimientos evitables7. Padecer una enfermedad crónica, avanzada como la enfermedad renal, de alto impacto emocional, social y económico, implica una serie de limitaciones que no deben suponer la pérdida de derechos fundamentales amparados por la legislación vigente y la normativa jurídica colombiana y universal.
El objetivo fue conocer la bioética en pacientes renales crónicos avanzados con terapias de soporte sustitutivo: hemodiálisis, diálisis peritoneal y trasplantes.
Marco teóricoLas pautas de la fundación KDIGO (Kidney Disease Improving Global Outcomes) definen la ERC (enfermedad renal crónica) utilizando marcadores de daño renal, específicamente marcadores que determinan la proteinuria y la TFG (tasa de filtrado glomerular). La define como anomalías de la estructura o función renal, presentes >3 meses, y la clasifica según la causa, la categoría de filtrado glomerular (FG) (G1-G5) y la categoría de albuminuria (A1-A3)8. En los primeros años de las TSRS hemodiálisis y diálisis peritoneal en la ERCA no se iniciaban hasta que los pacientes presentaran síntomas graves o potencialmente mortales de uremia, hiperpotasemia resistente, con aparición de acidosis metabólica. Se establecieron criterios para la TSRS: pericarditis, sobrecarga de líquidos, edema pulmonar, hipertensión, encefalopatía urémica avanzada, coagulopatía clínicamente significativa, náuseas y vómitos persistentes e intensos y que respondieran mal a la terapia farmacológica9. En la década de 1990, los nefrólogos creían que el inicio temprano de la diálisis podía mejorar la supervivencia del paciente. Desde 2001, varios estudios observacionales y un ensayo controlado aleatorizado no encontraron ningún efecto beneficioso cuando los pacientes se sometían a diálisis de manera temprana. Por el contrario, encontraron un aumento en la mortalidad asociado con el inicio temprano de la diálisis10. Reportando daños potenciales del inicio temprano de la diálisis, por pérdida de la FRR (función renal residual), consideración importante para el momento de la decisión de iniciar la diálisis. Para justificar el tratamiento temprano de diálisis, la terapia debía proporcionar un beneficio en la morbilidad, mortalidad y calidad de vida. La revisión actual examina si el inicio temprano de la diálisis proporciona alguno de estos beneficios y si son válidas las ideas convencionales que han promovido la tendencia de la diálisis temprana11. Muchas guías, incluidas la ESRD (enfermedad renal en etapa avanzada, por sus siglas en inglés) 2002, recomendaron que la preparación para la diálisis debe iniciarse con una TFG de 8ml/min por 1,73m2. Australia 2005 recomendó que la diálisis debía iniciarse con una TFG de 6ml/min por 1,73m2 sin síntomas o 10ml/min por 1,73m2 en presencia de síntomas de uremia o complicaciones como desnutrición12; recomendó que la TSRS se inicie antes de que la TFG alcanzase los 6ml/min por 1,73m2 incluso si el paciente estaba asintomático. En particular, la mayoría de los pacientes son sintomáticos y necesitan ser dializados en un rango de TFG de 6-9ml/min por 1,73m2. KDIGO 201213 sugiere que la diálisis debe iniciarse cuando el estimado del filtrado glomerular (eFG) es de 5-9ml/min por 1,73m2. La guía de práctica clínica de la Sociedad Canadiense de Nefrología de 2014 para programar el inicio de la diálisis crónica14 sugiere que se debe iniciar la diálisis crónica cuando el eFG desciende a 6ml/min por 1,73m2, incluso si no hay indicaciones clínicas. Sin embargo, las guías existentes no especifican un punto de inicio de diálisis (con respecto al eFR o nivel de creatinina sérica). Aún es controversial el inicio temprano o tardío de la diálisis y el momento del inicio de la TSRS para pacientes con enfermedad renal en etapa avanzada estando esto sujeto a variaciones. Todavía existen dudas considerables con respecto al momento óptimo de inicio de la diálisis en poblaciones urémicas15. Lo importante es que la ERCA se define con una TFG de menos de 15ml/min (estadio 5)16.
Según la guía de práctica clínica KDIGO 2012 se clasifica la ERC en cinco estadios teniendo en cuenta el nivel de TFG17. Etapa 1: daño renal con TFG normal (más de 90ml/min). Etapa 2: reducción leve de la TFG (60-89ml/min). Etapa 3a: reducción moderada de la TFG (45 a 59ml/min). Etapa 3b: reducción moderada de la TFG (30 a 44ml/min). Etapa 4: reducción severa de la TFG (15 a 29ml/min). Estadio 5: insuficiencia renal (TFG inferior a 15ml/min).
Material y métodoPara conocer los aspectos bioéticos en la ERCA relacionada con las TSRS se realizó una revisión no sistemática de artículos científicos, éticos y jurídicos que permitieron realizar una reflexión sobre los derechos, los valores de juicio y proporcionalidad para la toma de decisiones éticas en el paciente con ERCA.
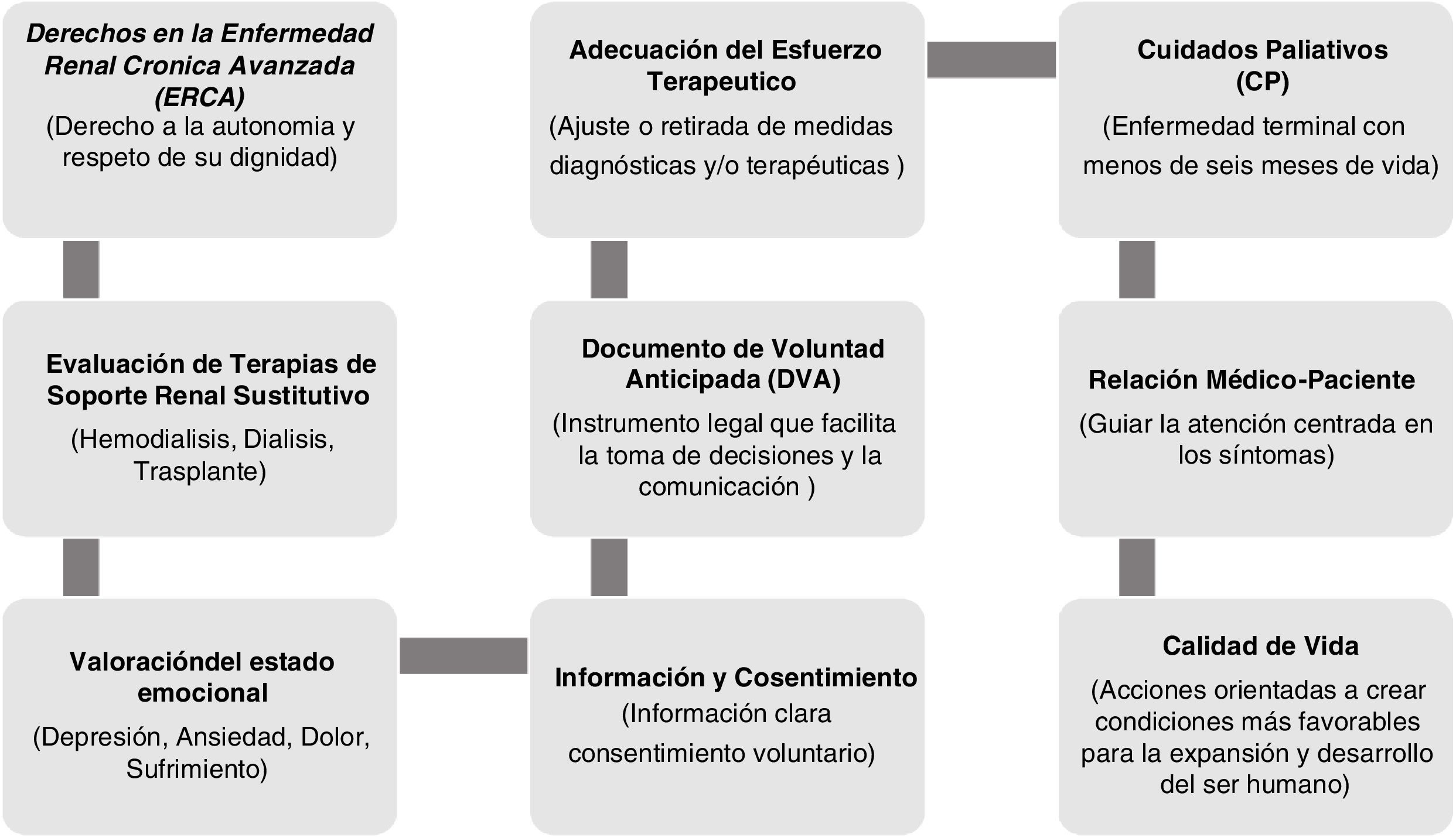
En la base de datos de PubMed se llevó a cabo una búsqueda utilizando las siguientes palabras clave (términos MeSH): «hemodiálisis», «Diálisis peritoneal», «trasplantes» asociados a TSRS. Se realizó la búsqueda de artículos de diseño observacional descriptivo, revisión sistemática, guías de diálisis, tratamiento y decisiones éticas en la enfermedad renal. En la parte jurisprudencial se revisaron sentencias, resoluciones, leyes locales y externas relacionadas con los derechos de los pacientes renales, que nos permitieron orientar nuestra reflexión sobre la actitud ética que se debe tomar ante el paciente con ERCA con TSRS. Se seleccionaron 36/55 artículos de esta revisión y emergieron como variables importantes de análisis y reflexión los aspectos bioéticos necesarios a tener en cuenta en los pacientes con ERCA en TSRS: derechos en la enfermedad renal crónica avanzada; evaluación de terapias de soporte renal sustitutivo; valoración del estado emocional; información y consentimiento; documento de voluntades anticipadas; adecuación del esfuerzo terapéutico; cuidados paliativos; Relación médico-paciente PROM (medidas de resultado informadas por el paciente, por sus siglas en inglés); calidad de vida (fig. 1).
Aspectos bioéticos a tener en cuenta en los pacientes con enfermedad renal crónica avanzada. Fuente: Referencias bibliográficas de la revisión18-50.
El paciente con ERCA es titular del cumplimiento del derecho que todo ciudadano tiene a la salud y la vida. Este derecho es inalienable, intransferible, inviolable y de estricto cumplimiento por parte de quienes tienen la responsabilidad de brindarlo. El Estado es responsable de respetar, proteger y garantizar el goce efectivo del derecho fundamental a la salud y la vida; Derechos autónomos e irrenunciables en lo individual y en lo colectivo. La Sentencia T-421/15 establece que el tratamiento médico sea prestado en condiciones de continuidad y a contar con información oportuna y completa sobre el trámite de las autorizaciones de las órdenes prescritas por sus médicos tratantes. La honorable Corte constitucional mediante la Sentencia T-423 de 2017 concede la protección de los derechos fundamentales a la salud y a morir dignamente, que se definen en la resolución 229 de 2020 «carta de derechos y deberes del paciente». Estos derechos se hacen manifiestos en los pacientes con ERCA a través de las TSRS, las cuales son un servicio público que garantiza la atención integral, oportuna, eficaz, de alta calidad, obligatorias y oportunas. Servicios y tecnologías de salud las cuales deberán ser suministradas de manera completa para paliar la ERCA, las cuales deben estar disponibles, accesibles, con calidad e idoneidad profesional. Es necesario desde el inicio del diagnóstico de una enfermedad avanzada como la ERCA una adecuada información «clara, apropiada y suficiente por parte del profesional de la salud tratante que le permitan al paciente tomar decisiones libres, conscientes e informadas respecto de los procedimientos que le vayan a practicar y riesgos de los mismos. Ninguna persona podrá ser obligada, contra su voluntad, a recibir un tratamiento de salud»18.
El reconocimiento de los derechos fundamentales se sustenta en la existencia de un sistema público de salud basado en el principio de universalidad, consagrado por ley, que garantiza que todas las personas puedan acceder a dichos tratamientos. Con ello toda persona con ERC o ERCA tiene derecho a acceder al tratamiento según sus circunstancias sin que ello menoscabe su patrimonio personal. Además, tiene derecho a elegir entre las distintas opciones de tratamiento disponibles y que los profesionales sanitarios que les atienden les expliquen, de manera adecuada a su nivel cultural y formativo, los tratamientos y opciones disponibles así como las circunstancias propias de la patología que padecen19.
Decisión de la terapia de soporte renal sustituto (TSRS)Decirle a un paciente que tiene insuficiencia renal avanzada y que requiere TSRS implica la comunicación de una mala noticia que rompe la expectativa de vida del paciente, situándole en un escenario de incertidumbre donde existe una falta de percepción de la situación y una amenaza para la calidad de vida. Existen dos criterios fundamentales en el momento de tomar la decisión de iniciar o no una TSRS. Uno es el criterio médico el cual busca el beneficio del paciente. Otro son los deseos del paciente. El criterio médico supone que todo paciente que se puede beneficiar del tratamiento debe ser tratado. Tenemos que tener en cuenta que la voluntad del paciente deberá ser la norma para iniciar o no el tratamiento. La decisión de tratar será el resultado del diálogo informado entre paciente, familiares, médico y enfermera20. La edad del paciente y, sobre todo, los factores de comorbilidad asociados ayudarán a la decisión de aconsejar la hemodiálisis o diálisis, pero no son definitivos, siendo la propia percepción subjetiva del paciente acerca de su calidad de vida el factor más decisivo. El médico debe prestar atención médica con respeto por la dignidad, la autonomía y los derechos del paciente. El médico debe respetar el derecho del paciente a aceptar o rechazar libremente la atención, conforme a sus valores y preferencias21.
Valoración del estado emocionalEn los pacientes que se encuentran en TSRS se describen estilos de afrontamiento «aceptación-resignación» y «evitación», los cuales se relacionan con el estado de ánimo bajo, que indica falta de esperanza ante la terapia y enfermedad. Se pueden usar varias estrategias psicológicas de afrontamiento durante este tiempo para ayudar al receptor y la familia a negociar este período de ajuste de la enfermedad y la diálisis22. La ERCA es una enfermedad psicológicamente debilitante, con considerable morbilidad emocional. El shock del diagnóstico inicial, los cambios en la imagen corporal bajan la autoestima, la dependencia de una máquina o bolsa de líquidos pueden producir un profundo estrés y problemas de adaptación. La depresión es un problema psicológico de alta prevalencia (10-66%) en la población con ERCA y debe ser abordado con intervenciones psicológicas23. La depresión está presente hasta en el 86,7% del total de receptores antes del trasplante, con una puntuación media de 22,03 y una disminución a 9,83 después del trasplante24. Tras el trasplante renal persiste una condición física y psíquica crónica multifactorial en los receptores. La vida con el riñón trasplantado es una vida con incertidumbre, miedo ante la posibilidad de rechazo; además, la terapia inmunosupresora puede conducir a morbilidad psiquiátrica y psicológica25. La tasa de prevalencia de trastornos de ansiedad en pacientes en hemodiálisis se sitúa cerca del 45,7% y afectan negativamente a la calidad de vida de estos pacientes26. Requieren de un apoyo emocional, familiar, importante en el cual el dolor y el sufrimiento serán permanentes hasta su final. El 50-63% de los pacientes en diálisis refieren padecer dolor crónico; el 42-55% de estos pacientes califican su dolor como severo27.
Información y consentimientoEl consentimiento será verbal por regla general, y se prestará por escrito en los casos siguientes: intervención quirúrgica, procedimientos diagnósticos, aplicación de procedimientos que suponen riesgos o inconvenientes de notoria y previsible repercusión negativa sobre la salud del paciente. En la ERCA se cumplen los criterios anteriores, por lo que es necesario que el consentimiento sea por escrito28. Se requiere tener tiempo para comunicar y este debe ser de calidad y con calidez. El comunicar con coherencia da como resultado confianza, teniendo en cuenta la «verdad soportable»; qué decir y cómo decir, ya que no tiene que causar más daño del que tiene. Es necesario, por parte del médico, tener en cuenta para comunicar: la inteligencia emocional (Goleman), el autoconocimiento, la automotivación, empatía y autogestión, que son sentimientos emocionales para hacer la comunicación asertiva, al presentar la TSRS. Cualquiera de las opciones implica un importante cambio de estilo de vida para el paciente, por lo que debe suponer que la decisión debe ser asumida consciente y plenamente por él. Esta decisión se basa en la adecuada información (suficiente y con lenguaje claro) acerca del objetivo del tratamiento, anotándoles cuáles son sus riesgos y beneficios. En determinados pacientes la información de los CP debe ser tenida en cuenta, más si son pacientes mayores de 70 años con enfermedad renal crónica estadio 5, para que elijan entre la TSRS o manejo conservador en CP29. Una vez decidida la opción terapéutica, el paciente formalizará su conformidad con el documento de consentimiento informado. Con el consentimiento el paciente participa en la toma de decisiones y puede incluir un miembro de la familia (subrogado). La capacidad de los pacientes para tomar decisiones, apoyados en una correcta información, es una cuestión que los médicos no deben obviar ni menospreciar. El consentimiento informado desempeña aquí un papel primordial. El paciente tiene derecho a negarse a iniciar o seguir en tratamiento sustitutivo renal, en caso de padecer un cuadro depresivo reactivo, o podrá aplazar su decisión30. El médico debe obtener el consentimiento informado voluntario del paciente antes de cualquier atención médica, asegurándose de que el paciente reciba y comprenda la información que necesita para tomar una decisión independiente y voluntaria sobre la atención propuesta.
Documento de voluntades anticipadas (DVA)El equipo de una Unidad Renal o de CP debe intentar promover por escrito el DVA para todos los pacientes que requieren hemodiálisis o diálisis. Las directrices escritas siempre serán preferibles a las orales en la medida en que ello provee una protección legal para los equipos médicos. Se debe evaluar la capacidad de decisión del paciente, y determinar si tiene directrices escritas. Este instrumento legal facilita la toma de decisiones y la comunicación con el paciente y es útil porque asegura que se cumplan los deseos del paciente. Tiene valor psicoterapéutico y mejora la relación clínico-asistencial con el paciente y familiares y ayuda a una mejor calidad moral de las decisiones al final de la vida31.
El paciente o su representante, sobre todo en presencia de un DVA, en caso de incapacidad del primero, está en su derecho de discrepar sobre el tratamiento propuesto por el médico. Si el paciente o la familia discrepan del consejo médico, se procurará ofrecer una segunda opinión médica y/o la posibilidad de consultar a un comité de ética asistencial. Se postula que la falta de conocimiento de la norma jurídica que soporta los DVA, por parte de los profesionales, parece ser la razón que explique la escasa respuesta de la ciudadanía para su realización y su aplicación en un paciente renal crónico avanzado32.
Adecuación del esfuerzo terapéutico (AET)Conocer el pronóstico y la trayectoria funcional facilita la AET a los profesionales médicos y también al paciente y su familia. Es una decisión meditada sobre la no implementación, ajuste o retirada de medidas diagnósticas y/o terapéuticas médicas, al anticipar que no habrá un beneficio significativo para el paciente. El concepto lo define muy bien la declaración de Venecia de la Asociación Médica Mundial (AMM) sobre la atención médica en el final de la vida33. La atención éticamente apropiada al final de la vida debe promover de manera rutinaria la autonomía del paciente y la toma de decisiones compartida, y ser respetuoso de los valores del paciente, su familia o allegados. El médico debe tratar de asegurarse que los recursos psicológicos, sociales y espirituales estén disponibles para los pacientes, sus familias y allegados, a fin de ayudarlos a tratar la ansiedad, el miedo y la pena asociada a la enfermedad avanzada. La AET es una actuación terapéutica proactiva que incluye añadir, modificar, no iniciar o retirar tratamientos de acuerdo a los objetivos terapéuticos del momento evolutivo del enfermo. Se hace también AET con la no inclusión en lista de espera de trasplante, no realizar biopsias renales en pacientes con elevado riesgo, cuando se opta por el manejo renal conservador de la ERCA y el cese del tratamiento renal sustitutivo o retirada de diálisis34. La hemodiálisis o la diálisis no puede utilizarse como un tratamiento fútil, entendiendo como futilidad el tratamiento que, a juicio del médico, no modifique el pronóstico del enfermo. La obstinación terapéutica se producirá cuando se utilizan pruebas diagnósticas y tratamientos desproporcionados para la situación del paciente35. La gran mayoría de los pacientes que fallecen por AET o retirada de diálisis tienen altos índices de comorbilidad y una gran dependencia, incluso para la realización de funciones básicas. Continuar en tratamiento dialítico en esas circunstancias puede llegar a representar un tratamiento fútil o desproporcionado36. Debe tenerse siempre claro el principio de proporcionalidad terapéutica que distingue entre tratamientos o procedimientos proporcionados, beneficiosos y útiles, de acciones inútiles que generen riesgo o sufrimiento y parte de un juicio de proporcionalidad, fundamentado en el conocimiento científico37. Un tratamiento es útil si brinda una mejoría al paciente, es adecuado a su patología, y alivia la sintomatología. Un tratamiento es inútil si los conjuntos de las medidas no muestran beneficio ni alivio a la condición que el paciente presenta38.
Cuidados paliativos (CP)Los CP son el estándar de oro médico, ético y legal para el cuidado del final de la vida. Su fundamento se basa en el reconocimiento de la dicotomía vida vs. existencia, siendo su objetivo mejorar la vida que queda, no simplemente prolongar la existencia. La NHPCO (Organización Nacional de Cuidados Paliativos y de Hospicio, por sus siglas en inglés) establece que la atención al final de la vida o el cuidado de hospicio comienza cuando a una persona se le diagnostica una enfermedad renal avanzada con menos de 6 meses de vida y los tratamientos curativos ya no son opciones39. Todo paciente en quien se decide no diálisis debe recibir CP continuo, con el consentimiento del paciente, involucrándose en el manejo aspectos médicos, psicosociales y espirituales en estos pacientes40. Hoy en día se habla de CSPR (cuidados de soporte paliativo renal) y se definen como un modelo de transición entre la diálisis y los CP, orientados a la enfermedad, con el objetivo de habilitar el paso a una medicina centrada en el paciente basada en el tratamiento de los síntomas, respecto a sus preferencias y mejora de la calidad de vida. Está claramente demostrado que la aplicación de CSPR en el campo de la nefrología genera importantes beneficios al paciente, a la familia y al nefrólogo41. Es importante garantizar el uso de fármacos para el control del dolor y otros síntomas en estos pacientes. También aprender a manejar con seguridad medidas para aliviar el sufrimiento en fases avanzadas de la enfermedad, y habilidades de comunicación que reconforten al paciente y a la familia. El desarrollo de CSPR en los servicios de Nefrología son una gran tarea pendiente, que involucra el compromiso de diversas disciplinas42.
Relación médico-pacienteMedidas de resultado informadas por el paciente (PROM)Los pacientes con ERCA que reciben TSRS se enfrentan a síntomas complejos que afectan su funcionamiento diario y su calidad de vida. Las PROM (medidas de resultado informadas por el paciente, siglas en inglés de Patient Reported Outcome Measures) son herramientas utilizadas por los pacientes para comunicar directamente los síntomas a su equipo de atención (médico-enfermera) y guiar la atención centrada en los síntomas43. En la relación médico-paciente, las PROM en pacientes con TSRS son imprescindibles debido a que mejoran la comunicación, el respeto de la dignidad, derechos, autonomía y libertades individuales. Las PROM son instrumentos estandarizados que evalúan las perspectivas de los pacientes sobre su estado de salud, la calidad de vida, los síntomas, la funcionalidad y el bienestar físico, mental y social. Para los pacientes con insuficiencia renal que reciben hemodiálisis, la gran carga de síntomas y la complejidad del procedimiento integran su experiencia para lograr objetivos de manejo comunes y pueden mejorar la comunicación entre el paciente y el médico44. Con las PROM los pacientes destacan: integración de la atención, agilización en el intercambio y el acceso a la información, mejora de las expectativas de seguimiento. La indiferencia de los pacientes hacia las PROM muestra escepticismo sobre los beneficios de los datos PROM45. La capacitación de los profesionales de la salud para discutir de manera óptima los resultados de PROM en la atención nefrológica de rutina requiere brindar orientación sobre las acciones de seguimiento en respuesta a resultados PROM específicos dados por los pacientes.
Calidad de vidaLos tratamientos para el manejo de la ERCA como la hemodiálisis, diálisis peritoneal y el trasplante renal han mostrado impacto en la vida, la funcionalidad física y mental de los pacientes. El nivel educativo, la edad, el desempeño social y la de realización de TSRS son variables significativas en la calidad de vida que experimentan estos pacientes46. En el lenguaje corriente, la calidad de vida se usa frecuentemente como sinónimo de bienestar, felicidad, vida agradable. La calidad de vida de los pacientes renales está real o potencialmente comprometida por la enfermedad que padecen y por el tratamiento dialítico. Tienen dependencia física y psicológica del método y del médico y limitaciones funcionales derivadas de la enfermedad de base y del estado de la uremia. En los estudios sobre calidad de vida de estos pacientes renales, normalmente se refleja en muchas ocasiones la voluntad del grupo y no del individuo47. Nos referimos más a la capacidad de aguante a un abordaje objetivo y explícito sobre la decisión del paciente. Atender a la calidad de vida es una exigencia moral innegable, si con ello nos referimos a desarrollar acciones orientadas a crear condiciones más favorables para la expansión y desarrollo del ser humano48. La percepción del bienestar de cada paciente renal depende de sus propios valores, creencias, contexto cultural e historia de vida personal49. La hemodiálisis o diálisis en pacientes con ERCA se asocia a mala calidad de vida, morbilidad significativa y mortalidad relativamente alta, con un 56% de sobrevida a los 3 años y un 42% a los 5 años50.
DiscusiónLa enfermedad renal en etapa avanzada es un trastorno progresivo, con una TFG de menos de 15ml/min y las TSRS son necesarias para prevenir la muerte prematura. El trastorno renal avanzado se asocia con numerosas hospitalizaciones y tasas de mortalidad significativamente más altas que las de aquellos sin la enfermedad. Incluso con diálisis oportuna, las tasas de mortalidad varían del 20 al 50% durante 24 meses. La causa más común de muerte es la hiperpotasemia, seguida de eventos cardíacos adversos. Las tasas de mortalidad son más altas para los hombres que para las mujeres. De manera similar, los negros son más propensos a morir por ERCA que los blancos. La tasa de mortalidad más alta se encuentra dentro de los primeros 6 meses de iniciar la diálisis. La tasa de supervivencia a 5 años para un paciente sometido a diálisis a largo plazo en los Estados Unidos es de aproximadamente el 35% y de alrededor del 25% en pacientes con diabetes51.
Una vez que un paciente ha sido diagnosticado con enfermedad renal en etapa avanzada, un número significativo de pacientes requerirá diálisis, o son elegibles para un trasplante renal. Los Centros de Hemodiálisis deben dar una información comprensible sobre el trasplante renal a todos los potenciales candidatos, incluyendo morbilidad, mortalidad, resultados comparados con hemodiálisis y diálisis peritoneal e información con respecto al donante vivo relacionado genéticamente y cadavérico. Es preciso mencionar las ventajas del trasplante con donante vivo relacionado; menor tiempo en lista de espera, procedimiento programado, recuperación más rápida, menor tasa de rechazo y ayuda a salvar más vidas52.
La ERCA genera un comportamiento humano de dependencia tecnológica, instrumentalización de su cuerpo más que cualquier otra enfermedad crónica avanzada. Desde el momento del diagnóstico el paciente entra en incertidumbre sobre cuál será su final de vida, se deprime y se angustia, por lo cual el apoyo psicológico debe estar presente acompañando su nueva situación, ya que la dependencia emocional, afectiva y física de estos pacientes y el temor de perder su calidad de vida es latente permanentemente. Las TSRS tienen como propósito preservar la función renal evitando el deterioro rápido y progresivo, y como objetivo una mirada humana y de sensibilidad moral cuando el penoso camino del final de la vida se ha iniciado. Los CP definidos por la Organización Mundial de la Salud53 tienen como objetivo primario no prolongar la supervivencia, sino conseguir la más alta calidad de vida en lo que queda de vida para el paciente y su familia. El reconocimiento de los CP debe formar parte del manejo equitativo y justo de estos pacientes.
ComentarioLa reciente publicación de nomenclatura para la función y la enfermedad renal (KDIGO) prefiere evitar el termino enfermedad renal crónica termina (ERCT) y etapa terminal al considerar el termino paciente-sensible, discriminatorio, estigmatizante y desmoralizante. Considera además que las TSRS como hemodiálisis y diálisis peritoneal no son un tratamiento sino un manejo paliativo mientras se está a la espera de un trasplante renal. Considera que los trasplantes mejorarán la enfermedad y la quitarán, dejando solo la dependencia hacia los inmunosupresores, siendo el trasplante renal la única «cura» para la enfermedad renal en etapa avanzada y todos los demás tratamientos disponibles serán a corto, mediano o largo plazo de soporte. Por lo tanto, la clave para mejorar los resultados a largo plazo es prevenir la progresión de la enfermedad y un trasplante renal temprano54.
La bioética, la ciencia, la tecnología y la jurídica, a través de los derechos del paciente, apoyarán siempre a los pacientes con ERCA con TSRS aportando calidad de vida en su final, con empatía, compasión y benevolencia, reconociendo su dignidad y sus derechos.
FinanciaciónDeclaro no recibir ningún tipo de financiación o ayuda para la elaboración de este documento.
Conflicto de interesesNo tengo ningún conflicto de interés en esta investigación.