Las cicatrices hipertróficas son una complicación conocida que afecta entre el 32 y el 94% de los sobrevivientes de quemaduras. Se caracterizan por vascularización alterada, discromía, cambios estructurales, aumento de la tensión y anormalidades en piel sana perilesional. Esto genera dolor, prurito, contracturas debilitantes, desfiguración y estigmatización, con el consiguiente deterioro funcional y psicosocial, reduciendo así profundamente la calidad de vida de los afectados y asociándose a importantes costos para los sistemas de salud. Los avances en terapia láser, especialmente la introducción de láseres ablativos fraccionados, ha permitido incluso reemplazar la cirugía en algunos casos, o ser utilizada antes para suavizar cicatrices y así, potencialmente, mejorar los resultados quirúrgicos y cosméticos. Los láseres ablativos fraccionados CO, por sí solos, pueden producir mejoría clínica de cicatrices al destruir de forma más específica componentes dérmicos y permitir la remodelación de la cicatriz, mejorando el prurito, dolor y flexibilidad. Incluso, como monoterapia, mejoran en forma estadísticamente significativa la puntuación en los resultados en escalas de evaluación de cicatrices, como Vancouver Scar Scale y Patient and Observer Scar Assessment. Esta revisión bibliográfica busca entregar una visión actualizada del manejo de cicatrices de quemaduras, destacando la utilidad y beneficios de la terapia láser, particularmente profundizando en los atributos del láser ablativo fraccionado CO como herramienta terapéutica en constante desarrollo y con evidencia creciente que avala su recomendación.
Hypertrophic scars are a well-known complication affecting between 32 and 94% of burn survivors. They are characterized by altered vascularization, dyschromia, structural changes, increased tension, and abnormalities in healthy perilesional skin. These alterations generate pain, itching, debilitating contractures and disfigurement, with the consequent functional and psychosocial deterioration that, in addition to stigmatization, can profoundly reduce the quality of life of those affected. Consideration must also be given to the significant costs created for our health systems. Advances in laser therapy, especially the introduction of fractional ablative lasers, could even replace surgery in some cases, or be used prior to surgery to soften scars and thus potentially improve surgical and cosmetic outcomes. CO fractional ablative lasers, by themselves, can produce a clinical improvement in scars, by specifically destroying dermal components allowing scar remodeling and improving itching, pain, and flexibility. Even as monotherapy, statistically significant improvement in scar evaluation scales, such as Vancouver Scar Scale and Patient and Observer Scar Assessment, can be seen. This literature review aims to provide an updated view of the management of burn scars, highlighting the usefulness and benefits of laser therapy, particularly delving into CO fractional ablative lasers, as therapeutic tools in constant development and with growing scientific evidence supporting their recommendations.
Las quemaduras son el cuarto tipo de traumatismo más frecuente a nivel mundial, después de accidentes de tráfico, caídas y violen- cia interpersonal. Son producidas por acción de diversos agentes físicos (llamas, líquidos u objetos calientes, radiación, corriente eléctrica, frío), químicos (cáusticos) o biológicos y han sido causa de más de 8.991.000 lesiones y cerca de 120.632 muertes anua- les a nivel global según un estudio epidemiológico publicado por James et al.1.
Las fuentes térmicas secas como fuego o llamas y las húmedas como las escaldaduras, representan aproximadamente el 80% de los casos, tanto en adultos como en niños2,3.
Las cicatrices hipertróficas (CHT) son las complicaciones más co- nocidas y afectan entre el 32 y 94% de los sobrevivientes de que- maduras. Se caracterizan por vascularización alterada, discromía, cambios estructurales, tirantez, anormalidades en piel sana peri- lesional, dolor, prurito, contracturas debilitantes y desfiguración, con la consiguiente estigmatización, deterioro funcional, psico- social y de calidad de vida (CdV), asociándose a importantes cos- tos para los sistemas de salud4. El enfoque holístico en las cicatri- ces de quemaduras (CQ) involucra una variedad de intervenciones para mejorar apariencia, síntomas asociados y alteraciones fun- cionales, pero con eficacia variable y a menudo decepcionante. La cirugía sigue siendo importante en el manejo de contracturas, al liberar tensión y aumentar rango de movilidad; sin embargo, se ha asociado a altas tasas de recurrencia y el beneficio, a menudo, se limita al sitio quirúrgico5.
Los avances en terapias con láser, (del acrónimo inglés de Light Amplification by Stimulated Emission of Radiation) especialmente la introducción del láser ablativo fraccionado (LAF), podrían re- emplazar la cirugía en algunos casos, o ser utilizados antes de esta para suavizar cicatrices y así, potencialmente, mejorar resultados quirúrgicos y cosméticos. El LAF CO2, por sí solo, produce mejoría clínica en cicatrices, al destruir de forma más específica compo- nentes dérmicos y permitir la remodelación tisular, mejorando el prurito, dolor y flexibilidad6.
El enfoque terapéutico propuesto en la literatura debe guiarse por las características de la cicatriz (ubicación anatómica, tipo de lesión, color, grosor, tensión, tiempo de evolución y actividad) e implica elegir el dispositivo láser apropiado y determinar el be- neficio de la terapia combinada (quirúrgica y no quirúrgica), para optimizar resultado7.
2EPIDEMIOLOGÍAEn EE.UU., la prevalencia de quemaduras tiene una distribución bi- modal, los niños pequeños (especialmente lactantes mayores) repre- sentan el 24% de los casos y las personas de 20 a 59 años, un 55%8. En Chile, si bien la información epidemiológica no es muy reciente; el Ministerio de Salud en el 2007 registró 6.435 egresos hospitalarios y 569 muertes por quemaduras, principalmente en hombres mayores de 65 años, cerca de 3 veces más que en mujeres. El agente causante más frecuente correspondió al fuego (73%), seguido por escaldadu- ras (18%) y electricidad (8%), generando una pérdida de 7.891 años de vida ajustados por discapacidad3. En la población pediátrica, 1 de cada 7 niños/jóvenes ha presentado alguna quemadura entre el na- cimiento y los 20 años de vida, con una incidencia de 2,02% (IC95%: 1,63-2,61%) y una prevalencia de 13,5% (IC95%: 11,88-15,31%), siendo 1,16 veces mayor en varones. Los principales agentes res- ponsables son objetos (42,4%) y líquidos calientes (41,5%); 84,1% ocurren dentro del hogar, principalmente a media tarde (50,7%) y en el 93,3% de los casos, en presencia de un adulto. Aproximadamente, 95% de las quemaduras son accidentales; un 2% están relacionados con abuso físico y 1% son autoinfligidas8.
La mayoría de las lesiones son pequeñas, un 67% abarca menos del 10% de la superficie corporal total; siendo la mano, la locali- zación más afectada (46,7%)9,10.
Los daños físicos generados representan la tercera causa de hos- pitalización y muerte por trauma en niños chilenos, provocando además enorme sufrimiento al paciente y su familia, cuantiosos gastos en rehabilitación, sumado a daños emocionales, sociales, de crecimiento y desarrollo, como también de secuelas estéticas que los acompañarán toda la vida3,11.
3EVALUACIÓN DE LA CICATRIZA pesar de todos los esfuerzos para prevenir secuelas, las que- maduras que alcanzan la dermis dejarán cicatrices por depósi- to lineal de colágeno, generando CHT no flexibles, que pican y duelen, pero se mantiene dentro de los límites de la herida original, madurando en el curso de aproximadamente 2 años. Los queloides, también pueden ser secuelas de quemadura, caracterizándose por la persistencia de la fase proliferativa de cicatrización, determinando que crezca más allá del borde de la herida inicial12.
Se han desarrollado diferentes sistemas de evaluación subjetiva y objetiva de la CQ, tanto en clínica como en investigación, general- mente basados en fotografías, clinimetría, percepción del paciente respecto a la calidad de su cicatriz, eficacia de terapias e impacto en CdV13.
Las escalas de evaluación subjetivas evalúan características de las cicatrices como color, vascularidad, extensión, grosor, flexibilidad, textura, pigmentación, dolor y picazón. Son ejemplos de ellas, la escala de cicatrices de Seattle (SSS, del inglés Sea- ttle Scar Scale) que compara altura, superficie, color y grosor mediante fotografías; la escala de cicatrices de Vancouver (VSS, del inglés The Vancouver Scar Scale) (Tabla 1), que evalúa pig- mentación, plegabilidad, altura y vascularización, y la escala de evaluación de cicatrices por el paciente y el observador (POSAS, del inglés Patient and Observer Scar Assessment Scale) (Tablas 2 y 3)14. Esta última, incluye la percepción del dolor y picazón por parte del paciente, síntomas que ocurren en más del 90% de los casos, persistiendo en el 40% de los sobrevivientes15. La escala visual análoga (VAS, del inglés Visual Analog Scale) y la escala de picazón 5-D, permiten al paciente describir y cuantificar el prurito, con The Itch Man Scale como equivalente en población pediátrica13,16,17. A su vez, varios dispositivos no invasivos se pueden utilizar para evaluar color (colorímetros, espectrofotómetros), perfusión (láser Doppler color), plegabi- lidad (pneumatonómetros), elasticidad (cutómetros) y espesor (ultrasonido) de la CQ16.
Escala Vancouver de Cicatrices*
| Características cosméticas de la cicatriz | Puntaje |
|---|---|
| A. Pigmentación | 0 = Normala |
| 1 = Hipopigmentada | |
| 2 = Mixta | |
| 3 = Hiperpigmentada | |
| B. Vascularidad | 0 = Normala |
| 1 = Rosada | |
| 2 = Roja | |
| 3 = Púrpura | |
| C. Plegabilidad | 0 = Normal |
| 1 = Suave (Flexible con mínima resistencia) | |
| 2 = Cedente (Cede a la presión) | |
| 3 = Firme (Inflexible, no se mueve con facilidad, resistente a la presión manual | |
| 4 = Cordónb | |
| 5 = Contracturac | |
| D. Altura | 0 = Normal |
| 1 = <1 mm | |
| 2 = >1 a <2 mm | |
| 3 = >2 a <4 mm | |
| 4 = >4 mm | |
| Puntaje Total | 0 - 15 |
Escala POSAS para el Paciente
| 1=No, para nada 10=Sí, mucho | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | |
| ¿Le ha dolido la cicatriz en las últimas semanas? | ||||||||||
| ¿Le ha estado picando la cicatriz en las últimas semanas? | ||||||||||
| 1=No, como la piel normal 10=Sí, muy diferente | ||||||||||
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | |
| ¿Tiene la cicatriz un color diferente al de su piel normal en este momento? | ||||||||||
| ¿Tiene la cicatriz una rigidez diferente a la du su piel normal en este momento (es decir, no es igual de rígida)? | ||||||||||
| ¿Tiene la cicatriz un grosor diferente al de su piel normal en este momento (es decir, no es igual de gruesa)? | ||||||||||
| ¿Es la cicatriz más irregular que su piel normal en esto momento? | ||||||||||
| 1=Como la piel normal 10=Muy diferente | ||||||||||
| 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | |
| ¿Cuál es su opinión general sobre la cicatriz comparada con la piel normal? | ||||||||||
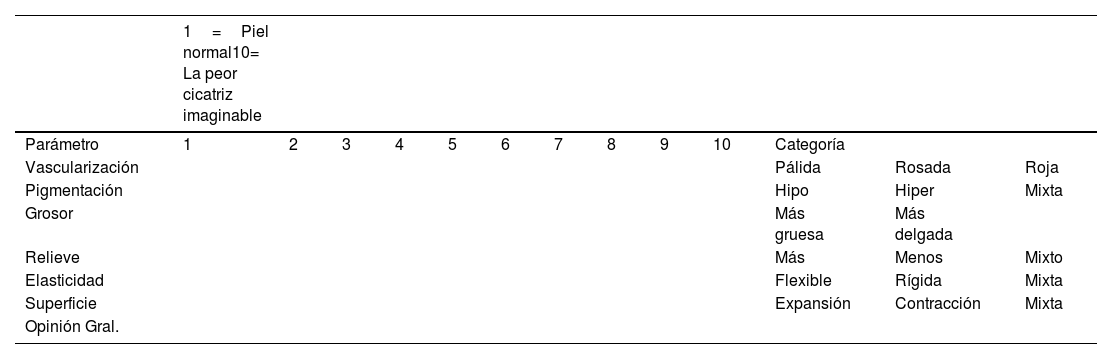
Escala POSAS para el Observador*
| 1=Piel normal10= La peor cicatriz imaginable | |||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Parámetro | 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | Categoría | ||
| Vascularización | Pálida | Rosada | Roja | ||||||||||
| Pigmentación | Hipo | Hiper | Mixta | ||||||||||
| Grosor | Más gruesa | Más delgada | |||||||||||
| Relieve | Más | Menos | Mixto | ||||||||||
| Elasticidad | Flexible | Rígida | Mixta | ||||||||||
| Superficie | Expansión | Contracción | Mixta | ||||||||||
| Opinión Gral. |
Notas explicativas sobre los parámetros:
Vascularización: presencia de vasos sanguíneos en el tejido cicatrizado, que se evalúa según la cantidad de enrojecimiento que ocurre por la cantidad de sangre que regresa después de presionar con una pieza de Plexiglass.
Pigmentación: coloración café o marrón de la cicatriz debido a un pigmento (la melanina). La pieza de Plexiglass se presiona con fuerza moderada contra la piel para eliminar el efecto de la vascularización.
Grosor: distancia media entre el borde subcuticular-dérmico y la superficie epidérmica de la cicatriz.
Relieve: magnitud de las irregularidades superficiales presentes (de preferencia en comparación con la piel normal adyacente).
Elasticidad: flexibilidad de la cicatriz probada al arrugar la cicatriz entre el pulgar y el índice.
Superficie: área de la cicatriz con relación al área original de la herida.
*Modificada y traducida de Baryza et al.14.
Existen variadas opciones, desde abordajes conservadores a inter- venciones quirúrgicas altamente complejas individualizadas para cada paciente, cuyo principal objetivo es la mejoría estética y fun- cional de la CQ18. Los tratamientos conservadores incluyen fisiote- rapia, masoterapia, presoterapia, geles de silicona, inyecciones de corticoides, ultrasonido o combinación de terapias. Si bien, no hay consenso en la efectividad de varias de estas modalidades, una re- visión sistemática reciente concluyó que presoterapia y siliconas, tienen evidencia para el manejo de CHT post-quemaduras al pro- ducir una mejora clínicamente relevante del grosor, enrojecimien- to y flexibilidad19. Con frecuencia, es necesaria la combinación de estos tratamientos con intervenciones quirúrgicas (resección de ci- catrices, incisiones transversales, Z-plastias, colgajos o injertos cu- táneos) que requieren planificación y selección de procedimientos caso a caso, que si bien pueden ser muy eficaces, se asocian a una elevada morbilidad20.
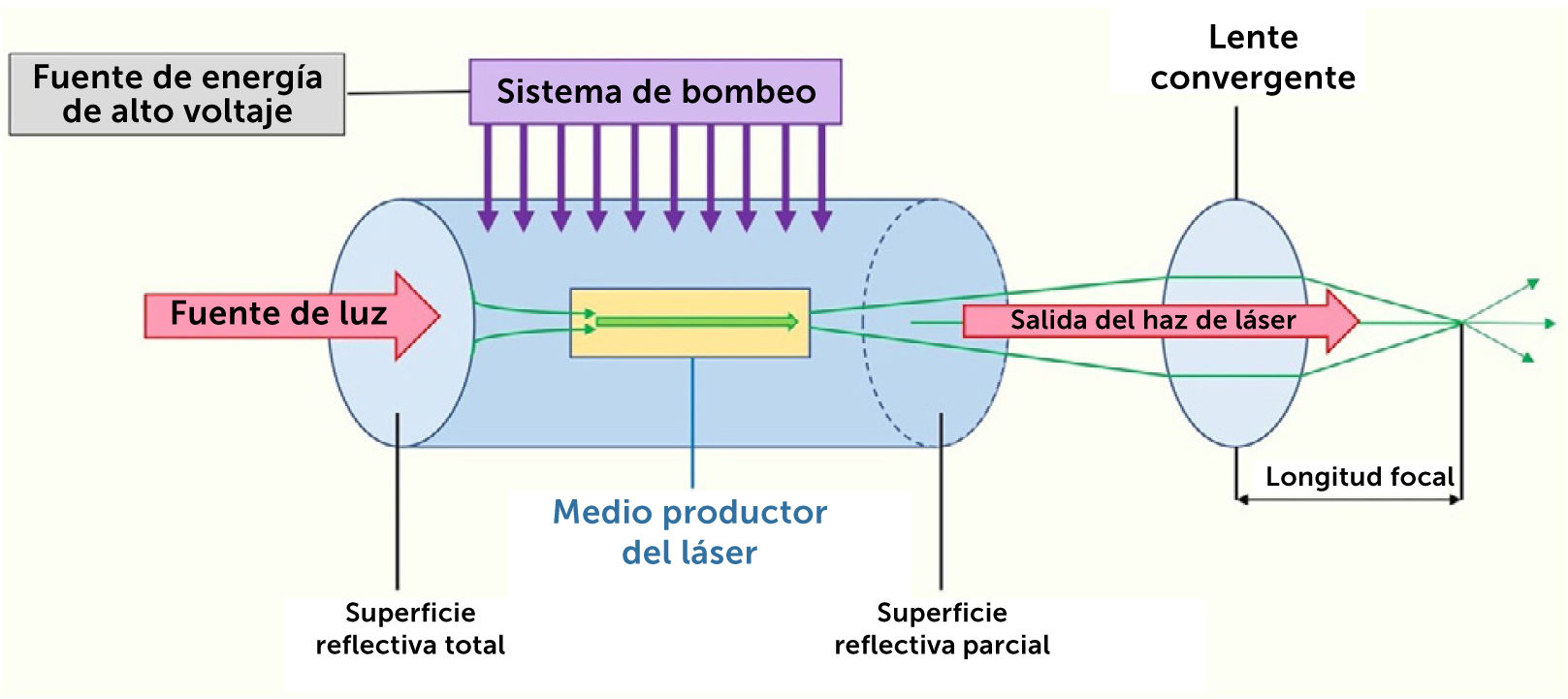
5LÁSER Y CICATRICES DE QUEMADURAS5.1GeneralidadesLos avances en la terapia con láser (TL) en los últimos 30 años, han llevado al desarrollo de tratamientos menos invasivos en muchas patologías dermatológicas. Los láseres que se dirigen a cromófo- ros principales de la piel han demostrado utilidad en el manejo de cicatrices traumáticas y contracturas, siendo considerados en la actualidad primera línea de manejo según guías, consensos y reco- mendaciones internacionales21–23. Estos dispositivos se componen de una fuente de energía, una cámara resonante y un medio activo; este último determina la longitud de onda producida y, general- mente, le da nombre al láser (Fig. 1). Los láseres cutáneos tienen diferentes aplicaciones clínicas según sus longitudes de onda y du- raciones de pulso específicas. Para aplicaciones médicas, el medio activo puede ser un gas (p. ej., CO2, argón); materiales cristalinos sólidos (p. ej., zafiro, rubí), dopados, es decir, tienen átomos im- puros que permiten la formación de agujeros en su interior con iones que transportan corriente eléctrica a través de éstos cristales (p. ej., neodimio, cromo, erbio); materiales semiconductores (p. ej., láser de diodo); y soluciones de colorante líquido (p. ej., láser de colorante pulsado o PDL, del inglés Pulse Dye Laser)24,25.
Esquema de funcionamiento general de los láseres. Modificado de Nouri et al24 y Kuehlmann et al.25.
El concepto general del funcionamiento de las TL se sustenta en interacciones láser-tejido, con tres tipos diferentes de efecto: fo- totérmico, fotoquímico y fotomecánico. El objetivo de la TL der- matológica es producir fototermia, esto es calor y energía directa ejercida sobre un cromóforo objetivo específico en la dermis, fun- damentalmente la melanina, hemoglobina o agua intra y/o extra- celular, limitando el daño a tejidos o estructuras adyacentes26.
Los tipos de láser pueden dividirse en ablativos y no ablativos, de- pendiendo de si perforan o no la epidermis, respectivamente, y en fraccionados o no fraccionados, si la ablación de la piel se produce en cuadrículas de minúsculas columnas, denominadas zonas de tratamiento microscópico (MTZ, del inglés Microscopic Treatment Zones)5,22 (Tabla 4).
Características principales de los dispositivos láser
| Tipo de Láser | Vascular | Grosor, Flexibilidad, Rugosidad | Pigmento | |
|---|---|---|---|---|
| PDL (Pulsed Dye Laser) | LAF (láser ablativo fraccionado) | LANF (láser ablativo no fraccionado) | ||
| Características Generales | No AblativoLongitud de onda: 585-595nm | CO 10.600nm2Er:YAGa 2.940nm | Er:glass de 1.540-1.550nm | Láser Rubí 694nmLáser Alexandrita 755nm pulso corto Nd:YAGb 1.064nmKTPc 523nm en modalidad Q-switched(nano o picosegundos) |
| Parámetros | Fluencias bajas: 4 - 8J/cm2 Diámetro del haz de láser (spot): 7-10mmDuración de pulsos cortas: 0,5-2 msObjetivo producir un púrpura leve | Variables según cicatriz y fototipo Potencias: 15 a 30WDensidades 5-15% Cicatrices hipertróficas:− | Energías altas para alcanzar mayor profundidadDensidades bajas: disminuye el daño térmico colateral | Fluencias bajas 1 - 3J/cm2 Pulsos de nano o picosegundos spot 3 - 5mm |
| Cromóforo | Oxihemoglobina | Agua | Agua | Melanina y pigmentos (destruyen melanosomas de queratinocitos y melanocitos) |
| Principio de acción | fototermólisis selectiva de vasos sanguíneos (coagulación y necrosis) | Columnas de daño térmico en la epidermis y dermis, con una profundidadvariable entre 0,2 a 4mm | Genera columnas de coagulación por daño térmico enla dermis, pero a menor temperatura (50-70°C) yprofundidad (1,8mm) que los LFA y sin ablación de la epidermis, ventaja: menor tiempo de recuperación Desventaja: menor efectividad y mayor número de sesiones | Pigmento en epidermis:Los láseres Q-switched o láseres de pulso largo coagulan y forman costras en la epidermis, aceleran larenovación, regeneran nuevas capas epidérmicas y expulsan las costras de la epidermisel pigmento se puede eliminar me- diante la ablación del tejido de la piel con láseres ablativos como el láser de CO2Pigmento en dermis (tatuajes):El disparo del láser Q-switched rompe fibroblastos que contienen la tinta del tatuajeEliminación de la tinta que llega a epidermis por recambio epidérmico (disparos de muy alta energía)Fagocitosis por macrófagos de tinta liberada de fibroblastos, se elimina por vía linfáticaEl área tratada por LAF (MTZd) genera necrosis y detritos celulares, que in- cluyen melanina y pigmentos conteni- dos dentro de queratinocitos epidér- micos y fibroblastos de la dermis |
| Utilidad | Eritema: Corrige eritema de las cicatrices por exceso de neovascularizaciónHipertrofia: genera hipoxia tisular que destruye de colágenoPrurito: la hipoxia y el calentamiento local produce un cambio en las citoquinas, neuropéptidos e histamina Mejor en fototipo I a III | Genera remodelación del colágeno, mejorando grosor, flexibilidad y color. Tiene mayor afinidad por el agua, genera más coagulación térmica en el tejido periférico, y por ende mayor coagulación de los vasos | ||
| N° de trata- mientos reco- mendados | 4 sesiones (1 sesión cada 6 a8 semanas) | 3 a 5 sesiones separadas por 4 a 12 semanas | Seguimiento cada 4 a 6 semanas | |
La cicatrización anormal se produce por una pérdida de control de mecanismos que regulan el equilibrio entre reparación y regenera- ción tisular, generando exceso de producción de colágeno y proli- feración de fibroblastos.
La fototermólisis que producen los láseres ablativos no fraccionados (LANF), calienta la dermis entre 50 y 70°C, induciendo coagulación del colágeno. Por su parte, los LAF calientan aún más la dermis has- ta alcanzar 100°C, provocando vaporización y coagulación térmica del tejido que rodea las MTZ. Estas lesiones térmicas fraccionadas, ablativas y no ablativas, inducen destrucción tisular controlada y activación de una respuesta inflamatoria local en las CHT.
La interrupción de la microvasculatura priva al tejido de oxígeno, limita la proliferación celular y el depósito de proteínas, atenuando la formación de cicatrices y mejorando la calidad del tejido sano perilesional, al estimular la síntesis y reorganización de fibras de colágeno nuevo similar al del tejido sano perilesional25. Además, se estimula la generación de vasos sanguíneos de neoformación y una epidermis que parece más papilar. Sin embargo, ocurre la pérdida casi total de estructuras anexiales como glándulas ecrinas, apocri- nas y sebáceas, y unidades foliculares21.
Las moléculas inflamatorias inducidas por láseres más estudiadas son las proteínas de choque térmico (HSP, del inglés Heat Shock Proteins), metaloproteinasas de la matriz (MMP, del inglés matrix metalloproteinases) y factor de crecimiento transformante β (TGF-β, del inglés Transforming Growth Factor β). Estas moléculas son pro- ducidas en respuesta al estrés celular frente a injurias (calor, frío, radiación UV, trauma químico y físico) sobre la piel. Las HSP están involucradas en la protección frente a daño por estrés y reparación celular, aumentan la expresión de TGF-β que, posteriormente, induce la quimiotaxis de fibroblastos, responsables finales de la sín- tesis de procolágeno y el arreglo y alineamiento de fibras de colá- geno tipo III dentro del tejido cicatricial, similar a lo que ocurre en el tejido sano perilesional26,27. Las MMP, son factores claves durante la remodelación, al promover la escisión del colágeno tipo I fibrilar. De esta manera HSP, TGF-βs y MMP interactúan para modelar la matriz dérmica en la CQ27,28.
5.3Utilidad del láser desde la clínicaLas quemaduras de cierta envergadura tienden a formar CHT de- bido a la naturaleza inflamatoria de la herida y al curso prolongado de curación de estas. Sumado, las heridas, injertos y el mismo tejido cicatricial, pueden contraerse, generando mayor tensión, anoma- lías del contorno y contracturas de la cicatriz. La alteración del color derivan de dos componentes principales: la melanina (tonos ma- rrones), que resulta en hipopigmentación y/o hiperpigmentación, dependiendo de la supervivencia de los melanocitos epidérmicos durante la cicatrización o terapéutica, y la oxihemoglobina (tonos rojos, eritema) que se genera al proliferar microvasos dilatados5.
Existe evidencia actual consistente para considerar la TL como tra- tamiento de primera línea en el manejo de cicatrices postraumá- ticas y quirúrgicas; aunque en CQ aún faltan estudios sistemáticos sobre su efectividad y utilidad7,29.
Una revisión sistemática reciente de la base de datos Cochrane, que incluye 15 estudios doble ciego aleatorizados, pretendió evaluar los efectos de las TL en el tratamiento de CHT y queloides. Compara- ron diversos dispositivos láser (PDL 585nm, LFNA, LAF CO2, Nd:YAG, entre otros) versus ningún tratamiento u otros tipos de tratamien- tos (inyecciones intralesionales de corticoides y/o 5-fluorouracilo o presoterapia con láminas de silicona). Obtuvieron resultados contra- dictorios, explicados, en su mayor parte, por la heterogeneidad de estudios, problemas de diseño y pequeño tamaño muestral, estable- ciendo que la evidencia actual disponible es insuficiente para apoyar o refutar la efectividad de la TL en CHT y queloides30,31.
Estudios clínicos prospectivos y reportes de casos muestran que el PDL reduce la formación de CHT al destruir pequeños vasos san- guíneos por fototermólisis y anoxia celular secundaria, disminu- yendo la angiogénesis y el eritema, mejorando la flexibilidad en cicatrices inmaduras al estimular la colagenólisis y liberación de citoquinas antinflamatorias. Debido a que el PDL tiene una pene- tración limitada, es menos efectivo en CHT más gruesas (>1,0cm), particularmente si hay tensión. Aliviar la tirantez con procedimien- tos quirúrgicos mínimamente invasivos puede facilitar su eficacia, eliminando muchas veces la necesidad de escisión de la cicatriz5.
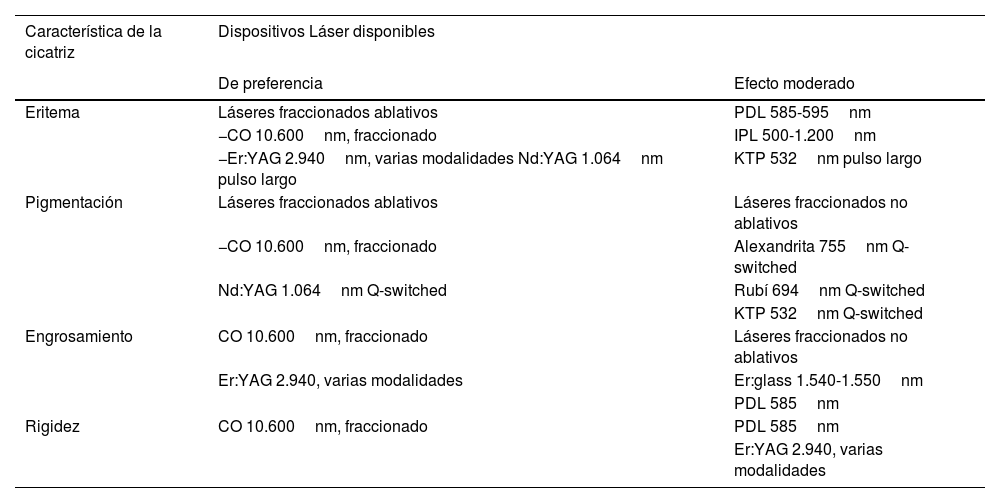
Sabiendo que las CQ frecuentemente presentan alteraciones en gro- sor, textura, además de eritema y pigmentación, la combinación de varios dispositivos láseres permite un tratamiento más completo y específico. El PDL funciona mejor para reducir vascularización, eri- tema, sensibilidad y prurito, en especial en cicatrices inmaduras más recientes. A su vez,el LAF CO2 ayuda a aumentar la flexibilidad de la dermis, mejorando textura, reduciendo grosor y favoreciendo reha- bilitación de cicatrices maduras más antiguas31. Alternativamente, frente a cambios de pigmentación o hipertricosis, pueden asociarse láseres cuyo cromóforo sea la melanina, como por ejemplo el láser Alexandrita de 755nm o Nd:YAG 1.064 nm32 (Tabla 5).
Recomendaciones de uso de dispositivos láser según características clínicas de las cicatrices
| Característica de la cicatriz | Dispositivos Láser disponibles | |
|---|---|---|
| De preferencia | Efecto moderado | |
| Eritema | Láseres fraccionados ablativos | PDL 585-595nm |
| −CO 10.600nm, fraccionado | IPL 500-1.200nm | |
| −Er:YAG 2.940nm, varias modalidades Nd:YAG 1.064nm pulso largo | KTP 532nm pulso largo | |
| Pigmentación | Láseres fraccionados ablativos | Láseres fraccionados no ablativos |
| −CO 10.600nm, fraccionado | Alexandrita 755nm Q-switched | |
| Nd:YAG 1.064nm Q-switched | Rubí 694nm Q-switched | |
| KTP 532nm Q-switched | ||
| Engrosamiento | CO 10.600nm, fraccionado | Láseres fraccionados no ablativos |
| Er:YAG 2.940, varias modalidades | Er:glass 1.540-1.550nm | |
| PDL 585nm | ||
| Rigidez | CO 10.600nm, fraccionado | PDL 585nm |
| Er:YAG 2.940, varias modalidades |
El láser de CO2 fue desarrollado por primera vez en 1964 por Pa- tel et al. siendo rápidamente reconocido como láser quirúrgico ideal debido a su alta absorción por el agua. Como la piel contiene un porcentaje de agua muy alto, este láser permite una ablación precisa y segura con buena hemostasia5. Con la adición del frac- cionamiento en microhaces, el LAF CO2 está emergiendo como alternativa terapéutica en el manejo de las CHT post-quemadu- ras33. Tiene la capacidad de mejorar varios aspectos de la CQ, en particular al citorreducir de forma organizada el tejido cicatricial y restaurar de forma más fisiológica la arquitectura del colágeno. La eficacia de estas técnicas está respaldada en la literatura por una disminución significativa en los puntajes de evaluación VSS y POSAS, además de disminución del espesor medido por ultra- sonido29 y una mejoría general en la CdV, que es probablemente el aspecto más relevante en sobrevivientes de quemaduras5. Una revisión sistemática del 2017, realizado por Willows et al. analizó 51 estudios observacionales, ensayos clínicos y revisiones siste- máticas publicadas sobre las TL en las CQ, concluyendo que, si bien faltan estudios prospectivos grandes, el LAF mostró poten- cial estadísticamente significativo para liberación de contracturas sin necesidad de intervención quirúrgica34.
El 2019, un metaanálisis de Zhang et al., demostró que 1 a 4 sesiones de LAF CO2 en las CQ, permitieron mejorar significati- vamente las evaluaciones VSS (diferencia media [DM] de -3,01 [IC95% -3,79, -2,22]; p<0,00001), POSAS-Paciente (DM - 14,38 [IC95% -17,62, -11,13]; p<0,00001), POSAS-Observador (DM-8,81 [IC95% -11,60, -6,02]; p<0,00001) y puntuación SAS (del inglés Scar Assessment Scale), con una DM 1,64 [IC95% 0,49, 2,78]; p=0,005, especialmente respecto a la pigmentación, vas- cularización, flexibilidad y altura de la cicatriz. Aunque, el grosor de la cicatriz medido con ecografía no disminuyó de forma signi- ficativa (DM -0,48 [IC95% -1,04; 0,09]; p=0,1), así como tampoco cambió la firmeza ni elasticidad medidas por cutómetro35.
El grupo dirigido por Peng el 2021, realizó un metaanálisis para evaluar eficacia y seguridad del LAF CO2 en CQ. Analizaron 20 es- tudios, observando mejoras significativas en la apariencia y mor- fología de las CQ evaluadas por VSS y POSAS. Además, pudieron demostrar que el grosor de las cicatrices evaluadas por ultrasonido, si disminuyó significativamente. Si bien, reconocen que los efectos secundarios y complicaciones inducidos por este tipo de láseres fueron leves y tolerables, la infección e hiperpigmentación, pueden afectar la eficacia del tratamiento29.
Un estudio controlado, aleatorizado y prospectivo de Douglas et al. del 2019, investigó el efecto del LAF CO2 sobre la apariencia y arquitectura dérmica en las CQ, 6 semanas y hasta 3 años después del tratamiento. Se reclutaron veinte pacientes adultos con las CQ de mínimo 10×10cm de diámetro, con VSS mayor a 5 a los 6 me- ses o más, desde el momento de la lesión. El área total de las CQ se asignó al azar en zonas tratadas (ZT) o zonas control sin tratamien- to (ZC). Las ZT recibieron 3 TL estandarizadas a intervalos de 4 a 6 semanas más cuidados generales de la cicatriz. Las mediciones de resultados se registraron al inicio del estudio, seis semanas postra- tamiento final y hasta 3 años después. Se incluyó un evaluador cie- go para VSS, POSAS y análisis histológico de tejidos. Los resultados clínicos revelaron una mejoría en todas las ZT a lo largo del tiempo. Hubo mejoras estadísticamente significativas en dolor y picazón, ya a las 6 semanas de aplicado el láser. Los datos histológicos revela- ron un aumento significativo en las fibras de colágeno de tamaño medio a las 6 semanas, con respecto a ZC. El análisis de subgru- pos según tiempo de evolución de la cicatriz reveló mayor mejoría histológica después de la TL en cicatrices inmaduras, en relación con cicatrices más maduras. Estos resultados les permitieron con- cluir que 3 tratamientos con LAF CO2 mejoran significativamente dolor, picazón y arquitectura dérmica, 6 semanas postratamiento. Los resultados histológicos sugieren un mayor potencial en el tra- tamiento de cicatrices inmaduras, esto último ha generado nuevas interrogantes respecto a cuál es el mejor momento para aplicar lá- ser en el manejo de las CQ36,37.
Al respecto, se pensaba que los láseres deberían aplicarse sólo después que las CQ hubiesen alcanzado maduración completa. Datos recientes sugieren que el manejo precoz con la TL vascu- lar, LAF o LANF, meses posteriores de producida una quemadura o lesión quirúrgica, puede disminuir los síntomas y contracturas, y aumentar la movilidad, mejorando el proceso general de rehabi- litación38. El mejor momento para iniciar la TL en una cicatriz aún no está claro. La mayoría de las estrategias se han establecido de- pendido de las características de maduración de las CQ, tomando en consideración edad del paciente, tipo de piel, tipo de cicatriz y comorbilidades.
Karmisholt et al. en una revisión sistemática del 2018, evaluaron evidencia clínica para la intervención temprana con láser den- tro de los 3 meses posteriores a la lesión, sugiriendo que existiría potencial para reducir la formación de cicatrices cutáneas cuando este se realizaba dentro de las fases de inflamación, proliferación o remodelación27. El mismo grupo, en un estudio controlado, alea- torizado, intra-individual realizado al año siguiente, demostró que puede utilizarse LNAF Erbium-glass de 1.540nm de forma segura y efectiva, un día antes de la cirugía y durante la fase temprana de cicatrización, minimizando la formación de cicatrices en heridas de espesor completo39. No solo el momento exacto de la aplicación del LAF influyen en la evolución favorable de la CQ, también la den- sidad del espaciado de microhaces fraccionados.
Tawfic et al. el 2020 realizó un estudio prospectivo en 25 pacien- tes, cada uno con 3 o más CHT maduras de quemaduras. Estas se asignaron aleatoriamente a tratamiento con LAF CO2 de baja (900nm de espaciado, 7,4% de densidad), media (600nm de espaciado, densidad del 12,6%) o alta densidad (300nm de espaciado,25,6% de densidad). Cada cicatriz recibió 3 intervenciones, con un inter- valo de 1 mes entre cada terapia. El grado de mejoría se evaluó clínicamente utilizando VSS y POSAS, e histológicamente mediante evaluación del colágeno (tinción tricrómica de Masson) antes y 1 mes después de finalizada la TL. Tres meses postratamiento, la tex- tura de la piel y el color de las áreas tratadas con la densidad más alta, mostró una mejoría significativa en los parámetros evaluados, comparativamente con los tratados con densidades medias o bajas. No se observaron efectos adversos (cicatrización, hipo o hiperpig- mentación) y se observaron haces de colágeno significativamente menos densos dentro de la zona ablativa (dermis papilar y dermis reticular superficial) después de la terapia, con una disposición más regular, horizontal y paralela40. Si bien, los tratamientos con densi- dades bajas permiten una mayor fluencia y profundidad de pene- tración, densidades más altas aumentarían la ablación y estarían asociadas con mayor incidencia de complicaciones. Los resultados de los autores revelaron que el porcentaje más alto de mejoría en POSAS fue para flexibilidad, alivio del dolor y tirantez, especialmen- te en áreas tratadas con alta densidad. VSS más altos con TL de alta densidad, se correlacionaron positivamente con mejoría en el por- centaje medio de área de colágeno medido. Esto se explicaría por el hecho de que los niveles de MMP, podrían aumentar más por ablación de alta densidad, lo que llevaría a mayor remodelación del colágeno y corrección de la cicatriz40.
Choi et al. en una revisión sistemática y metaanálisis del 2021, destacaron no sólo las mejoras significativas y rápidas en la evo- lución de las CQ cuando se tratan con LAF CO2 en comparación con tratamientos más tradicionales, sino que también serían más costo-efectivas, ya que pueden realizarse ambulatoriamente y bajo anestesia local, obviando la necesidad de intervenciones quirúrgicas mayores que implican costos más elevados, hospitalizaciones más prolongadas y morbilidad asociada, sin garantía de un resul- tado superior6. De hecho, un estudio reciente de Issler-Fisher et al. del 2020, describen una disminución en un 24% de la tasa de procedimientos reconstructivos sin láser (liberación de contractu- ras, plastias en Z e injertos de piel), desde la introducción del LAF CO2 y que, para todos los pacientes que requirieron reconstrucción quirúrgica por CQ, disminuyó de forma significativa el tiempo de anestesia y estancia hospitalaria41.
6CONCLUSIONESLas quemaduras siguen siendo una causa importante de secuelas estéticas, funcionales y psicosociales en sus sobrevivientes. Entre las diversas modalidades quirúrgicas y no quirúrgicas de manejo, las terapias con láser LAF CO2, cada vez con más respaldo de la evi- dencia, surgen como una alternativa efectiva y costo-eficiente para el manejo de las CQ. Sin embargo, aún faltan estudios prospectivos que permitan darle mayor peso a este tipo de tratamientos.
Conflicto de interesesLos autores declaran no tener conflictos de interés para el desarrollo de esta publicación