Durante los últimos años, las técnicas endoscópicas intentan sustituir a la cirugía en algunos pacientes con obesidad, cuando el tratamiento médico fracasa, basándose en que son técnicas menos agresivas. Hasta la fecha, existe muy poca evidencia científica de su efectividad.
Casos clínicosPresentamos 2 casos de pacientes intervenidos mediante gastroplastia vertical endoscópica que, tras su fracaso, acuden en busca de un tratamiento quirúrgico bariátrico efectivo.
ConclusionesLa gastrectomía vertical laparoscópica tras el fracaso de una técnica endoscópica no supone una gran variación sobre la técnica estándar.
Attempts are being made in recent years to replace open surgery with endoscopic techniques in some obese patients when medical treatment fails, as they are considered to be less-invasive procedures. To date, there is little scientific evidence regarding their effectiveness.
Clinical casesThe cases are reported of 2 patients who attended our surgery looking for an effective bariatric surgical treatment after failed endoscopic sleeve gastroplasty.
ConclusionsLaparoscopic sleeve gastrectomy after failure of an endoscopic technique does not offer great variation from the standard technique.
Durante los últimos años, las técnicas endoscópicas están intentando ocupar un espacio entre las quirúrgicas, en el tratamiento de la obesidad mórbida, basándose en que son técnicas menos invasivas, reversibles, y económicamente menos costosas1,2. Entre estas, la gastroplastia vertical endoscópica aparece como una alternativa novedosa, que intenta mejorar los resultados del Primary Obesity Surgery Endolumenal procedure (POSE), al realizar una sutura continua que pretende conformar el estómago en forma de tubo. Se trata de un sistema de sutura overstich (Apollo Endosurgery) que se acopla a la punta del endoscopio y que, tras ser introducido por vía oral, realiza una reducción que intenta imitar a la gastrectomía vertical laparoscópica, mediante la realización desde la luz gástrica de una serie de puntos transmurales, siguiendo una técnica de manos libres y colocando las suturas muy próximas unas de otras, desde el antro prepilórico hasta la unión gastroesofágica. El POSE, en cambio, plica el estómago en 8-9 localizaciones en el fundus, y en 3-4 en antro, mediante unas suturas sueltas específicas. Supuestamente, la plicatura conseguida mediante las nuevas técnicas provoca una mayor reducción gástrica, a la vez que produce un enlentecimiento del vaciado gástrico, ayudando de esta manera al efecto saciante3,4.
ObjetivoPresentamos los casos de 2 pacientes, a los que se les realizó la técnica Apollo y que, tras un año se seguimiento y fracaso en los resultados ponderales, acuden a consulta de cirugía en busca de solución.
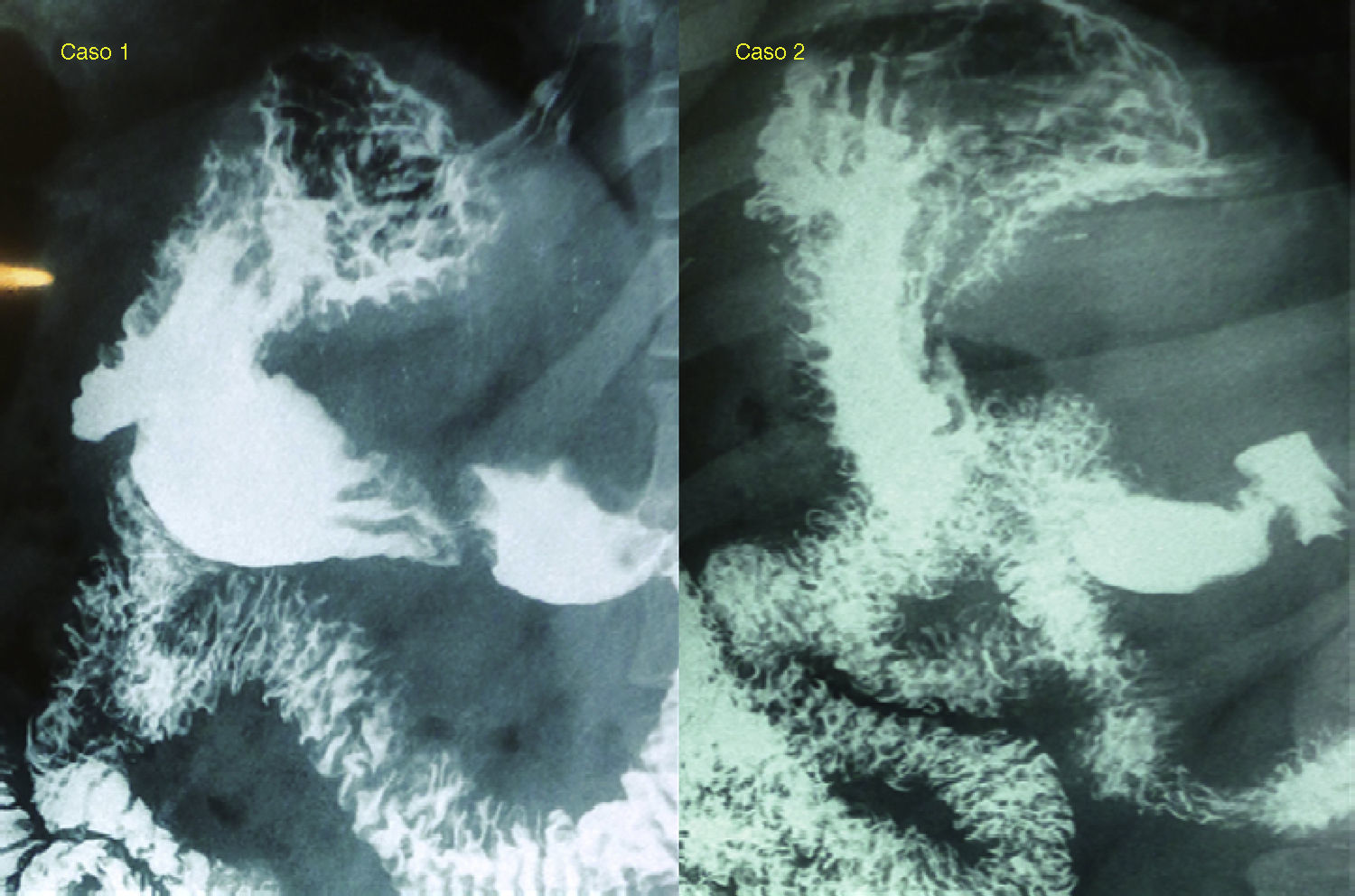
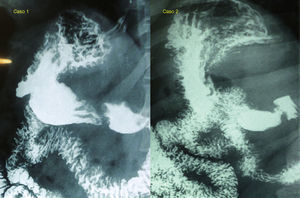
Casos clínicosCaso 1Paciente varón de 37 años, con índice de masa corporal (IMC) de 42 kg/m2 y síndrome de apneas obstructivas del sueño, al que se le practicó 7 meses antes la técnica Apollo de reducción gástrica, sin incidencias. El paciente presenta un aumento ponderal de 9 kg durante los 7 meses siguientes, por lo que acude a nuestra consulta en busca de una solución. Tras estudio completo por nuestro equipo multidisciplinario, en el que incluimos un estudio radiológico gastroduodenal, que es informado como «estómago normal» (fig. 1), se interviene al paciente con el fin de realizar una gastrectomía vertical laparoscópica.
Tránsito esófago-gastroduodenal. Caso 1: estómago de paredes regulares, sin imágenes de exceso, defecto ni compresiones extrínsecas; sin signos de reflujo ni hernia de hiato. Vaciamiento sin alteraciones. Caso 2: estómago de paredes regulares, sin imágenes de exceso, defecto, ni de compresiones extrínsecas; sin reflujo gastroduodenal ni hernia hiatal.
Paciente mujer de 33 años, con IMC de 45 y sin comorbilidades, a la que 30 meses antes se le implantó un balón intragástrico (durante 6 meses), con el que no obtuvo resultado. Posteriormente (13 meses más tarde), se practicó la técnica Apollo de reducción gástrica. Tras un año de la técnica, la paciente se encuentra con 14 kg más que el día de su realización, por lo que acude a nuestra consulta para ser tratada de su cuadro de obesidad. Tras su estudio completo multidisciplinario, en el que se incluye un estudio gastroduodenal que es informado como «estómago normal» (fig. 1), se programa una intervención de gastrectomía vertical laparoscópica.
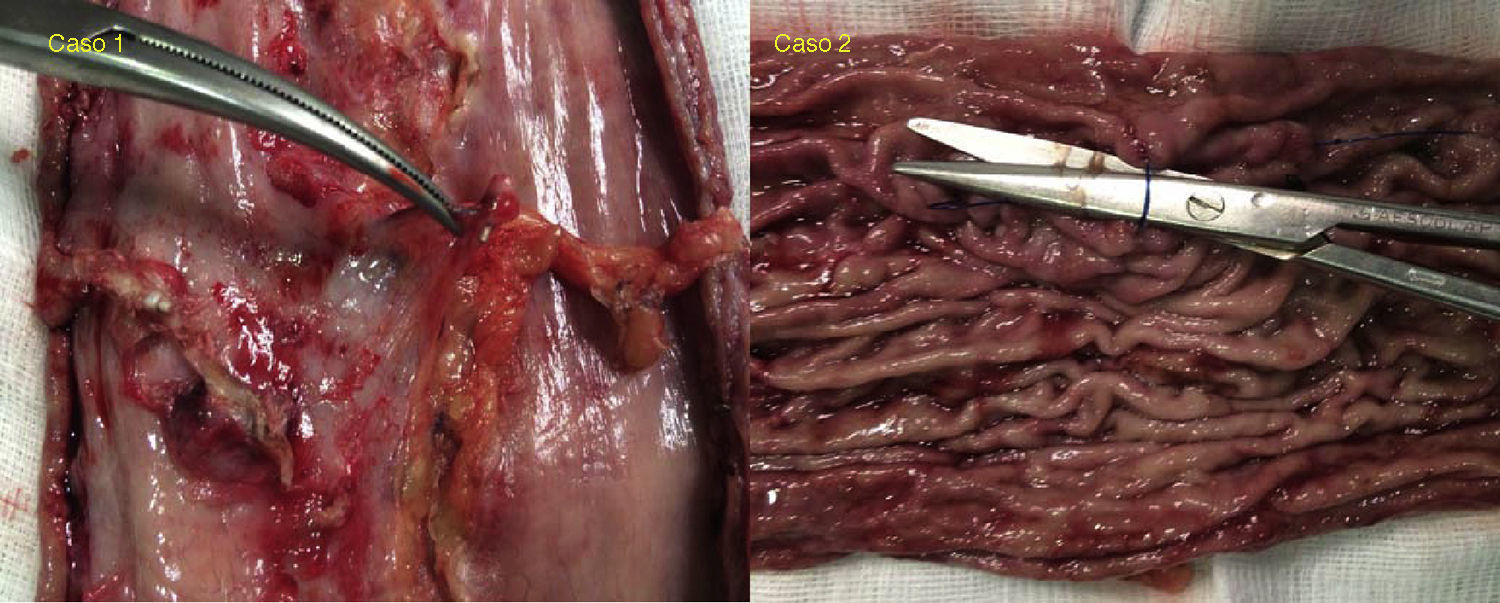
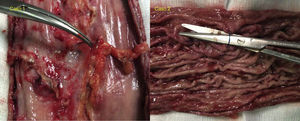
Durante la cirugía, en ambos pacientes, se evidenciaron adherencias a peritoneo parietal, a hígado, y a cuerpo pancreático; que se liberaron para proseguir con la intervención. Durante la disección de curvatura mayor, se apreció alguna digitación que correspondía al punto practicado por endoscopia, pero no se apreció ninguna imagen de plicatura o torsión, a excepción de las adherencias descritas y alguna zona de engrosamiento (las digitaciones referidas fundamentalmente en antro). La impresión es la de encontrarnos frente a un estómago prácticamente normal. La cirugía se realiza completando la disección hasta el ángulo de Hiss y realizando la gastrectomía con endocortadora y refuerzo con sutura barbada de 2-0. Durante dichas maniobras, no se encontró ninguna dificultad que difiriera de un paciente con un estómago no intervenido. Al examinar la pieza extraída, se aprecian algunas zonas deplicadas levemente (en fondo y en antro), sin evidenciar una disminución de la capacidad gástrica (fig. 2). Los pacientes son dados de alta hospitalaria a las 36 h de la intervención sin incidencias. Durante el seguimiento, los pacientes pierden peso a un ritmo normal tras cirugía bariátrica, sin presentar complicaciones. Tras un año de seguimiento, el porcentaje de exceso de IMC perdido es del 62 y del 73%, respectivamente.
DiscusiónEl desarrollo de nuevas técnicas endoscópicas y las mejoras en los diseños de las existentes han facilitado que durante los últimos años, los procedimientos mediante esta vía intenten sustituir a la cirugía en algunos pacientes con obesidad, cuando el tratamiento médico fracasa. El rechazo o contraindicación quirúrgica, el riesgo excesivo o el periodo prequirúrgico para disminuir la morbilidad de la cirugía pueden ser algunas de las situaciones que indiquen estos sistemas. Los sistemas de sutura (POSE, TOGa, Apollo…) forman un número importante de técnicas endoscópicas que durante los últimos años tratan de reproducir las manipulaciones y los efectos fisiológicos con los que actúa la cirugía mínimamente invasiva en el tratamiento de la obesidad mórbida1,5. Intentan reducir la capacidad gástrica para albergar alimentos induciendo saciedad precoz, así como retardar el vaciado gástrico mediante la realización de pliegues en la pared gástrica.
Hasta la fecha, tan solo un estudio se ha publicado por Espinós et al.6 que incluye a 45 pacientes obesos con un IMC medio de 36.7, en el que el seguimiento es tan solo de 6 meses. Presentan una reducción del IMC de 5.8 (31.3) y un SPSS de 49.4%. Concluyen que la POSE parece un procedimiento seguro y efectivo, en cuanto a la pérdida de peso, sin el dolor, cicatrices y recuperación que presenta la cirugía. Vilallonga et al.7 en su respuesta al citado artículo, son conscientes de la poca cantidad de publicaciones que parecen defender la eficacia de la plicatura del fondo o incluso del antro gástrico, presumiblemente activando los receptores de la saciedad, o enlenteciendo el vaciamiento gástrico. Creen que los mecanismos relacionados con la saciedad, la motilidad o incluso el volumen gástrico son complejos y no pueden ser explicados sencillamente por una reducción no medida del fondo gástrico.
López-Nava et al.8 publican recientemente sus resultados, en una serie de 20 pacientes con un seguimiento de 6 meses tras la técnica de gastrosplastia vertical endoscópica. Muestran un IMC preoperatorio y durante el seguimiento de 35.6 y 31.9kg/m2, respectivamente.
Deitel y Greeinstein9 proponen el uso del porcentaje de IMC perdido para valorar los resultados, de manera que se considera un resultado excelente si supera el 65%, bueno si se encuentra entre el 50 y el 65% y fracaso cuando es menor del 50%. En ninguno de los estudios señalados se utiliza dicha fórmula para valorar los resultados. Por otro lado, no se pueden sacar conclusiones con cohortes tan pequeñas y un seguimiento de tan solo 6 meses. Son necesarios estudios controlados, aleatorizados y bien diseñados para determinar la eficacia y seguridad, tanto a corto como a largo plazo.
Al igual que se han publicado estudios en la gastrectomía vertical laparoscópica que demuestran una leve dilatación del tubo gástrico al año de la intervención, posiblemente se deban realizar estudios que muestren cuál es la situación de la plicatura gástrica con las técnicas endoscópicas a mediano y largo plazo, ya sea mediante nuevas endoscopias o con tránsitos baritados10. El aumento de presión mantenido sobre el tubo gástrico podría hacer fracasar la técnica a través de la apertura de dichas suturas, sin que el paciente muestre síntomas de complicación. Así, se expone en los casos presentados, como ambos pacientes presentaban prácticamente una apertura a lo largo de la sutura de la gastroplastia.
ConclusionesPosiblemente nos encontremos cada vez con más pacientes en los que haya fracasado un tratamiento de este tipo, y acudan buscando una solución para su pérdida de peso definitiva. Tal y como se expone en los casos, la realización de una gastrectomía vertical laparoscópica tras el fracaso de una técnica endoscópica no supone una gran variación sobre la técnica estándar. Se recomienda, en cualquier caso, una técnica cuidadosa y minuciosa ya que, al igual que ocurre con la cirugía de revisión, el porcentaje de complicaciones podría aumentar en dichos pacientes. Se debe por tanto, liberar las adherencias para mantener la anatomía normal gástrica, así como localizar las zonas de fibrosis y edema para evitar, en la medida de lo posible, realizar la sección en dicha zona. Recomendamos, a pesar de que no haya demostrado que disminuye el riesgo de fístulas, el refuerzo con sutura en la línea de sección, en este tipo de pacientes.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.