La disponibilidad de múltiples tablas para calcular distintos tipos de riesgo cardiovascular recomendados por los diferentes organismos y sociedades científicas conducen a una gran confusión. No existen estudios actualmente que permitan contestar taxativamente a la pregunta planteada (qué tabla utilizar) y los razonamientos para la elección de una u otra tabla se basan en las inferencias de otros países o en los datos incompletos de la población española. Actualmente, la elección está en un proceso de debate y de análisis a partir de cohortes o estudios realizados en España. La opinión expuesta en este trabajo se basa en el análisis de las características de las distintas tablas y de las consecuencias prácticas que acarrearía utilizar una u otra tabla.
Definición de riesgo cardiovascular
Es la probabilidad de padecer una enfermedad cardiovascular en un determinado período, generalmente 5 años o más, frecuentemente 10 años. Las enfermedades cardiovasculares comprendidas dentro de este concepto son la cerebrovascular y la cardiopatía isquémica; la claudicación intermitente no se suele incluir para calcular el riesgo cardiovascular, aunque también existen ecuaciones para ello. El riesgo cardiovascular sólo se debe calcular cuando no exista una enfermedad cardiovascular, cardiopatía isquémica, enfermedad cerebrovascular o claudicación intermitente; la presencia de una de estas afecciones ya lleva aparejado por definición un riesgo elevado.
Las principales utilidades del cálculo del riesgo cardiovascular son el establecimiento de prioridades en prevención cardiovascular1 y, fundamentalmente, establecer la indicación del tratamiento con fármacos hipolipemiantes o antihipertensivos1.
Clasificación del riesgo cardiovascular
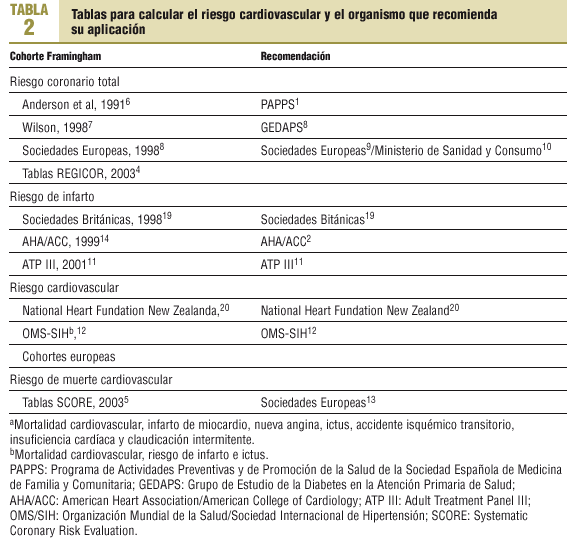
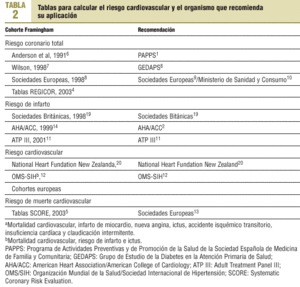
Existen distintos tipos de riesgo en función de las enfermedades cardiovasculares incluidas: riesgo coronario total, riesgo de infarto, riesgo cardiovascular y riesgo de muerte cardiovascular (tabla 1). La equivalencia aproximada entre los distintos riesgos es la siguiente: si el riesgo de infarto se multiplica por 1,5, se obtiene el riesgo coronario, y si éste se multiplica por 1,3, se obtendría el riesgo cardiovascular2. A efectos prácticos el riesgo coronario es una aproximación razonable del riesgo cardiovascular3 y en las recomendaciones de tratamiento de la hipertensión arterial e hipercolesterolemia se utilizan ambas medidas.
Lo primero que hay que considerar en una tabla para calcular el riesgo cardiovascular es qué enfermedades incluye, ya que el valor del riesgo será diferente para un mismo paciente si utilizamos distintas tablas. El riesgo más elevado se obtendría con las tablas que calculan el riesgo cardiovascular propiamente dicho, el más bajo con las que obtienen el riesgo de muerte cardiovascular, y los valores intermedios de riesgo si se utiliza una tabla que calcula el riesgo coronario o de infarto de miocardio. Por tanto, las consecuencias prácticas de aplicar una u otra tabla son diferentes y en la mayoría de las ocasiones, desconocidas.
Métodos para calcular el riesgo cardiovascular
La mayoría de las tablas para calcular el riesgo están basadas en la cohorte del estudio de Framingham, que tiene una incidencia de cardiopatía isquémica superior a la de la población española. Actualmente se dispone de una calibración para España de la ecuación de Framingham4 y de las tablas de las últimas recomendaciones de las Sociedades Europeas5 que utilizan datos provenientes de 12 países europeos, entre ellos España.
Las tablas de Anderson6, recomendadas por el Programa de Actividades Preventivas y de Promoción de la Salud de la Sociedad Española de Medicina de Familia y Comunitaria (PAPPS)1, la tabla de Wilson7, incluida en el informe
del Grupo de Estudio de la Diabetes en la Atención Primaria de Salud (GEDAPS)8, la tabla de las Sociedades Europeas9, aconsejada por el Ministerio de Sanidad y Consumo10, y la tabla calibrada para la población española, propuesta por el grupo del Registre Gironí del Cor (REGICOR)4, calculan el riesgo coronario total. Entre otros documentos con influencia en la práctica clínica en España cabe destacar que la tabla del Adult Treatment Panel III (ATP III)11 calcula el riesgo de infarto, y la de la Organización Mundial de la Salud/Sociedad Internacional de Hipertensión (OMS/SIH)12 el riesgo cardiovascular. Las tablas5 recomendadas por el último informe de las Sociedades Europeas13 están basadas en cohortes europeas y calculan el riesgo de muerte cardiovascular (tabla 2).
Definición de paciente con riesgo cardiovascular elevado
La definición más práctica de riesgo cardiovascular elevado se establece cuando la tasa de incremento del riesgo determina la indicación de un fármaco hipolipemiante o antihipertensivo. Así, por ejemplo, las Sociedades Europeas en su informe de 19989 y el PAPPS1 consideran un riesgo coronario >= 20% como elevado, el ATP III11 un riesgo de infarto >= 20% y las Sociedades Europeas en su último informe13 un riesgo de muerte cardiovascular >= 5%. Es importante reseñar que no son equivalentes los distintos conceptos, aunque se pueden efectuar aproximaciones.
Este límite de riesgo lo marcan los criterios de coste-efectividad. De este forma, el tratamiento con fármacos hipolipemiantes cumple criterios de coste-efectividad a partir de un riesgo de infarto >= 10%11. Por otro lado, con este límite de riesgo se intenta seleccionar a los pacientes sin enfermedad cardiovascular que tienen un riesgo equivalente a los individuos enfermos11; así, un riesgo coronario >= 20% a los 10 años es el que tienen los pacientes con angina estable14.
Consideraciones sobre las principales tablas para calcular el riesgo cardiovascular
Pese a la cantidad de métodos que existen para calcular el riesgo cardiovascular, el problema se puede simplificar analizando las tablas que pueden tener una mayor influencia en la práctica clínica en España. Estas tablas son las de las Sociedades Europeas de 19988, la de Anderson recomendada por el PAPPS1,6, las tablas calibradas para la población española12, la tabla del ATP III11 y las tablas del SCORE5 pertenecientes a la última revisión de las Sociedades Europeas13. La tabla de la OMS/SIH12 sólo sirve para el tratamiento de la hipertensión arterial.
Tablas de las Sociedades Europeas (1998)9
Las tablas de las Sociedades Europeas están basadas en la cohorte de Framingham, calculan el riesgo coronario y están recomendadas por el Ministerio de Sanidad y Consumo10. Su principal inconveniente es que están elaboradas con valores fijos de cHDL inferiores a los de la población española.
Tabla de Anderson (1991)6
Esta tabla también calcula el riesgo coronario; está basada en el estudio de Framingham y la ha aconsejado el PAPPS1 desde su primer informe en el año 199615. Permite introducir los valores del cHDL e incluye la hipertrofia ventricular izquierda electrocardiográfica como variable para calcular el riesgo.
Tablas calibradas para la población española4
Estas tablas son una calibración de la ecuación de Framingham basadas en los datos de la prevalencia de los factores de riesgo y la tasa de acontecimientos coronarios de la población de Girona4. Estas tablas calculan el riesgo coronario total, que es globalmente 2,3 veces inferior al de Framingham. La calibración de la ecuación de Framingham para otras zonas geográficas y grupos étnicos ha demostrado su utilidad16. Los autores de estas tablas estiman la tasa de incidencia de angina y de infarto agudo de miocardio silente basándose en la proporción observada en el estudio de Framingham. La incidencia de infarto de miocardio en Girona es cerca de un 15% inferior a la media del resto de España y la prevalencia de los factores de riesgo difiere de otras regiones17. Aunque éstas sean unas limitaciones metodológicas, probablemente son poco relevantes para decidir si se deberían utilizar o no estas tablas calibradas.
Lo que más llama la atención de estas tablas es que sólo un 1,5% de las casillas de los varones y ninguna de las mujeres llega al riesgo coronario alto (>= 20%), lo que limitaría la indicación del tratamiento con fármacos hipolipemiantes en prevención primaria de la cardiopatía isquémica en España, relegado a los pacientes con enfermedad cardiovascular.
Tabla del ATP III11
Estima el riesgo de infarto y excluye a la diabetes de las variables para calcular el riesgo, convirtiéndola en un equivalente de riesgo de cardiopatía isquémica, es decir, por definición el riesgo del diabético es >= 20%. Esta tabla es útil para el tratamiento hipolipemiante pero no para el tratamiento con fármacos antihipertensivos, puesto que el riesgo de infarto puede ser bastante dispar del riesgo cardiovascular y, por tanto, en los grupos con mayor riesgo de enfermedad cerebrovascular, como las mujeres en edades avanzadas o los pacientes con hipertensión arterial, podría infraestimar el riesgo cardiovascular.
Tablas del SCORE4
Las tablas del SCORE5 están basadas en datos provenientes de 12 países, entre ellos España que participa con 4.701 personas. A diferencia del resto de las tablas, ésta sólo estima el riesgo de muerte cardiovascular y existen tablas para países con riesgo elevado y riesgo bajo, donde se encontraría España. Además, existe la posibilidad de utilizar tablas con o sin cHDL. Las últimas recomendaciones de las Sociedades Europeas13 marcan un riesgo de muerte cardiovascular del 5% como umbral para la definición de riesgo elevado; con un riesgo >= 5% se contabilizan un 38% de casillas en varones y un 12,5% en mujeres. Aunque implícitamente en estas recomendaciones se está equiparando un 20% de riesgo coronario y un 5% de riesgo de muerte cardiovascular, se desconoce la equivalencia entre estas dos medidas.
¿Qué tabla utilizar?
Posiblemente deberíamos utilizar unas tablas basadas en la población española, pero las dos existentes actualmente, las tablas calibradas4 y las del SCORE5, ofrecen conclusiones diferentes que llevarían a distintas implicaciones prácticas para el tratamiento con fármacos hipolipemiantes y antihipertensivos. Además, las tablas del SCORE introducen un concepto nuevo, el riesgo de muerte cardiovascular, del que desconocemos su equivalencia con el del riesgo coronario recomendado desde el año 199418. Es necesario realizar estudios sobre las implicaciones prácticas de utilizar una u otra tabla, de validación y de equivalencia entre el riesgo coronario y la muerte cardiovascular para decidirse por una u otra tabla.
La elección más prudente actualmente sería la de continuar utilizando el riesgo coronario calculado mediante las tablas de las Sociedades Europeas9 o de Anderson de 19916, que tienen la ventaja de poder introducir los valores del cHDL. La experiencia de la utilización de este riesgo, el conocimiento por parte de los médicos del concepto de riesgo elevado cuando la probabilidad es >= 20% y la discrepancia entre las dos tablas mencionadas con anterioridad, que teóricamente se han obtenido a partir de datos de la población española, son los argumentos a favor de la continuidad en la utilización de la tabla de las Sociedades Europeas o de Anderson.