El fracaso técnico en el trasplante de páncreas ha sido el principal responsable de la pérdida de los injertos. Desde hace unos años, el número de complicaciones se han reducido, y por tanto, la proporción de este problema.
ObjetivosEl Grupo Español del Trasplante de Páncreas se plantea como objetivo de este estudio analizar la situación actual con relación a las complicaciones quirúrgicas y su gravedad.
Material y métodosSe ha realizado un estudio retrospectivo y multicéntrico con 10 centros participantes, con un total de 410 pacientes trasplantados de páncreas entre enero de 2008 y diciembre de 2013.
ResultadosUn total de 316 trasplantes fueron simultáneos con riñón, 66 después de riñón, 10 solo de páncreas, 7 multiviscerales y 11 retrasplantes. El porcentaje de complicaciones quirúrgicas fue del 39% (161 pacientes). Un 7% de trombosis vasculares, 13% de hemorragias, 6% de pancreatitis del injerto, 12% de infecciones quirúrgicas y otras en menor proporción. Las reintervenciones alcanzaron el 25%. La gravedad de las complicaciones fueron del tipo iiib (13%), del tipo ii (12%) y del tipo iva (8,5%). La pérdida del injerto fue del 8%. La mortalidad precoz del 0,5%. Las operaciones por complicaciones tardías fueron el 17%.
ConclusionesEl número de complicaciones quirúrgicas tras el trasplante no es desdeñable: afectan a uno de cada 3 pacientes, son graves en uno de cada 5 y con pérdida del injerto en uno de cada 10 pacientes. Por tanto, sigue existiendo un porcentaje significativo de complicaciones quirúrgicas en este tipo de actividad, como se demuestra en nuestro país.
Technical failure in pancreas transplant has been the main cause of the loss of grafts. In the last few years, the number of complications has reduced, and therefore the proportion of this problem.
ObjetivesThe Spanish Pancreas Transplant Group wanted to analyze the current situation with regard to surgical complications and their severity.
Material and methodsA retrospective and multicenter study was performed. 10 centers participated, with a total of 410 pancreas transplant recipients between January and December 2013.
ResultsA total of 316 transplants were simultaneous with kidney, 66 after kidney, pancreas-only 10, 7 multivisceral and 11 retrasplants. Surgical complication rates were 39% (n=161). A total of 7% vascular thrombosis, 13% bleeding, 6% the graft pancreatitis, 12% surgical infections and others to a lesser extent. Relaparotomy rate was 25%. The severity of complications were of type IIIb (13%), type II (12%) and type IVa (8.5%). Graft loss was 8%. Early mortality was 0.5%. The percentage of operations for late complications was 17%.
ConclusionsThe number of surgical complications after transplantation is not negligible, affecting one in 3 patients. They are severe in one out of 5 and, in one of every 10 patients graft loss occurs. Therefore, there is still a significant percentage of surgical complications in this type of activity, as shown in our country.
El trasplante de páncreas (TP) es el único método que permite restaurar la normoglucemia en pacientes con diabetes mellitus.
En febrero de 1983 en el Hospital Clínic de Barcelona, se realizó en nuestro país el primer trasplante simultáneo de páncreas y riñón. Desde entonces y hasta el 2013 se han contabilizado un total de 1.454 TP en España1. A partir de diciembre del 2010, más de 35.000 TP han sido registrados en el Registro Internacional del Trasplante de Páncreas (IPTR)2.
En los últimos decenios, el avance en el tratamiento inmunosupresor ha ido paralelo a un descenso en las complicaciones postoperatorias, a una mejoría en la técnica quirúrgica y, en definitiva, a una mejor supervivencia tanto del injerto como del paciente.
Sin embargo, el fracaso técnico (FT) que ha sido el hecho crítico más importante del TP, sigue jugando un papel importante en los resultados y expresa los problemas derivados de este tipo de cirugía. Es definido como la pérdida temprana del injerto, debida a factores no relacionados con problemas inmunológicos y es responsable de la mayoría de las pérdidas de los órganos trasplantados durante el primer año3. Pero, como afirmaron Humar et al., parece ser que el número de complicaciones quirúrgicas (CQ) se han reducido en estos últimos años y, por tanto, el FT4.
ObjetivosEl Grupo Español del Trasplante de Páncreas se plantea como objetivo principal de este estudio analizar la situación actual con relación a las complicaciones quirúrgicas abdominales, estableciendo asimismo su nivel de gravedad, así como la proporción de FT.
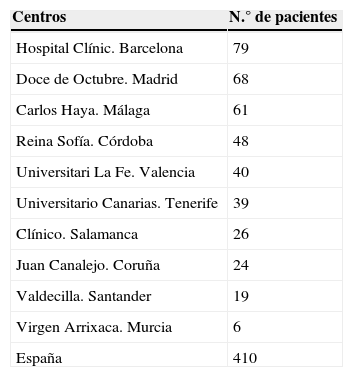
Material y métodosSe ha realizado un estudio retrospectivo y multicéntrico a nivel nacional, con 10 centros participantes (tabla 1), incluyendo un total de 410 pacientes que fueron tratados mediante un TP entre enero de 2008 y diciembre de 2013.
Hospitales de España trasplantadores de páncreas y que han colaborado en el estudio
| Centros | N.° de pacientes |
|---|---|
| Hospital Clínic. Barcelona | 79 |
| Doce de Octubre. Madrid | 68 |
| Carlos Haya. Málaga | 61 |
| Reina Sofía. Córdoba | 48 |
| Universitari La Fe. Valencia | 40 |
| Universitario Canarias. Tenerife | 39 |
| Clínico. Salamanca | 26 |
| Juan Canalejo. Coruña | 24 |
| Valdecilla. Santander | 19 |
| Virgen Arrixaca. Murcia | 6 |
| España | 410 |
Los datos han sido recogidos en una base de datos (SPSS, versión 11.0 para Windows), e incluyen: número de pacientes, edad, sexo, tipos de TP, CQ precoces (≤30 días) y su gravedad, reintervenciones, trasplantectomías del injerto, mortalidad precoz (≤30 días) y complicaciones tardías.
La técnica quirúrgica no fue totalmente uniforme, como es lógico, debido al número de centros trasplantadores, pero sí podemos explicar algunas líneas generales de las mismas:
- 1.
El 80% de los injertos pancreáticos fueron obtenidos simultáneamente con el hígado por el mismo equipo. En el 60% de los casos se utilizó la solución de Celsior® como líquido de preservación.
- 2.
Durante la preparación del injerto, la mayoría de los grupos abogaron por una longitud del duodeno de 5 a 10cm con el fin de obtener un intestino bien vascularizado. Asimismo, en el 80% de los casos, la sección del duodeno se realizó con un aparato de autosutura y se invaginó la línea de grapas, para asegurar al máximo la estanqueidad de las suturas.
- 3.
La vía para realizar el implante del páncreas en el receptor fue una laparotomía media suprainfraumbilical en todos los casos, excepto en 2 grupos en los que, además, se utilizó un abordaje independiente para el riñón. Finalmente, el injerto quedó colocado con el duodeno en situación proximal y la cola pancreática, distal.
- 4.
El drenaje venoso a vena cava inferior fue la técnica estándar.
- 5.
Todas las Unidades utilizaron los injertos de arterias ilíacas del donante para la reconstrucción vascular arterial, excepto un grupo.
- 6.
La derivación entérica de la secreción exocrina pancreática es la práctica universalmente empleada.
- 7.
El uso de anticoagulación completa con heparina tras la reperfusión del injerto está limitado a solo 3 grupos trasplantadores.
- 8.
Todos los grupos mantienen la colocación de al menos un drenaje tras la cirugía.
Se ha realizado un estudio descriptivo de frecuencias: tendencia central con determinación de suma, media (si distribución normal) y mediana; y dispersión con desviación típica y valor máximo y mínimo. E igualmente se han explicitado los porcentajes de las diferentes manifestaciones y grados de gravedad.
ResultadosUn total de 316 TP fueron simultáneos con riñón, 66 después de riñón, 10 solo de páncreas, 7 multiviscerales y 11 retrasplantes. La mediana de edad fue de 38 (23-59) años. Predomina el sexo masculino (68,7%).
Fueron diagnosticadas 161 CQ (39,2%) y categorizadas como se detallan a continuación:
- -
Trombosis vascular: se presentó en 29 pacientes (7%), el 62% de las cuales fueron venosas y el 27,6% arteriales. En 3 enfermos (10,4%) no se pudo etiquetar por necrosis masiva del injerto.
- -
Hemorragia: se manifestó en 52 pacientes (12,7%). Treinta de ellas fueron intraabdominales (57,7%), de los cuales en 20 casos fueron precoces (≤30 días). Nueve casos fueron digestivas (17,3%) y en 13 pacientes no se especificó la localización (25%).
- -
Las pancreatitis del injerto por isquemia-reperfusión afectaron a 25 pacientes (6%). Si las clasificamos según los Criterios de Atlanta 20125: 11 fueron leves, 10 moderadas severas y 4 graves.
- -
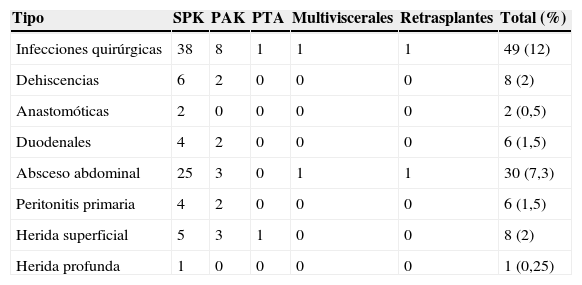
Las infecciones quirúrgicas abdominales (tabla 2) se presentaron en 49 pacientes (12%). En 8 casos (2%) por dehiscencia de sutura (en 6 desde el cierre duodenal y en 2 desde la anastomosis duodeno intestinal). Un total de 30 pacientes presentaron absceso intraabdominal (7,3%), sin relación con fístulas previas. Peritonitis primarias en 6 casos (1,5%) e infecciones de heridas en 9 (2,2%).
Tabla 2.Complicaciones infecciosas quirúrgicas abdominales de los diferentes tipos de trasplante de páncreas
Tipo SPK PAK PTA Multiviscerales Retrasplantes Total (%) Infecciones quirúrgicas 38 8 1 1 1 49 (12) Dehiscencias 6 2 0 0 0 8 (2) Anastomóticas 2 0 0 0 0 2 (0,5) Duodenales 4 2 0 0 0 6 (1,5) Absceso abdominal 25 3 0 1 1 30 (7,3) Peritonitis primaria 4 2 0 0 0 6 (1,5) Herida superficial 5 3 1 0 0 8 (2) Herida profunda 1 0 0 0 0 1 (0,25) PAK: trasplante de páncreas y después de riñón; PTA: trasplante solitario de páncreas; SPK: trasplante simultáneo de páncreas y riñón.
- -
Fístula pancreática: Siete receptores (1,7%) presentaron fístula pancreática: tipo A (n=1), tipo B (n=3) y tipo C (n=3)6.
- -
Además se evidenciaron otras complicaciones, como: dehiscencia de la herida quirúrgica en 7 casos (1,7%), oclusión intestinal por bridas en 6 pacientes, un caso de seudoaneurisma del injerto arterial y otro de linfocele.
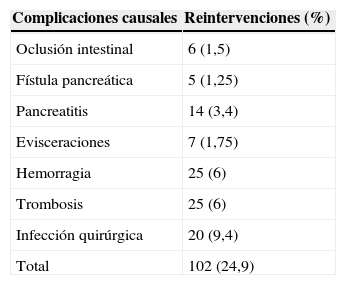
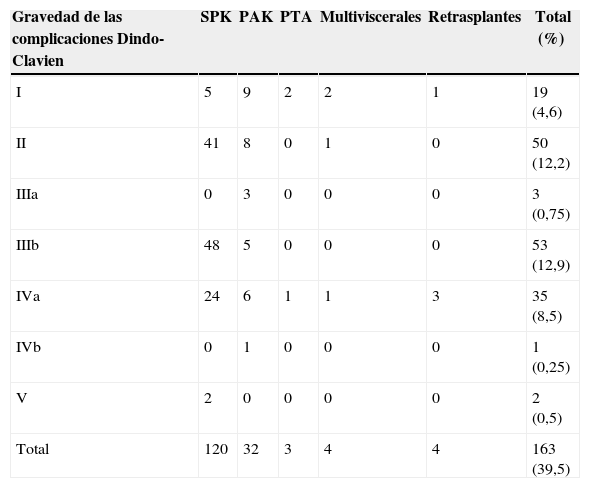
El número de reintervenciones precoces fue del 24,9% (102 pacientes) (tabla 3). La gravedad de las CQ se clasificaron según Dindo-Clavien7, destacaron 53 pacientes del tipo IIIb (12,9%), 50 pacientes del tipo II (12,2%) y 35 pacientes del tipo IVa (8,5%) (tabla 4).
Gravedad de las complicaciones quirúrgicas según la clasificación de Dindo-Clavien
| Gravedad de las complicaciones Dindo-Clavien | SPK | PAK | PTA | Multiviscerales | Retrasplantes | Total (%) |
|---|---|---|---|---|---|---|
| I | 5 | 9 | 2 | 2 | 1 | 19 (4,6) |
| II | 41 | 8 | 0 | 1 | 0 | 50 (12,2) |
| IIIa | 0 | 3 | 0 | 0 | 0 | 3 (0,75) |
| IIIb | 48 | 5 | 0 | 0 | 0 | 53 (12,9) |
| IVa | 24 | 6 | 1 | 1 | 3 | 35 (8,5) |
| IVb | 0 | 1 | 0 | 0 | 0 | 1 (0,25) |
| V | 2 | 0 | 0 | 0 | 0 | 2 (0,5) |
| Total | 120 | 32 | 3 | 4 | 4 | 163 (39,5) |
PAK: trasplante de páncreas y después de riñón; PTA: trasplante solitario de páncreas; SPK: trasplante simultáneo de páncreas y riñón.
Fuente: Dindo-Clavien7.
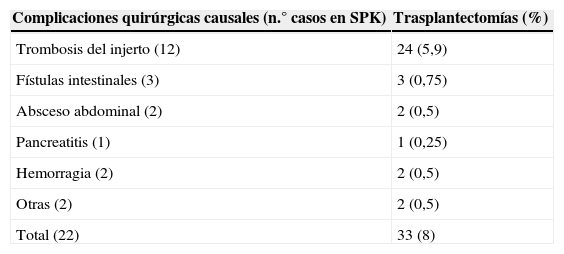
Las CQ conllevaron la pérdida del injerto en 33 pacientes, lo que representa un 8% (tabla 5).
Causas de pérdida del injerto
| Complicaciones quirúrgicas causales (n.° casos en SPK) | Trasplantectomías (%) |
|---|---|
| Trombosis del injerto (12) | 24 (5,9) |
| Fístulas intestinales (3) | 3 (0,75) |
| Absceso abdominal (2) | 2 (0,5) |
| Pancreatitis (1) | 1 (0,25) |
| Hemorragia (2) | 2 (0,5) |
| Otras (2) | 2 (0,5) |
| Total (22) | 33 (8) |
SPK: trasplante simultáneo de páncreas y riñón.
La mortalidad precoz alcanzó a 2 pacientes (0,5%), producida por sepsis secundaria a una neumonía a los 29 días y una asistolia operatoria sin causa conocida.
También hemos podido analizar las CQ tardías (>30 días post-TP) de 302 trasplantes realizados en 7 centros (se han excluido los fallecimientos y datos perdidos). Las causas de reintervenciones tardías quirúrgicas fueron: hemorragia intraabdominal (n=10), colecciones o abscesos (n=9), pancreatitis del injerto (n=3), colecistitis aguda (n=1), eventraciones (n=7) y obstrucción intestinal (n=12). En total la tasa de reoperaciones tardías fue del 17%.
DiscusiónLa correcta evaluación de la viabilidad del páncreas en el momento de la extracción en el donante es uno de los pilares básicos para obtener buenos resultados en el receptor. Ello debe ir acompañado invariablemente de una correcta técnica quirúrgica durante la extracción y el implante del órgano. En este sentido, y tras la evaluación de los distintos grupos de trasplante, la técnica quirúrgica empleada, tanto en el donante como en el receptor, ha sido bastante uniforme.
Como afirmó Troppmann8, durante la década de los 80 del siglo pasado, las CQ en el TP conllevaba un 25% de pérdidas de los injertos pancreáticos. Pero como se ha ido viendo en las siguientes décadas ha existido un descenso claro en el porcentaje de estas complicaciones. Así en un análisis realizado en EE. UU. con los TP entre los años 2004 y 2008, se objetivó un descenso de FT, hasta situarse entre el 7 y el 9%9. Aunque esos resultados no se corroboraron en otras publicaciones coetáneas, con índices de relaparotomías del 24 al 35% y pérdidas del injerto por estas causas hasta en el 75%9–12.
En nuestro país tuvimos un índice de CQ alto, cercano al 40%, pero solo un 8% de FT, excelentes resultados, similares a la revisión de registro de Troppmann en EE. UU.9.
Si pormenorizamos en las CQ más frecuentes y graves, vemos lo siguiente:
Trombosis del injertoSigue siendo la CQ más seria y frecuente13,14, afecta a entre el 7% (como en nuestra experiencia) y el 13% de los TP. Aparece habitualmente en la primera semana15, representa el 70% de los FT8 y es el principal motivo de relaparotomía y retirada del injerto3.
La etiología es multifactorial, aunque está claro que los problemas en la anastomosis son una causa conocida16, e inciden muchas otras causas: como el estasis a nivel de los vasos esplénicos, el daño endotelial por las lesiones de isquemia/reperfusión y el estado de hipercoagulabilidad17. También hay factores relacionados con el donante: mayores de 50 años o menores de los 10 años de edad, inestabilidad hemodinámica y muerte de origen cardiovascular18,19. Factores relacionados con la extracción (la agresión mecánica, el excesivo aporte y presión del líquido de preservación y el inadecuado vaciamiento de la sangre)19. Dentro de los factores relacionados con el receptor, destacan los trasplantes solitarios, la diálisis peritoneal, el drenaje entérico19,20, el rechazo celular21, la pancreatitis del injerto22 y los síndromes de trombofilia23,24.
La trasplantectomía es el tratamiento habitual cuando aparece una trombosis masiva del injerto, como ha ocurrido en el 6% de nuestra serie española. Otras terapéuticas menos agresivas han tenido un éxito limitado en casos parciales20,25. Lo que resulta interesante es el retrasplante precoz en estos casos, si no existe infección, ya que los resultados son excelentes26, como ocurrió en uno de nuestra serie.
La mayoría de los grupos españoles utiliza profilaxis con heparina de bajo peso molecular (40mg/día). Solo en 3 grupos la anticoagulación es completa (1mg/kg de peso) con heparina sódica. Algunos grupos a nivel internacional, con excelentes resultados, no utilizan estas medicaciones12,17,27. También se utiliza aspirina como antiagregante plaquetario12, frecuente en nuestro entorno.
Infecciones abdominales quirúrgicasSon las causas más frecuentes de mortalidad durante el primer año12,28. Destacan las fugas anastomóticas que afectan a entre el 9 y el 14% de los casos publicados29, pero solo en el 0,5% se retiran los injertos9. Los abscesos o colecciones localizadas afectan al 14% de los pacientes29, y un 30% de ellos son asociados a las dehiscencias de suturas8,30. El 80% se resuelven con radiología intervencionista.
La infección de la herida es frecuente (14%)16, fundamentalmente la superficial, que es sencilla de resolver. Pero las infecciones profundas hay que tratarlas con seriedad, con amplios desbridamientos, ya que pueden conllevar problemas graves, como pérdida del injerto e incluso la muerte del paciente (como ocurrió en uno de nuestros casos).
Estos procesos han sido relacionados con los donantes y receptores mayores, el retrasplante, la diálisis peritoneal, tiempo de isquemia fría, pancreatitis del injerto, largo periodos en lista de espera, más severa enfermedad y tipo de inmunosupresión9,13,31.
Pancreatitis del injertoDentro de esta entidad existe un tipo llamado fisiológico29, que aparece en el 100% de los TP, como respuesta inflamatoria aguda, durante las primeras 72 h, se relaciona con las lesiones de isquemia/reperfusión, y suele ser silente en la mayor parte de los casos32. Se produce una elevación de la proteína C y la frecuencia de hiperamilasemias en este periodo alcanza hasta un 35% de los casos. Es habitual que se produzca un cuadro, que nosotros denominamos «peripancreatitis», con un líquido en el entorno del injerto, rico en amilasa y lipasa, que en algunos casos puedan asociarse a pequeños escapes desde parénquima pancreático producido en la cirugía, que se solucionan espontáneamente o con ayuda del drenaje quirúrgico16,22. La pancreatitis del injerto (PAI) precoz en los primeros 3 meses, se produce entre un 35 y un 38% de los casos32. La gravedad del proceso es igualmente difícil de estandarizar, aunque nosotros creemos que deberíamos adoptar los nuevos criterios de Atlanta5 para así estandarizar conceptos. Cuando la gravedad es importante implica la pérdida del injerto entre un 78 y un 91%32, aunque el pronóstico es relativamente benigno. Los factores de riesgo9 incluyen fundamentalmente al donante: edad, obesidad, resucitación prolongada, requerimientos importantes de inotrópicos, síndrome de isquemia/reperfusión y periodos de isquemia caliente prolongados33; y al receptor: con el manejo inadecuado del injerto, revascularización acelerada y con alta presión, mal vaciamiento de la papila, etc.
Podemos dividir la PAI en 2 tipos desde el punto de vista fisiopatológico32: puro, relacionado con procesos infecciosos o inmunológicos; y relativo al proceso quirúrgico, como la trombosis del injerto, responsable en el 60-70% de las PAI21.
El manejo debe ser conservador, como se ha aplicado en nuestra serie.
Fístulas pancreáticasSon poco frecuentes (5%)8. Se relacionan con problemas técnicos, fundamentalmente con perforaciones duodenales o deshiscencias de sutura. Aunque lo más frecuente, ya referido en el apartado anterior, suelen ser las pequeñas fugas desde el parénquima pancreático producidas en el manoseo del órgano16.
HemorragiasEs la complicación más frecuente a nivel abdominal y que conlleva mayor número de relaparotomías, pero por otro lado, tras la resolución quirúrgica, es un proceso relativamente benigno, ya que se pierden menos del 0,3% de los injertos9.
Cuando la hemorragia es digestiva, puede derivar de la sutura duodenal o de la anastomosis entérica, y suele ser autolimitante. Las de origen infeccioso como el citomegalovirus, isquémicas, y por fístulas vasculoentéricas son más tardías y ocasionan en muchos casos la retirada del injerto9.
Gravedad de la complicaciones (Dindo y Clavien)7Esta valoración es fundamental para saber el riesgo del proceso y lo que ello implica. La mayoría de los trabajos publicados hacen referencias a las complicaciones que aparecen, pero no formulan de forma clara su importancia, si exceptuamos el FT. Una quinta parte de las complicaciones observadas en el estudio son resueltas con tratamiento médico. Tres casos precisaron una resolución radiológica percutánea por abscesos intraabdominales. Del grupo de pacientes reintervenidos, en menos del 10% se produjo un FT. Dos pacientes fallecieron precozmente, lo que representa un bajo índice de mortalidad.
Complicaciones tardíasConllevan un 17% de reintervenciones, destacando el alto índice de oclusiones intestinales que afectaron a más de una tercera parte de la población, así como las colecciones intraabdominales y las eventraciones, que surgieron en uno de cada 5 pacientes.
La limitación de este estudio es que está enfocado, solo, a las complicaciones abdominales quirúrgicas y, por tanto, no valoramos la función tardía del injerto y el seguimiento a largo plazo de los pacientes.
ConclusionesEl porcentaje de CQ a nivel nacional tras el TP no es desdeñable: afectan a uno de cada 3 pacientes, son graves en uno de cada 5 y conllevan la pérdida del injerto en uno de cada 10 pacientes.
Por tanto, al contrario de lo que algunos autores internacionales aportan4,9, sigue existiendo un porcentaje significativo de CQ en la actividad del TP, como se demuestra en nuestro país.
Sección de trasplantesHemos seguido las directrices establecidas por nuestros respectivos centros sanitarios para acceder a los datos de las historias clínicas a los fines de poder realizar este tipo de publicación con la finalidad de la divulgación para la comunidad científica.
Los diferentes autores han contribuido con la adquisición y recogida de datos, así como en la revisión crítica y aprobación de la versión final.
Conflicto de interesesLos autores declaramos explícitamente que no existen conflictos de intereses.
La información de este manuscrito fue presentada en la III Reunión del Grupo Español de Trasplante de Páncreas, con el título: «Experiencia nacional con las complicaciones inmediatas del trasplante de páncreas», que fue celebrada el 15-16 de mayo del 2014 en Valencia.