Revisar las complicaciones asociadas al abordaje retropleural mínimamente invasivo utilizado en el abordaje anterior a la columna toracolumbar.
Material y métodoSe presenta la técnica quirúrgica y la evaluación de datos recogidos de manera prospectiva de la serie inicial de 31 pacientes intervenidos. Se evalúa la apertura de pleura durante el abordaje, las complicaciones pulmonares derivadas, otras complicaciones quirúrgicas, el tiempo de intervención, el sangrado intraoperatorio, la necesidad de transfusión y la estancia hospitalaria.
ResultadosLa edad media de los pacientes fue de 58años, el tiempo quirúrgico de 225min y el sangrado de 274ml, con un 13% de transfusión en el postoperatorio. De forma intraoperatoria se detectó la apertura de la pleura en 8casos, de los cuales ninguno tuvo complicaciones mayores pulmonares durante el postoperatorio. Se produjeron 3 casos de derrame pleural leve en pacientes sin apertura de pleura, y un caso de hemoneumotórax por sangrado de vaso intercostal que requirió reintervención. El porcentaje de neuralgia intercostal fue del 3%. La estancia media hospitalaria fue de 6,7días, y 24 de 31 pacientes pudieron iniciar movilización precoz el primer día postoperatorio.
ConclusionesEl abordaje retropleural permite el tratamiento quirúrgico de patologías que requieren un acceso anterior a la columna toracolumbar, con un perfil bajo de complicaciones pulmonares y con las ventajas de las técnicas mínimamente invasivas en cuanto a menor sangrado, recuperación precoz y menos estancia hospitalaria. Su curva de aprendizaje es larga.
To review the complications associated with the minimally invasive retropleural approach used in the anterior approach to the thoraco-lumbar spine.
Material and methodWe present the MIS surgical technique and the evaluation of data collected prospectively from the initial series of 31 patients undergoing surgery. Pleural opening during the approach, lung complications derived, other surgical complications, time of intervention, intraoperative bleeding, need for transfusion and hospital stay are evaluated.
DiscussionThe mean age of the patients was 58years, the surgical time 225min, and the bleeding 274ml, with a 13% postoperative transfusion. Intraoperatively, pleural opening was detected in 8 cases, of which none had major pulmonary complications during the postoperative period. There were 3 cases of mild pleural effusion, all patients without pleural opening, and one case of haemopneumothorax due to intercostal vessel bleeding that required reoperation. The percentage of intercostal neuralgia was 3%. The mean hospital stay was 6.7days, and 24 of 31 patients were able to initiate early mobilization on the first postoperative day.
ConclusionsThe retropleural approach allows the surgical treatment of pathologies requiring anterior access to the thoraco-lumbar spine, with a low profile of pulmonary complications, and with the advantages of minimally invasive techniques in terms of less bleeding, early recovery and shorter hospital stay. Nevertheless the learning curve is long.
El abordaje anterior al segmento toracolumbar permite la reconstrucción del muro anterior en casos de fractura vertebral, metástasis y lesiones inflamatorias1,2. También se utiliza para descompresión del canal medular y corrección de deformidades en aquellos casos en que el abordaje posterior aislado no sería suficiente3-7.
El porcentaje de complicaciones asociadas al abordaje clásico mediante toracotomía se encuentra en la literatura en torno al 40-50%3,5,8, siendo las específicas pulmonares de hasta el 64% en algunas series9.
Con el auge de las técnicas mínimamente invasivas (MIS) como alternativa al abordaje clásico, la toracoscopia ha adquirido un papel importante, ya que disminuye la morbilidad en relación a la amplia incisión-disección de la toracotomía. El abordaje toracoscópico asocia menor sangrado, menor dolor postoperatorio y recuperación posquirúrgica precoz1,10,11. Sin embargo, sigue siendo un abordaje transtorácico, con sus posibles complicaciones pulmonares asociadas, ya que los portales de abordaje invaden la cavidad pleural1,10.
El primer abordaje retropleural fue descrito por McCormick12 en los años noventa para visualización de la columna anterolateral sin entrar en la cavidad pleural y así, teóricamente, disminuir la morbilidad pulmonar asociada a la toracotomía. El abordaje retropleural en su variante mínimamente invasiva asocia ventajas de las técnicas MIS (en cuanto a sangrado, recuperación precoz, tiempo de hospitalización…), con menores complicaciones pulmonares y manteniendo la pleura intacta2,3,6,7. Su utilización no se encuentra muy difundida, demostrado por la escasa cantidad de publicaciones en los últimos años.
En el presente estudio se revisan las complicaciones asociadas al abordaje retropleural MIS en los pacientes intervenidos en nuestro hospital, haciendo especial hincapié en las complicaciones pulmonares, para evaluar la seguridad de la técnica quirúrgica.
Material y métodoEntre el año 2012 y junio del 2016 se han intervenido en nuestro centro 31 pacientes mediante abordaje retropleural MIS. Se ha registrado de manera prospectiva en todos los pacientes el tiempo quirúrgico, el sangrado intraoperatorio, la apertura de pleura durante el abordaje y otras complicaciones intraoperatorias. Durante la hospitalización se han registrado complicaciones pulmonares, no pulmonares, necesidad de transfusión y estancia hospitalaria, y durante el seguimiento en consultas, complicaciones y necesidad de reintervención por causas en relación al abordaje. Los pacientes fueron revisados en consultas externas a las 6 semanas, a los 3 meses, a los 6 meses, al año y a los 2 años.
Se realiza una revisión retrospectiva de datos obtenidos de forma prospectiva.
Descripción de la técnica quirúrgicaLa intervención se realiza bajo anestesia general e intubación pulmonar selectiva para posterior colapso del pulmón durante el abordaje, si se precisa. Generalmente se prefiere el abordaje por el lado izquierdo, por la situación vascular más favorable, cercano a la aorta en vez de al sistema venoso ácigos; el abordaje izquierdo además permite una mejor movilización del diafragma, dificultada en el lado derecho por el hígado. Para el abordaje izquierdo el paciente se coloca en decúbito lateral derecho. Se debe asegurar bajo visión escópica la correcta posición lateral de la columna del paciente, ya que en caso de oblicuidad aumenta el riesgo de invadir el canal medular u ocasionar una lesión de grandes vasos al manipular el disco y el cuerpo vertebral.
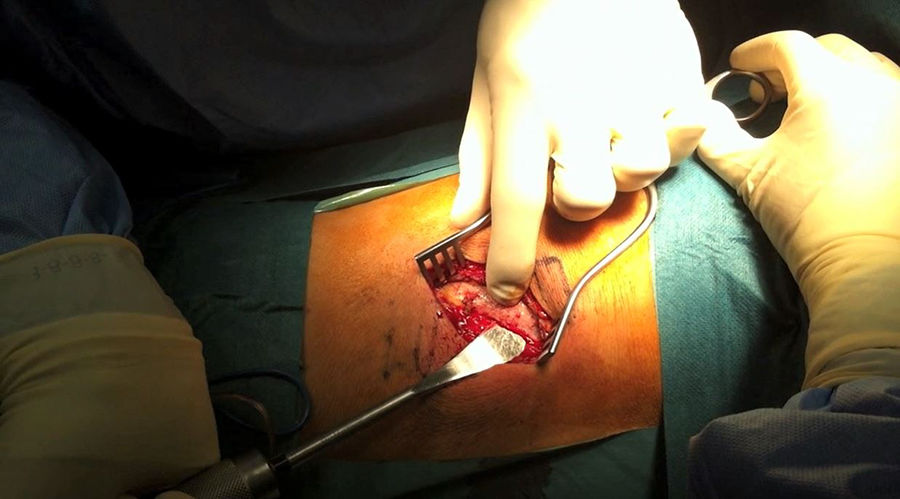
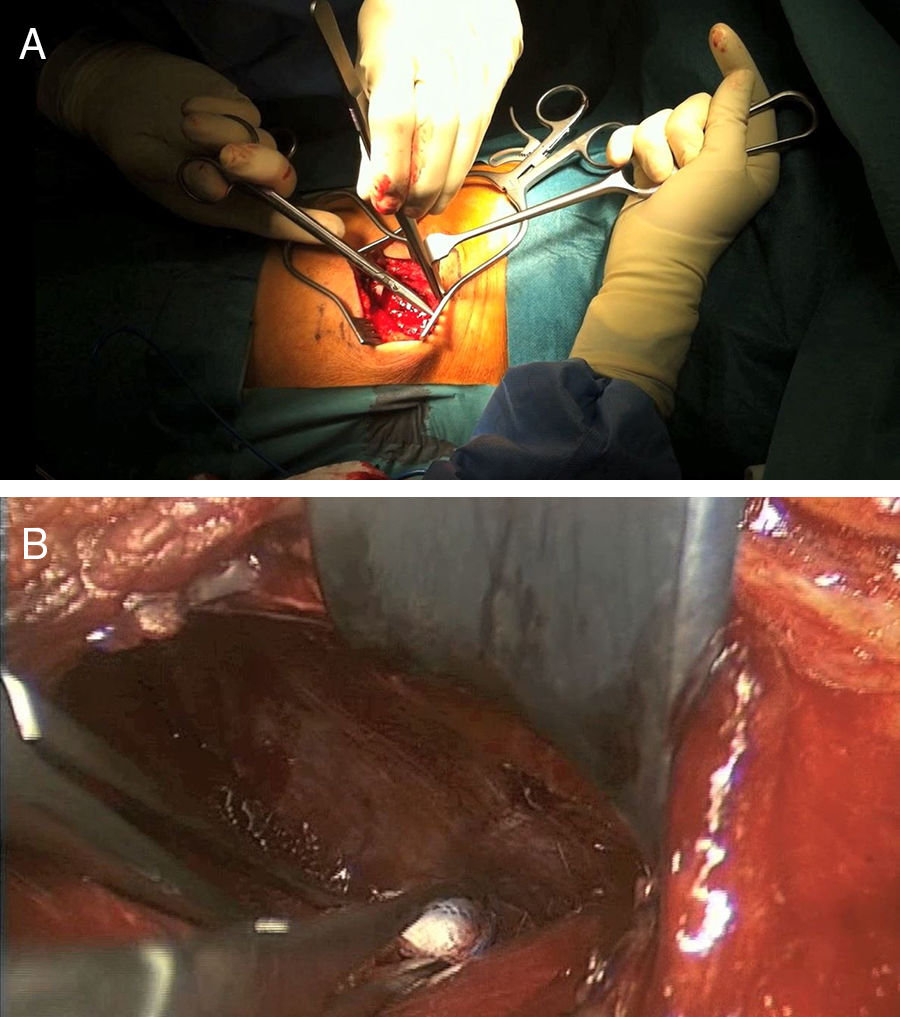
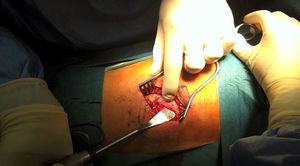
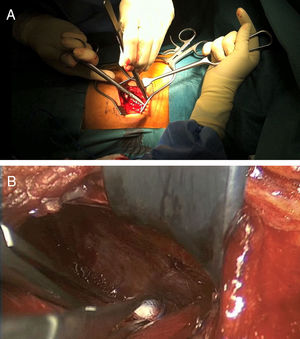
Tras la identificación del nivel y marcaje cutáneo con ayuda de la escopia, se realiza una incisión de 5-7cm sobre el disco a abordar siguiendo la dirección de la costilla, se separa la musculatura subyacente y se desperiostiza la costilla con cuidado de no dañar el paquete vascular, quedando el periostio adherido a la pleura (fig. 1). A continuación se realiza la osteotomía de la costilla, resecando un fragmento de unos 4-5cm. La disección retropleural se lleva a cabo generalmente con el pulmón colapsado si las características del paciente lo permiten; si no, no es necesario. Esto facilita la disección blanda y separación de la pleura parietal de la fascia endotorácica desde la zona posterior de la osteotomía costal hacia la columna torácica (fig. 2).
Para crear el espacio de acceso al disco y a los cuerpos vertebrales, se separa la pleura parietal con el pulmón mediante un separador neumático con valvas anclado a la mesa quirúrgica (Unitrac®, Aesculap B-Braun). A nivel toracolumbar se accede a la columna entre las fibras del músculo psoas separando el diafragma hacia caudal, y en ocasiones se debe escindir ligeramente la cruz del diafragma si se quiere extender el abordaje a niveles más caudales (L1-L2).
El abordaje permite el uso de pinzas bipolares para coagular las arterias segmentarias si se requiere en caso de corpectomía. También permite el uso del microscopio quirúrgico y la introducción de implantes como sustituto del cuerpo vertebral o placas atornilladas sin necesidad de extender la incisión.
Al finalizar la intervención el separador se debe retirar cuidadosamente para evitar lesionar la pleura, se comprueba que no existe fuga mediante relleno de suero fisiológico, y se coloca un redón.
En caso de apreciar apertura de la pleura, se coloca un tubo torácico para drenaje pleural que se retira a las 48h si la radiografía de tórax de control es correcta. En caso de que se produzca una apertura mínima o que la apertura pueda ser suturada, se deja solo un redón.
En el postoperatorio se incentiva al paciente a que inicie la sedestación y deambulación en el primer día si la saturación es correcta, y se recomienda fisioterapia respiratoria durante la hospitalización. Se recomienda realizar un control mediante radiografía de tórax el primer día postoperatorio y previo al alta.
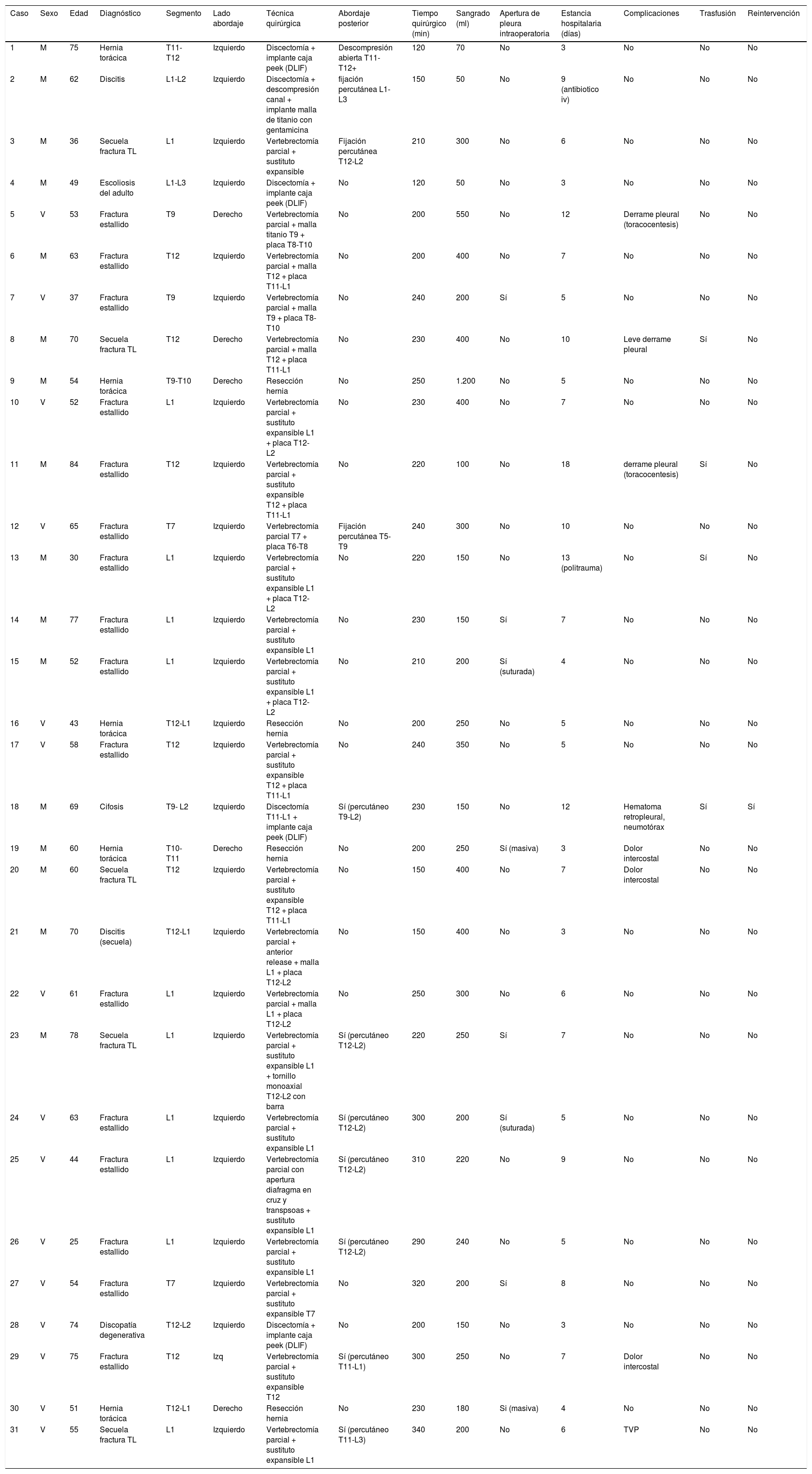
ResultadosEntre enero de 2012 y junio de 2016 se han intervenido en nuestro centro, mediante abordaje retropleural MIS, 31 pacientes —16 mujeres y 15 varones—, con una edad media de 58 [25-84] años. En 5 pacientes se realizó resección de hernia torácica, en 16 pacientes fijación de fractura toracolumbar, en 5 pacientes corrección de cifosis tras secuela de fractura torácica, en 3 pacientes se implantaron cajas intersomáticas para corrección de deformidades degenerativas, y en 2 casos se realizó tratamiento de discitis. Las diferentes técnicas realizadas se pueden consultar en la tabla 1.
Técnicas realizadas
| Caso | Sexo | Edad | Diagnóstico | Segmento | Lado abordaje | Técnica quirúrgica | Abordaje posterior | Tiempo quirúrgico (min) | Sangrado (ml) | Apertura de pleura intraoperatoria | Estancia hospitalaria (días) | Complicaciones | Trasfusión | Reintervención |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 | M | 75 | Hernia torácica | T11-T12 | Izquierdo | Discectomía + implante caja peek (DLIF) | Descompresión abierta T11-T12+ | 120 | 70 | No | 3 | No | No | No |
| 2 | M | 62 | Discitis | L1-L2 | Izquierdo | Discectomía + descompresión canal + implante malla de titanio con gentamicina | fijación percutánea L1-L3 | 150 | 50 | No | 9 (antibiotico iv) | No | No | No |
| 3 | M | 36 | Secuela fractura TL | L1 | Izquierdo | Vertebrectomía parcial + sustituto expansible | Fijación percutánea T12-L2 | 210 | 300 | No | 6 | No | No | No |
| 4 | M | 49 | Escoliosis del adulto | L1-L3 | Izquierdo | Discectomía + implante caja peek (DLIF) | No | 120 | 50 | No | 3 | No | No | No |
| 5 | V | 53 | Fractura estallido | T9 | Derecho | Vertebrectomía parcial + malla titanio T9 + placa T8-T10 | No | 200 | 550 | No | 12 | Derrame pleural (toracocentesis) | No | No |
| 6 | M | 63 | Fractura estallido | T12 | Izquierdo | Vertebrectomía parcial + malla T12 + placa T11-L1 | No | 200 | 400 | No | 7 | No | No | No |
| 7 | V | 37 | Fractura estallido | T9 | Izquierdo | Vertebrectomía parcial + malla T9 + placa T8-T10 | No | 240 | 200 | Sí | 5 | No | No | No |
| 8 | M | 70 | Secuela fractura TL | T12 | Derecho | Vertebrectomía parcial + malla T12 + placa T11-L1 | No | 230 | 400 | No | 10 | Leve derrame pleural | Sí | No |
| 9 | M | 54 | Hernia torácica | T9-T10 | Derecho | Resección hernia | No | 250 | 1.200 | No | 5 | No | No | No |
| 10 | V | 52 | Fractura estallido | L1 | Izquierdo | Vertebrectomía parcial + sustituto expansible L1 + placa T12-L2 | No | 230 | 400 | No | 7 | No | No | No |
| 11 | M | 84 | Fractura estallido | T12 | Izquierdo | Vertebrectomía parcial + sustituto expansible T12 + placa T11-L1 | No | 220 | 100 | No | 18 | derrame pleural (toracocentesis) | Sí | No |
| 12 | V | 65 | Fractura estallido | T7 | Izquierdo | Vertebrectomía parcial T7 + placa T6-T8 | Fijación percutánea T5-T9 | 240 | 300 | No | 10 | No | No | No |
| 13 | M | 30 | Fractura estallido | L1 | Izquierdo | Vertebrectomía parcial + sustituto expansible L1 + placa T12-L2 | No | 220 | 150 | No | 13 (politrauma) | No | Sí | No |
| 14 | M | 77 | Fractura estallido | L1 | Izquierdo | Vertebrectomía parcial + sustituto expansible L1 | No | 230 | 150 | Sí | 7 | No | No | No |
| 15 | M | 52 | Fractura estallido | L1 | Izquierdo | Vertebrectomía parcial + sustituto expansible L1 + placa T12-L2 | No | 210 | 200 | Sí (suturada) | 4 | No | No | No |
| 16 | V | 43 | Hernia torácica | T12-L1 | Izquierdo | Resección hernia | No | 200 | 250 | No | 5 | No | No | No |
| 17 | V | 58 | Fractura estallido | T12 | Izquierdo | Vertebrectomía parcial + sustituto expansible T12 + placa T11-L1 | No | 240 | 350 | No | 5 | No | No | No |
| 18 | M | 69 | Cifosis | T9- L2 | Izquierdo | Discectomía T11-L1 + implante caja peek (DLIF) | Sí (percutáneo T9-L2) | 230 | 150 | No | 12 | Hematoma retropleural, neumotórax | Sí | Sí |
| 19 | M | 60 | Hernia torácica | T10-T11 | Derecho | Resección hernia | No | 200 | 250 | Sí (masiva) | 3 | Dolor intercostal | No | No |
| 20 | M | 60 | Secuela fractura TL | T12 | Izquierdo | Vertebrectomía parcial + sustituto expansible T12 + placa T11-L1 | No | 150 | 400 | No | 7 | Dolor intercostal | No | No |
| 21 | M | 70 | Discitis (secuela) | T12-L1 | Izquierdo | Vertebrectomía parcial + anterior release + malla L1 + placa T12-L2 | No | 150 | 400 | No | 3 | No | No | No |
| 22 | V | 61 | Fractura estallido | L1 | Izquierdo | Vertebrectomía parcial + malla L1 + placa T12-L2 | No | 250 | 300 | No | 6 | No | No | No |
| 23 | M | 78 | Secuela fractura TL | L1 | Izquierdo | Vertebrectomía parcial + sustituto expansible L1 + tornillo monoaxial T12-L2 con barra | Sí (percutáneo T12-L2) | 220 | 250 | Sí | 7 | No | No | No |
| 24 | V | 63 | Fractura estallido | L1 | Izquierdo | Vertebrectomía parcial + sustituto expansible L1 | Sí (percutáneo T12-L2) | 300 | 200 | Sí (suturada) | 5 | No | No | No |
| 25 | V | 44 | Fractura estallido | L1 | Izquierdo | Vertebrectomía parcial con apertura diafragma en cruz y transpsoas + sustituto expansible L1 | Sí (percutáneo T12-L2) | 310 | 220 | No | 9 | No | No | No |
| 26 | V | 25 | Fractura estallido | L1 | Izquierdo | Vertebrectomía parcial + sustituto expansible L1 | Sí (percutáneo T12-L2) | 290 | 240 | No | 5 | No | No | No |
| 27 | V | 54 | Fractura estallido | T7 | Izquierdo | Vertebrectomía parcial + sustituto expansible T7 | No | 320 | 200 | Sí | 8 | No | No | No |
| 28 | V | 74 | Discopatía degenerativa | T12-L2 | Izquierdo | Discectomía + implante caja peek (DLIF) | No | 200 | 150 | No | 3 | No | No | No |
| 29 | V | 75 | Fractura estallido | T12 | Izq | Vertebrectomía parcial + sustituto expansible T12 | Sí (percutáneo T11-L1) | 300 | 250 | No | 7 | Dolor intercostal | No | No |
| 30 | V | 51 | Hernia torácica | T12-L1 | Derecho | Resección hernia | No | 230 | 180 | Si (masiva) | 4 | No | No | No |
| 31 | V | 55 | Secuela fractura TL | L1 | Izquierdo | Vertebrectomía parcial + sustituto expansible L1 | Sí (percutáneo T11-L3) | 340 | 200 | No | 6 | TVP | No | No |
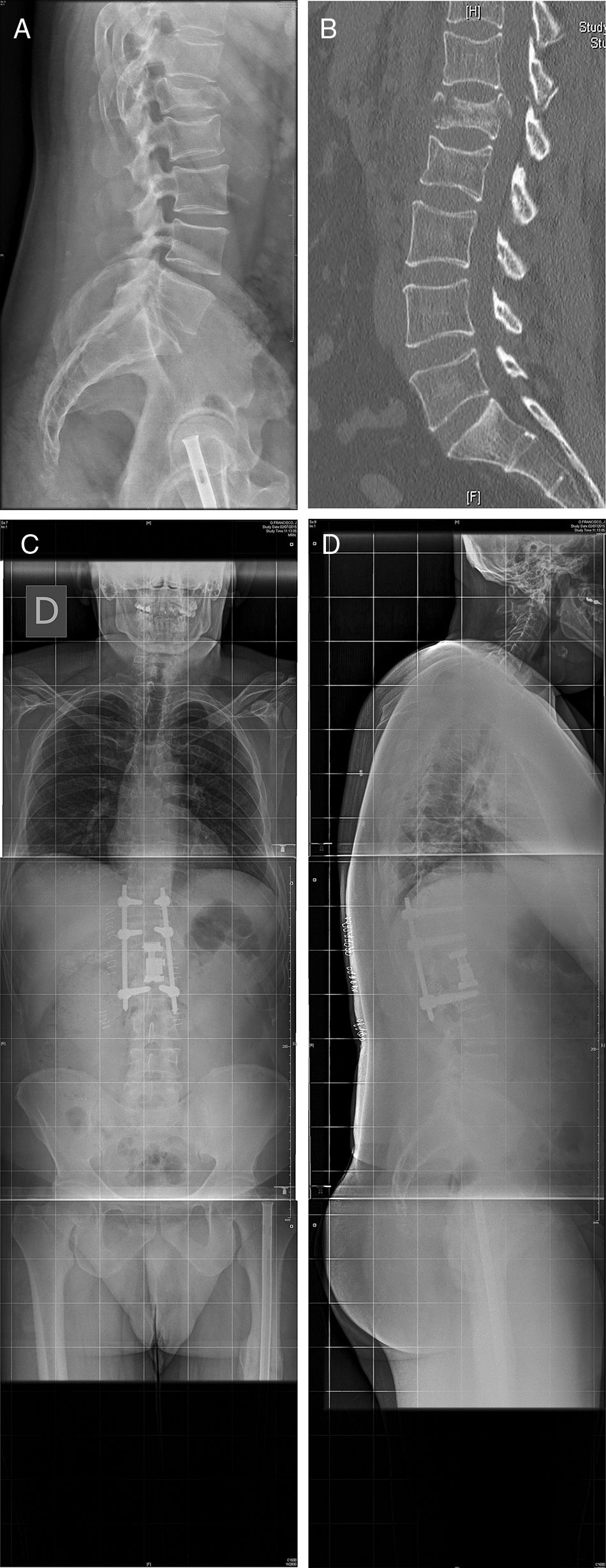
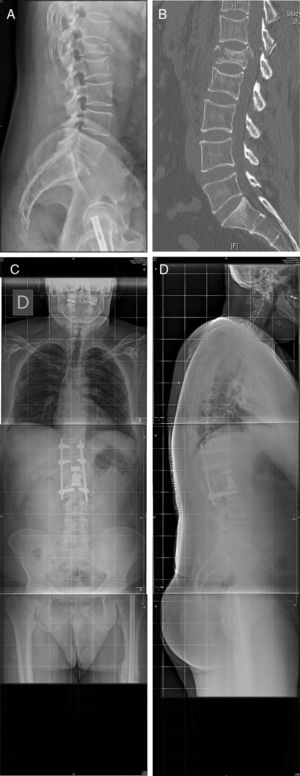
Se realizaron 26 abordajes por el lado izquierdo y 5 por el derecho, por requerimientos de la patología a intervenir. El tiempo quirúrgico medio fue de 225 [120-340] min, y el sangrado intraoperatorio, de 274 [50-1.200] ml. En la figura 3 se muestra uno de los casos (caso 25).
Caso 25: fractura en estallido L1 en paciente politraumatizado en accidente de tráfico (A). La TC (B) muestra afectación del muro posterior y conminución, por lo que se decide tratamiento quirúrgico por doble abordaje: corpectomía por vía retropleural y colocación de un sustituto vertebral, y fijación posterior mediante tornillos percutáneos (C,D). No se produjo apertura pleural durante el abordaje, y el postoperatorio y el seguimiento cursaron sin complicaciones.
En 8 de los casos se produjo una apertura de pleura durante el abordaje. En 2 pacientes se consiguió suturar la pleura, en los otros 6 casos se colocó un tubo de drenaje torácico que se retiró a las 48h. De esta manera, 24 pacientes fueron movilizados de manera precoz el primer día postoperatorio, al no precisar drenaje pleural.
No se registraron complicaciones pulmonares mayores asociadas a la apertura pleural durante el postoperatorio (atelectasia, neumonía, derrame pleural, neumotórax…). No se registraron otras complicaciones intraoperatorias (lesión de grandes vasos, apertura dural, lesión medular-radicular…) y en ningún caso la cirugía tuvo que ser convertida de mínimamente invasiva a técnica abierta.
En el postoperatorio inmediato solo 4 de los 31 pacientes (13%) precisaron transfusión de 2 concentrados de hematíes.
En la radiografía de control a las 24h en 3 de los casos sin apertura de pleura intraoperatoria se detectó derrame mínimo en cavidad torácica: en un caso el paciente se encontraba asintomático, por lo que fue interpretado como pleuritis reactiva, y se resolvió espontáneamente sin necesidad de toracocentesis antes del alta hospitalaria; en los otros dos casos el derrame causó una disnea leve que mejoró tras toracocentesis de líquido serohemático.
La complicación pulmonar más importante en nuestra serie fue un caso de hematoma retropleural causado por sangrado del paquete intercostal y complicado con un neumotórax y disnea grave que requirió revisión quirúrgica en el segundo día postoperatorio, con drenaje del hematoma, ligadura del vaso sangrante y colocación de tubo endotorácico. La paciente evolucionó favorablemente y fue dada de alta con radiografía de tórax normal 6días tras la reintervención.
La única complicación quirúrgica mayor no pulmonar registrada en la serie fue un caso de TVP, y como complicación menor deben mencionarse 3 casos de dolor intercostal que mejoró con tratamiento antiinflamatorio. La estancia hospitalaria media fue de 6,7días.
No se detectaron complicaciones durante el seguimiento en consultas, ni se ha reintervenido posteriormente a ningún paciente por complicaciones en relación con el abordaje quirúrgico.
DiscusiónEn esta primera serie de 31 casos hemos comprobado que el abordaje retropleural mínimamente invasivo proporciona una buena visión de la columna anterolateral, utiliza un ángulo de trabajo similar a la minitoracotomía y permite ligar las arterias segmentarias en caso de vertebrectomía, llegando hasta L1-L2 si es necesario, mediante ligera desinserción del diafragma. Además, a diferencia de la toracoscopia, permite introducir implantes por la misma incisión y permite el uso del microscopio quirúrgico con visión aumentada tridimensional del campo quirúrgico. Por todas estas razones técnicas es posible utilizarlo en la actualidad para el tratamiento de múltiples patologías, como resección de hernia torácica, tratamiento de fracturas toracolumbares, patología degenerativa, tratamiento de infecciones y lesiones tumorales, y corrección de deformidades2,6,7,13,14. La principal ventaja asociada al abordaje retropleural es que no se invade el espacio pleural, con lo que se disminuye el porcentaje de complicaciones pulmonares postoperatorias1,3,4,6,12.
En nuestra serie la única complicación intraoperatoria registrada fue apertura de la pleura durante el abordaje, que se produjo en 8 casos, de los cuales ninguno tuvo complicaciones durante el postoperatorio y el seguimiento. Las complicaciones pulmonares descritas se produjeron en pacientes sin apertura de pleura durante el abordaje, aunque en los dos casos sintomáticos que requirieron toracocentesis el derrame podría encontrarse relacionado con una apertura de pleura inadvertida intraoperatoriamente. No hubo casos de neumonía ni atelectasia en el postoperatorio, por lo que el porcentaje de complicaciones pulmonares en nuestra serie sería del 6,5%.
El porcentaje general de complicaciones pulmonares descrito en las series MIS publicadas es bajo, al igual que en nuestra serie. En una serie de 38 pacientes, en su mayoría intervenciones de lesiones tumorales, Scheufler6 refiere 11 aperturas de pleura suturadas, y en solo 2 de los casos se requirió tubo endotorácico postoperatorio, uno de ellos por apertura de pleura y otro por derrame pleural posquirúrgico. Refiere también 2 casos de atelectasia postoperatoria. Moran et al. registraron 5 aperturas de la pleura suturables durante el abordaje en el tratamiento de 17 casos de hernia torácica gigante, con necesidad de tubo endotorácico en un caso3. Baaj et al.,2, en su serie de 80 casos, publican una tasa global de complicaciones del 12,5%, siendo las específicas pulmonares el 3% del total, con un caso de hemotórax y otro caso de derrame pleural.
Una de las complicaciones menores descritas en los abordajes anteriores es la neuralgia intercostal. El abordaje retropleural MIS precisa mínima resección costal, y también es posible realizarlo con entrada intercostal con dilatadores, lo que supone un menor riesgo de lesión del nervio intercostal y, por tanto, menor tasa de neuralgia intercostal postoperatoria en comparación con la toracotomía3,4,6,13,14. En nuestras serie solo hubo 3 casos de neuralgia intercostal, que cedió en menos de un mes con AINE (3%), cifra similar a otras series publicadas, con solo uno o dos casos2,6,7.
No se registraron otras complicaciones mayores intraoperatorias (lesión de grandes vasos, apertura dural, lesión medular-radicular…); solo en un caso el paciente sufrió una TVP en el postoperatorio inmediato. En ningún caso la cirugía tuvo que ser convertida de mínimamente invasiva a técnica abierta, y solo hubo un caso de revisión quirúrgica, que se ha descrito previamente.
La complicación mayor descrita con más frecuencia en la literatura es la apertura de la duramadre a cavidad torácica3,6, con la dificultad técnica que conlleva la reparación de la fístula de líquido cefalorraquídeo (LCR) en estos casos. No hemos podido comprobar la ventaja teórica de no abrir la pleura, ya que no hemos registrado ningún caso de lesión de duramadre, pero estamos de acuerdo en que si la pleura se mantiene íntegra, el manejo de las fístulas de LCR en la cavidad torácica, en caso de que se produzcan, resulta más sencillo técnicamente.
En nuestra serie el sangrado intraoperatorio medio fue de 274ml, con una baja tasa de transfusión (13%). En un caso el sangrado fue mayor de los esperado (1.200ml) debido a comorbilidades del paciente. Scheufler6 estima un sangrado medio de 280ml y Patel et al.7 de 200ml, por lo que nuestra serie se encuentra en el rango de lo publicado hasta ahora.
La estancia hospitalaria fue de 6,7días en nuestra serie. En la serie de Patel et al.7, que incluye solo casos de patología degenerativa, la estancia hospitalaria fue de 4días. Quizá el aumento de la estancia hospitalaria en nuestra serie se deba a que la mayoría de casos intervenidos corresponden a fracturas toracolumbares y corrección de deformidades. La baja estancia hospitalaria se justifica porque no en todos los casos se requiere un tubo de tórax tras la intervención, lo que permite la movilización rápida del paciente, favoreciendo la recuperación postoperatoria precoz1,3,12.
En nuestra serie el tiempo quirúrgico medio fue de 225min. Dada las escasez de publicaciones que existen en la actualidad resulta difícil compararnos en este aspecto. Scheufler6 ha publicado un tiempo quirúrgico medio de 163min, mientras que Uribe et al.4, con solo 4 casos, el tiempo fue de 300min. Se trata de una técnica quirúrgica exigente con una curva de aprendizaje larga, y en nuestro caso presentamos los primeros 31 pacientes intervenidos en nuestro hospital, por lo que es previsible que el tiempo quirúrgico disminuya en un futuro, así como el número de casos de apertura pleural intraoperatoria.
Entre las limitaciones del estudio se encuentra que es una serie corta de casos en la que se realiza una revisión retrospectiva de datos adquiridos de forma prospectiva, sin grupo control ni comparativa con otras series en las que se haya empleado toracotomía o toracoscopia. Al tratarse de una serie inicial se han mezclado diferentes diagnósticos y técnicas, lo que seguramente influye en el sangrado y en el tiempo quirúrgico. El objetivo actual era evaluar las complicaciones pulmonares asociadas al abordaje y evaluar su perfil de seguridad, por lo que es necesario un estudio comparativo entre patologías cuando en un futuro la serie de pacientes se amplíe. Pese a las limitaciones mencionadas, aún no se ha publicado ningún artículo que evalúe de forma específica las complicaciones pulmonares en relación con la ventaja del abordaje retropleural de mantener la pleura intacta.
ConclusiónEl abordaje retropleural permite la visión de la columna anterolateral y la realización de corpectomía y descompresión del canal medular, con una tasa general de complicaciones reducida en comparación con el abordaje abierto transtorácico. La tasa de complicaciones es comparable a la de las técnicas toracoscópicas, con la ventaja de mantener una visión aumentada tridimensional con el uso del microscopio, y la posibilidad de introducir implantes sin necesidad de una incisión adicional. El sangrado y la estancia hospitalaria es menor por tratarse de una técnica mínimamente invasiva. Es una técnica que requiere una larga curva de aprendizaje.
Nivel de evidenciaNivel de evidencia IV.