El cáncer de mama (CaMa) es la neoplasia más común en las mujeres. La Organización Mundial de la Salud estima que el 30% de las muertes por CaMa son debidas a factores asociados a estilos de vida. En México hay una epidemia de obesidad, que favorece la aparición de hipertensión arterial y diabetes mellitus 2. No obstante, la prevalencia y contribución clínica de esta tríada en el desarrollo del CaMa y su interacción con los factores de riesgo conocidos han sido poco estudiados.
Materiales y métodosSe analizó asociación de obesidad, la hipertensión arterial y la diabetes mellitus 2 y de los factores de riesgo para CaMa (reportados en los expedientes clínicos de mujeres con y sin diagnóstico de CaMa del Hospital N.° 71 del Instituto Mexicano del Seguro Social) y su peso proporcional, con la ausencia o presencia de diagnóstico de CaMa.
ResultadosSolo los antecedentes heredofamiliares y el tabaquismo, de los factores de riesgo reconocidos para CaMa, mostraron asociación con el diagnóstico de CaMa. Tampoco las enfermedades metabólicas mostraron diferencias. No obstante, el peso proporcional de todas las variables sí mostró significación estadística en el grupo con CaMa.
ConclusionesLa visión clásica de que los factores de índole clínico per se son determinantes para el desarrollo de CaMa necesita ser modificada. Es necesario realizar estudios que consideren la interrelación que guardan los factores de riesgo entre sí y otros trastornos que se han normalizado en la población.
Breast cancer (BC) is the most common neoplasm in women worldwide. The World Health Organisation estimates that 30% of deaths due to BC are associated with lifestyle factors. In Mexico there is an obesity epidemic, which favours the appearance of hypertension and diabetes mellitus type 2 (DM2). However, there have been few studies of the prevalence and clinical contribution of this triad in the development of BC and its interaction with known risk factors.
Materials and methodsWe analysed the association of obesity, hypertension and DM2, and risk factors for BC (reported in the clinical files of women with and without a diagnosis of BC in Hospital N.° 71 of the Mexican Institute of Social Security) and their proportional weight, with the presence or absence of a BC diagnosis.
ResultsAmong the recognised risk factors for BC, only a hereditary family history and smoking were associated with a diagnosis of BC. Metabolic diseases showed no differences. However, the proportional weight of all the variables was statistically significant in the group with BC.
ConclusionsThere is a need to modify the classical view that clinical factors per se determine the development of BC. Studies are needed that analyse the interrelation between risk factors and other disorders that have become highly prevalent in the population.
El cáncer de mama (CaMa) es la neoplasia más frecuente en las mujeres a nivel mundial. Anualmente se diagnostican 1,67 millones de casos nuevos, y se reportan 460.000 muertes, de las cuales se estima que más del 65% ocurren en países en vías de desarrollo1. La población mexicana no es ajena a esta epidemia, como lo muestran los datos del Instituto Nacional de Estadística y Geografía, que en 2014 reportó 28,75 casos nuevos por cada 100 000 mujeres de más de 20 años2 atribuyéndole el 15,8% de defunciones en mujeres de entre 30 y 50 años de edad3. La etiología del CaMa es multifactorial. Los factores de riesgo más conocidos son los de índole biológico y reproductivo (menarquia a temprana edad, edad de primer parto, el número de gestaciones, entre otros) los antecedentes heredofamiliares de CaMa, y presencia de genes de riesgo, todos ellos contemplados en la Norma Oficial Mexicana (NOM)4. Otros factores a los que actualmente se les ha puesto mayor atención involucran estilos de vida y consideran el consumo de bebidas alcohólicas y tabaco, una dieta hipercalórica y baja en fibra, el sedentarismo, sobrepeso y obesidad5. De hecho se ha reportado que el 55% de los cánceres que afectan a las mujeres se asocian con sobrepeso y obesidad6. De especial atención es esta última, dado que condiciona a presentar síndrome metabólico, el cual incrementa el riesgo de padecer diabetes mellitus tipo II (DM2) e hipertensión arterial (HTA). En la literatura se han propuesto tres mecanismos de cómo la obesidad puede favorecer el desarrollo del cáncer en general, y el más descrito es el que involucra el eje insulina-factor de crecimiento tipo insulínico 1 [IGF-1]7, proteína cuya disponibilidad incrementa en los casos de obesidad y que altera el microambiente celular, favoreciendo así el desarrollo de tumores. Respecto a la comorbilidad de CaMa y DM2 se ha reportado que la presencia de esta última incrementa hasta en un 23% el riesgo de padecer CaMa8 y la mortalidad en este binomio asciende a un 40%9, dado que las pacientes presentan estadios más avanzados de cáncer y el pronóstico se empobrece. Esta condición resulta preocupante si consideramos que en nuestro país existen 11,5 millones de casos de DM2, con mayor prevalencia en mujeres tanto de localidades urbanas como rurales, principalmente en el rango de edad de 60 a 69 años (32,7%). En el estado de Veracruz, la DM2 es la tercera patología más frecuente y de mayor prevalencia entre las mujeres10,11. Asimismo, ocupamos el cuarto lugar a nivel nacional en obesidad, con mayor prevalencia en mujeres12. La HTA, como uno de los componentes del síndrome metabólico, es una de las principales causas de mortalidad en México13. En Veracruz, ocupamos el segundo lugar de prevalencia12, y al momento son escasos los estudios que muestren la asociación entre su presencia y el desarrollo del CaMa14. Si consideramos que la obesidad y la DM2 se asocian con el desarrollo de CaMa y que en el estado de Veracruz la incidencia de ambas enfermedades es alta, es importante hacer estudios que analicen la participación de los factores de riesgo considerados en la NOM4 y su correlación con la obesidad, la HTA y la DM2. Esto con el propósito de mejorar las estrategias preventivas para CaMa y enfermedades metabólicas en esta población. En este estudio nosotros analizamos la asociación de OB, la HTA y la DM2 y de los factores de riesgo para CaMa (reportados en los expedientes clínicos de mujeres con y sin diagnóstico de CaMa del Hospital N.° 71 del Instituto Mexicano del Seguro Social) y su peso proporcional, con la ausencia o presencia de diagnóstico de CaMa.
Materiales y métodosPoblación y diseño del estudioSe realizó un estudio retrospectivo, observacional, descriptivo, en el que se analizaron los factores de riesgo para CaMa en mujeres, reportados en expedientes clínicos de pacientes con y sin diagnóstico histopatológico por biopsia de CaMa. El tamaño total de la muestra analizada fue de 202 expedientes de pacientes que acudieron al Hospital General de Zona N.° 71 de la Ciudad de Veracruz, Ver, de los cuales 109 contaban con diagnóstico histopatológico por biopsia de CaMa (que se consideraron casos) y 93 no contaban con diagnóstico de CaMa (que se consideraron controles). De cada paciente se registraron datos sobre factores de riesgo para desarrollar CaMa de índole clínico, reproductivo y de estilo de vida que contempla la NOM-041-SSA2-20114. Además, se registró la ausencia o presencia de enfermedades metabólicas como HTA y DM2, patologías vinculadas al sobrepeso y obesidad y con posible asociación al desarrollar CaMa. El protocolo fue aprobado por el comité de ética e investigación de la Facultad de Enfermería Región Veracruz de la Universidad Veracruzana.
Factores de riesgo para el desarrollo de cáncer de mamaSe registraron los datos antropométricos (edad, peso, talla, índice de masa corporal [IMC]), además del estado civil, escolaridad, y los factores de riesgo para CaMa como la edad de la menarquia, número de gestaciones, edad de inicio de la menopausia, antecedentes heredofamiliares de cáncer de mama, consumo de alcohol, tabaco y uso de anticonceptivos hormonales. Asimismo, se registró la presencia o ausencia de sobrepeso, obesidad, HTA y DM2 de cada una de las pacientes.
Medidas antropométricasEl peso fue determinado usando una báscula marca BAME (Modelo 420). El índice de masa corporal fue calculado con la siguiente fórmula: peso en kg/talla en metros al cuadrado15 (NOM-008-SSA3-2010), y se clasificaron los datos de acuerdo con la Guía de Práctica Clínica para el Diagnóstico y Tratamiento de la obesidad exógena, de la Secretaría de Salud16 (tabla 1).
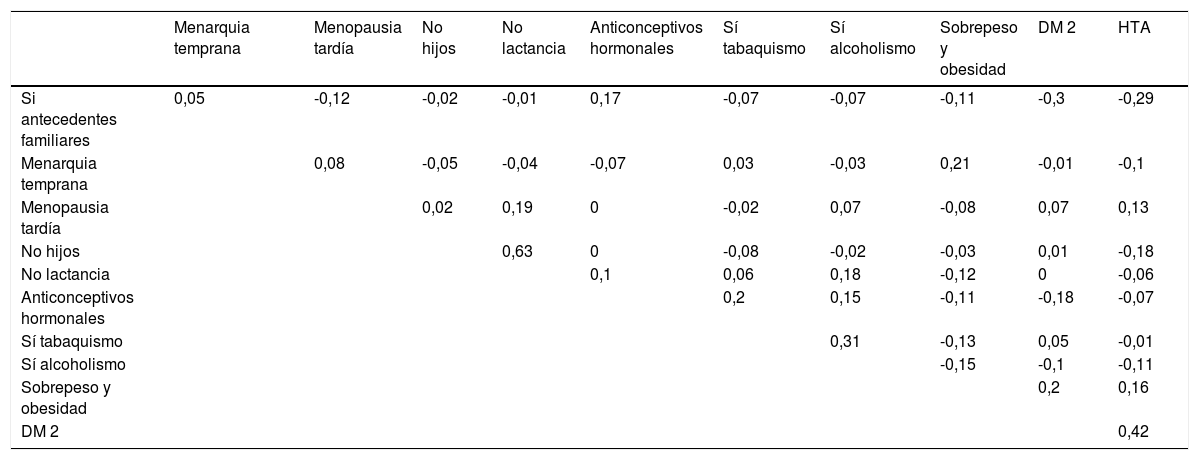
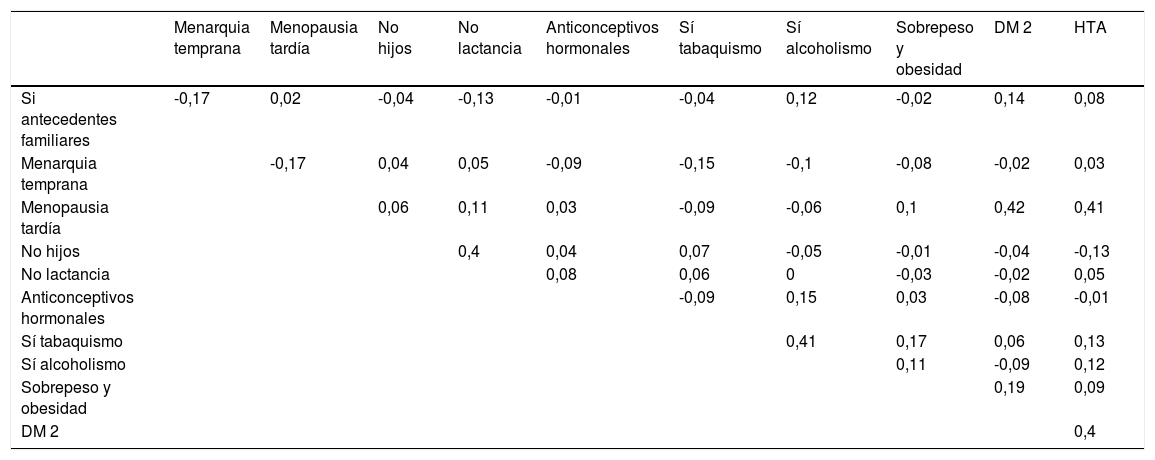
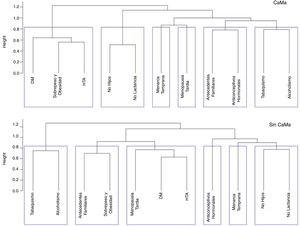
Análisis estadísticoSe realizó un análisis estadístico descriptivo para las variables nominales de este estudio, y se reportan en frecuencias y porcentajes. Asimismo, para identificar los factores que están asociados con el diagnóstico de CaMa se utilizó el contraste de hipótesis chi cuadrado con corrección de Yates. Para ello los datos de las variables de interés (historia familiar, menarquia temprana, menopausia tardía, sin hijos, sin lactancia, uso de anticonceptivos hormonales, tabaquismo, alcoholismo, obesidad, diabetes mellitus tipo 2, y HTA) fueron binarizados, asignando un 0 en caso de ausencia, y 1 en presencia. Posteriormente se obtuvieron valores de correlación de Mathews (coeficiente phi) para identificar la fuerza de las asociaciones entre las variables analizadas. El dato de sinergia se obtuvo con la sumatoria y promedio de los datos binarizados de cada variable (factores de riesgo y OB, DM2 y HTA) por paciente, en los grupos de pacientes con y sin diagnóstico de CaMa, y se compararon con la prueba U de Mann-Whitney (dado que los datos no se comportaron bajo el supuesto de normalidad). Por último se realizó un análisis clúster jerárquico para visualizar las agrupaciones de las variables de interés en cada grupo de pacientes (fig. 1). En cada prueba de hipótesis realizada se utilizó un nivel de significación (α) de 0,05. La prueba de chi cuadrado y la prueba U de Mann-Whitney fueron realizados empleando el software Sigma Stat 3.5 (SPSS, Chicago, IL, 2013), y el coeficiente phi y el diagrama de clúster jerárquico se realizó en el ambiente R17.
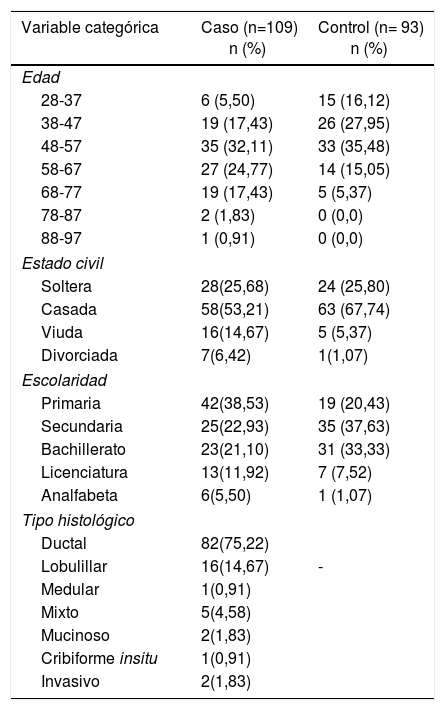
ResultadosDescripción de la población estudiadaEn ambos grupos la mayoría de las mujeres se encontraban entre los 48 y 57 años de edad. El 53,21% de las mujeres con CaMa y el 67,74% de las mujeres sin CaMa eran casadas. La educación primaria (38,53%) era la escolaridad más frecuente en el grupo con CaMa, y la educación secundaria en las mujeres sin CaMa (37,63%) (tabla 2). En el caso de las mujeres con CaMa el tipo histológico prevalente fue el ductal (75,22%) (tabla 2).
Características de la población en estudio
| Variable categórica | Caso (n=109) n (%) | Control (n= 93) n (%) |
|---|---|---|
| Edad | ||
| 28-37 | 6 (5,50) | 15 (16,12) |
| 38-47 | 19 (17,43) | 26 (27,95) |
| 48-57 | 35 (32,11) | 33 (35,48) |
| 58-67 | 27 (24,77) | 14 (15,05) |
| 68-77 | 19 (17,43) | 5 (5,37) |
| 78-87 | 2 (1,83) | 0 (0,0) |
| 88-97 | 1 (0,91) | 0 (0,0) |
| Estado civil | ||
| Soltera | 28(25,68) | 24 (25,80) |
| Casada | 58(53,21) | 63 (67,74) |
| Viuda | 16(14,67) | 5 (5,37) |
| Divorciada | 7(6,42) | 1(1,07) |
| Escolaridad | ||
| Primaria | 42(38,53) | 19 (20,43) |
| Secundaria | 25(22,93) | 35 (37,63) |
| Bachillerato | 23(21,10) | 31 (33,33) |
| Licenciatura | 13(11,92) | 7 (7,52) |
| Analfabeta | 6(5,50) | 1 (1,07) |
| Tipo histológico | ||
| Ductal | 82(75,22) | |
| Lobulillar | 16(14,67) | - |
| Medular | 1(0,91) | |
| Mixto | 5(4,58) | |
| Mucinoso | 2(1,83) | |
| Cribiforme insitu | 1(0,91) | |
| Invasivo | 2(1,83) | |
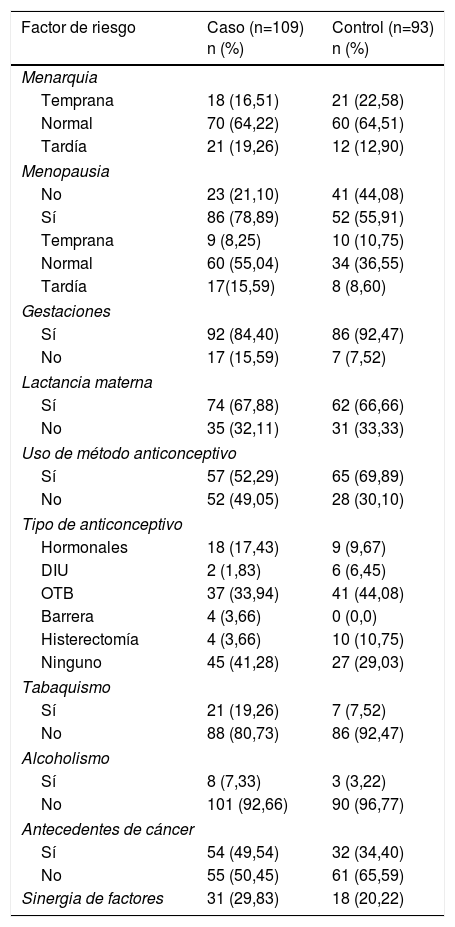
Un poco más de la mitad (50,45%) de los expedientes revisados de las pacientes con diagnóstico de CaMa mostraron que las pacientes tenían antecedentes heredofamiliares para esta patología; mientras que solo el 34,4% de las pacientes sin diagnóstico de CaMa los tenían (tabla 3). El análisis de las frecuencias y porcentajes de los factores de riesgo reproductivos en ambos grupos mostró que la mayoría de las mujeres presentaron menarquia normal (entre los 12 y 14 años) [64,22%]; el 78,89% de las mujeres con CaMa presentaron menopausia, y de ellas, el 15,59% de las mujeres con diagnóstico con CaMa presentaron menopausia tardía, mientras que en el grupo sin diagnóstico de CaMa fue menor (8,60%). En torno al uso de los anticonceptivos hormonales, en ambos grupos los porcentajes fueron bajos (17,43% en los casos y 9,67% en los controles) (tabla 3).
Factores de riesgo de los grupos analizados
| Factor de riesgo | Caso (n=109) n (%) | Control (n=93) n (%) |
|---|---|---|
| Menarquia | ||
| Temprana | 18 (16,51) | 21 (22,58) |
| Normal | 70 (64,22) | 60 (64,51) |
| Tardía | 21 (19,26) | 12 (12,90) |
| Menopausia | ||
| No | 23 (21,10) | 41 (44,08) |
| Sí | 86 (78,89) | 52 (55,91) |
| Temprana | 9 (8,25) | 10 (10,75) |
| Normal | 60 (55,04) | 34 (36,55) |
| Tardía | 17(15,59) | 8 (8,60) |
| Gestaciones | ||
| Sí | 92 (84,40) | 86 (92,47) |
| No | 17 (15,59) | 7 (7,52) |
| Lactancia materna | ||
| Sí | 74 (67,88) | 62 (66,66) |
| No | 35 (32,11) | 31 (33,33) |
| Uso de método anticonceptivo | ||
| Sí | 57 (52,29) | 65 (69,89) |
| No | 52 (49,05) | 28 (30,10) |
| Tipo de anticonceptivo | ||
| Hormonales | 18 (17,43) | 9 (9,67) |
| DIU | 2 (1,83) | 6 (6,45) |
| OTB | 37 (33,94) | 41 (44,08) |
| Barrera | 4 (3,66) | 0 (0,0) |
| Histerectomía | 4 (3,66) | 10 (10,75) |
| Ninguno | 45 (41,28) | 27 (29,03) |
| Tabaquismo | ||
| Sí | 21 (19,26) | 7 (7,52) |
| No | 88 (80,73) | 86 (92,47) |
| Alcoholismo | ||
| Sí | 8 (7,33) | 3 (3,22) |
| No | 101 (92,66) | 90 (96,77) |
| Antecedentes de cáncer | ||
| Sí | 54 (49,54) | 32 (34,40) |
| No | 55 (50,45) | 61 (65,59) |
| Sinergia de factores | 31 (29,83) | 18 (20,22) |
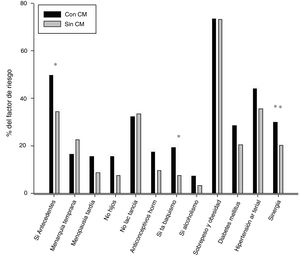
Respecto a las variables relacionadas con estilo de vida, la mayoría de las mujeres no mostraron toxicomanías por tabaco o alcohol, aunque en el caso del tabaco, si bien son pocas las mujeres que dijeron consumirlo, el porcentaje fue mayor en el grupo con CaMa (19,26%); y al revisar los valores de correlación de phi en este grupo, notamos que la variable tabaquismo se asociaba con las variables alcoholismo y uso de anticonceptivos hormonales, aunque con valores bajos (tablas 4 y 5).
Valores de la correlación de Mathews de los factores de riesgo, DM2, HTA y sobrepesos y obesidad de las pacientes con diagnóstico de CaMa
| Menarquia temprana | Menopausia tardía | No hijos | No lactancia | Anticonceptivos hormonales | Sí tabaquismo | Sí alcoholismo | Sobrepeso y obesidad | DM 2 | HTA | ||
|---|---|---|---|---|---|---|---|---|---|---|---|
| Si antecedentes familiares | 0,05 | -0,12 | -0,02 | -0,01 | 0,17 | -0,07 | -0,07 | -0,11 | -0,3 | -0,29 | |
| Menarquia temprana | 0,08 | -0,05 | -0,04 | -0,07 | 0,03 | -0,03 | 0,21 | -0,01 | -0,1 | ||
| Menopausia tardía | 0,02 | 0,19 | 0 | -0,02 | 0,07 | -0,08 | 0,07 | 0,13 | |||
| No hijos | 0,63 | 0 | -0,08 | -0,02 | -0,03 | 0,01 | -0,18 | ||||
| No lactancia | 0,1 | 0,06 | 0,18 | -0,12 | 0 | -0,06 | |||||
| Anticonceptivos hormonales | 0,2 | 0,15 | -0,11 | -0,18 | -0,07 | ||||||
| Sí tabaquismo | 0,31 | -0,13 | 0,05 | -0,01 | |||||||
| Sí alcoholismo | -0,15 | -0,1 | -0,11 | ||||||||
| Sobrepeso y obesidad | 0,2 | 0,16 | |||||||||
| DM 2 | 0,42 |
Valores de la correlación de Mathews de los factores de riesgo, DM2, HTA y sobrepesos y obesidad de las pacientes sin diagnóstico de CaMa
| Menarquia temprana | Menopausia tardía | No hijos | No lactancia | Anticonceptivos hormonales | Sí tabaquismo | Sí alcoholismo | Sobrepeso y obesidad | DM 2 | HTA | |
|---|---|---|---|---|---|---|---|---|---|---|
| Si antecedentes familiares | -0,17 | 0,02 | -0,04 | -0,13 | -0,01 | -0,04 | 0,12 | -0,02 | 0,14 | 0,08 |
| Menarquia temprana | -0,17 | 0,04 | 0,05 | -0,09 | -0,15 | -0,1 | -0,08 | -0,02 | 0,03 | |
| Menopausia tardía | 0,06 | 0,11 | 0,03 | -0,09 | -0,06 | 0,1 | 0,42 | 0,41 | ||
| No hijos | 0,4 | 0,04 | 0,07 | -0,05 | -0,01 | -0,04 | -0,13 | |||
| No lactancia | 0,08 | 0,06 | 0 | -0,03 | -0,02 | 0,05 | ||||
| Anticonceptivos hormonales | -0,09 | 0,15 | 0,03 | -0,08 | -0,01 | |||||
| Sí tabaquismo | 0,41 | 0,17 | 0,06 | 0,13 | ||||||
| Sí alcoholismo | 0,11 | -0,09 | 0,12 | |||||||
| Sobrepeso y obesidad | 0,19 | 0,09 | ||||||||
| DM 2 | 0,4 |
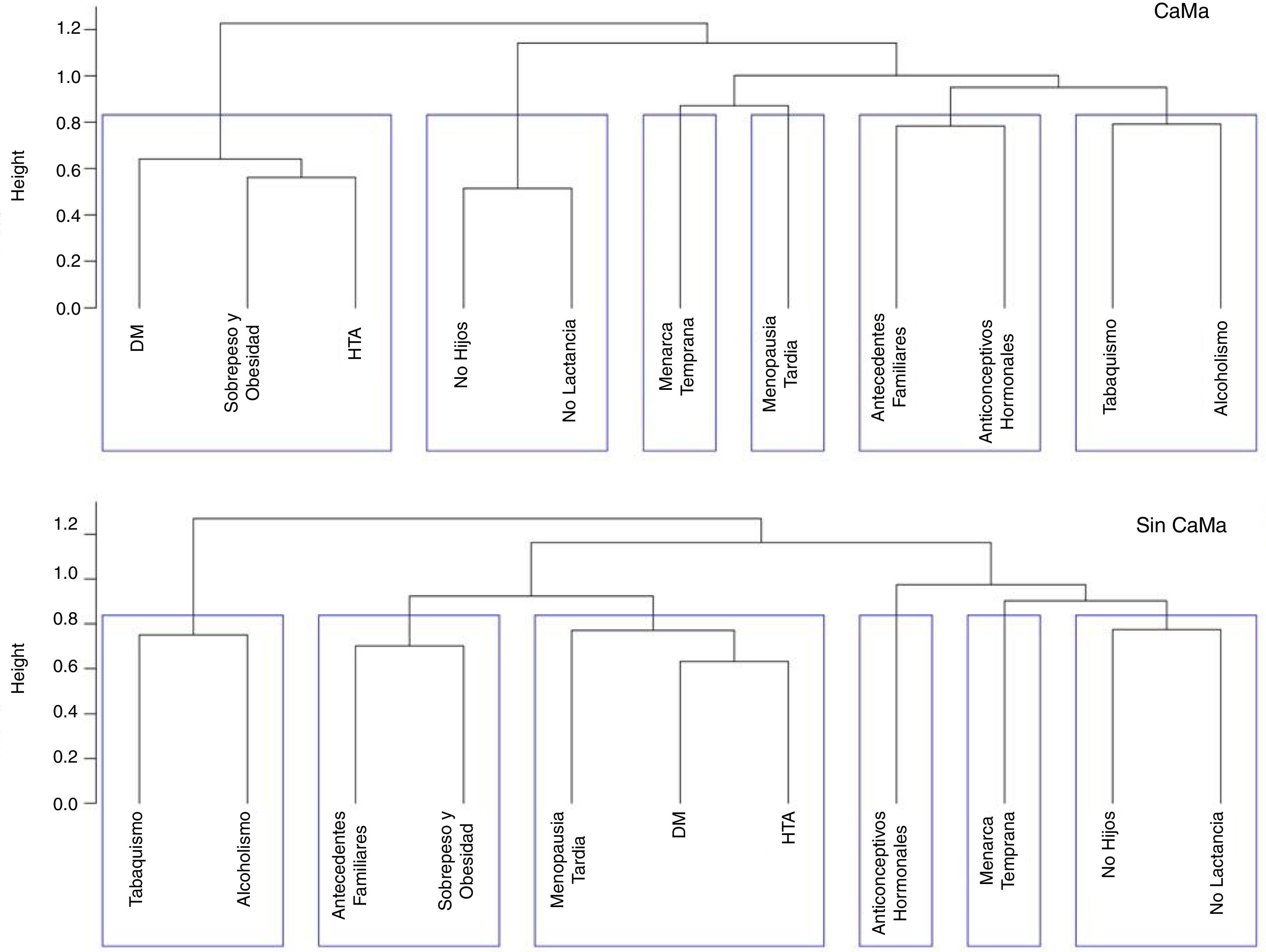
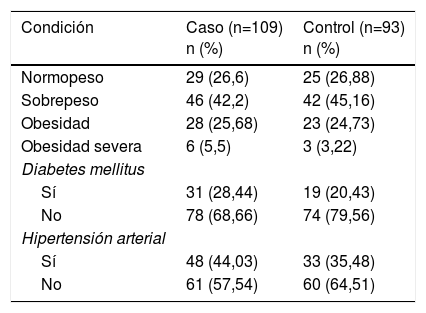
Tanto en las mujeres con diagnóstico de CaMa como en las del grupo control prevaleció el sobrepeso (42,2% y 45,16%, respectivamente) y la obesidad (25,68% y 24,73%, respectivamente). Además, el 28,44% de mujeres con diagnóstico de CaMa presentó diabetes mellitus y el 44,03% hipertensión arterial. De manera similar el 20,43% de las mujeres del grupo control presentaban diabetes mellitus y el 35,48% HTA (tabla 6). Cuando observamos el diagrama de clúster (fig. 1) notamos que existen pequeñas variaciones entre la forma en la que se agrupan los factores de riesgo en cada grupo; en el grupo con CaMa las variables relacionadas con síndrome metabólico (OB, DM2, HTA) están agrupadas en una sola rama, mientras que el grupo sin CaMa en la rama se incluye a la menopausia tardía, en lugar del sobrepeso y obesidad.
Sobrepeso y obesidad, diabetes mellitus e hipertensión de los grupos analizados
| Condición | Caso (n=109) n (%) | Control (n=93) n (%) |
|---|---|---|
| Normopeso | 29 (26,6) | 25 (26,88) |
| Sobrepeso | 46 (42,2) | 42 (45,16) |
| Obesidad | 28 (25,68) | 23 (24,73) |
| Obesidad severa | 6 (5,5) | 3 (3,22) |
| Diabetes mellitus | ||
| Sí | 31 (28,44) | 19 (20,43) |
| No | 78 (68,66) | 74 (79,56) |
| Hipertensión arterial | ||
| Sí | 48 (44,03) | 33 (35,48) |
| No | 61 (57,54) | 60 (64,51) |
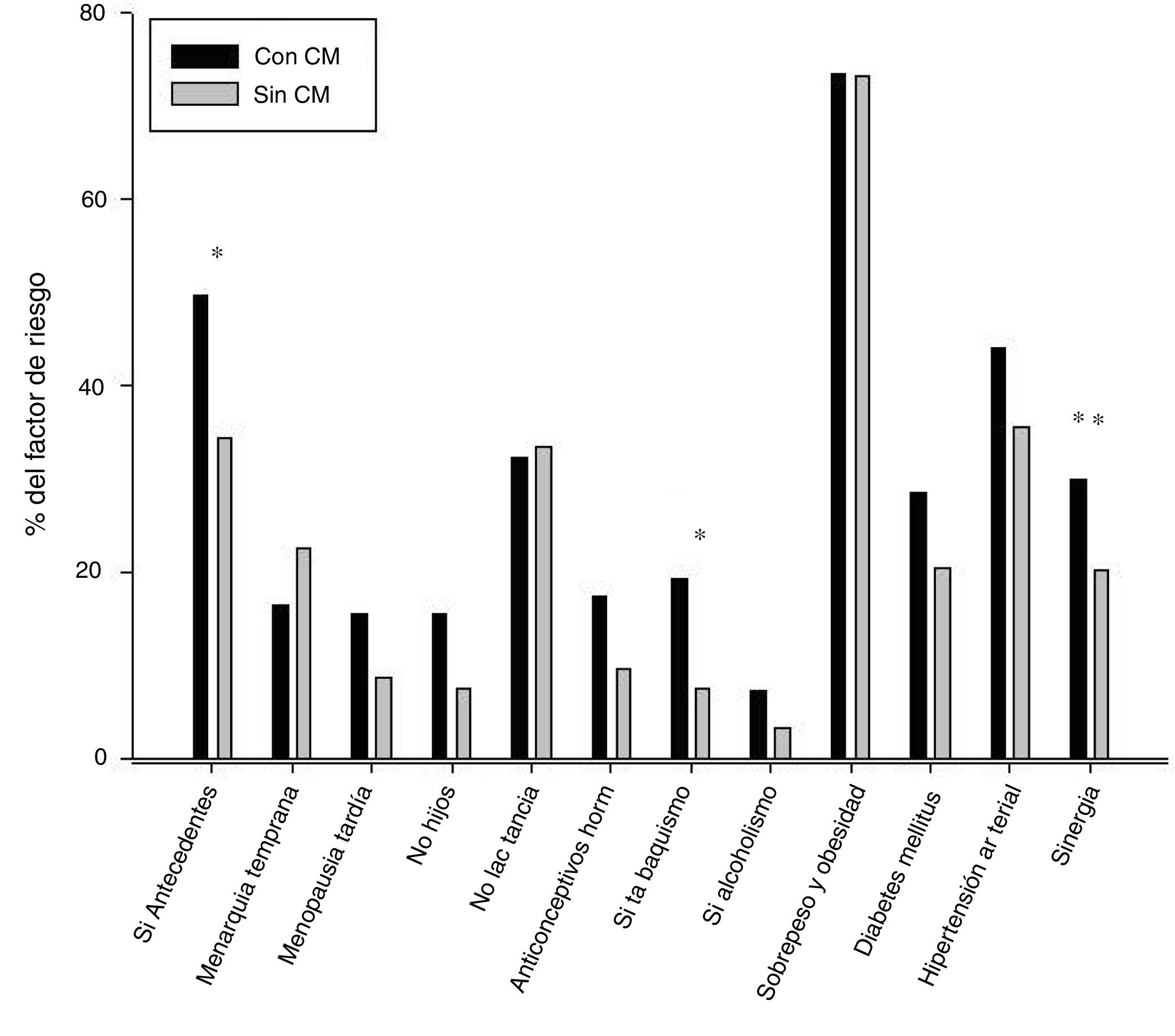
Aún cuando las frecuencias y porcentajes entre grupos fueron similares, los antecedentes heredofamiliares y el tabaquismo mostraron significación en su asociación con el diagnóstico con cáncer de mama: antecedentes familiares de CaMa (χ2 [1, N = 202] = 4.102, p = <0,05), y tabaquismo (χ2 [1, N = 202] = 4,85, p = <0,05), aunque las asociaciones mostraron valores bajos (rφ= 0,15; rφ= 0,17, respectivamente). La figura 2 muestra el porcentaje de cada factor encontrado en ambos grupos. Asimismo, al comparar el peso proporcional de estos factores en cada grupo (últimas barras), se obtuvo una diferencia estadística, siendo nuevamente mayor en el grupo de cáncer de mama.
DiscusiónEl CaMa es un problema de salud pública por su alta incidencia y prevalencia en la población y más aún, por su morbimortalidad. Por mucho tiempo se ha considerado que los factores de índole reproductivo y genético son definitorios para el desarrollo de CaMa, aunque estos solo pueden explicar el 40% de los casos de CaMa18. Al respecto, en la literatura existen numerosos reportes que relacionan los estilos de vida con la aparición del CaMa. Asimismo, sabemos que la dieta es un factor determinante para desarrollar sobrepeso y obesidad, síndrome metabólico y diabetes, patologías que tienen estrecha relación con el desarrollo de CaMa. Este dato es importante para la población mexicana y veracruzana, pues no estamos exentos de estas patologías.
En nuestra población de estudio los datos sociodemográficos (edad, escolaridad, estado civil) fueron homogéneos; la tipología cancerosa más frecuente fue el carcinoma ductal, en concordancia con la tendencia mundial donde constituye el 68% de los casos y representa el 25% de todos los casos de reciente diagnóstico y del 17 al 34% de los tumores detectados por mamografía19. Esto es de importancia, ya que, en México, las mujeres con este subtipo de carcinoma, obtienen el diagnóstico solo hasta que tienen una masa palpable en la mama de >2,5cm20, es decir, en un estadio tardío de la enfermedad, lo que reduce la esperanza de vida.
Tal como se ha mencionado previamente, los factores de riesgo para el desarrollo de CaMa incluyen la edad en que se presenta la menarquia, la paridad, los antecedentes heredofamiliares, los factores genéticos, además de hábitos no saludables como el consumo de alcohol y tabaco, consumo de dietas hipercalóricas, sedentarismo, sobrepeso y obesidad3,8. No obstante, nuestros resultados muestran que en la población estudiada de mujeres veracruzanas, solo los antecedentes heredofamiliares y el tabaquismo, fueron estadísticamente significativos y con mayores porcentajes en el grupo con diagnóstico positivo para CaMa. Esta misma diferencia estadística se observó al analizar el efecto sinérgico de todos los factores, es decir, si bien la mayoría de los factores no son estadísticamente significativos cuando se analizan solos, su interacción global en el individuo sí hacen una diferencia en presentar o no diagnóstico de CaMa. Por tanto, se requiere realizar estudios que permitan observar la sinergia (entendiendo esta como la acción combinada de los componentes –factores de riesgo para CaMa en nuestro caso– de un sistema, en los que sus acciones se suman y se potencian entre sí21), de todas las posibles causas de una patología, para desarrollar estrategias de prevención más certeras. En nuestro caso, el promedio de todos los factores fue más alto para las mujeres con CaMa, y pese a que en el grupo control también estaban presentes (20%), el contexto patológico concomitante favoreció la aparición de la enfermedad. Otro dato notorio es que en el grupo con diagnóstico de CaMa las enfermedades relacionadas con el síndrome metabólico (DM2, OB y HTA) presentan correlaciones positivas entre ellas y en el clúster jerárquico se agrupan en una misma rama (tabla 4; fig. 1). Al respecto, hay escasos estudios en México que muestren estas asociaciones, hecho que debería atenderse, dado que la presencia de DM2ha sido asociada al desarrollo de CaMa9, por lo que consideramos importante continuar con estudios tanto prospectivos como retrospectivos para fortalecer las evidencia sobre esta posible asociación. Además, esta correlación del CaMa con otros síndromes prevalentes en la población mexicana es importante ya que, según reportes el 32,2% de las mujeres en edad superior a 66 años y con diagnóstico de CaMa, desarrollan alguna comorbilidad, a diferencia del 38,1% de mujeres sin esta patología22.
En torno a las correlaciones de factores reproductivos para CaMa, nuestros datos mostraron que la menarquia temprana (llegada de la primera menstruación antes de los 11 años) se asocia con la presencia de obesidad y sobrepeso, correlación que se encuentra enmarcada en el riesgo que representa la prolongada exposición a estrógenos endógenos para desarrollar CaMa23. Vinculada con las correlaciones anteriores, podemos mencionar que los métodos anticonceptivos quirúrgicos fueron prevalentes (casos: 33,94%; controles: 44,08%) sin haber diferencias estadísticamente significativas entre los grupos. Sin embargo, en el grupo con CaMa el porcentaje de pacientes que utilizaron anticonceptivos hormonales fue más alto que en los controles (17,43% vs. 9,67%). Además, el uso de anticonceptivos hormonales presentó asociaciones con las variables alcoholismo y tabaquismo (tabla 4). Esta reportado en la literatura que el uso de anticonceptivos hormonales ocasiona trastornos emocionales (como depresión) en las mujeres con CaMa24, lo que podría orillar a estas mujeres a buscar salidas negativas25 consumiendo sustancias como el tabaco y el alcohol, como lo muestra la correlación entre tabaquismo y alcoholismo que hay en este grupo. Este último podría favorecer la presencia de sobrepeso, el mismo que al presentarse coadyuva (por el incremento de tejido adiposo) a la exposición a estrógenos endógenos, de quienes se conoce ya su potencialidad como agentes desencadenantes de neoplasias26.
Finalmente, en nuestra población encontramos un porcentaje elevado de sobrepeso (43%) en las mujeres con diagnóstico de CaMa y una cifra semejante en las mujeres control (45%). Además, ambos grupos mostraron cifras considerables de obesidad (31% y 28% respectivamente). Si bien los porcentajes de obesidad son similares entre grupos, y la comparación estadística entre los grupos no muestra significación, en la literatura hay reportes que explican los mecanismos biológicos de la asociación CaMa-obesidad, lo que hace pensar que las mujeres del grupo control, no están exentas de que en un futuro puedan desarrollar CaMa. En este sentido, varias hipótesis sugieren a la obesidad en mujeres posmenopáusicas, como un factor de incidencia y prevalencia de CaMa, tanto por inducir incremento de estrógenos por aromatización de andrógenos, como por incrementar los niveles circulantes del factor de crecimiento insulínico, el cual funge como agente mitogénico27. Por otro lado, se ha demostrado que el IMC incrementa en mujeres posmenopáusicas, particularmente por la acumulación de tejido adiposo visceral, lo cual también está asociado al hiperestrogenismo, pero también con la resistencia insulínica propia de la diabetes28.
Un factor común entre la DM2 y el CaMa es la hiperinsulinemia, que ha sido fuertemente asociada a la carcinogénesis, no obstante las acciones de los hipoglucemiantes orales como la metformina disminuyen la producción de glucosa hepática y la reducción de la resistencia insulínica periférica, dando lugar a la reducción de los niveles de glucosa circulante y por tanto, la reducción de la hiperinsulinemia29; aunado a esto, existen estudios epidemiológicos que muestran que existe una disminución de hasta un 56% del riesgo de CaMa en mujeres diabéticas que recibieron metformina30, caso contrario a los reportes que señalan que la glibenclamida, otro hipoglucemiante oral, está fuertemente asociada al incremento de riesgo de cáncer31.
Si bien los resultados son interesantes y se orientan hacia la observación de la sinergia que tienen los estilos de vida y los factores de riesgo reproductivos en las mujeres con CaMa, las limitantes de este trabajo se deben principalmente a su naturaleza exploratoria y a que los datos se obtuvieron en diversos momentos de la trayectoria de la patología en el grupo de mujeres con CaMa, además, no se consideró ni se indagó quiénes se encontraban bajo tratamiento normoglucemiante o datos de hemoglobina glicosilada, por tanto, nuestros resultados pueden no ser generalizables. En investigaciones futuras se debe examinar la historia clínica completa de las participantes, además de identificar las comorbilidades relevantes a esta población y discernir patrones de presentación de la enfermedad que apoyen la detección y tratamiento oportunos. También nuestros datos permiten vislumbrar que es necesario realizar más acuciosamente la historia clínica de las pacientes, a fin de que se puedan identificar factores de riesgos asociados al desarrollo de CaMa, orientando la búsqueda hacia los que señalen la presencia de estilos de vida poco saludables, como tabaquismo, alcoholismo, sobrepeso y obesidad, para dar atención e intervención oportuna.
Responsabilidades éticasConfidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.