Se considera al IPN como un método sencillo y fácilmente reproducible para conocer el pronóstico en las pacientes operadas de cáncer de mama.
INTRODUCCION
Hasta hace pocos años, el tratamiento y pronóstico de las pacientes con cáncer de mama estaba basado únicamente en su estadiaje. De hecho, la valoración conjunta del tamaño tumoral y el estado ganglionar constituyen la base de su clasificación TNM.
La afectación ganglionar es la variable más importante en el pronóstico del cáncer de mama, empeorando el mismo a medida que aumenta el número de ganglios axilares invadidos1. Sin embargo, la ausencia de metástasis axilares no garantiza a las pacientes que no aparezca una recidiva posterior. Existe un 25-30 % de éstas que presentarán recurrencia de la enfermedad y morirán por ella2.
Otras variables pronósticas firmemente establecidas como son el tamaño tumoral, el grado histológico o nuclear, el subtipo histológico, los receptores hormonales, etc., solas o asociadas, no son capaces de predecir completamente la recidiva de la enfermedad3. Por tal motivo, en los últimos años ha aparecido una nueva generación de marcadores pronósticos4-6 relacionados con las medidas de proliferación celular (Ki67), con los factores de crecimiento (c-erbB-2), con los genes de supresión tumoral (p53), con la angiogénesis (VEGF), etc., y otros que están actualmente en estudio. Todos ellos tratan de seleccionar grupos de pacientes con un pronóstico determinado subsidiarias de tratamientos específicos.
No obstante, en la práctica clínica diaria no siempre es posible la obtención de la mayoría de estos factores, por lo que se han confeccionado una serie de índices que, agrupando determinados factores, encuentran una correlación importante entre su valor y la evolución de la enfermedad. Los más conocidos son el Índice Pronóstico de Baak7, que analiza la actividad mitótica, el estado ganglionar y el tamaño tumoral, o el Índice Pronóstico de Van Nuys8 para el carcinomain situ. El Índice Pronóstico de Nottingham9, por su reproductibilidad, es de los más utilizados.
El grupo de Nottingham ha señalado el valor pronóstico a 15 años de un índice en el que solamente consideran, tras un análisis multivariante de Cox realizado en 1.629 pacientes, el estado ganglionar, el tamaño tumoral y el grado histológico, dividiendo a las pacientes en tres grupos pronósticos en relación al resultado obtenido: bueno, moderado y malo. Para los casos con un índice bueno obtienen una supervivencia del 80 %, siendo del 42 y 13 % para los índices moderado y malo. Estudios posteriores realizados en Dinamarca10 y Suecia11 confirman estos resultados.
El objetivo de este trabajo es analizar el Índice Pronóstico de Nottingham (IPN) en un grupo de pacientes tratadas de carcinoma de mama operable, en las que se conocen todos los datos para su cálculo, y valorar su relación con la recidiva de la enfermedad y la supervivencia.
MATERIAL Y MÉTODOS
Se ha realizado un estudio retrospectivo formado por 439 pacientes tratadas de carcinoma de mama (estadios I, II y IIIA) durante los años 1980-1998, en las que se ha calculado el IPN teniendo en cuenta los parámetros utilizados en este índice. El IPN se ha calculado por la fórmula: tamaño histológico del tumor en centímetros * 0,2 + estado ganglionar + grado histológico.
El estado ganglionar se puntúa de 1 a 3, según no exista afectación ganglionar, invasión de uno a tres ganglios, o más de tres ganglios afectados respectivamente. El grado histológico se puntúa igualmente de 1 a 3 en función de que la diferenciación tumoral sea buena, moderada o escasa. Se considera un IPN bueno cuando el valor del índice es menor de 3,4; IPN moderado de 3,4 a 5,4 puntos; e IPN malo si es mayor de 5,4 puntos.
Se ha relacionado en este trabajo el valor del IPN con el estadio de la enfermedad, recidiva, estado de las pacientes, supervivencia actuarial y supervivencia libre de enfermedad. Se ha calculado el riesgo relativo (RR) de muerte y de recidiva de los IPN moderado y malo en relación a un IPN bueno. El seguimiento medio de las pacientes ha sido de 73,2 ± 52,71 meses (rango 1-235 meses).
El estudio estadístico se realizó por medio de la chi cuadrado y la t de Student, el cálculo del RR por el método de Mantel-Haenszel y sus límites de confianza al 95 % por el de Miettinem. Para valorar la relación lineal existente entre dos variables numéricas se utilizó el cálculo del coeficiente de correlación de Pearson y la determinación de la recta de regresión. El análisis de supervivencias se ha comparado por el métodolog-rank.
RESULTADOS
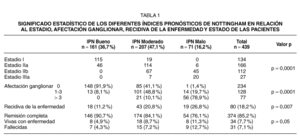
El grupo de estudio presentaba una edad media de 57,1 ± 12,7 años (rango de 27-87 años), siendo menopáusicas el 66,7 % de las mismas. No se observaron diferencias significativas, ya sea en la edad o en el estado hormonal, entre los tres grupos pronósticos. En 161 casos (36,7 %) el IPN ha sido bueno, en 207 (47,1 %) moderado, y en 71 (16,2 %) malo. El IPN ha tenido un valor medio global de 4,01 ± 1,26 puntos (rango 2,10-7,50 puntos).
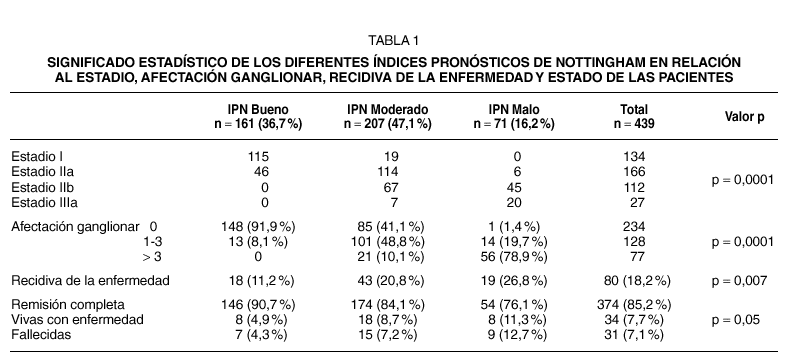
El IPN guardó lógicamente una significativa relación (p < 0,001) con el estadio de la enfermedad y con el grado de afectación ganglionar (tabla 1). El 85,8 % de las pacientes en estadio I tenían un IPN bueno. La mayoría de las pacientes con estadios IIA (68,7 %) presentaban un IPN moderado, al igual que las que padecían un estadio IIB (59,8 %). En el estadio IIIA un 74,1 % de las pacientes tenían un IPN malo.
La recidiva global de la enfermedad (local o distante) se observó en el 18,2 % de las pacientes (80 casos), y resultó significativa (p = 0,007) su relación con el IPN, sucediendo en el grupo de buen pronóstico en el 11,2 % de los casos, en el IPN moderado en el 20,8 % y un 26,8 % en el grupo de mal pronóstico.
El riesgo de recidiva del grupo de pronóstico moderado respecto al de buen pronóstico es de 1,86, con un exceso de riesgo del 85,8 % (p < 0,025). En el grupo de mal pronóstico el riesgo de recidiva es de 2,39, con un exceso de riesgo del 139 % (p < 0,01) (tabla 2).
Durante el seguimiento de las pacientes han fallecido el 7,1 % de las mismas (31 casos), un 4,3 % de los casos en el grupo de buen pronóstico, el 7,2 % en el grupo de moderado pronóstico y un 12,7 % en el de mal pronóstico, aunque los resultados no son significativos estadísticamente.
Un IPN moderado tiene un riesgo de muerte de 1,67, con un exceso de riesgo del 66,7 % respecto a uno bueno (no significativo), y un IPN malo de 2,91, con un exceso de riesgo del 191 % (p < 0,05) (tabla 2).
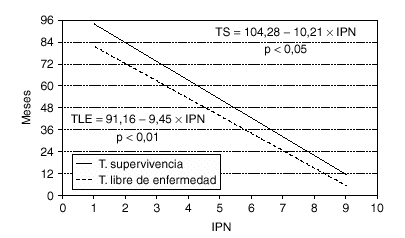
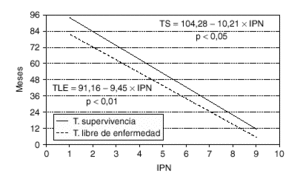
Se observó una correlación lineal negativa entre el tiempo de supervivencia (TS) de las enfermas que fallecieron y el IPN (TS = 104,28 10,208 * IPN; r = 0,362; p < 0,05), e igualmente sucedió con el tiempo libre de enfermedad (TLE) de las pacientes con recidivas (TLE = 91,16 9,451 * IPN; r = 0,293; p < 0,01), disminuyendo ambos tiempos de forma significativa a medida que aumenta el índice. Los datos se muestran gráficamente en la figura 1.
Fig. 1. Correlación entre el tiempo de supervivencia y el tiempo libre de enfermedad con el índice pronóstico de Nottingham.
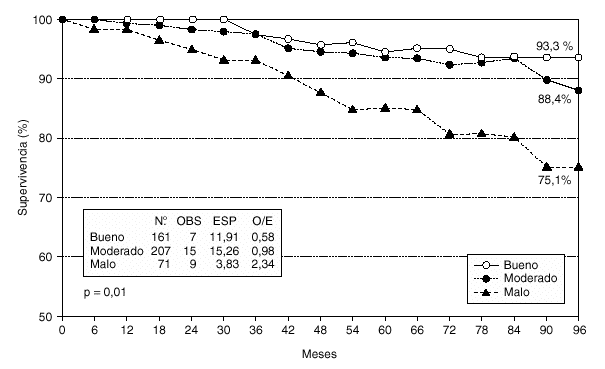
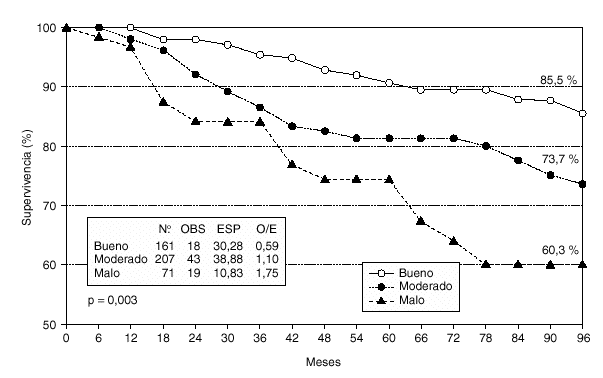
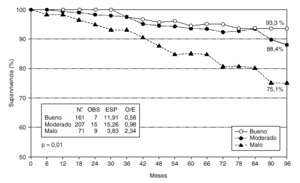
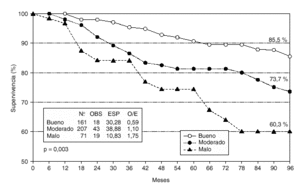
En el estudio de la supervivencia actuarial y análisislog-rank (fig. 2), se observaron 7 fallecidas en el grupo de buen pronóstico por las 11,9 esperadas, 15 en el grupo de pronóstico moderado por las 15,3 esperadas, y 9 en el grupo de peor pronóstico por las 3,8 esperadas (p = 0,01). En cuanto a las recidivas (fig. 3), se observaron 18 casos en el grupo de IPN bueno por los 30,3 esperados, 43 casos en el grupo de IPN moderado por los 38,9 esperados, y 19 casos en el grupo de mal pronóstico por los 10,8 esperados (p = 0,003).
Fig. 2. Supervivencia actuarial en relación al índice pronóstico de Nottingham.
Fig. 3. Supervivencia libre de enfermedad en relación al índice pronóstico de Nottingham.
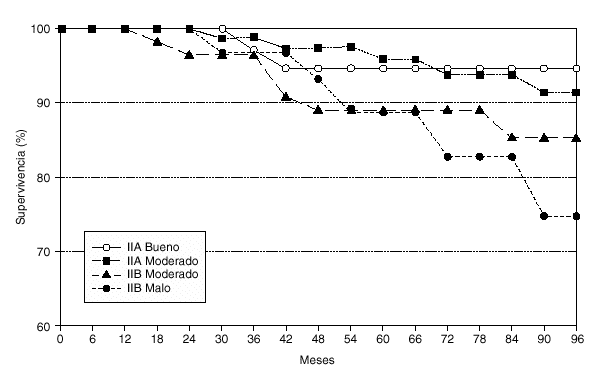
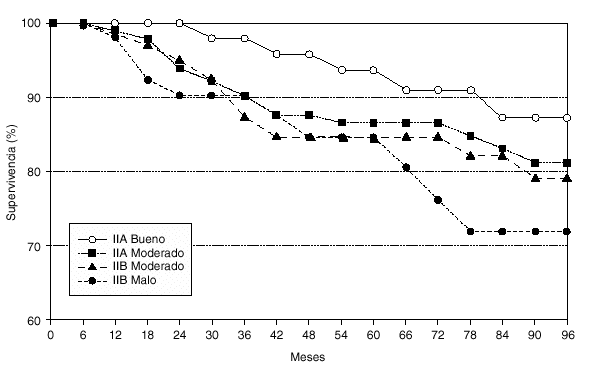
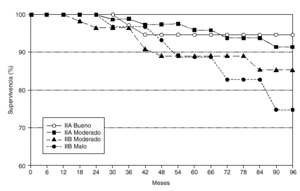
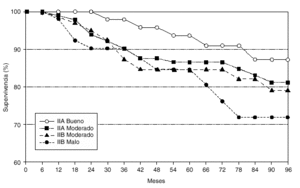
En el análisis del estadio IIA, con un IPN bueno en 46 casos y moderado en 114 casos, se observó en el estudiolog-rank para la supervivencia, 2 fallecimientos por los 2,5 esperados en el grupo de buen pronóstico, y 6 fallecimientos por los 5,5 esperados en el grupo de pronóstico moderado (fig. 4). Para la recidiva de la enfermedad los resultados fueron de 6 casos observados por los 9,1 esperados en el grupo de IPN bueno, y 23 recidivas por las 19,9 esperadas en el grupo de moderado pronóstico. En ambos casos los resultados no alcanzaron la significación estadística (fig. 5).
Fig. 4. Supervivencia actuarial en los estadios IIA y IIB en relación al índice pronóstico de Nottingham.
Fig. 5. Supervivencia libre de enfermedad en los estadios IIA y IIB en relación al índice pronóstico de Nottingham.
Similar análisis realizado en los casos de IPN moderado (67 casos) y malo (45 casos) del estadio IIB, indicó igualmente resultados no significativos, aunque se observaron peores resultados en el grupo de mal pronóstico. Para la mortalidad (fig. 4) los resultados fueron de 7 casos observados por los 7,9 esperados, y 5 casos observados por los 4,1 esperados respectivamente. En la recidiva (fig. 5), 14 casos observados por los 15,7 esperados y 11 casos observados por los 9,3 esperados.
Al cerrar este estudio, el 90,7 % de las pacientes del grupo de buen pronóstico estaban en remisión completa de su enfermedad, por el 84,1 % del grupo de riesgo moderado y el 76,1 % del grupo de mal pronóstico (p = 0,05).
DISCUSION
Aunque en la actualidad el tratamiento del cáncer de mama debe de realizarse con el mayor conocimiento posible de factores pronósticos y predictivos, existen algunos centros donde se trata esta patología, en los cuales, los datos que se conocen del tumor son exclusivamente histológicos. En estos casos, la aplicación del IPN puede crear subgrupos de pacientes, incluso dentro del mismo estadio, en las que se pueda predecir un pronóstico e indicar un determinado tratamiento adyuvante.
En el análisis actuarial a los 8 años de nuestras pacientes, se encontraron diferencias significativas tanto en la supervivencia (p = 0,01) como en el tiempo libre de enfermedad (p = 0,003) entre los tres grupos pronóstico. Además, se observó una correlación negativa entre los tiempos de supervivencia y libre de recidiva con la puntuación obtenida en el IPN, disminuyendo ambos tiempos de manera significativa a medida que se incrementa el valor del índice.
Nuestros valores actuariales de supervivencia, 85,5 % para un IPN bueno, 73,7 % para el moderado, y 60,3 % para un IPN malo, difieren en los casos de peor pronóstico a los indicados por Galea et al9 que, como ya hemos señalado, encuentran a los 15 años unos resultados del 80, 42 y 13 %, respectivamente (83, 53 y 13 % a los 10 años). Estos mismos autores encuentran para un índice # 2,4, al que consideran excelente, una supervivencia a los 15 años del 87 %; en nuestro estudio este grupo de pacientes ha alcanzado una supervivencia actuarial del 95,1 %. En el estudio danés sobre 9.149 pacientes10 los resultados de supervivencia a los 10 años para los tres grupos del IPN fueron del 79, 55,9 y 24,7 % respectivamente.
En el análisis de estas diferencias en relación a nuestros resultados se observó, en el grado de invasión ganglionar en relación al IPN, similar afectación que la señalada por Balslev et al10, sin embargo, en el tratamiento adyuvante de quimioterapia (con o sin radioterapia y tamoxifeno), se encontró que nuestras pacientes habían recibido en mayor número de casos dicho tratamiento. En el IPN bueno un 31,4 % de los casos frente a 6,8 % del estudio danés, en el moderado 68,9 % frente a 32,5 %, y en el malo un 84,5 % frente a 58,2 %. Además, nuestras pacientes aún no han alcanzado los 10 años de seguimiento como en el estudio citado.
Otra publicación sobre el IPN11, realizado en 630 pacientes con un seguimiento medio de 7,2 años, señala una mortalidad del 0,66 % para valores del IPN # 4, del 14 % para un IPN de 4,1a 5 puntos, y del 32 % para valores superiores a 5,1.
La comparación de las cifras de supervivencia en relación al tamaño tumoral, número de ganglios metastásicos o al grado histológico, frente a las obtenidas por el grado del IPN, se sale del objetivo de este trabajo, aunque los resultados obtenidos por el grupo danés muestran diferencias entre los distintos grupos.
Nosotros, pese a no tener valor estadístico debido al pequeño número de casos, encontramos diferencias en la supervivencia y en el intervalo libre de recidiva, al analizar el grado del IPN en el mismo estadio. La supervivencia actuarial en el estadio IIa con un IPN bueno frente a IPN moderado (94,9 frente a 91,7 %). En el estadio IIb un IPN moderado vs IPN malo (85,4 frente a 74,9 %). El intervalo libre de recidiva en el estadio IIa (IPN bueno 84,1 frente a 76,5 % IPN moderado), y en el IIb (IPN moderado 73,8 frente a 64,9 % IPN malo).
En el total de las pacientes, el hecho de tener un IPN malo significó para nosotros un RR = 2,4 para presentar una recidiva, y un RR = 2,9 de mortalidad cuando se compara con IPN bueno. No obstante, y como señalan Sundquist et al.11, se necesita un seguimiento de al menos de 15 años y un volumen mayor de casos para valorar las diferencias en este índice.
CONCLUSIONES
En el carcinoma de mama operable, si no se conocen otros factores pronósticos, solamente con algunos datos del tumor y del estado ganglionar es posible calcular el índice pronóstico de Nottingham, cuyo resultado puede ser útil tanto para instaurar un tratamiento adyuvante como para predecir un pronóstico a largo plazo.