La actinomicosis mamaria es una infección crónica supurativa que se caracteriza por la presencia de fístulas externas en la piel de las mamas. Es rara en esta localización y puede ser primaria de la glándula mamaria o secundaria a una afección pulmonar. Se presenta el caso clínico de una paciente mujer de 71 años con un tumor duro que comprometía toda la mama izquierda, dolor intenso, así como imposibilidad de movilizar el miembro superior izquierdo y baja de peso considerable; la tomografía torácica hacía sospechar de neoplasia maligna de mama y el resultado del estudio anatomopatológico evidenció una actinomicosis mamaria. Por lo que destacamos la importancia de una alta sospecha, diagnóstico y tratamiento adecuados para un pronóstico satisfactorio.
Breast actinomycosis is a chronic suppurative infection characterized by the presence of external fistulas in the skin of the breasts. It is rare in this location and may be primary in the mammary gland or secondary to a lung condition. We present the clinical case of a 71-year-old female patient who presented a hard tumor that compromised the entire left breast, with intense pain as well as impossibility of mobility of the left upper limb, considerable weight loss; Thoracic tomography report led to suspicion of malignant neoplasm of the breast and the result of the pathology study was a mammary Actinomycosis. For which, we emphasize the importance of a high suspicion, diagnosis and treatment for its satisfactory prognosis.
La actinomicosis es una infección endógena poco frecuente, descrita por Von Langebeck en 1845. Wolff, Israel y Wright en 1905 determinan que es un germen anaerobio llamado Actinomyces israelii1,2.
La Actinomyces israelii es una bacteria filamentosa, ramificada, grampositiva, anaerobia o micro aerófila, no esporulada, del género Actinomyces; semejante a un hongo en apariencia y conducta; es saprófita de la boca, el colon, la vagina y el árbol bronquial. Cuando infecta los tejidos, produce un polisacárido-proteínico que los une, por ello forman una película homogénea, macroscópica y de color amarillento, llamada gránulo de azufre3. Típicamente los gránulos están en las cavidades abscedadas y están formados por acúmulos de bacterias de forma redondeada, ovalada o en herradura4.
El germen llega a la mama por laceraciones de la mucosa oral por vía hemática o linfática; o por aspiración de material bucal infectado, llegando al pulmón y por contigüidad a la mama5. Produce una infección supurativa y granulomatosa de evolución subaguda o crónica, con manifestaciones locales y sistémicas, tendiendo a la formación de abscesos y fístulas6.
Las etapas de la actinomicosis mamaria son: 1) inflamatoria aguda, caracterizada por dolor, tumor y eritema y 2) crónica, con tumoraciones induradas, únicas o múltiples, que suelen volverse blandas y fluctuantes, colecciones que se fistulizan hacia la piel o tejidos adyacentes de la pared torácica, «supuración en gránulos de azufre» la que concurre con menor frecuencia en la actualidad5,6. El período de incubación es irregular, días, meses o años; el período de transmisibilidad no es conocido6–8.
La poca frecuencia de la actinomicosis mamaria, hace que no se tome en cuenta como diagnóstico diferencial de tumores de la glándula mamaria, confundiéndola en la mayoría de las veces con cáncer, razón que nos motiva a presentar el presente caso.
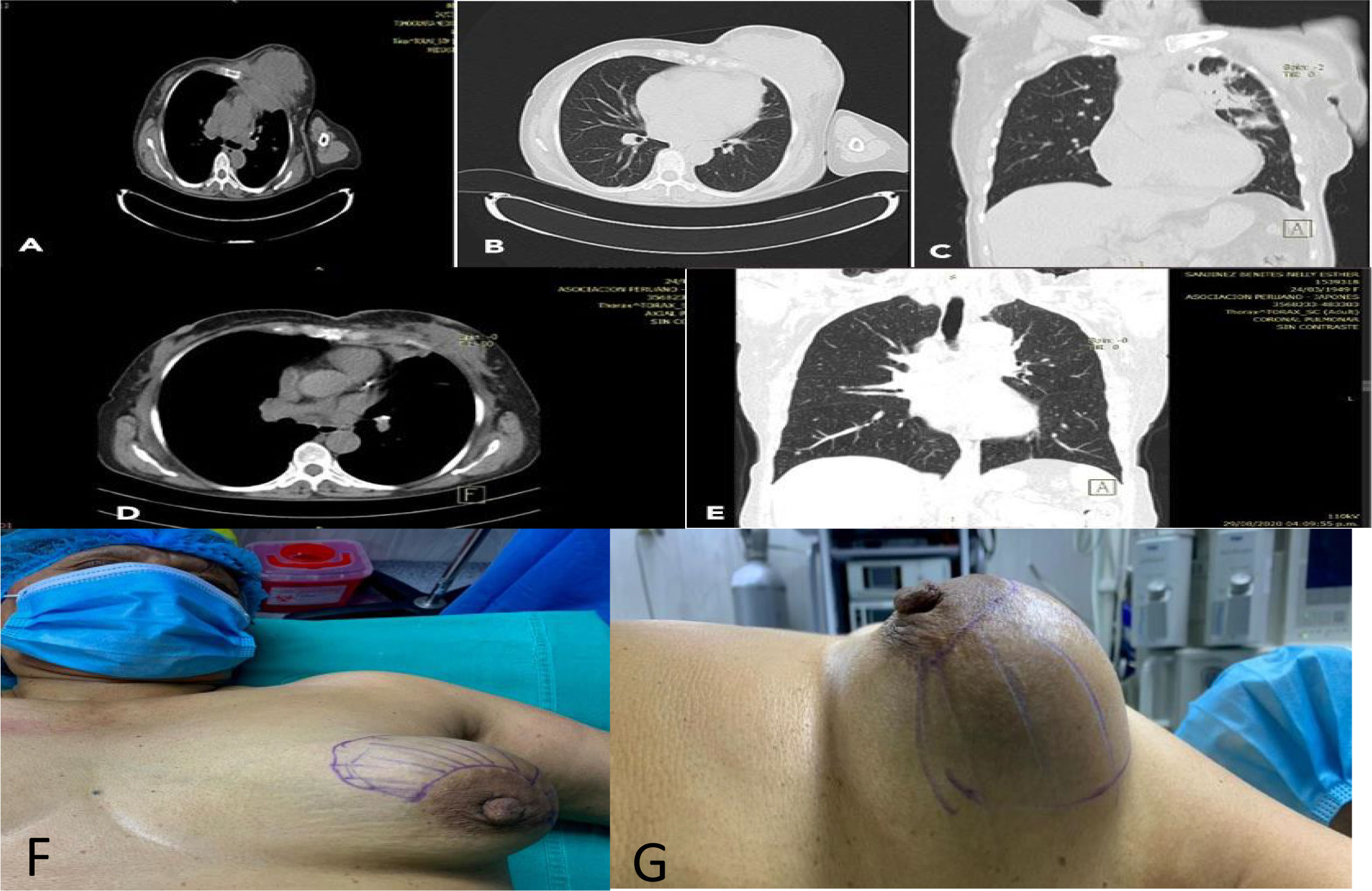
Caso clínicoPaciente mujer de 71 años, procedente de Lima, ama de casa. Niega enfermedades y alergias. Refiere un tiempo de enfermedad de 3 meses, caracterizado por dolor y tumor de crecimiento progresivo en la mama izquierda, imposibilidad de mover el brazo izquierdo; baja de peso de 8 kilos. En el examen físico se observa una mama izquierda de consistencia leñosa, muy dolorosa, que no cede con analgésicos (fig. 1). La ecografía mamaria informa un gran tumor que compromete toda la glándula mamaria BIRADS 4B. No se pudo tomar la mamografía por el dolor severo de la mama. La bioquímica sanguínea mostró una hemoglobina de 8,3 g/dl, con microcitosis, hipocromía y anisocitosis, plaquetas en 467 (10^3/Ul); PCR en 45,62 mg/dl; los leucocitos en 5,67 (10^3/Ul), 0 bastones, 33% de linfocitos; glucosa, urea y creatinina en valores normales. Riesgo quirúrgico II.
A), B) y C) Tomografía de ingreso de paciente, la que fue informada como lesión neoformativa en la mama izquierda con signos de extensión a la pared torácica y pulmón adyacente. D) y E) Tomografía una vez finalizado el tratamiento, la que es informada como: resolución completa del cuadro infeccioso mamario y pulmonar. F y G) Presentación clínica de tumor, duro, leñoso de la mama izquierda que comprometía prácticamente toda la glándula mamaria.
La tomografía torácica informó: lesión neoformativa en la mama izquierda con signos de extensión a la pared torácica y el pulmón adyacente (fig. 1). Se realizó una biopsia mamaria con aguja gruesa, resultando negativo para neoplasia maligna (tejido mamario con extensa fibroesclerosis del estroma y depósitos de colágeno).
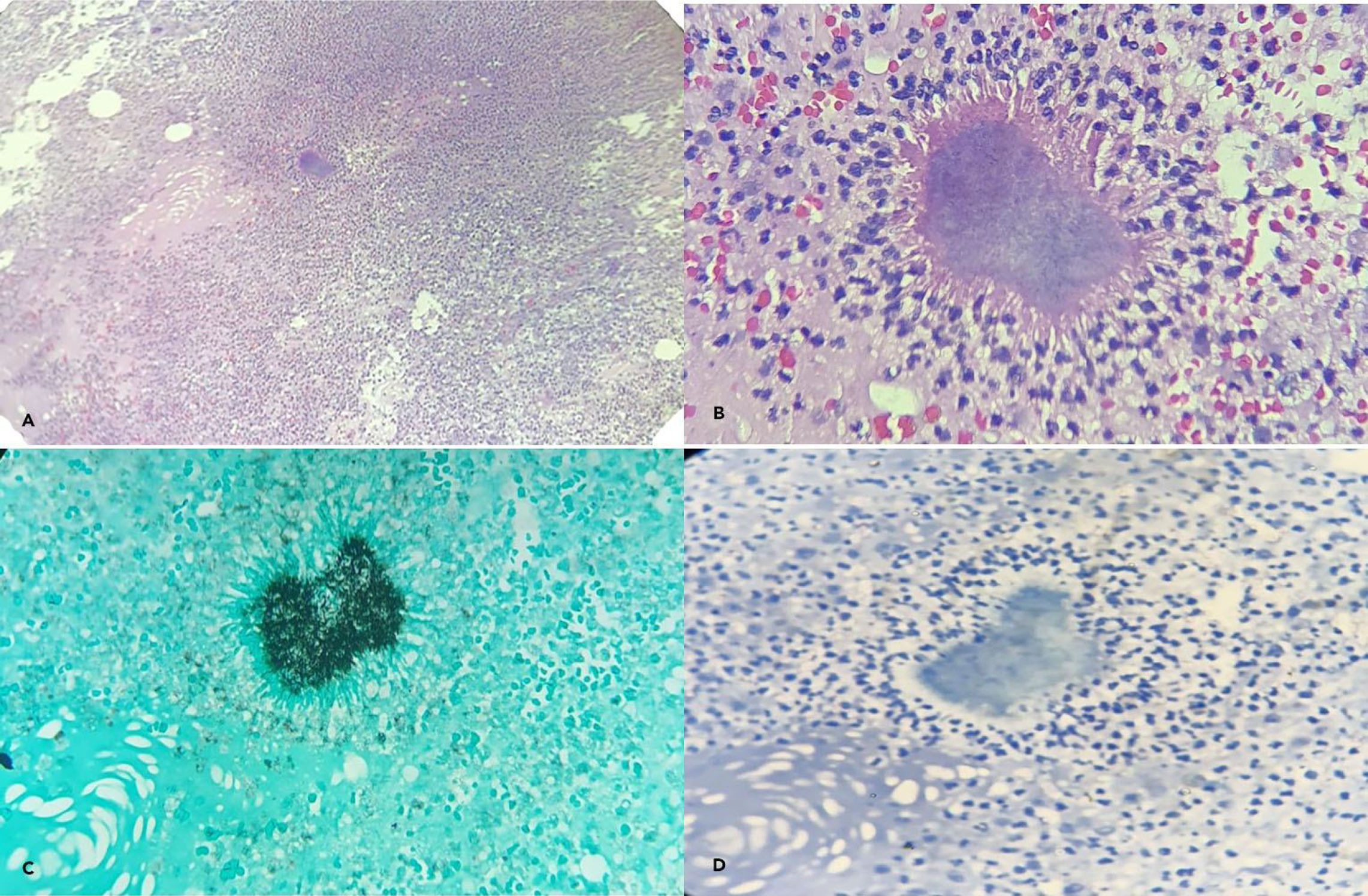
Se realizó una biopsia quirúrgica, encontrando tejido necrótico y abundante secreción purulenta (500 cc) que fueron enviados para estudio. La microbiología fue negativa para gérmenes comunes y hongos; examen directo y cultivo BK negativo. La anatomía patológica describió mastitis aguda con microtrombosis venular secundaria y presencia de estructuras microscópicas correspondientes a actinomyces spp más tejido adiposo con inflamación aguda. La histoquímica para PAS, GIEMSA, Gomori Grocott fue positiva. Conclusión: actinomicosis mamaria (fig. 2). La paciente fue tratada con penicilina G sódica 3.500.000 UI cada 6 horas endovenosa por 4 semanas y luego vía oral con fenoximetilpenicilina potásica 1.000.000 UI cada 6 horas por 6 meses. Se le hizo seguimiento con tomografía, PCR y hemograma seriado, con una buena evolución.
A) Preparado histológico del tejido mamario con formación de abscesos y presencia de colonia bacteriana grampositiva con aspecto filamentoso con características morfológicas de Actinomyces spp, B) coloración de H&E 40X muestra abundantes polimorfonucleares, neutrófilos. A nivel central contenido de absceso con presencia de colonia bacteriana filamentosa característica con corona radiada periférica (gránulo de azufre) de Actinomyces spp, C) coloración de Gomori Grocott 40X actinomyces en color negro, D) coloración Ziehl-Neelsen 40X negativo para bacilos ácido alcohol resistente.
La actinomicosis representa un problema diagnóstico, y generalmente no es considerada como causa inicial de enfermedad, a diferencia de otras enfermedades infecciosas; por lo que se llega al diagnóstico de forma tardía e inesperada. Su incidencia ha disminuido desde la aparición de los antibióticos y el avance en la higiene dental. Se le denomina «la enfermedad con más diagnósticos erróneos»1,2,7,9.
La actinomicosis mamaria se presenta con mayor frecuencia en las personas que tienen factores de riesgo por deficiencias de la inmunidad: terapia esteroidea, quimioterapia o inmunosupresores; terapias con bifosfonatos asociada a osteonecrosis, neoplasias hematológicas, diabetes, pacientes trasplantadas, sida, etc.9. En nuestra paciente no encontramos ninguno de estos antecedentes.
Todos los grupos de edad están afectados, incluso los niños. La edad media oscila entre los 30 y 60 años, con una incidencia 3 veces superior en los varones (relación 3:1), y esto podría deberse a un mayor número de traumatismos orales y deficiente higiene dental10,11. La infección es menos frecuente en los menores de 10 y en los mayores de 60 años, por lo que no se pensó en nuestro caso en esta infección, ya que nuestra paciente tenía 71 años, edad donde predominan las enfermedades neoproliferativas7,8,10.
En relación con la sintomatología, Llombart et al. describen 11 casos de actinomicosis endobronquial asociada a un cuerpo extraño, con situaciones predisponentes: pobre higiene dental (36%), diabetes mellitus (27%), carcinoma (18%) y retraso mental (9%). Síntomas principales: tos (63%), neumonía recurrente (27%) y hemoptisis (36%)7–9,12.
La actinomicosis mamaria se presenta similar a un cáncer mamario, por lo que para diagnosticarla necesitamos de procedimientos quirúrgicos13,14. A nuestra paciente se le realizó una biopsia quirúrgica incisional a nivel de la zona más dura del tumor mamario; debido a que la biopsia trucut realizada previamente no consiguió el diagnóstico. Con respecto al diagnóstico microbiológico, el 5,5 – 50% de los cultivos para Actynomices spp pueden resultar negativos; y de estos casos, el 31% pueden ser diagnosticados histopatológicamente, evidenciando los «gránulos de azufre» con una parte central basófila y un borde radiado eosinófilo por tinción hematoxilina-eosina; la presencia de bacilos grampositivos, hallazgo compatible con nuestra paciente15.
Los síntomas de nuestra paciente fueron dolor, tumor y pérdida de peso. El dolor está presente en el 57% de los casos de actinomicosis cervicofacial y en 80% de los casos de otras localizaciones; seguido por la fiebre presente en el 57% y tumor 52%, respectivamente4,7,12.
La mamografía tiene poco rendimiento y es intolerable por el dolor. La ecografía mamaria es útil, pero es muy inespecífica y depende de si la enfermedad está en un estadio temprano, donde se verá solo un proceso inflamatorio, o tardío cuando hay colecciones, tal como fue informada en el caso de nuestra paciente3.
La TAC es ideal para valorar la presencia y extensión de la enfermedad. Puede describir masas de densidad heterogénea, con captación de contraste de la pared del componente sólido de la masa, donde se encuentra el tejido de granulación y la fibrosis; y en la parte central, menor densidad por la necrosis supurativa. Además, muestra la característica más importante, que es su poder de infiltración, comprometiendo órganos adyacentes1,12,14. Estas características descritas antes también se pueden ver en procesos neoproliferativos, por lo que al ser nuestra paciente una persona de edad, es que este examen fue informado como un proceso maligno de la mama que invade la pared torácica y el pulmón adyacente.
En el diagnóstico diferencial se encuentran las enfermedades neoplásicas, enfermedades inflamatorias o infecciosas como abscesos o celulitis o enfermedad por Mycobacterium tuberculosis y atípicas. La tinción de Ziehl-Neelsen, es de utilidad en este caso2,6,15,16.
Los antibióticos son la piedra angular del tratamiento para la actinomicosis, pero existen algunos casos en que es necesario la resección quirúrgica del tejido especialmente si hay tejido necrótico extenso, zonas sinusales, fístulas o si los abscesos grandes no pueden ser drenados por aspiración percutánea. La cirugía debe ser evaluada individualmente y es una opción para los pacientes que no responden al tratamiento médico3,6,17.
El antibiótico de elección es la penicilina G sódica. En los pacientes con alergia a la penicilina, pueden indicarse tetraciclinas o eritromicina. Otras opciones son la clindamicina y cefalosporinas de tercera generación: se recomienda el tratamiento parenteral durante 4-6 semanas, seguido de 6 a 12 meses por vía oral; siendo el resultado excelente, con una tasa de mortalidad de 7,6%. Nuestra paciente recibió 4 semanas de penicilina G sódica y luego 6 meses de con penicilina oral, con muy buena respuesta1,6,12–17.
En conclusión, la actinomicosis mamaria es rara, con clínica poco precisa, la que debe ser tenida en cuenta para plantear el diagnóstico correcto, recibir tratamiento adecuado, oportuno y así evitar complicaciones y mortalidad de nuestros pacientes.
Responsabilidades éticasEl presente caso clínico fue presentado al Comité de Ética de la Clínica Peruano Japonesa, el que fue aprobado, de la misma forma el director de la clínica y la paciente del caso presentado dieron su consentimiento verbal y escrito para poder publicarlo.
Consentimiento informadoLos autores declaran que han obtenido el consentimiento de la paciente para la publicación de este artículo.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.