Introducción: Para el cáncer de próstata (CaP) clínicamente localizado, el tratamiento de elección es la prostatectomía radical (PR).
Objetivo: El objetivo de este estudio es reportar la experiencia de 12 años en Uro Clinic 2000, en el desarrollo de la prostatectomía radical laparoscópica (PRL).
Material y métodos: Se realizó un estudio retrospectivo y descriptivo longitudinal, en 68 pacientes. Los datos fueron obtenidos de los expedientes a quienes se les realizó PRL, del 02 de septiembre del 2000 a 02 de julio del 2012.
Resultados: Se realizaron 68 PRL en un periodo de 12 años a pacientes con tumores clínicamente localizados, siendo el estadio TNM más frecuente el T2a con 31%, presentándose en un grupo de edad promedio de 60-70 años. Los márgenes quirúrgicos fueron negativos en el 81% de las piezas de patología. Se documentó 1% de complicaciones transoperatoria, con una media de tiempo transoperatorio de 200 minutos y un sangrado promedio menor de 300 mL.
Discusión: Las ventajas de este abordaje de mínima invasión son una mejor visión del campo operatorio, menor tiempo de estancia hospitalaria, mejores resultados estéticos y funcionales, aunados a los beneficios propios del tratamiento oncológico de la cirugía radical, que la convierten en una alternativa efectiva y segura.
Background: The treatment of choice for clinically localized prostate cancer (CaP) is radical prostatectomy (RP).
Aims: The aim of this study was to report on 12 years of experience at the Uro Clinic 2000 in the development of laparoscopic radical prostatectomy (LRP).
Methods: A retrospective, descriptive, longitudinal study was carried out on 68 patients. Data were obtained from the case records of patients that underwent LRP within the time frame of September 2, 2000 to July 2, 2012.
Results: A total of 68 LRPs were performed over a 12-year period on patients with clinically localized tumors. The most frequent TNM stage was T2a (31%) and it presented in a group with a mean age of 60-70 years. Surgical margins were negative in 81% of the pathology specimens. A total of 1% of the intraoperative complications were documented, the mean intraoperative surgery duration was 200 min, and the mean blood loss was 300 mL.
Discussion: The advantages of this minimally invasive approach include a better visualization of the working field, shorter hospital stay, and better esthetic and functional results, added to the benefits characteristic of the oncologic treatment of radical surgery itself, making it a safe and effective alternative.
Introducción
El cáncer de próstata (CaP) es la 4° neoplasia maligna más frecuente en el sexo masculino, en todo el mundo.
Las tasas de incidencia anuales más bajas se presentan en Asia (1.9 casos por 100,000) y la más alta en Estados Unidos y Escandinavia, especialmente en afroamericanos (272 casos por 100,000).
El CaP aumenta a partir de los 40 años, llegando a su pico máximo a los 80 años. El 80% de los casos se diagnostican en hombres de más de 65 años, siendo la edad media del diagnóstico 72 años.
Existe controversia entre los profesionales sobre la conveniencia de realizar el cribado poblacional de este cáncer, en hombres asintomáticos. Las pruebas de cribado poblacional del CaP son el tacto rectal (TR), la ecografía transrectal (ETR) y la determinación serológica de marcadores tumorales, como el antígeno prostático específico (APE).
El TR, la ETR y el APE, solos o en conjunto, pueden ser utilizados para identificar a pacientes con CaP. Estas pruebas usadas solas carecen de sensibilidad y especificidad, si se utilizan de forma conjunta la sensibilidad y la especificidad aumentan, pero siguen siendo relativamente pobres1.
El gold estándar para el diagnóstico del CaP es definitivamente histopatológico, mediante la toma de biopsia transrectal2.
Para la estatificación del CaP, se utiliza la clasificación del TNM en base al resultado histopatológico.
En los carcinomas en estadio clínico T2 y en el 85% de los tumores no palpables no diagnosticados con punción biopsia (T1c), la mayor parte de la masa tumoral tienen una localización periférica; en el resto de los casos, los tumores se localizan en la zona de transición.
Los tumores unilaterales en el TR son en realidad bilaterales en el 70% de los casos.
La invasión perineural por sí misma no empeora el pronóstico, porque representa la extensión del tumor a lo largo de un plano de menor resistencia y no la invasión de los vasos linfáticos.
Se considera CaP localizado a los tumores en estadios T1 o T2, es decir, con un tumor confinado dentro de la glándula prostática, sin metástasis ganglionares, ni en otros órganos3.
La prostatectomía radical (PR) es el tratamiento de elección del CaP clínicamente localizado.
Las indicaciones para realizar este procedimiento son las mismas que para la cirugía abierta convencional, los cuales son:
1. CaP diagnosticado mediante biopsia transrectal.
2. Puntaje de Gleason igual o menor a 7.
3. APE prequirúrgico igual o menor 20 ng/mL.
4. Gammagrama óseo negativo para todos aquellos pacientes con APE mayor de 20 ng/mL.
5. Pacientes con expectativa de vida mayor a 10 años.
Las contraindicaciones básicamente son:
1. Tumor localmente avanzado (T3).
2. Tumor palpable en el vértice.
3. Gran atipia celular (grado 5/5 de Gleason).
4. APE mayor a 20 ng/mL.
5. Gammagrama con presencia de enfermedad metastásica4.
Esta técnica dio inicio a comienzos de siglo, pero fue en 1982 cuando las modificaciones técnicas utilizadas por Walsh, consiguieron minimizar las tradicionales secuelas de la misma, alcanzando una importante expansión tanto en EUA como en Europa.
Ello, unido al desarrollo de programas de diagnóstico precoz que consiguen no solamente un incremento notable en la incidencia del CaP, sino patrones de diagnóstico clínico que hacen invertir la anterior relación, inclinándola favorablemente hacia pacientes con tumores localizados (98.3%) frente a aquellos con tumores diseminados (1.8%).
Asimismo, en los estudios llevados a cabo tras prostatectomía en casos diagnosticados en programas de screening, se observan unos patrones patológicos con predominio de los tumores intracapsulares (62.1%) frente a los tumores extracapsulares (37.8%) y con una incidencia de adenopatías que desciende desde un 15% a 24% hasta un 2% a 5.9%.
Hace un siglo, Hugh Hampton Young realizó la primera prostatectomía abierta por vía perineal para tratar un carcinoma. En 1947, Millin informó la realización de prostatectomía retropúbica. Si bien es una técnica efectiva para la curación del CaP, la prostatectomía radical retropúbica se asocia con gran morbilidad, excesiva pérdida de sangre, incontinencia urinaria e impotencia.
Hacia fines de la década de los 70´s y comienzos de los 80´s, se realizaron estudios anatómicos detallados en cadáveres de fetos y adultos, que permitieron conocer mejor la anatomía periprostática, en especial la del complejo venoso dorsal, el haz neurovascular y del esfínter uretral estriado.
La observación de los reparos anatómicos permitió desarrollar un procedimiento anatómico de PR y, lo que es más significativo aún, una importante reducción de la morbilidad quirúrgica. Gracias a ellos, la prostatectomía radical retropúbica con preservación de nervios sigue siendo la piedra angular del tratamiento quirúrgico del CaP clínicamente localizado.
En un esfuerzo por disminuir la morbilidad de la prostatectomía abierta, Schuessler et al. describió en 1977 un tratamiento quirúrgico mínimamente invasivo del CaP, realizando la primera prostatectomía radical laparoscópica (PRL). Sobre la base de una serie de 9 pacientes, hallaron que tanto el tiempo de la operación (de 8 a 11 horas) como el tiempo de internamiento (de 1 a 22 días, 7.3 días en promedio) de la PRL eran prolongados. Si bien se logró una tasa de curación similar, los autores concluyeron que no existían ventajas importantes sobre la cirugía abierta, y por lo tanto, esta cirugía no se aceptó en forma generalizada en la Urología.
Hacia finales del siglo XX, los avances en instrumentación quirúrgica específica, óptica, equipos de video digital y tecnología robótica y computarizada, abrieron nuevas posibilidades para PRL mínimamente invasiva. Estos avances determinaron que los urólogos retomaran la PRL, en especial en 2 centros en Francia donde informaron sus técnicas y los primeros resultados en 2000 (Guillonneau y Vallancien).
Gracias a los trabajos pioneros en estos 2 centros franceses, se reavivó el interés por la PRL en todo el mundo5.
Hoy día, muchos centros hospitalarios a nivel mundial se encuentran realizando este procedimiento, confirmando su reproductibilidad con seguridad y eficacia6,7.
En Estados Unidos de América esta técnica ha sido criticada por su prolongada curva de aprendizaje, ya quizás superada hoy por el advenimiento de la cirugía robótica8.
La cirugía laparoscópica tiene un lugar importante para el tratamiento quirúrgico del CaP en Europa, gracias a los esfuerzos realizados por el grupo de la Clínica Montsouris, quienes en el 2000 publicaron su experiencia inicial: redujeron significativamente los tiempos quirúrgicos de 4 a 5 horas, y mejoraron también los índices de continencia (72%-84%) y de erección (45%), posteriores a la cirugía9.
El objetivo de este estudio es evaluar los resultados de la PRL en nuestro centro hospitalario.
Materiales y métodos
Se realizó un estudio retrospectivo y descriptivo longitudinal en 68 pacientes. Los datos fueron obtenidos de expedientes clínicos, a quienes se les realizó PRL, del 02 de septiembre del 2000 a 02 de julio del 2012 en Uro Clinic 2000.
Resultados
Se identificaron diversas variables que se describen a continuación; para su análisis se utilizaron promedios y porcentajes.
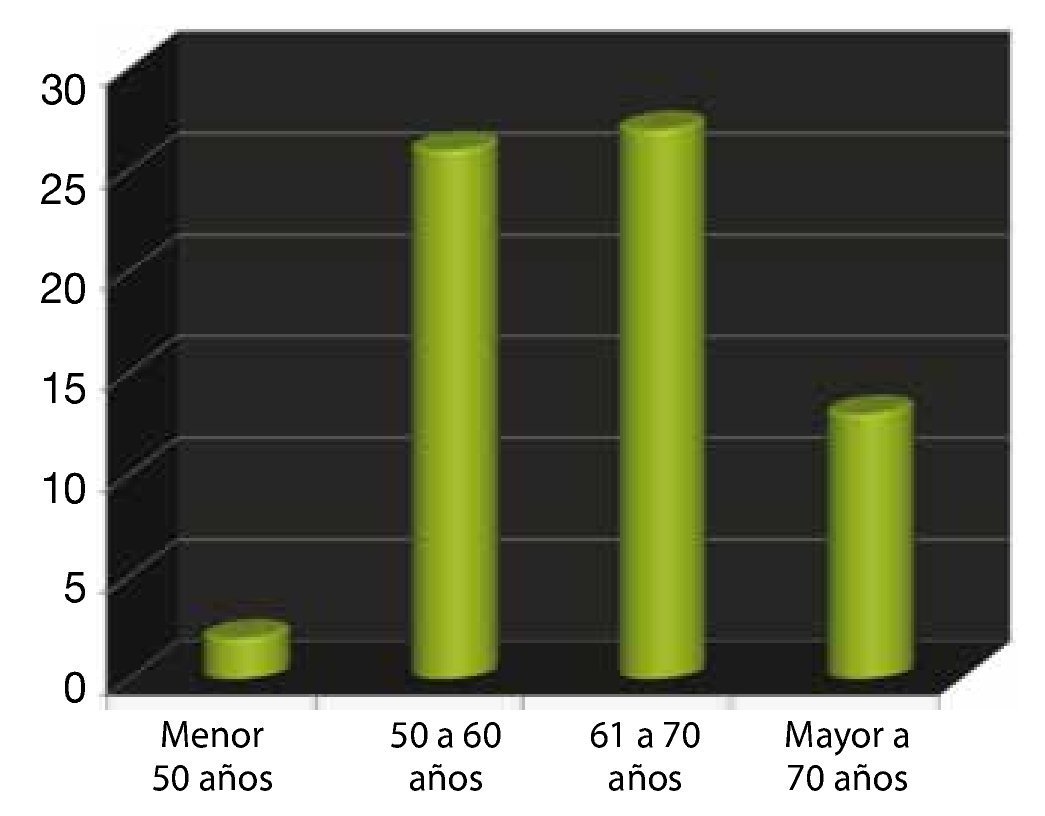
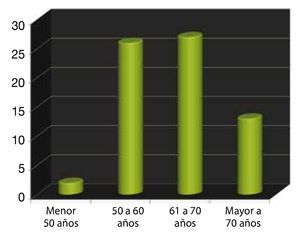
Edad: esta variable se subdividió en 4 grupos. El primero fue de pacientes menores de 50 años, representando el 3% del total; el 2° de los 50 a 60 años, representando el 38%; el 3° de los 61 a 70 años, fue el más frecuente con un total del 40% y por último, el grupo de los mayores de 70 años con un 19% (fig. 1).
Figura 1. Edad.
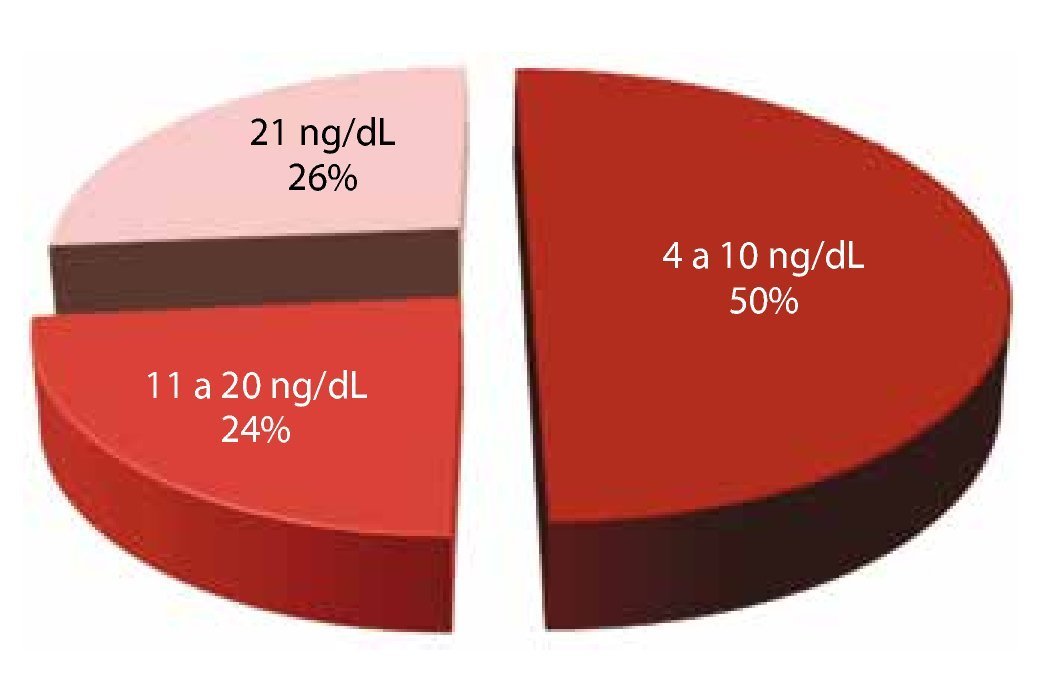
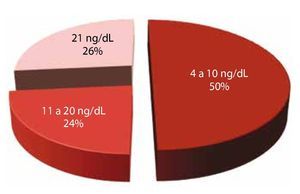
APE prequirúrgico: se dividió esta variable en 3 grupos. El primero de 4-10 ng/mL (50 %); el 2° del 10-20 ng/mL (24%); y el 3° mayor de 20 ng/mL (26%) (fig. 2).
Figura 2. APE prequirúrgico.
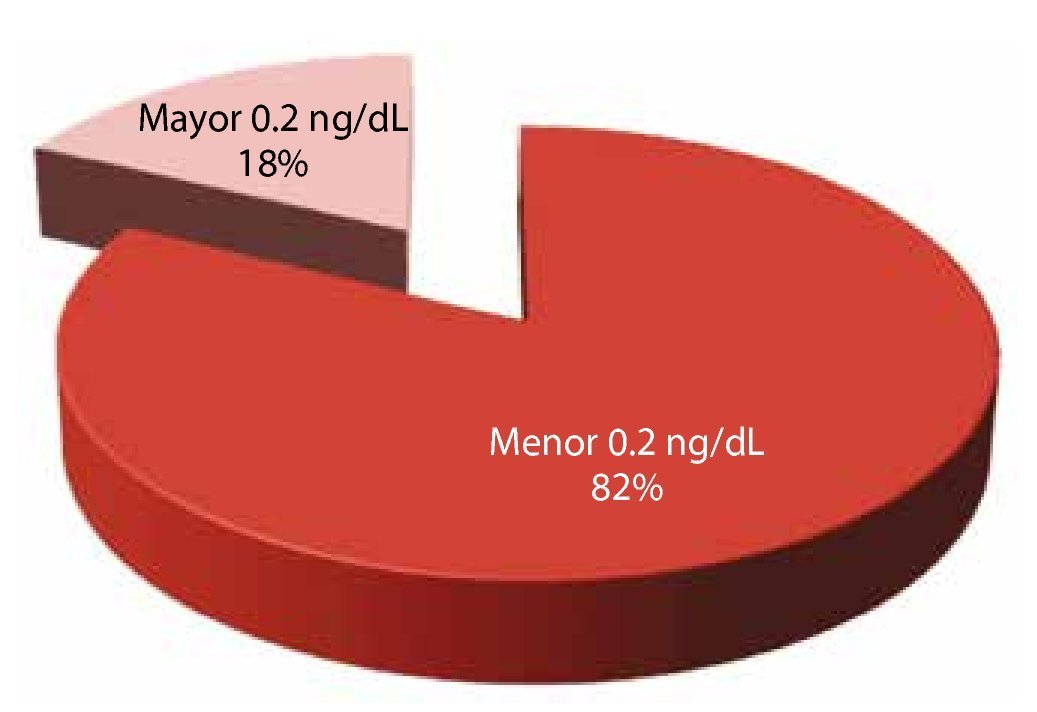
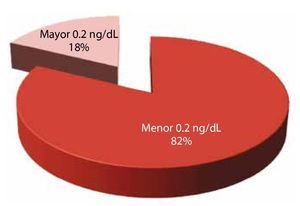
APE posquirúrgico: en términos de la recidiva bioquímica, se dividió a esta variable únicamente en 2 grupos los menores o igual a 0.2 ng/mL y los mayores a 0.2 ng/mL (fig. 3).
Figura 3. APE posquirúrgico.
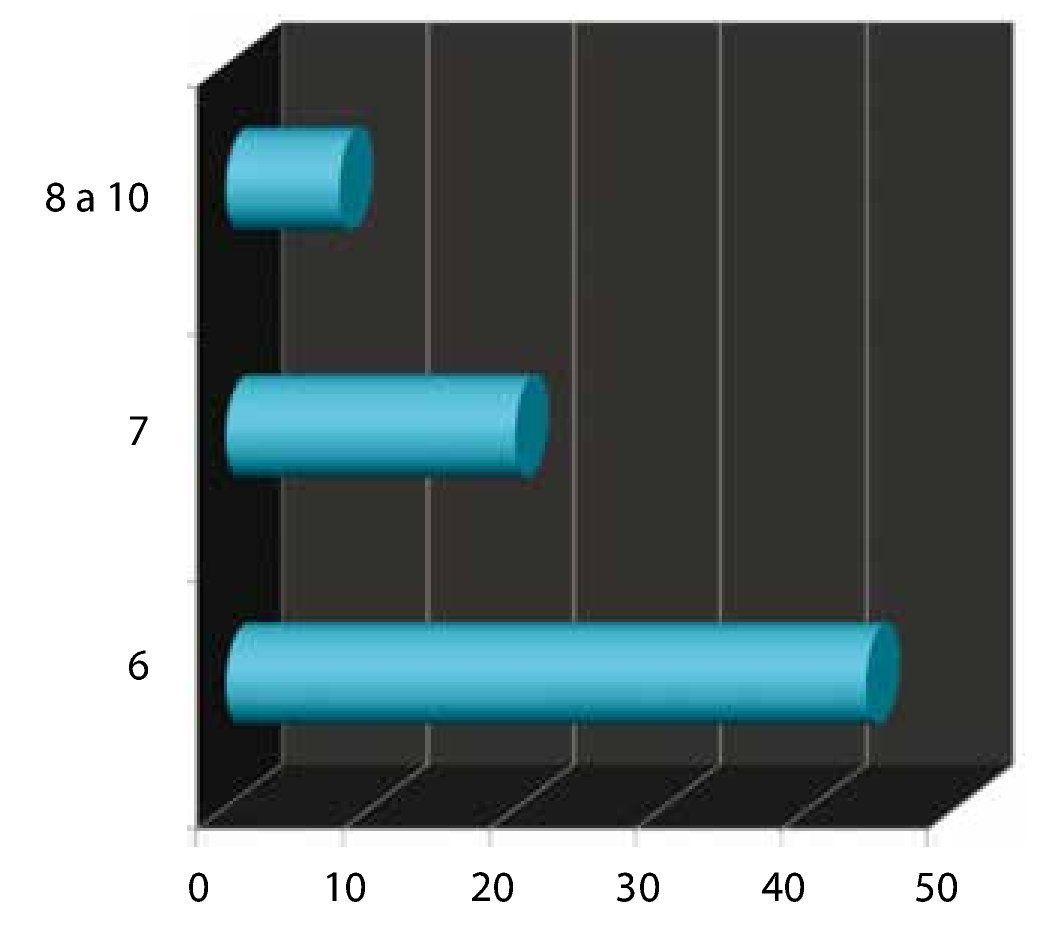
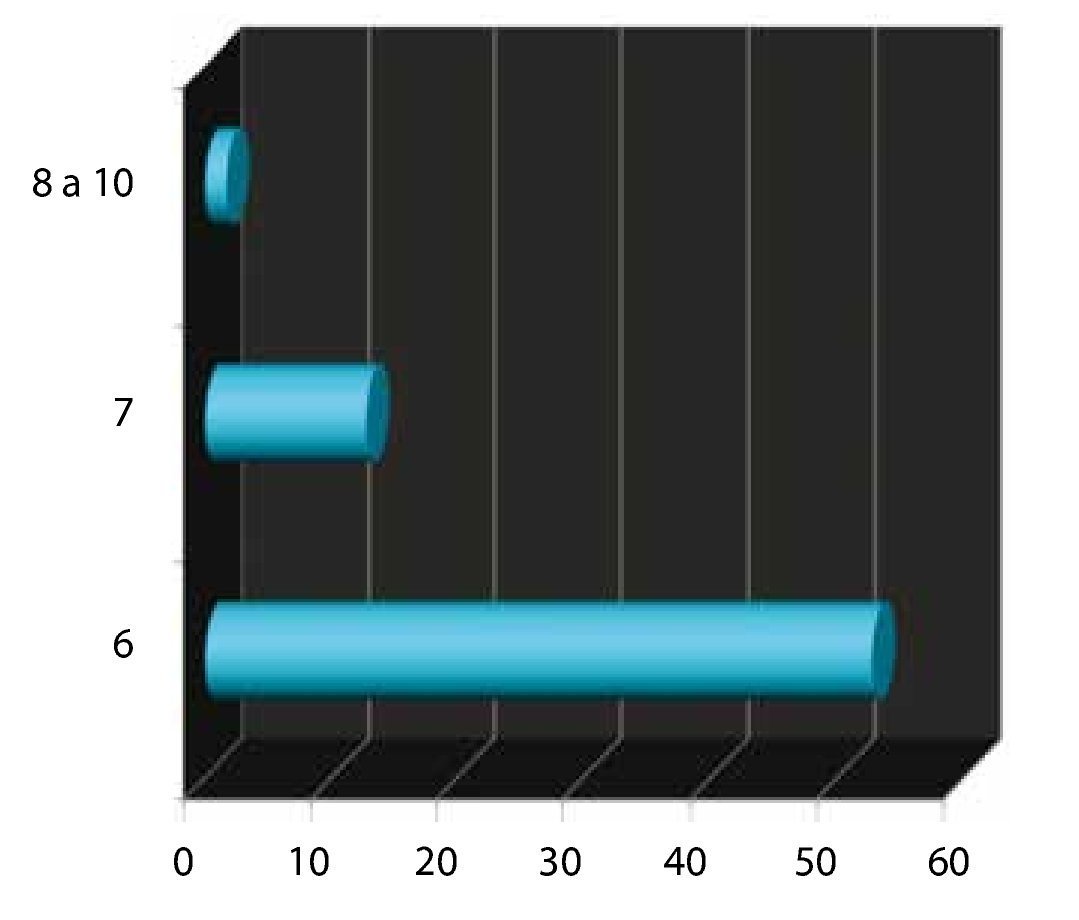
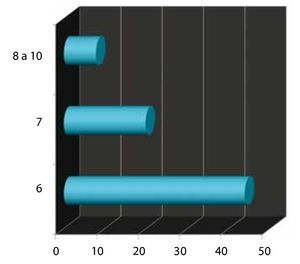
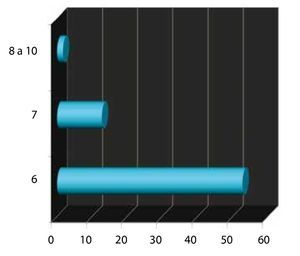
Gleason prequirúrgico: se subdividió en 3 grupos. El primero para los menores o iguales a 6 (bajo riesgo); el 2° para los 7 (medianos riesgos); y el 3° para los de 8-10 (alto riesgo). Obteniendo el 61% para el primer grupo, seguido por 28% del 2° grupo y 11% para el último (fig. 4).
Figura 4. Gleason prequirúrgico.
Gleason posquirúrgico: se subdividió en 3 grupos según el resultado histopatológico de la pieza quirúrgica. El primero para los menores o iguales a 6 (78%); el 2° para los 7 (19%); y el 3° para los de 8-10 (3%) (fig. 5).
Figura 5. Gleason posquirúrgico.
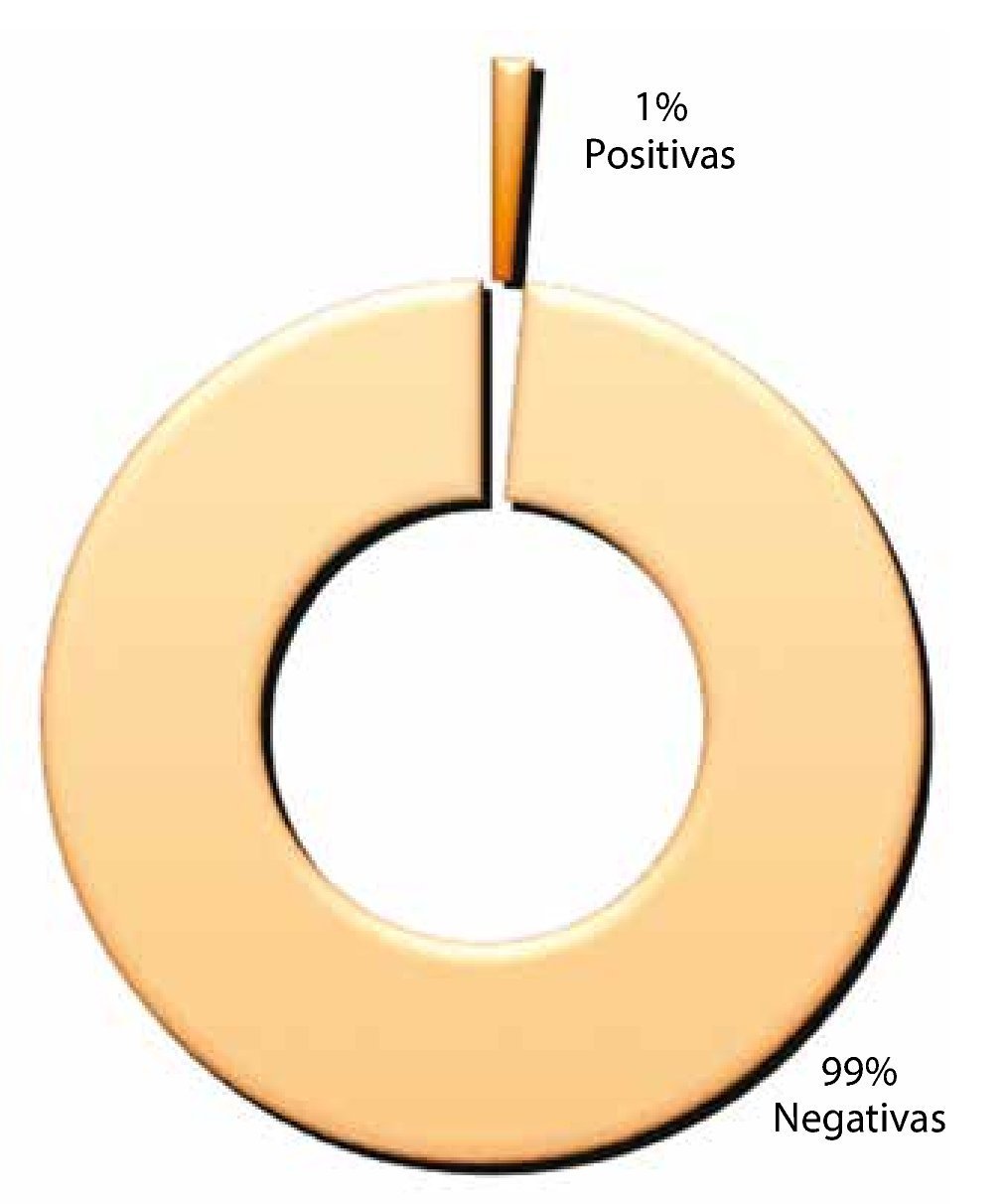
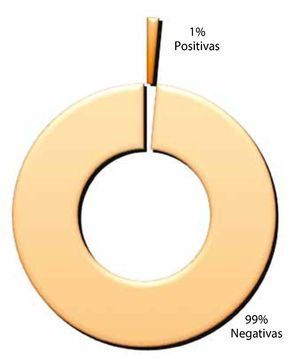
Complicaciones: esta variable se dividió en positiva o negativa, con 1% para la primera y 99% para la 2°. Siendo la lesión intestinal, la complicación presentada en el primer rubro (fig. 6).
Figura 6. Complicaciones transoperatorias.
Márgenes quirúrgicos: fueron negativos en el 81% de los pacientes, el resto, 19% fueron positivos (fig. 7).
Figura 7. Márgenes quirúrgicos.
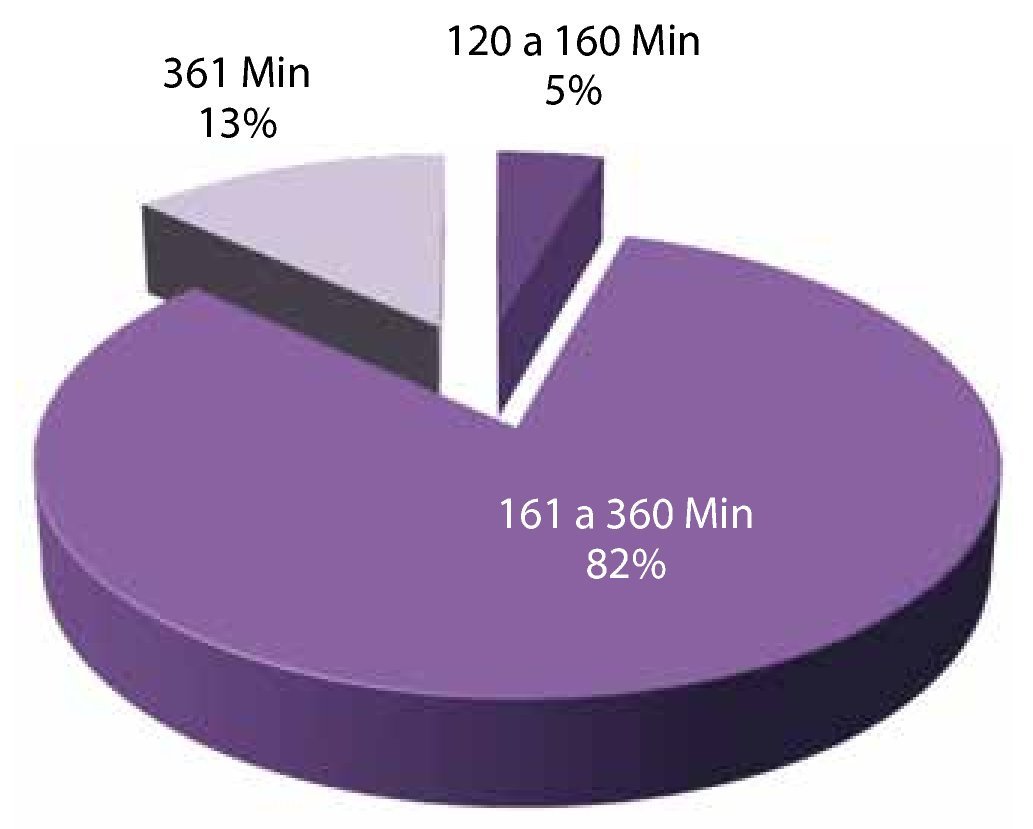
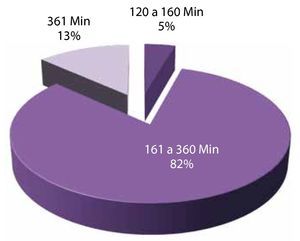
Tiempo: la media de tiempo transoperatorio fue de 200 minutos. Siendo el grupo de tiempo más frecuente el de 60-360 minutos con 82%, seguido por el grupo de más de 360 minutos con 13% y 5% para el grupo de 120-160 minutos (fig. 8).
Figura 8. Tiempo.
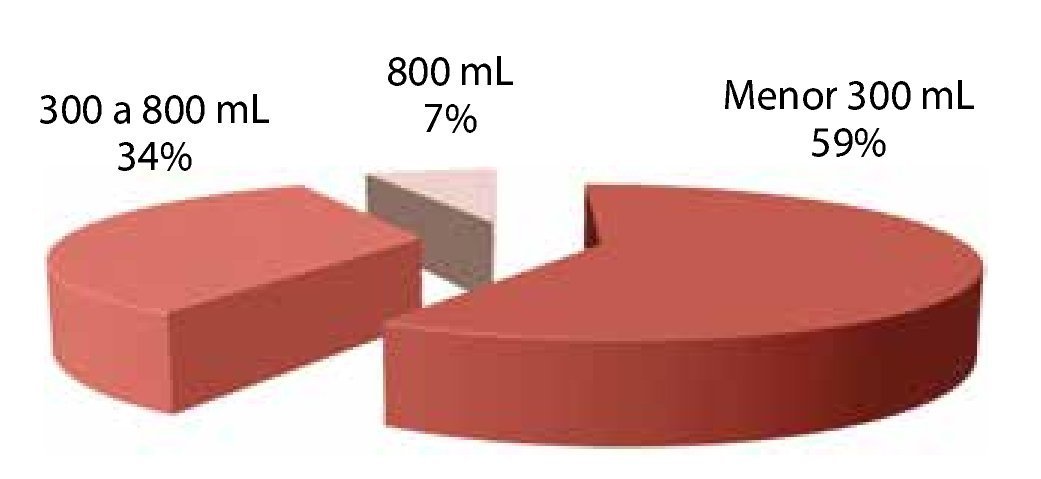
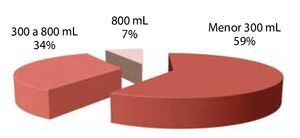
Sangrado: el sangrado promedio fue menor de 300 mL. En el 59% de las ocasiones fue menor de 300 mL, el 34% de las intervenciones fue entre 300-800 mL. En tan sólo el 7% de las ocasiones, se presentó un sangrado mayor de 800 mL.
Días de estancia hospitalaria: en el 44% de las ocasiones se requirió de 2 días de estancia, en el 35% de 3 días y en el 21% se requirió de un solo día (fig. 9).
Figura 9. Sangrado.
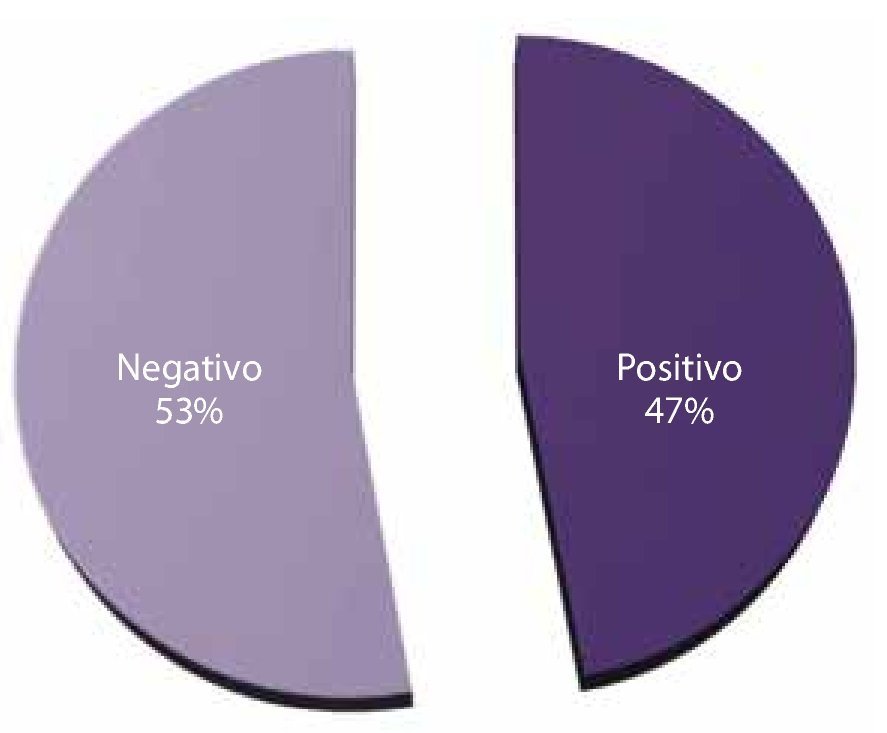
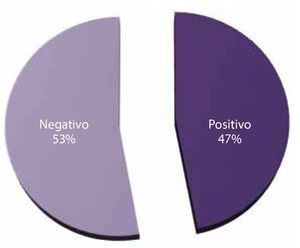
Incontinencia urinaria: la incontinencia urinaria posterior a la PRL fue positiva en 47% y negativa en el 53% de los pacientes (fig. 10).
Figura 10. Incontinencia urinaria.
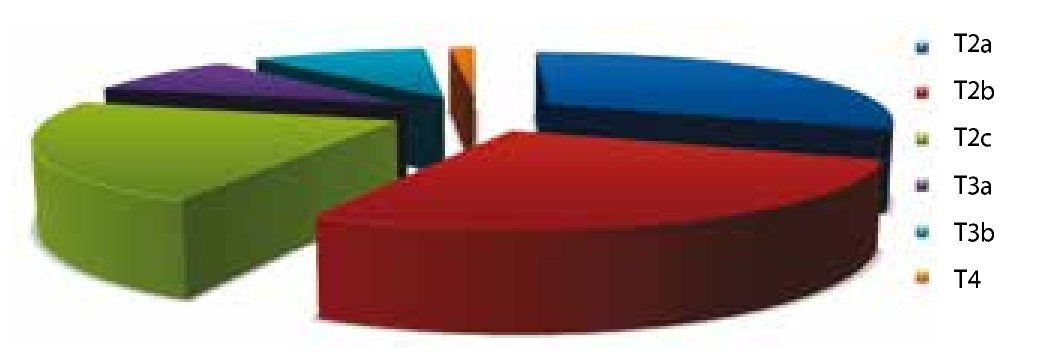
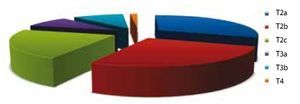
TNMp: el TNM de las piezas de patología fue diverso. Los resultados fueron los siguientes: T2a (31%), T2b (26%), T2c (22%), T3a (9%), T3b (10%) y T4 (2%) (fig. 11).
Figura 11. TNMp.
Terapia adyuvante: la terapia adyuvante fue necesaria en el 80% de los pacientes con recidiva bioquímica.
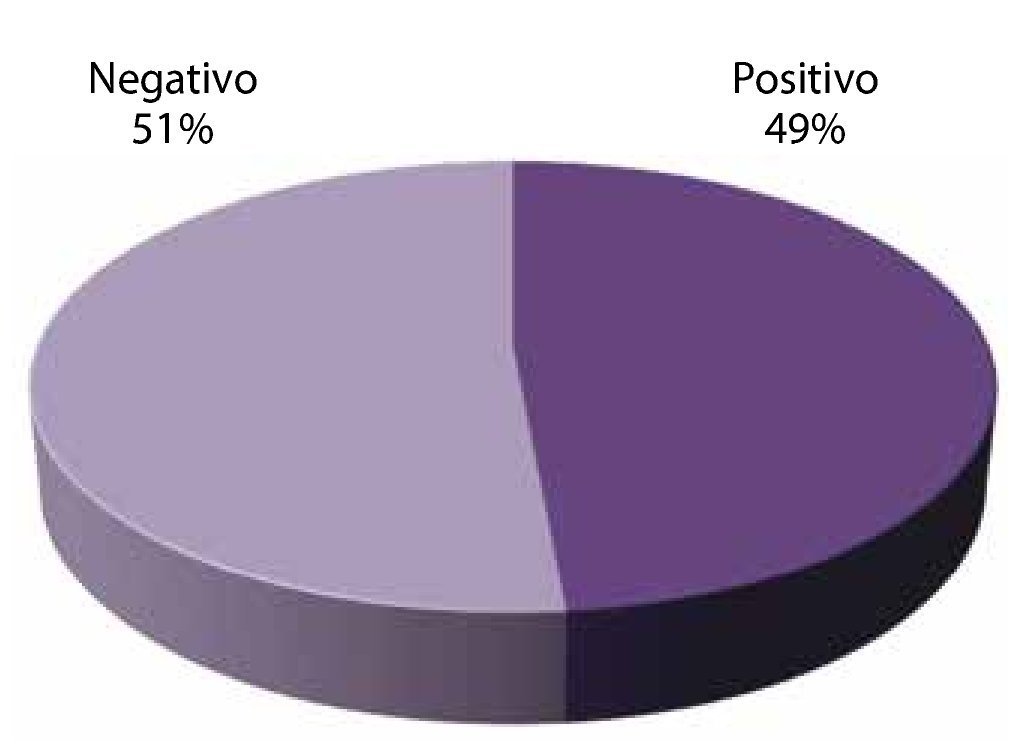
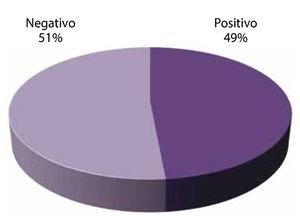
Disfunción eréctil: el 51% de los pacientes presentaron disfunción eréctil, mientras que el 49% no (fig. 12).
Figura 12. Disfunción eréctil.
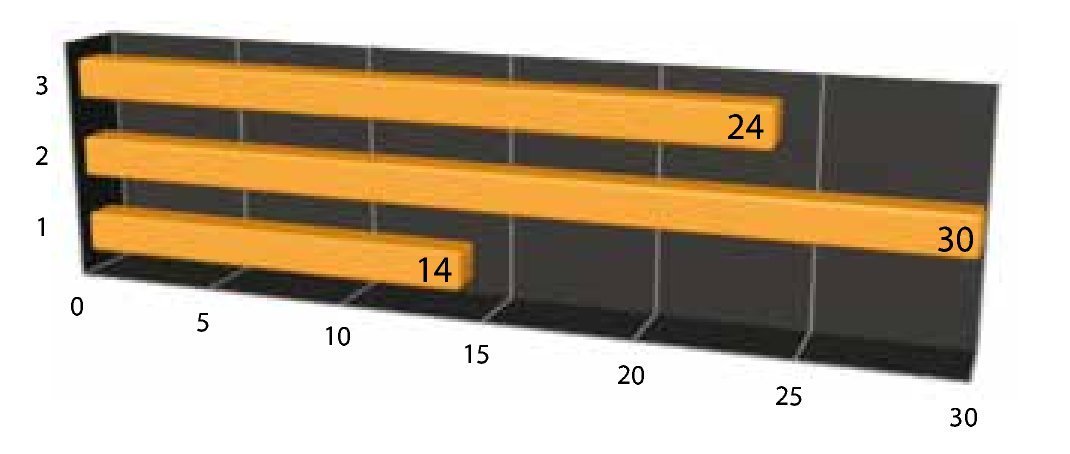
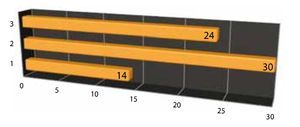
Días de estancia: Treinta pacientes requirieron de 2 días de estancia intrahospitalaria, 24 de 3 días y 14 de un día (fig.13).
Figura 13. Días de estancia intrahospitalaria.
Discusión
La PRL es una técnica que sigue generando controversia en el tratamiento del CaP localizado, sin embargo la prueba del tiempo ha venido a modificar esta perspectiva a nivel mundial, por lo que se ha despertado el interés en este abordaje quirúrgico de forma más homogénea.
Conclusión
Las ventajas de este abordaje de mínima invasión como son una mejor visión del campo operatorio, menor tiempo de estancia hospitalaria, mejores resultados estéticos y funcionales, aunados a los beneficios propios del tratamiento oncológico de la cirugía radical, la convierten en una alternativa efectiva y segura10.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Financiamiento
No se recibió patrocinio para llevar a cabo este artículo.
* Autor para correspondencia:
Uro Clinic 2000 S.A. de C.V., Fundación Médica al Servicio de la Urología.
Colima N° 406 y 408, Colonia Roma, C.P. 06700, México D.F., México.
Teléfono/Fax: 5553 3453, 5286 0333.
Correo electrónico: uroclinic2000@hotmail.com (C. Sánchez-Moreno).