El presente artículo busca dar a conocer los aspectos prácticos y de utilidad clínica, las nuevas técnicas y los avances en el uso de la toxina botulínica tipo A (TB-A) en la disciplina de la Medicina Física y Rehabilitación en adultos.
Nos parece un objetivo importante, despejar los mitos sobre sus efectos y seguridad en el uso clínico.
The aim of this article is to show the practical aspects, the clinical utility, the new techniques and advances in the use of botulinum tupe A (BT-A) in Physical Medicine and Rehabilitation in adults.
For the authors is an important goal, clearing myths about its effects anf safety in clinical use.
Se inicia el uso de este fármaco en la década de los 80 en el estrabismo, blefaroespasmo, hemiespasmo facial, distonía y cosmética y se consolida durante la década del 90 como una reconocida alternativa terapéutica en espasticidad y distonía. Posteriormente se extiende su aplicación al tratamiento de trastornos autonómicos (sialorrea, hiperhidrosis), asimetría facial, cefalea tensional, migraña, dolor miofascial, dolor lumbar crónico y en los últimos años se ha reconocido su efecto analgésico en el dolor neuropático.
Desde la incorporación de la toxina botulínica (TB) como una herramienta terapéutica, se ha producido un alto impacto a nivel mundial en áreas muy importantes de la Rehabilitación, lo que ha significado un vuelco trascendental del enfoque, manejo y seguimiento del paciente con espasticidad.
La experiencia de las autoras se inicia el año 1996 con el uso de TB-A (BOTOX®) en pacientes con espasticidad y posteriormente se extiende su uso a distonía, parálisis facial, sialorrea, hiperhidrosis, bruxismo, migraña, dolor neuropático, dolor miofascial, dolor lumbar y otras patologías con dolor músculo-esquelético.
Los estudios clínicos y preclínicos indican que las distintas preparaciones de TB tienen diferentes perfiles de seguridad para efectos adversos entre los serotipos y también entre las diferentes formulaciones de TB-A (1).
En el Consenso Internacional del año 2010 para el uso de la toxina botulínica como tratamiento en adultos y niños, se concluye que la TB es un tratamiento seguro y efectivo para varias indicaciones en niños y adultos con problemas neurológicos, que existe una buena calidad de evidencia científica que avala la eficacia de TB en reducir la hiperactividad de las extremidades secundarias a trastornos del SNC en adultos y niños, en distonía primaria y secundaria, reducir la hipersalivación y en el tratamiento de algunos síndromes de dolor. Hay evidencia emergente de la eficacia de la toxina botulínica para reducir otros tipos de dolor, como dolor neuropático, disminuir el temblor focal y también mejorar la función después del tratamiento de la sobreactividad muscular focal (2).
Tipos de toxina botulínicaExisten 7 serotipos diferentes de Toxina Botulínica nombrados de la A a la G, que difieren en su actividad biológica, por lo tanto en potencia y duración, siendo la TB-A el serotipo que tiene mayor duración en su efecto, menos efectos indeseados, es la más estudiada y con la que se tiene mayor experiencia clínica.
Las toxinas botulínicas son productos biológicos debido a que contienen una proteína sintetizada por el microorganismo Clostridium botulinum,que es una bacteria anaeróbica. Se elaboran con sustancias o principios activos y por lo tanto no pueden ser consideradas “genéricos”, y, para que no existan dudas o cambios inadecuados al momento de la prescripción y dispensación del medicamento la FDA el año 2009 emite una alerta y otorga nombres específicos para las diferentes formulaciones (Tabla 1).
El proceso utilizado para su producción, es propia de cada compañía farmacéutica, lo que hace que cada producto sea diferente en cuanto a la potencia, formulación, eficacia, perfil de efectos adversos e inmunogénicos.
Nuestra experiencia la hemos desarrollado con el uso de TB-A con OnabotulinumtoxinA (BOTOX®) y en casos aislados hemos utilizado AbobotulinumtoxinA y Meditoxin.
Reacciones adversasCon la enorme expansión del uso clínico de la TB es extremadamente importante entender las diferencias de la acción bioquímica y farmacológica de TB-A, como también de los diversos serotipos (B a G), ya que tienen diferencias que inciden en la eficacia, potencia, duración, seguridad y potencial antigénico (3).
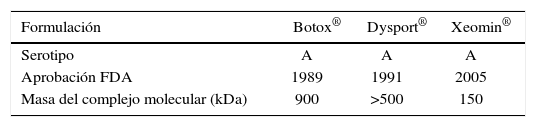
Los serotipos de toxina botulínica son sintetizadas como complejos de macromoléculas que tienen diferencias en el tamaño de 150 a 900 kDa (Sakaguchi et al., 1984; Melling et al., 1988), dentro de las TB-A, las de mayor tamaño (900 kDa) son OnabotulinumtoxinA (BOTOX®) (3). Actualmente se encuentra en Chile Meditoxin® del mismo tamaño que OnabotulinumtoxinA (Tabla 2).
Tamaño de toxinas botulínica aprobadas por fda
| Formulación | Botox® | Dysport® | Xeomin® |
|---|---|---|---|
| Serotipo | A | A | A |
| Aprobación FDA | 1989 | 1991 | 2005 |
| Masa del complejo molecular (kDa) | 900 | >500 | 150 |
El tamaño de la molécula de TB es muy importante, ya que de éste depende la mayor o menor tendencia a la migración a los músculos adyacentes o a la fuga hacia la circulación sistémica, a través de la absorción capilar y/o drenaje linfático. A menor tamaño se facilita la difusión local y sistémica desde el sitio de la punción lo que probablemente sea la causa de los efectos indeseados como la debilidad muscular focal y de aumentar la posibilidad de intoxicación por toxina botulínica (botulismo) o formación de anticuerpos. En la revisión sistemática de Markus Naumann y Joseph Jankovic realizado el año 2004 de estudios clase I y II randomizados, con grupo control y placebo, doble ciego se realizó un meta-análisis, para definir en forma cuantitativa la seguridad y tolerancia de TB-A a través de todas las indicaciones más comunes. La revisión se limitó a la evaluación del perfil de seguridad de la TB-A (BOTOX®), ya que las distintas formulaciones de TB-A están asociadas a diferentes respuestas clínicas, requiriendo consideraciones por separado para un análisis de las reacciones adversas. Se concluye en este meta-análisis que la terapia con TB-A (BOTOX®) tiene un excelente perfil de seguridad y tolerabilidad a través de su amplio rango de uso, tanto terapéutico como cosmético, incluyendo los distintos tipos de distonía, espasticidad, dolor y cefalea, en músculo liso y en trastornos glandulares (1).
Los efectos adversos son leves o moderados, siempre transitorios y bien tolerados no requieren de un tratamiento específico, las reacciones más comunes que se producen son inflamación local con leves molestias en los músculos inyectados, además de disfagia y disfonía, boca seca, mareo, debilidad mayor a la esperada en los músculos tratados y difusión sistémica provocando el flu-like symptoms (síndrome pseudo-gripal). En forma rara pueden ocurrir efectos adversos serios, como dificultad o insuficiencia respiratoria por parálisis de los músculos respiratorios requiriendo incluso el uso de ventilación mecánica durante un período (4–5). Por lo tanto debemos ser cautos en el uso de una dosis segura con buen efecto terapéutico, para lograr una baja incidencia de eventos colaterales y con efectos sistémicos prácticamente ausentes (6–7).
El paciente y cuidadores deben ser advertidos de estos posibles eventos para estar atentos a la aparición de éstos durante los primeros días hasta la tercera semana.
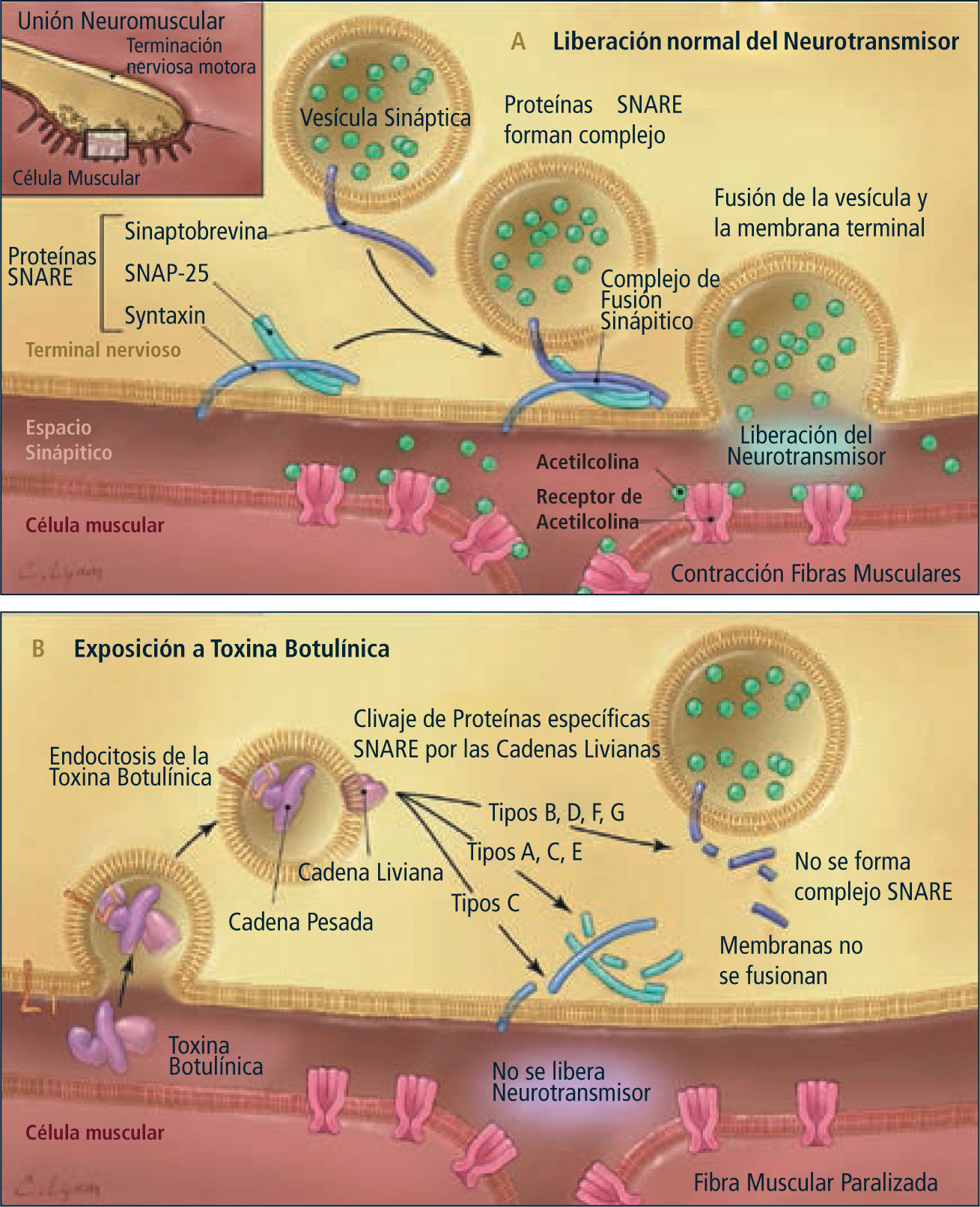
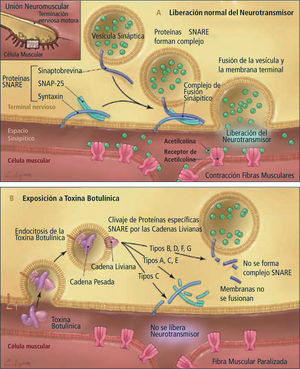
Mecanismo de acciónLa TB-A actúa interfiriendo en la neurotransmisión colinérgica a nivel de la unión neuromuscular y en los nervios del Sistema Nervioso Autónomo.
Produce la inhibición de la liberación de la Acetil-Colina a través del bloqueo de la proteína SNAP-25 de la membrana de la vesícula sináptica a nivel de la terminación nerviosa (8), generando una denervación química local en la placa motora, acción que se inicia a los 3 a 4 días de inyectada.
Además la TB tiene otros efectos terapéuticos actuando en el alivio del dolor, con un efecto antinociceptivo, a través de la inhibición de la liberación de varios transmisores no colinérgicos.
En las personas con hiperactividad muscular el efecto es temporal y reversible, desaparece progresivamente a partir del 3º al 4º mes, pero con la reeducación de movimientos selectivos y las ganancias debido al aprendizaje motor se mantienen en el tiempo y a nivel del músculo éste tiene la oportunidad de mejorar su capacidad visco-elástica y aumentar el largo muscular.
En el dolor se postula que su efecto perdura a través de los mecanismos de reversión de la sensitización y de la neuroplasticidad central.
Usos terapéuticos de la toxina botulínicaEspasticidadLa espasticidad es el incremento del tono muscular dependiente de la velocidad asociado a un reflejo miotático exagerado, formando parte del Síndrome de Neurona Motora Superior.
En el Consenso Latinoamericano de Especialistas del 2011, Esquenazi y colaboradores, concluyen que en la espasticidad en adultos, el uso temprano de TB-A en pacientes con Síndrome de Neurona Motora Superior reduce las complicaciones relacionadas a la hipertonía o espasticidad, ya que la reducción de la hipertonía facilita la movilización y evita posturas anormales que predisponen a complicaciones generadas por las deformidades articulares y por otra parte disminuye los cambios reológicos y mejora la visco elasticidad a nivel del músculo, se reducen las alteraciones óseas, articulares y la compresión de nervios periféricos, el dolor se alivia, contribuyendo con todos estos efectos a una mejor calidad de vida del paciente y disminución de la carga al cuidador (9,10).
La toxina botulínica facilita que el músculo espástico pueda manifestar su real capacidad de contracción de relajación y de fuerza muscular, con reducción de la co-contracción de los músculos antagonistas durante los movimientos voluntarios.
La TB-A está indicada en espasticidad sin retracciones, sin embargo en nuestra experiencia también ha sido útil en personas con contracturas fijas pero con un remanente de rango articular susceptible de mejorar o preservar evitando así mayor retracción y deformidad.
En un estudio realizado por Simpson et al, publicado en la revista Neurology 2008, se realizó una revisión basada en la evidencia, respecto a la seguridad y eficacia de la TB-A en el tratamiento de la espasticidad del adulto y se encuentran 14 estudios clase I donde se establece como efectiva en el tratamiento de la espasticidad, tanto en extremidades superiores como inferiores, con grado de recomendación A, en reducción del tono y mejorar la función pasiva y un estudio clase I que concluye que es probablemente efectiva en mejorar la función activa, con recomendación grado B (11).
Daño cerebral secundario a accidente vascular encefálico o traumatismo encéfalo craneanoLa inyección intramuscular de TB-A en adultos con espasticidad de extremidad inferior secundaria a daño cerebral adquirido reduce la espasticidad, aumenta el rango de movimiento, reduce el dolor asociado a la extremidad espástica, disminuye el uso de órtesis y tiene nivel de evidencia clase I A en espasticidad a nivel de extremidades inferiores (12).
Aproximadamente 2/3 de los pacientes sobreviven al accidente vascular encefálico (AVE), quedando con compromiso que puede incluir déficit motor, sensorial, visual y cognitivo.
En el 30% de los sobrevivientes post AVE, la extremidad superior queda severamente afectada y no funcional y en los casos en que se produce espasticidad ésta se desarrolla en forma creciente después de algunas semanas, produciendo rigidez y contractura muscular lo cual interfiere en el desempeño y autonomía produciendo frecuentemente dolor, lo que aumenta la discapacidad.
La toxina botulínica en estos casos, debe ser idealmente usada en forma precoz a partir de la 4a a 6a semana post AVE, para prevenir la discapacidad producida por la rigidez de los músculos flexores de los dedos la cuál sin ésta, a los seis meses se instala interfiriendo severamente la función (13).
En los pacientes con hemiparesia, la marcha se caracteriza por una reducción en la velocidad y largo del paso, alteración del ritmo y cambio en los patrones en los ciclos de la marcha, siendo la alteración más común, la producida por el pie equino y la rodilla rígida.
En el estudio de Didier Pradon y colaboradores, utilizando Laboratorio de Marcha, se muestra que la inyección de TB-A en gastrocnemios y sóleo mejora la marcha ya que aumenta la velocidad, el peakde flexión de tobillo durante la fase de apoyo, el peakde flexión de rodilla durante el balanceo y el resultado es aún mejor al combinar con órtesis tobillo pie, lo cuál mejora el comportamiento del tobillo en la fase de balanceo sin reducir el efecto benéfico de la TB-A a nivel de la fase de apoyo (14).
Esquenazi et al, el año 2008, publican un estudio sobre la influencia del tratamiento con TB-A en los músculos flexores del codo espástico y demuestran una asociación clínica y estadística, con aumento significativo de la velocidad de la marcha que incluye la autopercepción de una velocidad cómoda (15).
La infiltración con TB-A tiene un alto de grado de recomendación en la espasticidad predominante en un segmento (12,11).
ParkinsonEn un estudio reciente del manejo del temblor focal de la extremidad superior en la Enfermedad de Parkinson (EP) se demuestra que la inyección de TB-A es una opción terapéutica válida (16).
En la EP el dolor y otros síntomas no motores son reconocidos en forma creciente como la mayor causa de reducción de la calidad de vida. El dolor es frecuente y puede ser de distintos orígenes, músculo-esquelético, distónico, neuropático y de origen central. Las inyecciones de TB pueden ser efectivas para el tratamiento del dolor producido por la distonía focal (17).
La TB también es efectiva y se usa para aliviar los síntomas de la hiperactividad del detrusor, con mejoría clínica disminuyendo los episodios de incontinencia, la frecuencia de diuresis diurna y nocturna, lo cuál es objetivado con la mejoría de la urodinamia (18).
En la EP se puede producir sialorrea inducida por el uso de neurolépticos, éste es un síntoma muy molesto, con problemas de higiene pudiendo macerar la piel, incluso podría provocar una neumonía por aspiración de saliva. Se ha estudiado el uso de TB inyectando las glándulas salivales y se ha concluido que su uso es seguro y eficaz, con efectos de 8 a 16 semanas de duración (19).
En la EP existe evidencia nivel 1 que la TB es inefectiva en el tratamiento de la rigidez de la marcha y puede incluso aumentar el riesgo de caídas (5).
DistoníaEste trastorno del movimiento se debe a la contracción simultánea de músculos agonistas y antagonistas, puede ser focal o multifocal y responder a distintas causas, el tono fluctúa entre hipotonía, nor-motonía e hipertonía y las alteraciones del tono surgen o pueden precipitarse o empeorar por intentos de movimiento o por cambios en el estado emocional, la distonía disminuye o desaparece durante el sueño.
La TB-A puede ser una opción terapéutica para la distonía cervical, blefaroespasmo, distonía focal de la extremidad superior, distonía laríngea, espasmo hemifacial, temblor esencial de la extremidad superior, distonía focal de la extremidad superior y tics motor.
La distonía cervical (DC) o tortícolis espasmódica idiopática o secundaria, es la forma más común de distonía focal, se produce por la activación involuntaria de los músculos del cuello y hombros, combinando movimientos tónicos (sostenidos) y fásicos (intermitentes) que provocan movimientos y/o posturas anormales de la cabeza, cuello y hombros sostenidas, siendo el dolor del cuello y hombro uno de los problemas por lo que se debe tratar, afectando al 70% de los pacientes con DC. Los beneficios posteriores al uso de TB incluyen aumento del rango de movimiento de la cabeza, disminución del dolor y aumento de la capacidad funcional, ha sido establecido como un tratamiento seguro y efectivo en la DC con un nivel de evidencia clase I con recomendación grado A (20–21).
El blefaroespasmo es una distonía focal caracterizada por la contracción involuntaria del orbicularis oculicausando oclusión involuntaria de los ojos, inicialmente se utilizaban tratamientos médicos y quirúrgicos que eran de baja efectividad previo al uso de la TB. Esta es una de las primeras patologías en la que se estudia la efectividad de la TB y el año 1989 es aprobada por la FDA para el blefaroespasmo esencial o secundario a la parálisis facial para pacientes de 12 años y mayores. La inyección TB-A puede ser considerada una opción terapéutica para el Blefaroespasmo, siendo probablemente efectiva y con mínimos efectos colaterales con grado B de recomendación, avalada por estudios clase II (20).
En la distonía focal de las extremidades los resultados terapéuticos médicos y quirúrgicas son limitados siendo la TB probablemente efectiva para el tratamiento de la distonía focal de la extremidad superior con estudios clase I y II y puede ser considerada como una opción terapéutica con recomendación grado B. Para la extremidad inferior hay estudios que sugieren que podría ser efectiva, pero los datos actualmente son insuficientes para proporcionar una recomendación, los estudios son nivel II.
La distonía es variable de una persona a otra por lo que la técnica incluye una cuidadosa selección de los músculos y dosis de TB.
El temblor es un movimiento oscilante producido por la alternancia de contracciones sincrónicas de los músculos antagonistas, es la alteración más frecuente del movimiento. La farmacoterapia sistémica es usual-mente insuficiente para controlar el temblor que limita a las personas en las actividades de la vida diaria. La infiltración muscular local con TB puede ser un complemento al tratamiento farmacológico o previo a considerar intervenciones quirúrgicas tales como la estimulación profunda talámica. La TB puede ser considerada como una opción terapéutica en el temblor esencial de la mano en aquellos pacientes en los cuales ha fallado el tratamiento con agentes orales, siendo probablemente efectiva en reducir la amplitud del temblor, tiene grado B de recomendación con estudios clase II, siendo la debilidad muscular un efecto adverso frecuente (20).
En el hemiespasmo-facial las opciones terapéuticas incluyen terapias farmacológicas con efectos limitados y la otra opción es el tratamiento quirúrgico con la descompresión vascular. La terapia focal con TB es posiblemente efectiva y con mínimos efectos secundarios con estudios de clase II y III con grado de recomendación C como una opción de tratamiento del espasmo hemi-facial (20).
Parálisis facialEn la parálisis facial periférica la TB está especialmente indicada en la etapa aguda, para el manejo precoz de complicaciones tempranas, como las sincinesias y el espasmo hemifacial, que son secundarios a reinervación aberrante, la TB permite evitar o aminorar estas secuelas (22).
La TB es la mejor alternativa en el tratamiento de secuelas y complicaciones tales como, asimetría facial, sincinesias, blefaroespasmo o espasmo hemifacial para disminuir la hiperkinesia y espasmos musculares, mejorar la simetría facial con beneficios estéticos y en la calidad de vida (23).
Dolor crónicoLa TB-A se usa para el tratamiento de varios síndromes dolorosos, incluyendo dentro de estos el dolor míofascial, el dolor lumbar crónico, la cefalea tensional, la migraña y últimamente se ha incluido el dolor de origen neuropático.
Una proporción importante del dolor crónico es de origen músculo esquelético ya que el aumento excesivo de tono muscular demanda O2 que excede la capacidad de suministro produciendo isquemia, la cual genera agentes nociceptivos que sensitizan y reclutan nociceptores, con la conversión de mecanoceptores en nociceptores. El dolor también se origina por la inflamación neurogénica y la estimulación de las vías autonómicas.
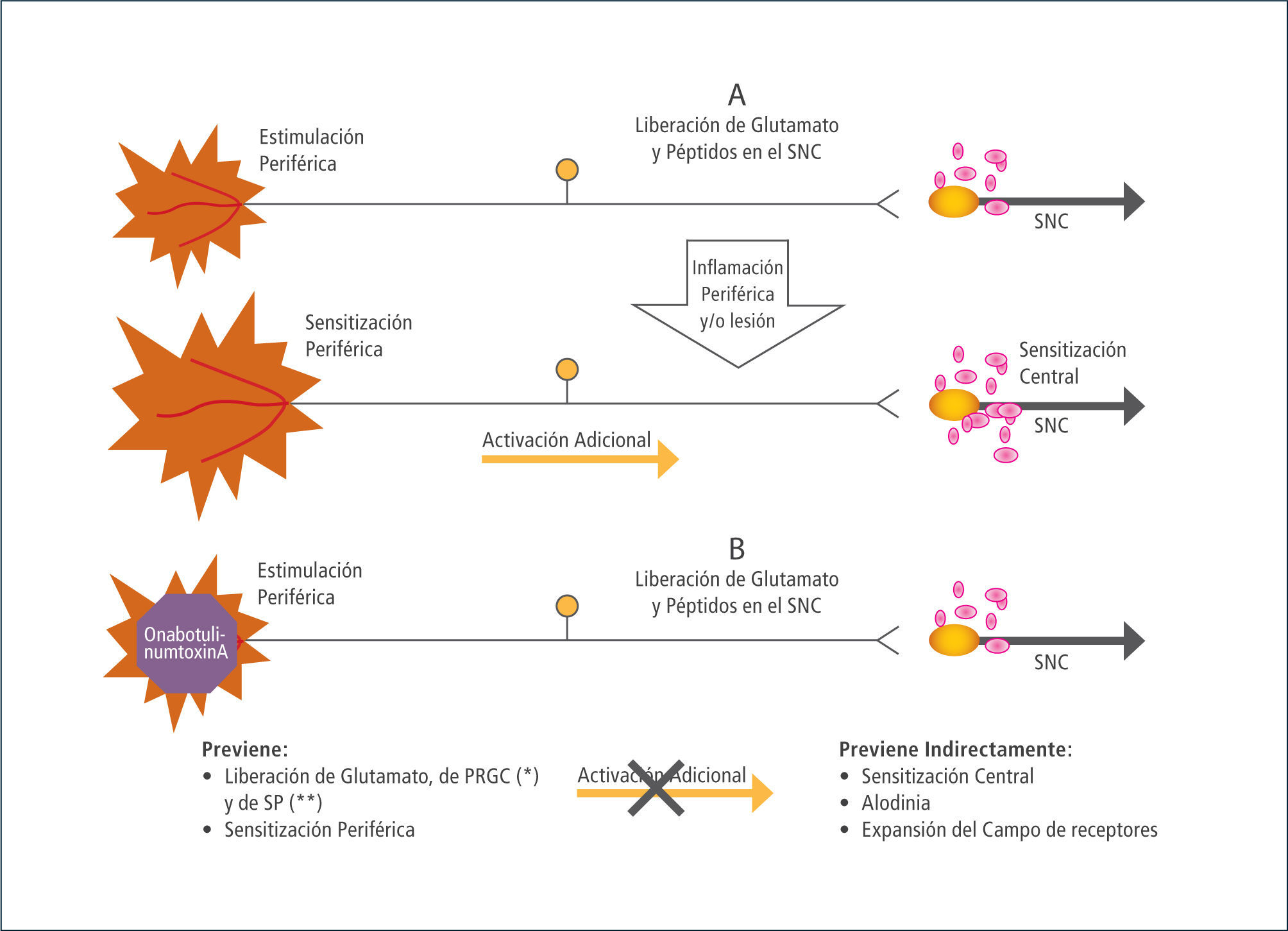
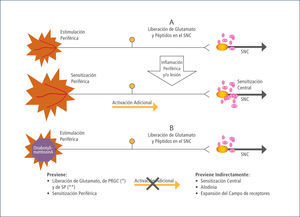
Por lo tanto los efectos analgésicos de la TB-A se deben en parte a la reducción del espasmo muscular por inhibición de la liberación de la acetil-colina y por otra a la disminución de la inflamación neurogénica ya que inhibe la liberación de varios neurotransmisores no colinérgicos (24), tales como la sustancia P, Péptido relacionado con el gen de Calcitonina (PRGC), Glutamato y bloqueando las vías autonómicas (25).
Ambas cadenas de eventos resultan en una sensitización central, por lo que se postula que la acción de la TB-A, también se ejerce probablemente induciendo la reorganización neuroplástica del SNC y reduciendo la sensitización central (26).
Dolor miofascialEl dolor miofascial es una de las causas más frecuentes de dolor músculo-esquelético, cuya característica principal es la presencia de puntos gatillos (PG) altamente sensibles a la presión, que se localizan en bandas fibrosas de los músculos afectados. La presión de estos puntos gatilla dolor con una distribución característica para cada uno de ellos.
El tratamiento con TB requiere de una evaluación precisa y minuciosa para la identificación de los PG, lo cuál constituye la clave en la obtención de los mejores resultados para el alivio del dolor miofascial.
Göbel et al el año 2006 en un estudio randomizado y controlado doble-ciego, en pacientes con dolor miofascial severo cervical y/o de hombro, comparan el uso de TB versus solución salina. Se observa que el 51% de los pacientes infiltrados con TB a las cinco semanas, no presentaban dolor o éste era leve, versus el 26% de alivio en el grupo placebo (con solución salina). También reducían la intensidad y la frecuencia de presentación del dolor (27). Los efectos son mejores cuándo se combinan con un programa de masaje y ejercicios excéntricos de elongación y de reeducación postural.
Dolor lumbar crónicoEntre todas las causas de dolor lumbar crónico, el dolor miofascial de los músculos estabilizadores de la espalda, es una de las causas más frecuentes y que pocas veces se plantea como fuente de dolor. La TB demuestra buenos resultados en el alivio del dolor lumbar crónico y puede ser muy efectiva respecto de tratamientos convencionales como el uso de esteroides y de anestésicos locales.
El año 2001, Foster et al, en un estudio randomizado doble-ciego concluye que se produce alivio del dolor lumbar con la infiltración de TB a nivel de los músculos paravertebrales, obteniendo una reducción del 50% de la intensidad del dolor, versus el 12% en el grupo placebo y además su efecto es más prolongado en el tiempo (28).
El año 2010 J. De Andrés et al, en otro estudio randomizado, demuestra que con la inyección del psoas y/o cuadrado lumbar, se logra un alivio significativo del dolor a los 15, 30 y 90 días después de la infiltración, y sugiere que considerando el alto costo de la TB, su uso debe reservarse cuando el dolor es refractario a pesar de realizar múltiples terapias convencionales u otras intervenciones invasivas (29).
Síndrome piriformeEl resultado es generalmente positivo logrando alivio del dolor a partir del 5º a 7º día, en algunos casos requiere una segunda inyección para lograr remisión completa del dolor y se utiliza generalmente guía a través de ecografía (30).
Dolor pélvicoEn dispareunia y dismenorrea se han demostrado efectos positivos al comparar infiltración de TB-A con solución salina usando guía EMG para una localización más precisa de los músculos comprometidos, con evidencia nivel Ib en el uso de TB-A (5).
Fascitis plantarEn estudios de doble ciego se ha demostrado la reducción del dolor y mejoría de la función después de 3 a 8 semanas.
En el estudio realizado por Huang et al, 2010, doble ciego randomizado la infiltración con TB utilizando ecografía para precisar con exactitud el punto anatómico se demostró una mejoría significativa del dolor del pié por fascitis plantar (31).
EpicondilitisEn el estudio aleatorizado doble ciego placebo con grupo control de Wong et al, año 2005, en 60 pacientes con codo del tenista infiltrando el punto de máxima sensibilidad se obtiene alivio del dolor entre el primer y tercer mes luego de la inyección de TB, pero se puede asociar a paresia y debilidad de la extensión de los dedos (32).
En el estudio doble ciego aleatorizado placebo con grupo control con guía anatómica de Espandar et al, año 2010, se obtiene alivio del dolor en reposo en pacientes con epicondilitis crónica refractaria entre el primer y tercer mes luego de la inyección de TB pero con debilidad de la extensión del tercer y cuarto dedo (33).
Migraña crónicaLa TB-A a sido aprobada en el 2010 para el tratamiento profiláctico de primera línea en pacientes con migraña crónica y como segunda línea en individuos fármaco resistentes en UK, EE.UU., Chile y otros países. En migraña sólo dos tratamientos farmacológicos han demostrado ser efectivos en estudios controlados y placebo, el topiramato y las inyecciones locales con TB-A. Con el último se observan menos efectos colaterales y menor índice de abandono del tratamiento.
En la migraña existe un protocolo internacional que describe los puntos y dosis a infiltrar.
Los resultados del estudio PREEMPT 1 y 2 (Phase I/II Research Evaluating Migraine Prophylaxis Therapy), multicéntrico, con gran número de pacientes, con grupo control y placebo, en una población severamente discapacitada, quedó demostrada la superioridad de la OnabotulinumtoxinA (BOTOX®) en, efcacia, reducción de la discapacidad y mejorar la función, vitalidad y calidad de vida. Con este estudio se confirma que la OnabotulinumtoxinA (BOTOX®) es segura y efectiva en el tratamiento de los adultos con migraña crónica, con reducción en el número de días con cefalea y con migraña, de la intensidad y del número de horas de dolor, del consumo de triptanes y de otros medicamentos analgésicos (34,35).
BruxismoEn una amplia revisión de estudios, se concluye que la TB es efectiva en esta patología ya que puede reducir la frecuencia de eventos y disminuir el nivel del dolor inducido por el bruxismo, satisface a los pacientes y es segura en su uso en pacientes sanos especialmente en el bruxismo nocturno. La TB es igual de útil que el uso de órtesis de relajación (36).
En el estudio aleatorizado controlado de Lee SJ et al del 2010, se evalúa el efecto de la TB-A en el bruxismo nocturno, y obtienen una reducción significativa de los eventos de bruxismo a través del registro EMG en los pacientes inyectados en el músculo masetero.
Se concluye que es un tratamiento efectivo para el bruxismo nocturno (37).
Dolor crónico neuropáticoHay evidencia emergente con el uso de TB para el tratamiento del dolor neuropático, como en la neuropatía periférica, neuralgia post herpética, neuralgia trigeminal, dolor neuropático post disección de cuello, dolor asociado a miembro fantasma, neuromas del muñón, plexopatía braquial, utilizando múltiples puntos en bajas dosis inyectadas en el tejido subcutáneo y/o intradérmico.
En el estudio aleatorizado, doble ciego y con grupo de control placebo, de Daniele Ranoux et al sobre los efectos analgésicos de TB-A en el dolor crónico neuropático, se concluye que la inyección intradérmica de TB-A tiene un efecto directo analgésico periférico sobre las fibras nociceptivas tipo C, aunque también es posible que exista un efecto a nivel del sistema nervioso central (24).
Esta terapia es particularmente bien tolerado, efectiva, por lo que la TB-A debe ser considerado como parte del arsenal terapéutico en el dolor crónico de origen neuropático.
En la neuralgia post-herpética que es refractaria a terapias usuales constituye una buena alternativa terapéutica.
Se ha postulado que la inhibición de la liberación de Glutamato después de la inyección de TB-A podría estar asociada a la reducción de la nocicepción periférica y/o la sensitización central y posiblemente a una reorganización en el SNC (26) (tabla 3 y 4).
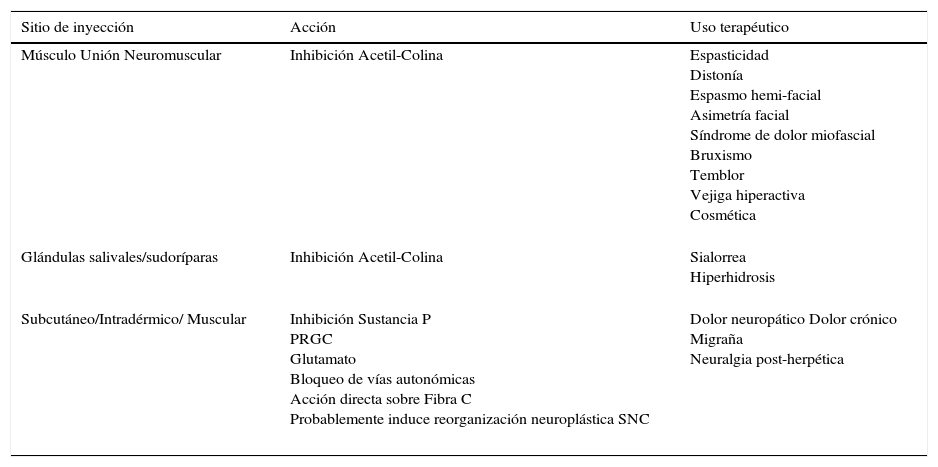
Sitios de inyección, acción y uso terapéutico
| Sitio de inyección | Acción | Uso terapéutico |
|---|---|---|
| Músculo Unión Neuromuscular | Inhibición Acetil-Colina | Espasticidad Distonía Espasmo hemi-facial Asimetría facial Síndrome de dolor miofascial Bruxismo Temblor Vejiga hiperactiva Cosmética |
| Glándulas salivales/sudoríparas | Inhibición Acetil-Colina | Sialorrea Hiperhidrosis |
| Subcutáneo/Intradérmico/ Muscular | Inhibición Sustancia P PRGC Glutamato Bloqueo de vías autonómicas Acción directa sobre Fibra C Probablemente induce reorganización neuroplástica SNC | Dolor neuropático Dolor crónico Migraña Neuralgia post-herpética |
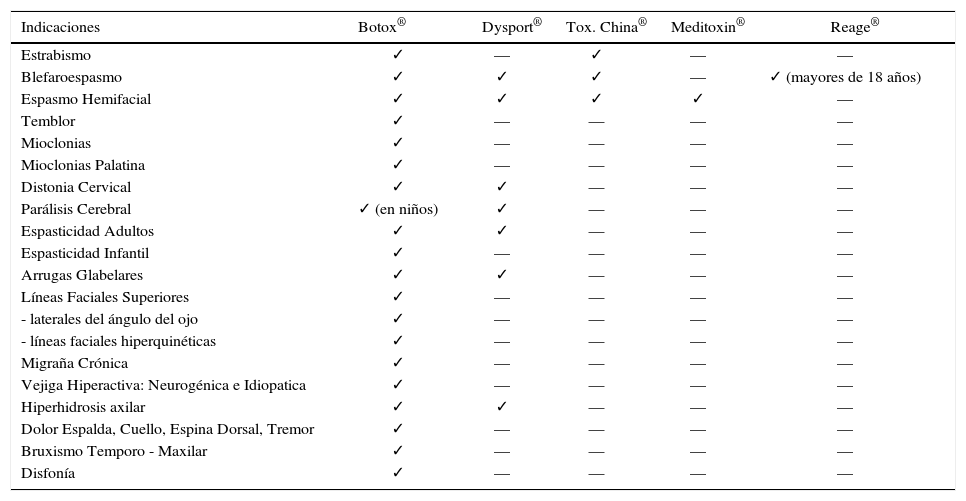
Indicaciones aprobadas en chile por el isp para cada una de las formulaciones de toxina botulínica
| Indicaciones | Botox® | Dysport® | Tox. China® | Meditoxin® | Reage® |
|---|---|---|---|---|---|
| Estrabismo | ✓ | — | ✓ | — | — |
| Blefaroespasmo | ✓ | ✓ | ✓ | — | ✓ (mayores de 18 años) |
| Espasmo Hemifacial | ✓ | ✓ | ✓ | ✓ | — |
| Temblor | ✓ | — | — | — | — |
| Mioclonias | ✓ | — | — | — | — |
| Mioclonias Palatina | ✓ | — | — | — | — |
| Distonia Cervical | ✓ | ✓ | — | — | — |
| Parálisis Cerebral | ✓ (en niños) | ✓ | — | — | — |
| Espasticidad Adultos | ✓ | ✓ | — | — | — |
| Espasticidad Infantil | ✓ | — | — | — | — |
| Arrugas Glabelares | ✓ | ✓ | — | — | — |
| Líneas Faciales Superiores | ✓ | — | — | — | — |
| - laterales del ángulo del ojo | ✓ | — | — | — | — |
| - líneas faciales hiperquinéticas | ✓ | — | — | — | — |
| Migraña Crónica | ✓ | — | — | — | — |
| Vejiga Hiperactiva: Neurogénica e Idiopatica | ✓ | — | — | — | — |
| Hiperhidrosis axilar | ✓ | ✓ | — | — | — |
| Dolor Espalda, Cuello, Espina Dorsal, Tremor | ✓ | — | — | — | — |
| Bruxismo Temporo - Maxilar | ✓ | — | — | — | — |
| Disfonía | ✓ | — | — | — | — |
Para obtener los mejores resultados la planifcación del procedimiento debe ser individual.
Se requiere conocimiento y experiencia en el diagnóstico, una adecuada evaluación de cada paciente, para decidir sitios y dosis a infltrar. En cuánto a la técnica, es necesario contar con habilidades, destrezas y el conocimiento de la anatomía y función de los músculos, para poder infltrar en forma precisa los puntos motores de cada uno, que son las zonas de mayor concentración de terminaciones nerviosas. Esto signifca que el músculo no se debe infltrar en cualquier sitio, si no que hay lugares precisos para obtener los mejores resultados. El entrenamiento en la técnica utilizada y la selección de la guía anatómica específca, como electroestimulación, electromiografía, o eco-grafía, son fundamentales para asegurar el éxito del procedimiento y evitar complicaciones (38).
Grado de recomendación para toxina botulínica en patologías en adultos
| Grado A extremadamente recomendable |
|---|
| ESPASTICIDAD En extremidad superior e inferior es seguro, reduce el tonomuscular y mejora la función pasiva (12,11). Incrementa el rangode movimiento pasivo (12,11). Reduce el dolor asociado a espasticidad (12,11). Reduce los espasmos en extremidad espástica (12). Reduce la necesidad de uso de órtesis en extremidad inferior 12,11. |
| DISTONÍA Reduce la distonía cervical. Estudios clase I (5,20). |
| MIGRAÑA CRÓNICA Es efectiva en el control y profilaxis del dolor (5). |
| DOLOR MIOFASCIAL Recomendado en estudios clase IIA, pero también evidencia IIB en contra de su efectividad (5). |
| DOLOR CRÓNICO LUMBAR En estudios clase II (5). |
| grado B recomendable |
|---|
| ESPASTICIDAD Probablemente efectivo en mejorar la función activa en adultos con daño cerebral y espasticidad (12,11). Al tratar espasticidad de extremidad superior mejora la velocidad de marcha (15, 12,11). |
| BLEFAROESPASMO Estudios clase II (20). |
| HEMI-ESPASMO FACIAL Estudios clase I (5). |
| TEMBLOR ESENCIAL EXTREMIDAD SUPERIOR Estudios nivel (20). |
| DOLOR PÉLVICO Estudios clase I (5). |
| FASCITIS PLANTAR Estudios clase I (5). |
| DOLOR FACIAL Asociado con la articulación temporo-mandibular. Estudios clase I (5). |
| SÍNDROME DEL PIRIFORME Estudios clase I (5). |
| grado C recomendación favorable pero no concluyente |
|---|
| ESPASTICIDAD En extremidad inferior es posiblemente efectiva para mejorar velocidad de marcha, studio clase II (12). |
| DOLOR NEUROPÁTICO Post disección cervical y miembro fantasma. Estudios clase I y II (5). |
| SÍNDROME DEL TÚNEL CARPIANO Estudios clase I y II (5). |
| DOLOR ARTICULAR Estudios clase I y II (5). |
| DOLOR MÍOGENO MANDIBULAR Estudios clase I y II (35). |
| SÍNDROME DE DOLOR REGIONAL COMPLEJO Estudios clase I y II (5). |
| NEURALGIA DEL TRIGÉMINO Estudios clase I y II (5). |
| NEURALGIA POST HERPÉTICA Estudios clase I y II (5). |
| NEUROMAS Estudios clase I y II (5). |
| PLEXOPATÍA BRAQUIAL Estudios clase I y II (5). |
| DOLOR NEUROPÁTICO EN ESCLEROSIS MÚLTIPLE Estudios clase I y II (5). |
| TICS MOTORES Estudios clase I y II (5,20). |
| DISTONÍA FOCAL DE EXTREMIDAD SUPERIOR Estudios clase I y II (5). |
| DISTONÍA FOCAL DE EXTREMIDAD INFERIOR Estudios clase I y II (20). |
Grado de recomendación de tratamientos asociados a la toxina botulínica tipo a en adultos
| Grado B recomendación favorable Estimulación eléctrica funcional en músculos de extremidades inferiores infiltrados aumenta la duración y efecto de la TB-A, en espasticidad secundaria a daño cerebral. |
| Grado C recomendación favorable pero no concluyente Un programa de ejercicios de elongación de músculos infiltrados es posiblemente efectivo en reducir hipertonía. Taping o yeso posterior a la infiltración podrían ser efectivos en mejorar el rango pasivo de movimiento. |
Existe consenso en la comunidad científica en relación a la eficacia y seguridad y la utilidad del uso de TB-A en diversas patologías.
El uso de la TB-A en Medicina Física y Rehabilitación ha marcado un hito trascendente, que ha implicado un aporte en el enfoque terapéutico de los pacientes con espasticidad, distonía y dolor.
En la patología dolorosa muscular ha permitido ir más allá, con la reincorporación a la actividad y recuperando la calidad de vida en personas con dolor miofascial.
En otras patologías, como dolor de origen neuropático, constituye una herramienta muy útil cuando fallan los tratamientos de 1a línea, constituyendo una importante terapia complementaria. Las reacciones adversas son mínimas en la mayoría de los pacientes tratados usando dosis terapéuticas y la técnica apropiada.
La duración de los efectos excede a la de los tratamientos convencionales. Actualmente en relación a la fármaco economía, el uso de TB-A ha mostrado una franca reducción de costos en diversos aspectos de la vida de los pacientes, de los gastos institucionales y de la carga del cuidador (9,10).
Aún no se termina de visualizar el potencial terapéutico y otros usos clínicos.
Agradecimientos especiales a la Sra. Luz Navarrete T., Bibliotecaria Jefe de Clínica Las Condes, por su valiosa colaboración en la búsqueda bibliográfica.
Las autoras declaran no tener conflictos de interés, en relación a este artículo.