La elevada prevalencia del dolor en la población anciana, junto con las consecuencias deletéreas del infratratamiento del dolor producen, a un elevado costo, no sólo económico, sino en lo personal, social y familiar. Los ancianos sufren una mayor incidencia de patologías dolorosas, por lo que se deben establecer estrategias de tratamiento adecuadas para su evaluación y manejo. Los ingresos hospitalarios de pacientes mayores de 65 años son tres veces más frecuentes que los ingresos de pacientes más jóvenes. Las personas mayores a menudo son excluidas de los ensayos sobre la evaluación y el tratamiento del dolor debido a deficiencias cognitivas o sensoriales. Los profesionales tienden a subestimar las necesidades de dolor, por lo que se infra prescribe y se infra trata el dolor en los pacientes ancianos. El primer paso en el manejo del dolor es a través de su evaluación; aunque el dolor es una experiencia subjetiva. Las personas mayores muestran algunas diferencias al describir su dolor que puede ser atribuible a una serie de factores como la biología, la cultura, la religión, el origen étnico, el deterioro cognitivo, la organización o el contexto social. Las barreras de actitud también son relevantes debido a que todavía se cree que las personas mayores experimentan menos dolor que los otros grupos de edad. No es sorprendente que las personas mayores crean que el dolor es algo que hay que soportar y que es una parte inevitable del envejecimiento. El tratamiento eficaz del dolor es de suma importancia debido al aumento de la morbilidad y la mortalidad asociadas con el infratratamiento del dolor.
The high prevalence of pain in the elder population, as well as the deleterious consequences of pain undertreatment, carry a high cost, not only economically, but also personal, social and familiar. The elderly have an increased incidence of painful conditions, so appropriate treatment strategies for evaluation and management of pain should be stablished. Hospital admissions of patients over 65 are three times more frequent than in younger patients. Older people are often excluded from trials on the evaluation and treatment of pain due to cognitive or sensory impairments. Professionals tend to underestimate the needs of pain, so that elderly patients are usually undertreated. The first step in pain management is through assesment. Although pain is a subjective experience, older people show some differences in describing pain that may be attributable to a number of factors such as biologic, cultural, religious, ethnic, cognitive impairment, or social context. Attitudinal barriers are also relevant because it is still believed that older people experience less pain than other age groups. Not surprisingly, older people believe that pain is something you have to live with, and that pain is an inevitable part of aging. Effective pain management is of great importance due to increased morbidity and mortality associated with pain undertreatment.
El dolor crónico es común entre la población que envejece, mucho más que en las personas jóvenes (1). El 17% de los adultos menores de 30 años presentan dolor crónico en Estados Unidos en comparación con el 57% de los mayores de 65 años (2). Además se han registrado informes de un 35 a 48% de mayores que experimentan dolor a diario (3,4), subiendo esta prevalencia a un 85% en ingresados en residencias (5–7).
El infratratamiento del dolor tiene muchas consecuencias perjudiciales que no sólo afectan al individuo sino que también puede afectar a su familia, amigos e incluso a la sociedad en general. Estas consecuencias incluyen la depresión, ansiedad, desnutrición, deterioro cognitivo, alteraciones en el ciclo sueño-vigilia, alteraciones funcionales, disminución de la socialización y actividades de ocio. Todo ello lleva un aumento de los costos sanitarios y una reducción sustancial en la calidad de vida (QOL) (8,9). A nivel del dolor postoperatorio, un dolor no adecuadamente controlado está relacionado con estancias hospitalarias más prolongadas, aumento del tiempo para la deambulación y un deterioro funcional crónico, lo que indica que el dolor tiene un impacto más potente que el simple malestar y las necesidades para tratarlo no son solamente cuestiones de índole ético o moral (10). Hay que tener en cuenta siempre que la edad no es una enfermedad (11), aunque es un factor de riesgo independiente de morbimortalidad (12). La esperanza de vida se ha incrementado de manera notable en las últimas décadas, en buena parte gracias a los avances médicos (13). La población anciana es el sector de la población que más crece en los países desarrollados, de tal modo que actualmente representa entre un 15–19% de la población y se estima que en el año 2050 superará el 20% en países como Estados Unidos (14).
El dolor en el paciente anciano es de tal importancia que la Asociación para el estudio y tratamiento del dolor designó el 2006 como el año Internacional Contra el Dolor en el Anciano.
Cambios fisiológicos en el ancianoNo todos los cambios fisiológicos que se producen con la edad pueden ser considerados como patológicos, puesto que suelen ser compensados para realizar una vida normal, sin embargo, en determinadas situaciones, sí que pueden ser deletéreos (15).
- •
Cambios cardiovasculares: La reserva miocárdica está disminuida en los ancianos (16). Hay un incremento de la presión arterial así como una hipertrofia ventricular izquierda (17). Se producen alteraciones en la musculatura endotelial conocidas como aterosclerosis (18). Hay un descenso en la sensibilidad beta adrenérgica (19) así como un descenso en el aumento de la frecuencia cardiaca en respuesta a estímulos ca-tecolaminérgicos (20). Hay una disminución de la fracción de eyección, del gasto cardiaco y de la elastina, que pueden condicionar un aumento de procesos trombóticos.
- •
Cambios respiratorios: Hay una pérdida de la elasticidad pulmonar que condiciona una desviación de la curva presión-volumen a la izquierda (21). Se produce también un aumento del gradiente alveolo capilar que condiciona una reducción de la oxigenación arterial y de la saturación de hemoglobina (22). Hay una disminución de la sensibilidad del centro respiratorio a la hipercapnia y a la hipoxemia (23). Hay aumento de la capacidad funcional residual y de la rigidez pulmonar.
- •
Cambios metabólicos: Se produce una glomeruloesclerosis que condiciona alteraciones en el flujo plasmático renal y en el filtrado glomerular (24). El metabolismo de fármacos a nivel hepático se encuentra disminuido, al haber menor flujo hepático(25). Se produce una alteración en la respuesta metabólica al estrés(26). Se produce también una intolerancia a la glucosa (27).
- •
Cambios musculoesqueléticos: Se produce una disminución y atrofia de la masa muscular, así como un aumento de la osteoporosis y osteopenia sobre todo en las mujeres (28). Todo ello condiciona una mayor dificultad para realizar técnicas espinales (29). La osteoartritis y artritis reumatoide entre otros ejemplos de alteraciones articulares del envejecimiento, que son especialmente discapacitantes por el dolor y las limitaciones que conllevan. También es más frecuente la presencia de Espondiloartrosis, generando gran dolor y discapacidad en el anciano.
- •
Cambios en el sistema nervioso: El envejecimiento del sistema nervioso se caracteriza por una pérdida general de la sustancia neuronal. El signo más evidente es un descenso en el peso cerebral medio, que pasa de unos 1.375g a los 20 años a los 1.200g en la década de los 80 años (30). El número de neuronas periféricas también disminuye. La velocidad de conducción nerviosa está ligeramente enlentecida en los ancianos (31).
- •
Cambios en la metabolización de fármacos: Otra característica fisiopatológica del anciano es la variación de los efectos farmacológicos de los analgésicos y coadyuvantes. El consumo de fármacos en la población anciana es superior al resto de la población, destacando el empleo de tratamientos de larga duración. Más de la mitad de la población de 65 años consume algún medicamento, y a menudo varios, con lo que las interacciones potencialmente peligrosas son frecuentes. Se pueden producir las siguientes modificaciones farmacocinéticas en el anciano: aumento proporcional de la grasa corporal, disminución del contenido hídrico, disminución de la albúmina plasmática, disminución de la masa y tamaño hepático, reducción del flujo hepático, no hay disminución en la actividad del citocromo P 450, hay una disminución funcional renal ya mencionada con disminución del flujo sanguíneo renal, disminución del filtrado glomerular y disminución de la función tubular. Todo ello condiciona grandes cambios a la hora de administrar un fármaco dependiendo de la edad del paciente. No debemos olvidar que un fármaco produce varios efectos uno principal y otros secundarios (43).
- •
Diferencias en la percepción del dolor: Se ha mostrado que los factores biológicos, psicológicos y sociales desempeñan un papel importante en la configuración de la experiencia dolorosa (32). Sin embargo, relativamente pocos estudios han examinado la edad en los distintos componentes del dolor. Ciertos estudios experimentales han reportado que los pacientes ancianos refieren menos dolor con procesos habitualmente dolorosos. Con el envejecimiento, el dolor se convierte en un síntoma que se presenta con menor frecuencia en una variedad de procesos dolorosos agudos. Alrededor del 40% de los pacientes mayores de 65 años experimenta poco o ningún dolor durante la peritonitis, obstrucción intestinal o neumonía. La isquemia miocárdica silente (sin dolor) es tan común en las personas de más edad (35 a 42% de los casos) que se reconoce como una entidad clínica per sé (33,34). También ha habido informes de menor intensidad del dolor postoperatorio y del dolor oncológico en pacientes ancianos (33,34).
Hay estudios que han mostrado una disminución en la sensibilidad frente al estímulo doloroso en el anciano (35). Un reciente meta análisis de estudios de los umbrales de dolor reveló que el umbral de dolor del anciano era un 15% superior de los valores observados en jóvenes (36). El aumento del umbral de dolor (reducción de la sensibilidad al dolor) en las personas mayores podría comprometer la función de advertencia del dolor ante un daño tisular. Todo ello condicionaría un descenso en el reporte y registro del dolor en los ancianos. Un meta análisis de estudios de tolerancia al dolor mostró una disminución en la capacidad de tolerancia frente al dolor severo en los ancianos (37). Estudios en animales han mostrado una disminución en el sistema inhibitorio descendente asociado a la edad. También se ha reportado un aumento de la hiperal-gesia térmica en ratas ancianas al inyectarle formalina. La recuperación de la hiperalgesia seguida de un daño neural está retrasada en dichas ratas (38–40). Estudios clínicos indican un aumento de la duración de la hiperalgesia inducida por capsaicina así como una sumación temporal aumentada y fenómenos de wind-up en relación con personas ancianas (41–43). Todo ello lo que pone de manifiesto es una reducción en la plasticidad y una disfunción prolongada del sistema nociceptivo tras un daño tisular, en los ancianos. Debemos ser conscientes del aumento del riesgo y susceptibilidad al dolor severo y persistente en los ancianos y hacer grandes esfuerzos para proporcionar alivio del dolor adecuado para este grupo tan vulnerable.
Causas del dolor en el ancianoHay una mayor prevalencia del dolor en la población anciana (44). Las causas más frecuentes del dolor en este grupo poblacional están reflejada en la Tabla 1.
Causas más frecuentes de dolor en el anciano
| DOLOR NOCICEPTIVO | Espondiloartrosis |
| Osteoporosis | |
| Enfermedad de paget | |
| Polimialgia reumática | |
| Fracturas | |
| Artritis reumatoide | |
| Proceso oncológico | |
| DOLOR NEUROPÁTICO | Acva |
| Neuropatías nutricionales | |
| Neuropatías periféricas | |
| Neuralgia postherpética | |
| Neuralgia del trigémino | |
| Proceso oncológico o secundario a radio o quimioterapia | |
| DOLOR MIXTO | Fibromialgia |
| Dolor miofascial | |
| Espondiloartrosis | |
| Proceso oncológico o secundario a radio o quimioterapia |
La artrosis de, al menos una articulación, aparece en el 12,1% de adultos entre 25–74 años, con una incidencia que se incrementa con la edad (45). La artrosis sintomática de la mano (definida como dolorosa y con radiología que demuestre degeneración) aparece en un 26% de las mujeres y 13% de los hombres mayores de 71 años, en comparación con la prevalencia de menos del 7% en todos los adultos mayores de 26 años. La gonartrosis (artrosis de la rodilla) está presente en el 16,7% de los mayores de 45 años en comparación con el 4,9% en mayores de 25 años.
El dolor de espalda es muy prevalente en la población geriátrica (46) con cifras que van del 13 al 49% en mayores de 65 años (47). Ciertos estudios han mostrado que los pacientes ancianos experimentan dolor de espalda casi todos los días (48) y que el dolor de espalda está considerado como uno de los factores que más afectan el estado individual de salud en mayores de 65 años (49). Otras causas frecuentes de dolor en el anciano son fracturas osteoporóticas, especialmente en mujeres postmenopaúsicas. El riesgo de fractura debida a osteoporosis en mujeres mayores de 50 años, se estima en 54% (50). En ciertos casos el déficit de Vitamina D, tan frecuente en la población anciana, se asocia a osteoporosis, artrosis y dolores por ende (51). Otros cuadros dolorosos frecuentes en el anciano son la Neuralgia Postherpética (NPH) y la Neuropatía Diabética. Los ancianos tienen 15 veces mayor incidencia de NPH que los jóvenes (52).
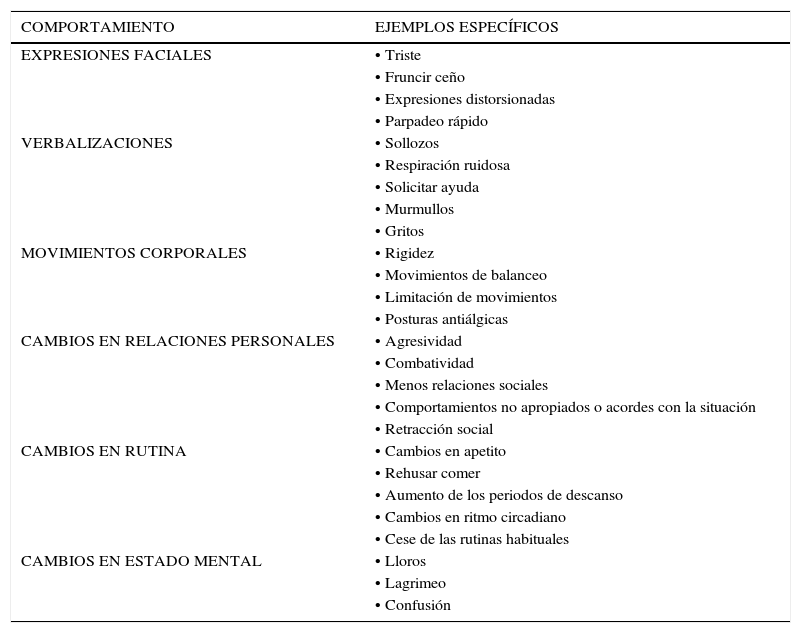
Comportamiento en pacientes con dolor y deterioro cognitivo
| COMPORTAMIENTO | EJEMPLOS ESPECÍFICOS |
|---|---|
| EXPRESIONES FACIALES | • Triste |
| • Fruncir ceño | |
| • Expresiones distorsionadas | |
| • Parpadeo rápido | |
| VERBALIZACIONES | • Sollozos |
| • Respiración ruidosa | |
| • Solicitar ayuda | |
| • Murmullos | |
| • Gritos | |
| MOVIMIENTOS CORPORALES | • Rigidez |
| • Movimientos de balanceo | |
| • Limitación de movimientos | |
| • Posturas antiálgicas | |
| CAMBIOS EN RELACIONES PERSONALES | • Agresividad |
| • Combatividad | |
| • Menos relaciones sociales | |
| • Comportamientos no apropiados o acordes con la situación | |
| • Retracción social | |
| CAMBIOS EN RUTINA | • Cambios en apetito |
| • Rehusar comer | |
| • Aumento de los periodos de descanso | |
| • Cambios en ritmo circadiano | |
| • Cese de las rutinas habituales | |
| CAMBIOS EN ESTADO MENTAL | • Lloros |
| • Lagrimeo | |
| • Confusión |
Una de las peores consecuencias que tiene el dolor persistente en el anciano es la pérdida de la independencia funcional (53). De hecho, el dolor es el síntoma más citado que causa discapacidad para las actividades cotidianas en el anciano (54).
El infratratamiento del dolor en el anciano puede provocar ansiedad, depresión, ausencia de apetito, pérdida de peso, pérdida de las relaciones sociales, alteraciones en el sueño, disminución en la deambulación, trombosis venosa profunda (TVP) y edema pulmonar (EAP), así como un gran incremento en los costes socio sanitarios (tabla 3).
Consecuencias del Dolor Persistente en el Anciano
| • Depresión |
| • Ansiedad |
| • Agitación |
| • Alteraciones en las relaciones sociales y personales |
| • Pérdida de apetito, pérdida de peso y desnutrición |
| • Alteraciones en sueño |
| • Disminución en la deambulación (TVP-EAP) |
| • Aumento de los costes sociosanitarios |
Para tratar adecuadamente el dolor, es imprescindible su evaluación (55, 56). Los ancianos se encuentran en una posición de desventaja a la hora de la evaluación de su dolor, bien sea agudo o crónico. Se ha mostrado que a los pacientes hospitalizados ancianos se les pregunta menos por dolor y reciben menos analgesia que los pacientes jóvenes (57). Más aún, se ha reportado que pacientes con déficit cognitivo y fractura de cadera no recibían prescripción analgésica alguna (58). Los ancianos, al presentar problemas pluri patológicos, presentan mayor dificultad a la hora de evaluar y tratar su dolor. El riesgo de infratratamiento es muy elevado por la infraestimación del dolor en el anciano, así como la falsa creencia que el anciano puede tolerar bien el dolor (59). Uno de los principales factores es la falta de evaluación o una evaluación inadecuada del dolor en los ancianos con algún deterioro cognitivo (60). Ya se ha comentado la diferencia en los umbrales del dolor en los ancianos con respecto a los pacientes jóvenes; incluso se ha acuñado un término como el de “presbialgesia”, que significa una respuesta reducida al estímulo doloroso (61). Aunque esta disminución de la sensibilidad al dolor exista en los ancianos, esto no significa que experimenten la sensación dolorosa menos intensamente.
El dolor es una experiencia subjetiva, frente a la cual no hay, a fecha de hoy, un marcador o test para cuantificarlo, pese al gran esfuerzo que se está realizando en la búsqueda con técnicas de neuro imagen funcional específica. Se considera la autoevaluación como el método más adecuado de cuantificación del dolor. Mientras que los profesionales de la salud infra estiman el dolor (62) la familia o los cuidadores de los pacientes tienden a sobreestimarlo (63). Las barreras que limitan el tratamiento del dolor en el anciano están resumidas en la Tabla 4 adaptada de Pautex.
Factores que favorecen el infratratamiento del dolor en los ancianos
| RELATIVAS AL PACIENTE | • No reporte |
| • Estoicismo | |
| • Dudas sobre el significado del dolor | |
| • Dificultad en el empleo de escalas | |
| • Polimedicación | |
| • Pluripatología | |
| • Incremento de los efectos secundarios | |
| • Dificultad de comunicación | |
| • Deterioro cognitivo | |
| RELATIVAS A LOS PROFESIONALES-FAMILIA O CUIDADORES | • No creer lo que el paciente cuenta |
| • No usar elementos de evaluación validados | |
| • Confundir edad con irreversibilidad de ciertos procesos tratables | |
| • Muchos mitos, como la “Presbialgesia” | |
| • Falta de formación para el adecuado manejo del dolor |
El dolor crónico en los ancianos presenta características específicas (64) que vienen determinadas por el deterioro en la audición, el deterioro en la visión, menor expresividad facial, así como dificultades para los movimientos incluidos la deambulación. Por ello, es necesaria una exploración física y anamnesis más minuciosa y paciente.
La relación entre el dolor, la funcionalidad y la depresión es diferente entre los ancianos en comparación con los jóvenes. Mientras que los jóvenes se pueden clasificar en tres grupos:
- 1.
Adaptación positiva al dolor = alto nivel de dolor con bajos niveles de depresión y afectación funcional.
- 2.
Síndrome crónico del dolor = alto nivel de dolor y de depresión y afectación funcional
- 3.
Buen control analgésico = bajos niveles de dolor, de depresión y de impacto funcional
El 25% de los ancianos presenta un cuarto grupo denominado de:
- 4.
Alto impacto = bajos niveles de dolor, pero altos niveles de depresión y de impacto funcional (65). Ello se cree debido a la alta prevalencia de comorbilidades, que no modifican per se el dolor, pero sí el impacto del dolor en el estado de ánimo y la funcionalidad (66).
- •
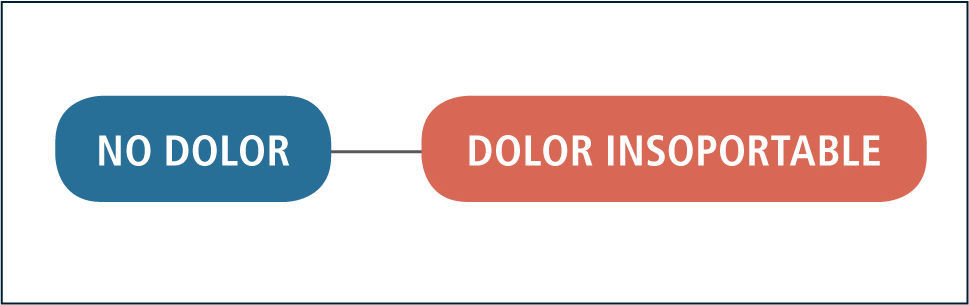
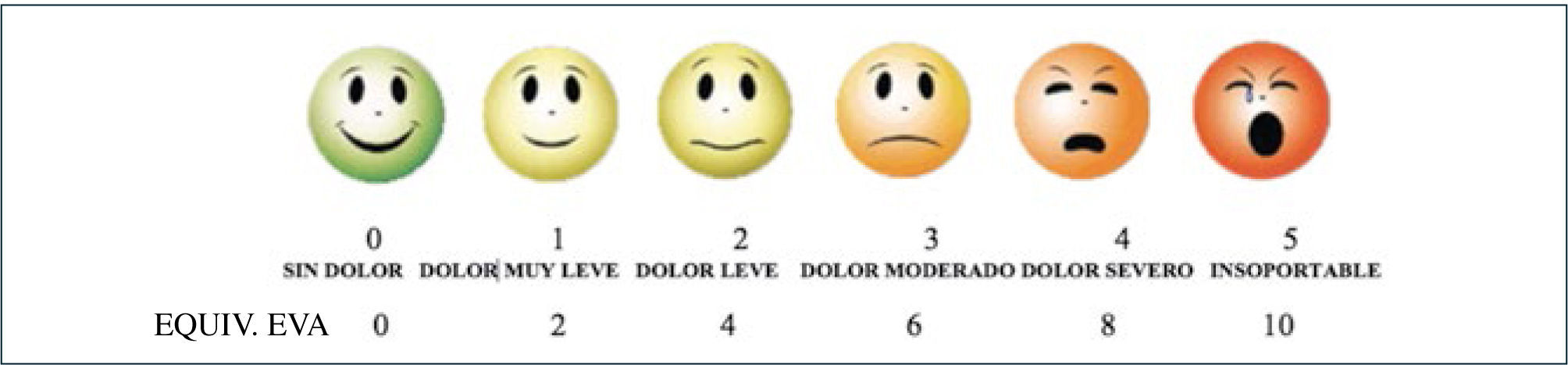
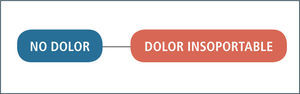
Medidas cuantitativas: Existen diversas escalas unidimensionales para la evaluación cuantitativa del dolor. La escala análogo visual (EVA) consiste en una regla de 10cm con dos extremos, en uno NO DOLOR en el otro extremo DOLOR INSOPORTABLE. A los pacientes se le solicita que sitúen un marcador deslizante vertical para indicar el nivel del dolor que experimentan. La intensidad del dolor es medida en centímetros, como la distancia desde el NO DOLOR hasta el punto marcado (74, 75) (figura 1). Los ancianos pueden tener ciertas dificultades en la comprensión de la escala de EVA, dos estudios han mostrado una correlación significativa entre la edad y respuestas incorrectas en la EVA (76). Otra escala cuantitativa es la ESCALA DE LAS CARAS DEL DOLOR. Consiste en unos dibujos de siete caras, con expresiones faciales que van desde CERO, nada de dolor, hasta el SEIS, el máximo dolor (figura 2). Otra escala cuantitativa es la ESCALA NUMÉRICA SIMPLE de 0 a 10 o de 0 a 100. Aunque validada para los ancianos, suele ser difícil de administrar y de entender por los mismos (77).
- •
Medidas cualitativas: Se debe evaluar en todo paciente con dolor, los siguientes puntos:
- 1.
Localización del dolor: Los ancianos pueden localizar adecuadamente el dolor somatotópicamente (78). Se debe hacer un examen físico completo en todo paciente con dolor.
- 2.
Características del dolor: El cuestionario de Mc Gill es un instrumento ampliamente utilizado. Consiste en 68 adjetivos que describen las dimensiones emocional y sensitiva del dolor (79).
- 3.
Factores agravantes y atenuantes del dolor: Incluyendo respuesta a tratamientos previos.
- 4.
Funcionalidad del paciente: Hay múltiples instrumentos para la evaluación del grado de funcionalidad del paciente (Katz, Lawton, Barthel, entre otros).
- 5.
Escalas afectivas: Escala de depresión en el anciano (80).
- 6.
Evaluar el estado cognitivo.
- 7.
Evaluar el sueño.
- 8.
Evaluar el apetito y la nutrición.
Hay múltiples herramientas para medir los aspectos multidimensionales del dolor como:
- •
El “Brief Pain Inventory (BPI)” desarrollado en pacientes oncológicos, ha sido validado en pacientes no oncológicos (81).
- •
El Índice de Discapacidad del Dolor (del inglés PDI) es un instrumento de seis ítems que estudia la discapacidad que induce el dolor. Ha sido utilizado en pacientes ancianos (82).
- •
Recientemente se ha validado el Medidor del Dolor Geriátrico (del inglés GPM) que es un cuestionario de 24 preguntas con respuestas Sí o No, relacionadas con los aspectos físicos y psicológicos del dolor y dos preguntas de evaluación de la severidad del dolor (83).
- 1.
- •
Escalas en pacientes con deterioro cognitivo: Son varias:
Evaluación del dolor en demencia avanzada (PAINAID) evalúa cinco ítems: respiración, vocalización, expresión facial, lenguaje corporal y consuelo (84).
Checklist de evaluación del dolor en el anciano con habilidad limitada de comunicación (PACSLAC): Contiene 60 puntos, agrupados en cuatro grupos, Expresión Facial, Movimientos Corporales, Personalidad y Estado de Ánimo e Indicadores Fisiológicos (85).
Doloplus-2: Es un instrumento que incluye cinco puntos somáticos (quejas somáticas, posturas antiálgicas, expresiones faciales, protección de áreas dolorosas y patrón de sueño), dos psicomotores (valoradas al vestirse y movilidad) y tres psicosociales (comunicación, socialización y comportamiento) (86).
Evaluación del dolor en el anciano EPCA-2: Es una escala de ocho ítems que evalúan el comportamiento en relación con el dolor (87).
Tratamiento farmacológicoEl manejo del dolor en el anciano generalmente se hace con medidas farmacológicas. Los fármacos más empleados en el manejo del dolor en el anciano son los antiinflamatorios los opioides menores, los opioides mayores y los neuromoduladores (88). La elección del tratamiento analgésico dependerá de la intensidad del dolor y de una serie de factores individuales como la presencia de comorbilidades, interacciones entre fármacos, interacciones fármaco enfermedad adherencia al tratamiento y coste del mismo. Pese a que los ancianos están en alto riesgo de padecer efectos adversos, la terapia farmacológica puede ser iniciada con seguridad y ser eficaz cuando todos los factores de riesgo se toman en consideración (89). Los clínicos deben asumir que existen diferencias asociadas a la edad en la eficacia y toxicidad de los fármacos y que las propiedades farmacocinéticas y farmacodinámicas pueden estar alteradas. El tratamiento óptimo es aquel en el que hay una buena probabilidad de reducir el dolory la discapacidad asociada, mejorando la función y la calidad de vida. Sin embargo las guías de la sociedad americana de geriatría indican que es irreal que los pacientes logren una ausencia completa el dolor, por lo que el clínico y el paciente deberán establecer un objetivo real para disminuir el máximo dolor, con el menor discomfort que mejore la calidad de vida (90). Un hecho característico de los ancianos es estar polimedicados, entre un 20 y un 40% de los ancianos reciben cinco o más fármacos al día (91). Las alteraciones asociadas a la edad que se producen en la absorción, distribución y metabolismo de fármacos afecta la duración de acción y la concentración plasmática de muchos analgésicos, por lo que se recomienda una dosis inicial menor, y una titulación más lenta para garantizar mayor seguridad (92). Lo ideal, es utilizar la vía menos agresiva, es decir la vía oral. Otras vías como la intravenosa, subcutánea e intramuscular requieren mayor atención y formación para su administración. Los ancianos con deterioro para deglutir pueden beneficiarse de las vías rectales, transdérmicas y transmucosa oral. La medicación que se emplea en el tratamiento del dolor suele pertenecer a tres categorías: No Opioides, Opioides y Coadyuvantes (93).
No opioideso Paracetamol: Es un analgésico muy eficaz en dolor musculoesqueléti-co. En comparación con los antiinflamatorios, el paracetamol se asocia a menos gastrolesividad, nefrotoxicidad e interacciones farmacológicas; y lo más importante, no hay diferencias de aclaramiento con la edad (92). La dosis máxima recomendada es de 4 gramos día, aunque se está replanteando la dosis máxima, considerando mejor la reducción de esta última (94). Existe un riesgo aumentado de padecer lesión hepática asociada a altas dosis de paracetamol (95).
o AINES (Anti Inflamatorios No Esteroideos): Los antiinflamatorios no esteroideos se usan frecuentemente para tratar el dolor musculosque-lético e inflamatorio sin necesidad de receta. Se debe tener cuidado en aquellos pacientes con aclaramientos de creatinina bajos, gastropatía y enfermedades cardiovasculares. Un hecho muy característico es la presencia de efectos secundarios atribuibles a los AINEs en gente anciana. Un estudio mostró que el 23,7% de los ancianos ingresados por efectos secundarios de fármacos, eran atribuibles al uso de AINEs (96). Comparados con gente joven, los ancianos tienen tres veces más riesgo de tener complicaciones gastrointestinales (97). El riesgo de enfermedad hemorrágica ulcerosa aumenta 13 veces cuando los AINEs se usan con anticoagulantes del tipo de la warfarina. También se ha mostrado que el uso concomitante de diuréticos y AINEs se asocia con el doble de riesgo de hospitalización por enfermedad cardiaca congestiva en personas por encima de los 55 años (98). Existen AINEs tópicos como el Diclofenacoo derivados salicílicos que han sido utilizados por vía tópica. Hay un gran número de estudios que indican la eficacia y seguridad de estos agentes para aliviar dolores musculoesqueléticos, pero apenas hay estudios con ellos en ancianos (99). Un grupo especial de AINEs son los inhibidores de la COX 2. Su uso ha sido asociado con menores efectos adversos gastrointestinales, aunque están asociados con un aumento del riesgo cardiovascular en pacientes que requieren profilaxis cardiovascular antitrombótica. El uso de inhibidores de la bomba de protones puede ser gastroprotector, pero solamente para el tracto gastrointestinal superior (100). También se ha asociado un aumento en la presión arterial con el uso de AINEs y paracetamol (101).
OpioidesLos opioides están aceptados como primera línea de tratamiento para el dolor agudo y crónico oncológico. El uso de opioides en pacientes con dolor no oncológico todavía resulta controvertido. Aunque hoy por hoy hay opiniones controvertidas, el uso de opioides puede ser muy eficaz para el tratamiento de determinados pacientes con dolor persistente no oncológico (102). Los opioides estarían indicados en aquellos dolores de intensidad moderada o severa. Si el dolor es moderado se puede comenzar con un opioide menor como el Tramadol o la Codeína. Si el dolor es severo se deberá comenzar con uno y mayor. Hay autores que abogan por la utilización de un ensayo de opioide cuando se quiera comenzar una terapia en ancianos con opciones mayores (103). Éste consistiría en comenzar la terapia con el opioide mayor a dosis bajas y reevaluar al paciente en breve para valorar si hay mejoría en dolor y funcionalidad. En los ancianos, para este ensayo de opioides se recomienda comenzar con dosis más bajas y titular más despacio, para impedir efectos adversos y el consiguiente rechazo de la terapia (104,105). Los opioides mayores pueden ser divididos según su duración en: de acción larga, de acción corta o de acción ultracorta. Aunque en la población general no hay mejores resultados, con opioides de acción larga en comparación con los de acción corta, en la población anciana hay estudios que indican una mejora en los índices de calidad de vida cuando se utilizan opioides de acción larga frente a los de acción corta (106). Los pacientes en tratamiento con opioides deben ser reevaluados con el fin de valorar la adherencia al tratamiento, los efectos adversos y la seguridad y la responsabilidad en el uso de los mismos (103). En especial hay que monitorizar los efectos adversos secundarios tales como la sedación, la confusión y el estreñimiento en pacientes ancianos con déficit cognitivo (104). Se ha mostrado que la utilización de opioides en dolor crónico en ancianos, se ha asociado con menos riesgos vitales, comparados con el uso de AINEs en esta población (92). Mientras que los efectos adversos de los opioides disminuyen con el tiempo, el uso crónico de opioides puede suprimir la producción de algunas hormonas hipotalámicas, pituitarias, gonadales y adrenales, por lo que éstas deben ser monitorizadas en esta población (107). Hay que tener en cuenta siempre el mal uso y abuso de los opioides, sobre todo en aquellos con una historia previa de adicción o de consumo compulsivo de alcohol y tabaco (102). No se han realizado estudios a largo plazo de abuso y mal uso de opioides en la población anciana. Existen herramientas (como la SOAPP-R: Screener and Opioid Assessment for Patients with Pain) para valorar el riesgo de mal uso y abuso de opioides a la hora de prescribirlos. Estas herramientas deberían ser utilizadas. Siempre que se receten opioides en la población anciana, se deben evaluar los efectos secundarios de los mismos. Se debe evaluar siempre la funcionalidad. Es importante establecer objetivos y de no cumplirse dichos objetivos, replantearse el tratamiento con opioides.
COADYUVANTES: Suelen ser del grupo de los Neuromoduladores como anticomiciales (Pregabalina, Gabapentina, Duloxetina, Carba-macepina, Oxcarbamacepina) (108), antidepresivos (Amitriptilina, Nor-triptilina) y relajantes musculares (Benzodiacepinas).
Tratamiento intervencionistaSiempre que no obtengamos un beneficio adecuado con un tratamiento farmacológico, o que los efectos secundarios del mismo sean excesivos, puede plantearse un tratamiento intervencionista. Generalmente suelen ser procedimientos mínimamente invasivos en los que hay una reducción del riesgo en comparación con técnicas quirúrgicas. En principio, la edad no debe ser un factor determinante a la hora de indicar o no un tratamiento intervencionista, sin embargo hay que tener en cuenta las posibles complicaciones que puedan surgir en los mismos ya que la edad produce una serie de cambios degenerativos, que en muchos casos dificultan la realización de dichas técnicas. Las principales técnicas intervencionistas empleadas en los ancianos son:
- •
Bloqueos Nerviosos: Son empleados como métodos diagnósticos y terapéuticos. Si se sospecha que un nervio trasmite dolor de una estructura corporal, se puede bloquear dicho nervio, aliviando el dolor. Suelen utilizarse anestésicos locales que bloquean el impulso nervioso y pequeñas dosis de corticoide dépot. Si el alivio del dolor en el tiempo, no es suficiente, se pueden plantear técnicas analgésicas más duraderas como la radiofrecuencia pulsada o convencional. Muchos de estos bloqueos nerviosos hoy en día son guiados por ecografía.
- •
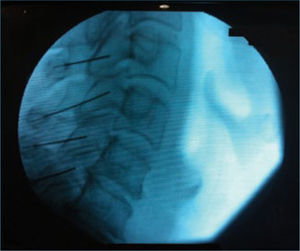
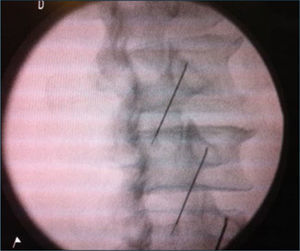
Radiofrecuencia: Consiste en administrar energía a través de un trócar o aguja. Existen dos tipos de radiofrecuencia: la Radiofrecuencia Convencional que consiste en administrar energía a través de una aguja aislada excepto en su punta. La energía administrada es a alta frecuencia, generando un movimiento de moléculas alrededor de la punta de la aguja que provoca un calentamiento del tejido circundante a dicha punta, llegando incluso a producir la necrosis tisular. Se puede monitorizar la temperatura a la que se desea llegar para provocar la necrosis tisular, que siempre está circunscrita a la punta de la aguja (109). Así, si un nervio es el causante de la transmisión de un dolory este nervio es sensitivo puro (o con escaso componente motor), podría producirse la necrosis de dicho nervio, para impedir la transmisión del impulso doloroso. El otro tipo de radiofrecuencia es la Radiofrecuencia Pulsada. Consiste en la administración de energía a alta frecuencia, pero en pulsos, de manera que entre cada pulso hay tiempo suficiente para enfriar el tejido circundante a la punta. De esta manera se consigue que el tejido circundante a la punta nunca suba de 42°C. El mecanismo de acción de la Radiofrecuencia Pulsada es hoy por hoy desconocido. Hay múltiples teorías para explicar su funcionamiento: generación de un campo electromagnético, alteraciones en las sinapsis nerviosas, modificaciones en C-Fos y ATF 3, alteraciones histológicas en la mitocondria y el retículo sarcoplásmico de las neuronas etcétera (110,111). Hay incluso autores que ponen en duda el efecto biológico de la radiofrecuencia pulsada (112), pero estudios recientes han puesto de manifiesto que realmente tiene un efecto a nivel del tejido neuronal. Las técnicas de radiofrecuencia más empleadas en la población anciana son Radiofrecuencia Convencional del Ganglio de Gasser en las Neuralgias del Trigémino (111), Radiofrecuencia del Ganglio Esfenopalatino en las algias faciales, Radiofrecuencia Pulsada del Ganglio de la Raíz Dorsal Radicular lumbar en ciatalgias o radiculalgias (113), Radiofrecuencia de las ramas mediales lumbares en Síndromes Facetarios (114) y Radiofrecuencia Convencional de Nervios Geniculados en Gonalgia (115) (figuras 3,4,5,6).
- •
Cifoplastia o Vertebroplastias empleadas en aplastamientos vertebrales de causa generalmente osteoporótica. Muy frecuentes en la población anciana y causantes de grave discapacidad y dolor. Consiste en administrar cemento óseo en el cuerpo vertebral aplastado (verte-broplastia) (116) o mediante un balón a presión, aumentar la altura de la vértebra aplastada (cifoplastia) (117), y posteriormente rellenarla de cemento óseo. El mecanismo de acción es desconocido, se cree que alivia el dolor al dar estabilidad a la vértebra o al quemar terminaciones nerviosas por la reacción exotérmica al fraguar el cemento.
- •
Infiltración de Puntos Trigger, empleados en dolores miofasciales (118).
- •
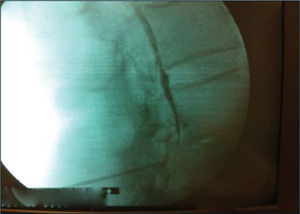
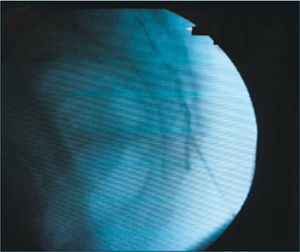
Esteroides Epidurales: Consiste en la administración de fármacos, generalmente anestésicos locales y corticoides en el espacio epidural. De entre todas las técnicas intervencionistas empleadas en los ancianos, quizás sea la administración de esteroides epidurales la más frecuente. La edad condiciona una serie de cambios a nivel de la columna vertebral que hace que la prevalencia del dolor secundario a espondiloartrosis sea muy alta. El mecanismo de acción de los corticoides a nivel epidural es complejo. Se cree que el disco intervertebral contiene altos niveles de fosfolipasa A2. Cuando los discos se degeneran debido a la edad o un trauma, la fosfolipasa A2 es liberada. Esto condiciona un aumento en la concentración de ácido araquidónico que comienza la cascada inflamatoria. Los corticoides son unos potentes antiinflamatorios que actúan inhibiendo la liberación local de fosfolipasa A2 (119). Los corticoides por vía sistémica son muy útiles en el dolor secundario ha respondido artrosis. Sin embargo, provocan excesivos efectos secundarios, sobre todo en la población anciana. La administración de corticoides por vía epidural es preferible ya que aumenta los niveles de los mismos en el lugar inflamado, disminuyendo sus efectos sistémicos (120). Los corticoides también funcionan como estabilizadores de membrana, teniendo un papel modulador en el procesamiento del dolor a nivel espinal. También se ha mostrado que poseen un efecto directo bloqueando la aferenciasnociceptivas en fibras amielínicas(121). La técnica epidural debe ser realizada con aparato de fluoroscopia, para cerciorarnos de la correcta administración de los fármacos en el espacio epidural (122). Además hay autores que abogan porque dicha administración sea en el espacio epidural anterior (123). En dicho espacio epidural anterior es en el que hay mayores concentraciones de productos inflamatorios. La administración de corticoides epidural les puede ser realizada por vía interlaminar o transforaminal. Se considera que la vía transforaminal (124,125) es una mejor vía de administración de corticoides en el espacio epidural, ya que es esta zona en la que contacta la raíz con las sustancias inflamatorias. En muchos pacientes ancianos, dada la gran desestructuración anatómica que hay en la columna vertebral, y para prevenir complicaciones y dificultades técnicas, se suele preferir la administración de corticoides por vía caudal (126). En estos casos se debería introducir un catéter para que los corticoides alcancen el espacio epidural anterior, y la zona de mayor dolor. También se pueden utilizar catéteres radiopacos que facilitan la administración de corticoides en determinadas zonas espinales, así cómo intentan producir la lisis de ciertas cicatrices epidural es, procedimiento conocido como adhesiólisis o Epidurolisis (127–129). La principal indicación de los esteroides epidurales en pacientes ancianos suele ser la estenosis de canal con o sin claudicación neurógena. En cuanto a estudios de eficacia, hay tres estudios que indican resultados positivos en la reducción del dolor y mejora de la calidad de vida (120,131,132) y un único estudio con resultados negativos (133) (figuras 7 y 8).
Se han empleado también en ancianos: Estimulación Eléctrica Trans-cutánea (TENS), Acupuntura, Rehabilitación, Fisioterapia, Hipnosis, Meditación, Relajación, Biofeedback y Musicoterapia para reducir el dolor (134–136). También se ha empleado terapia cognitivo-conductual, aunque en los ancianos puede ser más complicada de utilizar (137). Ejercicios como caminar, natación o Tai-Chi pueden mejorar el dolor y la función motora (138–140).
ConclusionesAl aumentar la población de ancianos, el dolor se ha convertido en un desafío clínico cada vez más frecuente. La evaluación, el tratamiento y manejo de los pacientes mayores con dolor requiere una consideración especial. La evaluación puede ser particularmente difícil en este grupo poblacional, ya que hay mayor prevalencia de disfunción cognitiva. Además hay que tener en cuenta que la población anciana suele estar polimedicada y presentar importantes comorbilidades. También hay que tener en consideración los cambios fisiológicos y sociológicos que se asocian al envejecimiento y que pueden interferir con el adecuado tratamiento del dolor. Es por todo ello que la población anciana debe considerarse de manera especial a la hora de enfocar el manejo y tratamiento del dolor.
Los autores declaran no tener conflictos de interés, en relación a este artículo.