Los resultados favorables obtenidos con la cirugía bariátrica en el control de la diabetes tipo 2 en individuos con obesidad mórbida y la existencia de mecanismos de control metabólico independientes de la reducción de peso, han llevado a plantear la utilidad de diversos procedimientos quirúrgicos en pacientes con obesidad leve a moderada e incluso sobrepeso, con la intención de lograr un mejor control de la diabetes. Se define a la cirugía metabólica, como aquellos procedimientos quirúrgicos en individuos con índice de masa corporal <35kg/m2 con la intención de producir una mejoría en el control de la diabetes.
Reconociendo que la cirugía no cura la diabetes y que esta última es un continuo, el desafío para el equipo tratante del paciente con diabetes tipo 2 consiste en seleccionar la mejor herramienta médica y/o quirúrgica que produzca el beneficio metabólico deseado en un momento dado de la evolución de la enfermedad del paciente y con una relación riesgo-beneficio favorable.
Favorable results obtained with bariatric surgery in the management of type 2 diabetes in morbidly obese individuals, and the existence of weight loss-independent mechanisms of metabolic control have led to raise the utility of several surgical procedures in patients with mild to moderate obesity -or even overweight- aimed to improve diabetes control. Metabolic surgery could be defined as those surgical procedures in individuals with body mass index <35kg/m2 with the intention to improve diabetes control.
Accepting that surgery does not cure diabetes, and that the latter is a continuous, the medical team of the type 2 diabetic patient, is challenged to select the best medical and/or surgical treatment to produce the desired metabolic benefit in a given time of the evolution of the disease in the patient, with a favorable risk-benefit ratio.
En el Siglo XIX, estudios realizados en animales y el seguimiento de pacientes intervenidos quirúrgicamente debido a úlcera péptica, permitieron observar que las resecciones gástricas e intestinales extensas producían una reducción importante del peso corporal. Los procedimientos quirúrgicos orientados a producir una reducción de peso en individuos obesos, conocidos en su conjunto como “cirugía bariátrica” o “cirugía de obesidad” datan de hace más de 60 años. En los años 50 se desarrollaron técnicas malabsortivas tendientes a disminuir el área de absorción de nutrientes por medio de un cortocircuito o bypass de asas de intestino delgado, lo cual disminuye la incorporación de calorías independientemente de su ingesta. Más tarde, en los 60 y para potenciar el efecto malabsortivo, fueron asociadas técnicas restrictivas, las que mediante una reducción del volumen gástrico limitan la ingesta alimentaria y producen saciedad precoz. Buscando soluciones menos agresivas, a partir de la década de los 70 se desarrollaron técnicas puramente restrictivas1.
Muchos de estos procedimientos, ya sean malabsortivos, restrictivos, o combinados, están disponibles en la actualidad y presentan algunas diferencias en cuanto a la disminución de peso lograda, la evolución de las comorbilidades asociadas a la obesidad y la tasa de complicaciones, siendo por lo general las técnicas más eficaces en lograr la reducción de peso y la mejoría de la diabetes las de mayor riesgo quirúrgico. La derivación bilio-pancreática (técnica malabsortiva) produce un 72% de reducción del exceso de peso y un 98% de resolución de la diabetes tipo 2, con una mortalidad operatoria de un 1,1%. El bypass gástrico (técnica combinada) logra un 62% de reducción del exceso de peso y un 84% de resolución de la diabetes tipo 2, con una mortalidad operatoria de un 0,5%. La banda gástrica ajustable, por su parte, produce entre un 48 y 68% de reducción del exceso de peso y entre un 48 y 72% de resolución de la diabetes tipo 2, con una mortalidad operatoria de un 0,1%2.
RESULTADOS CLÍNICOS DE LA CIRUGÍA BARIÁTRICALas distintas técnicas de cirugía bariátrica pueden clasificarse como ha sido arriba descrito según el mecanismo de reducción de peso (restrictivas, malabsortivas y combinadas o mixtas). Otra clasificación es según el seguimiento a largo plazo que se tiene de ellas (técnicas establecidas versus técnicas nuevas o en desarrollo), y de las estructuras anatómicas intervenidas (técnicas gástricas, intestinales y gastro-intestinales). Si bien todas ellas logran en mayor o menor grado, una disminución del peso corporal y de las comorbilidades asociadas a la obesidad, la técnica más estudiada y considerada por muchos como el gold standard es el bypass gástrico.
El bypass gástrico puede lograr una reducción del peso superior al 30% al año de seguimiento, estabilizándose posteriormente entre un 25 y 30%.
Un estudio prospectivo y controlado realizado en Suecia, que incluyó a más de 4.000 sujetos con obesidad mórbida seguidos por casi 11 años, demostró una disminución en la mortalidad general de un 29% en el grupo operado en comparación con el grupo control3. En la misma cohorte de individuos se observó una disminución de la mortalidad por causa cardiovascular en un 53% y una disminución de los eventos cardiovasculares en un 33% en el grupo quirúrgico, en casi 15 años de seguimiento. En cuanto a las complicaciones crónicas de la diabetes, se observó una disminución de 56% en la incidencia de daño microangiopático y de un 32% de daño macroangiopático4. Aún más, la cirugía bariátrica ha demostrado una relación costo-efectividad favorable en el largo plazo en pacientes diabéticos.
Si bien, los resultados de la cirugía bariátrica en individuos con obesidad mórbida son alentadores en cuanto a la reducción de peso, mejoría de las comorbilidades, disminución de complicaciones crónicas y mortalidad a largo plazo y favorable relación costo-efectividad, estas intervenciones no están exentas de riesgo. Un seguimiento realizado en 272 centros de excelencia en los Estados Unidos que incluyó a más de 110 mil pacientes reportó una mortalidad hospitalaria de un 0,14%, una mortalidad operatoria a 30 días de un 0,29%, un 4,75% de readmisiones y un 2,15% de reintervenciones5. Por otro lado, es necesario tener en cuenta que pueden presentarse deficiencias de nutrientes posterior a la realización de las distintas intervenciones quirúrgicas. Estas deficiencias incluyen el hierro, tiamina, vitamina B12, folato, calcio, vitamina D, proteínas, vitaminas liposolubles y ácidos grasos esenciales. Considerando los beneficios y riesgos de la cirugía bariátrica en diabéticos, la Federación Internacional de Diabetes la considera como un tratamiento apropiado para individuos con índice de masa corporal (IMC) mayor o igual a 35kg/m2 cuando no ha sido posible el logro de las metas con el tratamiento médico, recomendando mayor investigación para IMC menores a 35kg/m2, donde su beneficio a largo plazo no ha sido establecido6.
PREDICTORES DE CONTROL DE LA DIABETES Y PREDICTORES DE RIESGO QUIRÚRGICOExisten varios predictores de éxito quirúrgico (Tabla 1). Como se mencionó más arriba, el tipo de técnica es uno de ellos, siendo mayor la tasa de resolución con procedimientos malabsortivos que con procedimientos puramente restrictivos. Otro predictor lo constituye la pérdida de peso post cirugía, asociándose las mayores pérdidas de peso a tasas más altas de resolución de la diabetes. Por último, la reserva beta-celular es también un factor predictor: a menor severidad de la hiperglicemia y a menor tiempo desde el diagnóstico de la diabetes es mejor la tasa de resolución7. Otros elementos de utilidad para evaluar la reserva betacelular son, además de la intensidad del tratamiento farmacológico y los niveles de péptido C en ayunas, la estimación del indicador HOMA-β, que estima el porcentaje de secreción de insulina y el índice de disposición, que estima la capacidad de la célula beta de compensar con hiperinsulinemia a la resistencia a la insulina8. Otro aspecto muy importante a tener en cuenta al hablar de control de la diabetes post cirugía es el tiempo de seguimiento de los pacientes, ya que independientemente de la técnica empleada los indicadores de control glicémico muestran un deterioro a mayor tiempo de seguimiento.
PREDICTORES DE RESOLUCIÓN DE LA DIABETES MELITUS TIPO 2 POST CIRUGÍA BARIÁTRICA Y METABÓLICA
| TÉCNICA QUIRÚRGICA |
| Malabsortiva |
| Restrictiva |
| Mixta |
| PÉRDIDA DE PESO Y MEJORÍA DE LA INSULINO-RESISTENCIA |
| RESERVA β CELULAR |
| Marcadores Clínicos |
| -Severidad de la hiperglicemia |
| -Tiempo de evolución desde el diagnóstico de la diabetes |
| -Intensidad del tratamiento farmacológico previo |
| Laboratorio: péptido C;, HOMA -beta, índice de disposición |
En relación con el riesgo de la cirugía se han definido ciertos factores asociados, tanto relacionados con el paciente como con el equipo quirúrgico. Los “pacientes de alto riesgo” son aquellos de avanzada edad, IMC muy elevado, género masculino, portadores de hipertensión arterial o apnea obstructiva del sueño, alto riesgo de embolia pulmonar y limitada movilidad física. Por su parte, los “factores quirúrgicos de alto riesgo” corresponden a la inexperiencia del cirujano en un determinado procedimiento, realización del procedimiento con baja frecuencia, procedimientos técnicamente complejos, procedimientos abiertos (comparados con procedimientos por vía laparoscópica), y cirugía revisional (procedimiento en un estómago y/o intestino previamente intervenidos)6.
MECANISMOS DE MEJORÍA METABÓLICA POST CIRUGÍAHa sido demostrado que una dieta hipocalórica extrema (600kcal diarias por 8 semanas) logra disminuir significativamente la producción hepática de glucosa basal, la glicemia de ayunas, el contenido de triglicéridos tanto hepáticos como pancreáticos y aumentar significativamente la primera fase de secreción de insulina. Sin embargo, tal restricción es infrecuente de observar en la práctica clínica habitual fuera del contexto de un protocolo de investigación. Las intervenciones no farmacológicas tendientes a reducir el peso y mejorar las comorbilidades asociadas a la obesidad logran habitualmente resultados tan solo parciales y transitorios. Aparte de los factores socioculturales que dificultan el cumplimiento de la dieta por los pacientes, debe considerarse que la hiperinsulinemia ejerce acciones anabólicas antilipolíticas y lipogénicas en el tejido adiposo visceral, dificultando la disminución del peso y de la circunferencia de cintura, indicador de adiposidad visceral. Los niveles del péptido tirosina (péptido YY o PYY), péptido con efecto anorexígeno secretado en íleon y colon, disminuyen en pacientes sometidos a dieta estricta luego de dos meses de seguimiento, lo que se asocia a un aumento en el nivel de apetito y menor nivel de saciedad en estos sujetos9.
Las distintas técnicas quirúrgicas, por su parte, producen un incremento en los niveles de PYY y una disminución en los niveles de ghrelina, péptido orexígeno secretado por las células P/D1 del fondo gástrico, favoreciendo de esta forma un menor apetito y mayor saciedad. Asimismo, distintos procedimientos de cirugía bariátrica incrementan lo que se conoce como efecto incretina, explicado en gran parte por la acción del péptido glucagón símil (GLP-1, por su acrónimo en inglés) y del péptido insulinotrópico dependiente de glucosa (GIP, por su acrónimo en inglés). La mayor liberación de GLP-1 desde las células L en el íleon luego de la ingesta alimentaria produce los siguientes efectos:
- 1.
Aumenta la biosíntesis y liberación de insulina por las células beta pancreáticas.
- 2.
Disminuye la liberación de glucagón por las células alfa pancreáticas.
- 3.
Mejora la captación de glucosa y la síntesis de glicógeno en el hígado y tejidos periféricos.
- 4.
Enlentece el vaciamiento gástrico.
- 5.
Produce una disminución del apetito.
- 6.
Aumento de la saciedad a nivel central. GIP, secretado desde las células K en el duodeno, estimula la secreción de insulina en respuesta al alimento y promueve la expansión de la masa de células beta. El bypass gástrico aumenta significativamente los niveles y la actividad de GLP-1 en individuos con obesidad mórbida con o sin diabetes. Otras técnicas, como la gastrectomía en manga y la adaptación digestiva también se han asociado a mayores niveles de GLP-1. Si bien los cambios post quirúrgicos observados en los niveles y acción de GIP son menos concluyentes, está ampliamente documentado que el mayor efecto incretina post cirugía bariátrica contribuye a un mejor control glicémico y metabólico en general.
La reducción de peso obtenida luego de la cirugía bariátrica es, posiblemente, el mecanismo más importante para lograr el control metabólico. El tejido adiposo visceral presenta una alta tasa de lipolisis, liberando grandes cantidades de ácidos grasos y citoquinas pro inflamatorias hacia el hígado y la circulación sistémica. Los ácidos grasos libres producen resistencia a la insulina en los tejidos efectores en un nivel post receptor y contribuyen a la apoptosis de las células beta pancreáticas, fenómeno conocido como lipotoxicidad.
La resistencia a la insulina se asocia con una elevación de la presión arterial y de los niveles de triglicéridos y con una reducción de los niveles de colesterol HDL, todos demostrados factores de riesgo cardiovascular.
Por otro lado, el flujo de ácidos grasos libres desde el tejido adiposo visceral hacia el hígado y la hiperinsulinemia compensatoria a nivel de la circulación portal que se observan en estados de balance energético positivo, promueven la esteatosis hepática.
Un estudio aleatorizado y controlado que comparó la banda gástrica ajustable por vía laparoscópica y el tratamiento convencional en diabéticos tipo 2 con IMC entre 30 y 40kg/m2, mostró una remisión de la diabetes significativamente mayor en el grupo quirúrgico (73% vs. 13%; P<0,001), en el cual se observó una mayor reducción del peso. Es importante destacar que la banda gástrica ajustable es una técnica puramente restrictiva, que limita la ingesta alimentaria y no produce modificación de las hormonas gastrointestinales. Sin embargo, la reducción de peso obtenida con esta técnica y la consecuente disminución de la lipotoxicidad se traduce en marcada mejoría de marcadores de riesgo cardiometabólico10.
RACIONAL Y RESULTADOS DE LA CIRUGÍA METABÓLICAConsiderando los evidentes beneficios de la reducción de peso per se mediante una menor lipotoxicidad y que ciertas técnicas quirúrgicas proporcionan cambios metabólicos que no se explican totalmente por sus efectos en el peso corporal (mecanismos independientes de la reducción de peso), el término “cirugía bariátrica/metabólica” ha alcanzado amplia aceptación. En 2014, el Primer Consenso de Cirugía Metabólica realizado en Chile definió de una manera pragmática este tipo de procedimientos como todas aquellas técnicas quirúrgicas realizadas en sujetos con IMC<35kg/m2 orientadas a lograr un mejor control de la diabetes tipo 2. En los últimos años ha sido posible el diseño de técnicas quirúrgicas orientadas a modificar cada uno de estos mecanismos en forma diferenciada. Numerosos grupos tanto en el extranjero como en nuestro país han realizado distintos tipos de procedimientos quirúrgicos y endoscópicos en sujetos con diabetes tipo 2 e IMC<35kg/m2 e incluso <30kg/m2, reportando una mejoría inicial en los parámetros de control metabólico.
Una revisión sobre distintas técnicas de cirugía metabólica para el tratamiento de la diabetes tipo 2 en individuos con IMC <35kg/m2 documentó resolución de la diabetes (definida como la no necesidad de medicamentos por al menos 6 meses) en el 89,1% de los pacientes con IMC entre 30 y 35kg/m2 y en el 81,8% de los pacientes con IMC ente 25 y 29,9kg/m211.
Luego de un año de seguimiento tras realizar una gastroenterostomía en Y-de-Roux en diabéticos tipo 2 e IMC<35kg/m2, se observó una disminución de la HbA1c de 8,02 a 5,59%, disminución de la glicemia en ayunas de 144 a 107mg/dL, disminución de la prevalencia de hígado graso de 74 a 23%, y disminución de la prevalencia de retinopatía diabética de 40 a 3%12.
Un estudio prospectivo de bypass gástrico en diabéticos tipo 2 e IMC<35kg/m2 alcanzó tasas de remisión de la diabetes (definida como HbA1c <6,5% sin necesidad de fármacos hipoglicemiantes) en el 88% de los sujetos seguidos a 6 años13.
En nuestra institución hemos realizado una experiencia inicial con el bypass duodenoyeyunal, técnica fundamentalmente metabólica, en pacientes diabéticos tipo 2 e IMC <30kg/m2. A los 18 meses de seguimiento se observó una reducción de la HbA1c de 8,3 a 6,7% y una reducción de la glicemia en ayunas de 163 a 131mg/dL con una menor necesidad de medicamentos14.
El empleo de la cirugía metabólica en diabéticos con IMC <30kg/m2 ha generado controversia, y aún cuando sus resultados han sido alentadores, no está exenta de riesgos, aparentemente mayores a los observados en pacientes con IMC>35 y debe ser considerada aún como experimental.
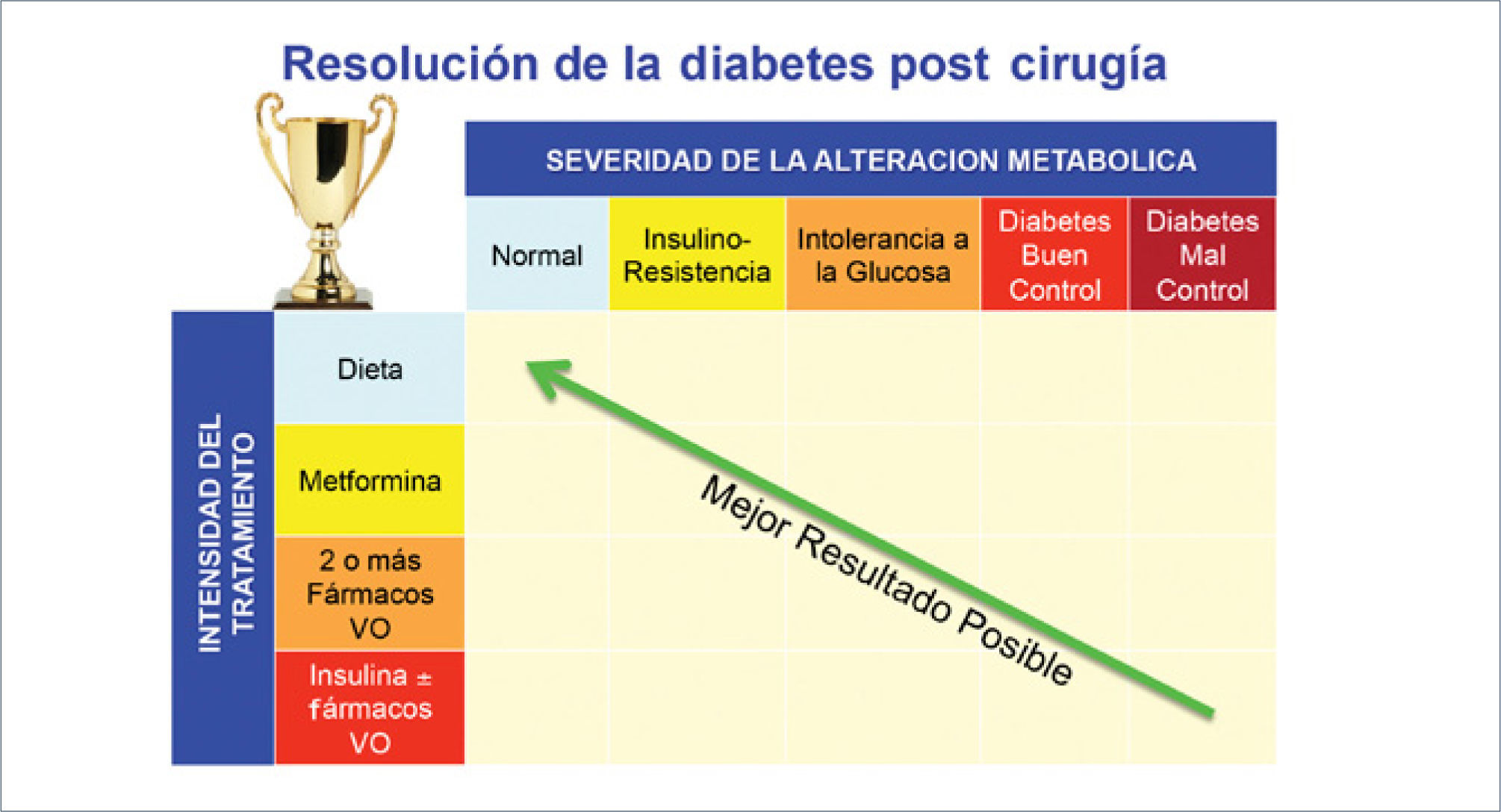
Teóricamente, el resultado ideal de la cirugía bariátrica/metabólica sería la normalización del estado metabólico sin necesidad de fármacos en un individuo con una diabetes previamente mal controlada con la utilización de insulina. Aún cuando este resultado rara vez se logra con las técnicas actualmente disponibles, la mejoría del control metabólico y de la hiperglicemia con un menor requerimiento de medicamentos puede ser considerado como un éxito de la cirugía (Figura 1).
DISTINTOS ESCENARIOS DE RESOLUCIÓN DE LA DIABETES POST CIRUGÍA METABÓLICA
El mejor resultado posible que se muestra en el cuadrante considera a un paciente con una diabetes tipo 2 mal controlada y requirente de insulina que luego del procedimiento quirúrgico logra la normalización de su estado metabólico sin necesidad de fármacos. Esta es la situación ideal. R. Lahsen, 2013.
Teniendo en cuenta que los alcances de la cirugía metabólica aún no han sido claramente establecidos, la Federación Internacional de Diabetes ha enunciado aspectos que requieren mayor investigación, los que se resumen en la Tabla 26.
RESUMEN DE RECOMENDACIONES DE LA FEDERACIÓN INTERNACIONAL DE DIABETES
| RECOMENDACIONES DE MAYOR INVESTIGACIÓN EN CIRUGÍA BARIÁTRICA |
| Criterios mejores que el Índice de Masa Corporal (IMC) |
| Beneficios de la cirugía en diabetes e IMC<35 kg/m2 |
| Evolución del deterioro de la célula β |
| Evolución de las complicaciones crónicas de la diabetes |
| Duración del beneficio de la cirugía |
| Mecanismos y marcadores (fenotipo) asociados con éxito quirúrgico y recurrencia de la diabetes |
| Complicaciones a largo plazo de la cirugía |
| Nuevas técnicas y dispositivos, estudios aleatorizados |
| Tratamiento de la diabetes post cirugía bariátrica y metabólica |
(Tomado de referencia 6).
No obstante lo anterior, existen ciertas áreas de certeza luego de casi una década del advenimiento de la cirugía metabólica, a la luz de la evidencia disponible y las recomendaciones de distintas organizaciones a nivel mundial:
- •
La cirugía metabólica no cura la diabetes, pero ha demostrado ser superior al tratamiento médico cuando ambas terapias han sido comparadas.
- •
El principal mecanismo de beneficio metabólico post cirugía es la reducción de peso. Mecanismos independientes de la reducción de peso, como el mayor efecto incretina y la modificación de enteropéptidos que intervienen en el apetito y la saciedad, parecen tener un rol secundario.
- •
Existen predictores de éxito quirúrgico, que tienen relación con el tipo de técnica quirúrgica, la pérdida de peso lograda con la cirugía y la reserva beta-celular. El paciente que presentará mejor respuesta a la cirugía es aquel paciente obeso, con una diabetes de corta evolución, y que es sometido a una técnica malabsortiva. La gran mayoría de los individuos con diabetes tipo 2, sin embargo, no cumplen con estos criterios.
- •
La tasa de mejoría de la diabetes post cirugía disminuye con los años de seguimiento.
- •
Considerando todo lo anterior y sumado a que la diabetes es un continuo, el desafío para el equipo tratante es identificar la mejor herramienta médica y/o quirúrgica que produzca el beneficio metabólico deseado en un momento dado de la evolución de la enfermedad en el paciente y con una relación riesgo-beneficio favorable.
Nos parece interesante plantear la utilidad que pudieran tener intervenciones farmacológicas con el fin de predecir el resultado de la cirugía metabólica en términos del control de la diabetes. En un estudio experimental en ratas alimentadas con una dieta alta en grasas por 8 semanas, se les administró exendina-4 (agonista del receptor de GLP-1) durante cuatro días, realizándoles posteriormente un test de tolerancia a la glucosa. De acuerdo con la respuesta a exendina-4 en reducción de peso y de niveles de glucosa en la curva de tolerancia, las ratas fueron clasificadas como respondedoras y no respondedoras y les fue realizado un bypass gástrico. En 130 días post cirugía ambos grupos de ratas lograron reducir su ingesta y su peso, pero solamente las respondedoras mejoraron su glicemia en ayunas y su tolerancia a la glucosa. La respuesta a GLP-1 pudiera ser un predictor de mejoría de la diabetes post cirugía15. En un estudio realizado en sujetos diabéticos tipo 2 requirentes de insulina la administración de agonistas del receptor de GLP-1 produjo una reducción de peso significativa, sin embargo la HbA1c disminuyó solamente en aquellos pacientes con autoanticuerpos negativos y péptido C mayor a 0,25nmol/L, mientras que esta disminución no se observó en aquellos con autoanticuerpos positivos y péptido C de 0,25nmol/L o menor16. Si bien pudiera ser una conclusión apresurada, la respuesta glicémica a agonistas del receptor de GLP-1 pudiera predecir el comportamiento de la cirugía metabólica en humanos.
Finalmente, consideramos importante que el médico diabetólogo no solamente se interiorice de los aspectos teóricos relacionados con la cirugía metabólica, sino que también participe en conjunto con el cirujano en la selección del paciente adecuado para cirugía, la elección de la técnica quirúrgica y el momento oportuno para realizar el procedimiento, además de realizar el seguimiento a largo plazo del paciente post cirugía metabólica17.
Los autores declaran no tener conflictos de interés, en relación a este artículo.