El síndrome metabólico es una de las patologías más comunes en los países en desarrollo; con uso de tratamientos farmacológicos permanentes, que si bien reducen la morbilidad, pueden llevar a efectos secundarios por su uso a largo plazo. Sin dejar de lado el enfoque preventivo mediante la intervención en las costumbres de los individuos que es el manejo convencional en la Medicina Occidental. Por su parte, la Medicina Tradicional China permite un abordaje terapéutico integral que involucra el uso de hierbas medicinales y acupuntura, además de ajustes en los hábitos de vida de los individuos con resultados altamente prometedores. Finalmente, la revisión de la bibliografía demuestra que el uso de estas alternativas terapéuticas permite la mejoría significativa en concentraciones séricas de colesterol, valores de azúcar, reducción de peso y disminución del uso de medicamentos convencionales.
The metabolic syndrome is one of the most common disease in developing countries, with use of permanent drug treatments which, although they reduce morbidity, may lead to side effects from long-term use; without neglecting the preventive approach through intervention in the habits of individuals, this being the conventional management in Western medicine. Chinese medicine for its part allows a comprehensive therapeutic approach which involves the use of medicinal herbs, acupuncture, as well as adjustments in the lyfestile habits of individuals with highly promising results. Review of the literature shows, finally, that the use of these alternatives allows the significant improvement in serum cholesterol levels, sugar levels, weight reduction and decrease in the use of conventional medicines.
En la actualidad el síndrome metabólico ocupa un lugar importante entre los síndromes con mayor incidencia en la población mundial. En varios países se considera un problema de salud pública, con una prevalencia descrita para 2009 entre el 34 y el 40% en regiones rurales (considerando a pacientes ya diagnosticados con hipertensión arterial)1; lo que lleva a pensar que en las zonas urbanas las cifras deben ser mayores. Si se analiza según el sexo, se observa que la prevalencia a partir de los 18 años es del 23% para varones y del 50% para mujeres2. Si se consideran las condiciones de vida, los valores deben ser mucho mayores: en especial por el inadecuado abordaje que se hace ante esta condición.
En Colombia —según la ENSIN (Encuesta Nacional de Situación Nutricional) de 2010— se establece que, de cada 2 colombianos, uno tiene sobrepeso; con una incidencia mayor de aumento en la circunferencia abdominal en mujeres que en varones, en edades entre los 18 y los 29 años. Lo anterior se debe a hábitos inadecuados de alimentación, con escasa ingesta de frutas y verduras. Sin embargo, se evidencia el aumento en la realización de actividad física en la mayoría de los casos con fines de transporte; lo que indirectamente influye en la reducción de peso3.
Dada la trascendencia e importancia de los trastornos metabólicos, es de gran utilidad considerar este síndrome desde la perspectiva de otros sistemas médicos complejos, como es el caso de la Medicina Tradicional China (MTC). Es sorprendente la baja prevalencia (cerca del 6% en pacientes con índice de masa corporal > 30)4 de estas alteraciones metabólicas en su población (en comparación con la población occidental); lo que puede atribuirse a sus adecuados hábitos alimenticios, la interpretación en sí misma de estas alteraciones y, sobre todo, el manejo integral que reciben que considera en primer lugar el uso de la herbolaria, la dieta y la acupuntura como pilares del tratamiento.
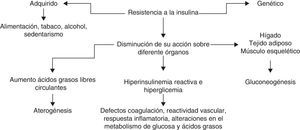
Visión de la Medicina OccidentalEl síndrome metabólico se considera básicamente un trastorno originado en la resistencia a la insulina que genera un estado proinflamatorio que, a su vez, lleva a una deficiencia de la acción de esta sobre la mayoría de los órganos en los que ejerce una importante acción. Además, esta alteración inicial puede asociarse a hiperinsulinismo, obesidad, hipertensión arterial y, finalmente, diabetes mellitus2. Se considera un cuadro multifactorial en el que se ven involucrados los malos hábitos alimenticios (con una alta ingesta de carbohidratos y grasas), el sedentarismo, el tabaquismo y el consumo de alcohol. Incluso se observa que existe cierto grado de predisposición genética detectada en ciertos pacientes.
Para entender la fisiopatología del síndrome metabólico, se debe considerar que el tejido adiposo, el hígado, el músculo estriado y el páncreas (en especial este último) intervienen en la regulación de las concentraciones de azúcar en sangre y el metabolismo de los ácidos grasos en el organismo. La falta de acción de la insulina, incluso a pesar de darse una adecuada interacción de la hormona con el receptor específico, se relaciona con daño en las vías de señalización intracelular. Estas involucran diversas proteínas que experimentan fosforilaciones y defosforilaciones sucesivas hasta llegar a activar proteínas reguladoras de la expresión de determinadas regiones del ADN. Una de estas regiones reguladas corresponde a aquella que codifica para la síntesis de proteínas constitutivas de los canales de glucosa (GLUT). La síntesis y la translocación de estas proteínas a la membrana celular determinan la capacidad de captación de glucosa por parte de la célula. La resistencia a la insulina es un fenómeno que se presenta predominantemente en el músculo esquelético y el hígado y que conlleva un incremento en las concentraciones de la hormona, en un intento por compensar la falta de acción de esta.
El exceso de insulina disponible en la economía afecta a otros órganos y tejidos que todavía conservan intactas sus vías de señalización intracelular. Así, por ejemplo, en el tejido adiposo la hiperinsulinemia inhibe la lipólisis e induce hipertrofia y exceso de acumulación de grasa visceral y subcutánea. Diversos mediadores proinflamatorios (leptina, galanina, adiponectina, etc.) pueden regular la resistencia a la insulina y desempeñan un papel crucial en la génesis de la obesidad, de la diabetes melitus tipo 2 y del riesgo cardiovascular derivado de estas 2 condiciones5 (fig. 1).
Tomado de Barrera et al2.
El riesgo cardiovascular relacionado con la resistencia a la insulina se asocia con enfermedad macrovascular. De hecho, el control de la glucemia plasmática que se asocia con una drástica reducción de la enfermedad microvascular renal y retiniana no modifica el riesgo cardiovascular. La enfermedad aterosclerótica se relaciona inicialmente con el daño endotelial de arterias elásticas y musculares, seguido por una fase de intensa proliferación (células musculares de fenotipo no contráctil, fibroblastos) y masiva acumulación subendotelial de lipoproteínas de baja densidad. Estos 2 últimos componentes fisiopatológicos se ven claramente fomentados por la hiperinsulinemia subyacente. Sin embargo, estudios recientes demuestran que un aumento en la realización de actividad física puede disminuir este proceso patológico mejorando la resistencia a la insulina a nivel vascular y disminuyendo los procesos ateroscleróticos, con una reducción significativa del riesgo cardiovascular en pacientes con trastornos metabólicos ya instaurados6.
El diagnóstico en la Medicina Occidental (MO) se hace de acuerdo a criterios que, para el caso de Colombia, desde 2005 corresponden a los emanados por la IDF (International Diabetes Federation). Entre estos criterios se incluye obesidad abdominal y al menos 2 de los siguientes: hipertensión arterial, hipertrigliceridemia, valores bajos de colesterol unido a lipoproteínas de alta densidad, glucemia anormalmente elevada en ayunas o intolerancia a la glucosa.
Una vez hecho el diagnóstico, se clasifica al paciente en una categoría de riesgo cardiovascular y se aborda desde la perspectiva inicial de modificación en el estilo de vida que incluye el mejoramiento de los hábitos alimenticios evitando el consumo de carbohidratos y grasas y la realización de actividad física según las características de cada individuo, así como la suspensión del tabaquismo y el consumo de alcohol. Finalmente, si las medidas previas no son suficientes, se inicia el manejo farmacológico considerando las alteraciones paraclínicas, con el uso de estatinas, fármacos hipoglucemiantes, antihipertensivos u otros (según el caso). Se considera que, al ser una categoría diagnóstica, permite la intervención en múltiples niveles para cada paciente.
En ocasiones, a pesar de presentar un abordaje inicialmente integral del síndrome metabólico por parte de la MO, no se consigue un resultado 100% satisfactorio; ya que se dejan de lado aspectos tan importantes como el estado emocional, social y familiar de los pacientes y ello impacta positiva o negativamente en el desarrollo de complicaciones1.
Visión de la Medicina Tradicional ChinaAunque la existencia de otros abordajes diagnósticos y terapéuticos resulta inútil y poco confiable para muchos médicos, es importante considerar la MTC como un sistema médico complejo que aborda diferentes dimensiones según su racionalidad7.
Su doctrina está fundamentada en el taoísmo, configurando conceptos de vital importancia como pueden ser el Qi, el Yin-Yang y la teoría de los 5 elementos; entendiendo el proceso de enfermedad como el desequilibrio de las energías, o cuando existen ciclos de control inadecuados en el organismo.
La morfología explica el funcionamiento corporal como la interacción entre los 3 tesoros (Xue-Sangre, Jinye-líquidos orgánicos) que influye en el funcionamiento de órganos específicos y en la circulación energética por los meridianos.
La dinámica vital se basa en la concepción del hombre como un todo gobernado por energía, generando equilibrio entre el Yin y el Yang y los 5 elementos; cuando no existen alteraciones entre estas constantes, el individuo presenta una capacidad importante de autorregulación con el fin de mantener un estado de salud adecuado.
El diagnóstico se basa en encontrar la raíz del desequilibrio energético que lleva a la enfermedad, contemplando los 8 principios además de los 4 métodos diagnósticos. Finalmente, el tratamiento consiste en restablecer el adecuado flujo de energía; para lo cual se cuenta con herramientas como la acupuntura, la materia médica, las recomendaciones nutricionales, el masaje, la meditación y los ejercicios terapéuticos6.
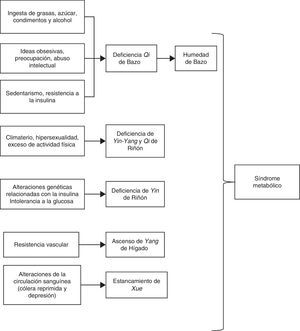
Considerando la racionalidad de la MTC según el Huang di Neijing, los síndromes equivalentes al trastorno metabólico son el resultado de la sobrealimentación; el síndrome XiaoKe (diabetes) por la deficiencia de Yin de Riñón, con calor y sequedad8, así como alteraciones a nivel de Hígado y Bazo.
Disfunción de BazoSe presenta generalmente como resultado del exceso de trabajo, dieta irregular, patologías asociadas por la sobredominancia del Hígado sobre el Bazo9. Lo anterior genera principalmente humedad que conduce a una acumulación de flema, que puede equipararse con la alteración del metabolismo lipídico. Se presenta con náuseas, sensación de plenitud en el pecho, lengua pálida y pulso vacío y se asocia con una dieta inadecuada en exceso y con horarios irregulares10.
Disfunción de RiñónSe debe a la insuficiencia del Yin. Se presenta una deficiencia de líquidos, lo que provoca boca seca de predominio nocturno, sed, estreñimiento y disminución en la diuresis además de coluria (síntomas presentes en la diabetes); manifestaciones como el calor en 5 corazones (palmas, plantas y tórax), diaforesis nocturna, lengua roja y pulso rápido. Lo anterior se da por la imposibilidad del Yin de Riñón para anclar el Qi durante la noche9.
En cuanto a su etiología, es importante considerar que es secundario a: procesos crónicos a nivel de Hígado, Corazón o Pulmón; exceso laboral; actividad sexual excesiva (la cual agota la esencia del Riñón), o tonificación del Yang de Riñón por medicación inadecuada10.
Disfunción de HígadoEs el órgano en el cual se ven mejor representadas las alteraciones producto de las emociones (en particular la cólera), además de la dieta (consumo de alimentos grasos y calientes) que conduce inevitablemente a un estancamiento del Qi de Hígado que se manifiesta por opresión en el pecho y suspiros. Secundario a esto, se presenta un ascenso del fuego de Hígado que lleva a un aumento en las cifras de presión arterial8,9 (fig. 2).
Tomado de Salazar Pineda8.
El tratamiento busca fortalecer el Yang y el Qi de Bazo; movilizar la energía del Hígado; eliminar la humedad y transformar la flema; tonificar el Yin de Riñón, y dispersar el fuego de Hígado para así fortalecer su Yin8. Es importante tener en cuenta que el tratamiento se debe individualizar cada paciente considerando los aspectos emocionales y culturales que puedan interferir en el proceso de mejoría.
La prevención también desempeña un papel muy importante en la MTC, dado que llevar una dieta adecuada permite disminuir el riesgo de alteraciones a nivel metabólico; además de la suspensión de hábitos como el alcohol, el tabaquismo y las relaciones sexuales en exceso, entre otros. Al ser la MTC una práctica milenaria de tan importante trascendencia (con desarrollo de estrategias terapéuticas múltiples durante su historia), se considerará únicamente la revisión de la acupuntura y la herbolaria para lograr una adecuada integración del manejo del síndrome metabólico.
AcupunturaLa acupuntura es una práctica que actualmente es objeto de múltiples estudios. Dados sus amplios resultados en cuadros tan prevalentes como la obesidad y la hiperglicemia, en varios países incluso se han implementado programas de tratamiento basados en acupuntura que permiten integrar esta práctica con otros manejos alopáticos11,12. En el caso del síndrome metabólico hay un número de puntos de acupuntura que se han visto cercanamente relacionados con el control de estas alteraciones, con mejoría en el contexto paraclínico y funcional de los pacientes13. Los puntos comúnmente usados son conocidos por sus propiedades sobre los órganos afectados (tabla 1).
Adaptada de Focks et al13
| Nombre | Nomenclatura | Función |
|---|---|---|
| Zusanli | E 36 | Tonifica energía de Bazo-Estómago, actúa sobre enfermedades de los 3 calentadores, regula la sangre y la energía, calma el Shen |
| Sanyinjiao | B 6 | Elimina humedad tonificando Bazo y Estómago, regula la micción, armoniza al calentador inferior |
| Qihai | Ren 6 | Tonifica el Qi original, fortalece los Riñones, armoniza la sangre y elimina la humedad |
| Taichong | H 3 | Extiende el Qi del Hígado, nutriendo su sangre y Yin, elimina el viento y dispersa el Yang de Hígado |
| Taixi | R 3 | Nutre el Yin de Riñón y despeja la deficiencia de calor, tonifica el Yang de Riñón, estabiliza el Qi de Riñón y de Pulmón |
| Fenglong | E 40 | Transforma la humedad y la flema, despeja la flema en el Pulmón y el Corazón, calma el Shen |
| Neiguan | PC 6 | Descongestiona el pecho, armoniza el Estómago, abre el meridiano |
| Hegu | IG 4 | Regula el Qi defensivo y la sudoración, alivia el dolor |
| Shenshu | V 23 | Fortalece los Riñones, nutre el Yin de Riñón, fortalece la parte inferior de la espalda |
| Yinlingquan | B 9 | Regula los puntos de agua, el Bazo, beneficioso para calentador inferior |
Entre los efectos de la acupuntura se encuentra la estimulación del sistema nervioso que impacta directamente sobre el páncreas y mejora la producción de insulina. Este estímulo puede hacerse con aguja, moxa, presión, masaje, o incluso con electricidad, dependiendo del objetivo terapéutico y de la gravedad de cada caso. Sin embargo —dado que no se cuenta con estandarización en el uso de los puntos ni en la modalidad de estimulación— hay disparidad entre los estudios, por lo que los resultados (aunque prometedores) en ocasiones no son del todo fiables14. A pesar de no contar con conceptos claros y uniformes sobre el uso de algunos puntos de acupuntura, se ha observado una mejoría considerable en las alteraciones cognitivas secundarias a procesos metabólicos crónicos. Se han realizado pruebas con electroestimulación en ratas, en sesiones de 20min 1 vez a la semana, de los puntos Zusanli (E 36) y Baihui (Du 20) y se observa una disminución en los valores de glucosa en sangre, por aumento en la secreción de insulina; así como aumento en la proliferación de neuroblastos y células diferenciadas en el hipocampo con disminución significativa de los síntomas neurológicos en la diabetes mellitus tipo 215. Las pruebas de electroacupuntura en humanos han mostrado resultados favorables, con reducción de las concentraciones de glucosa y reducción en la incidencia de complicaciones. Sin embargo, los hallazgos también son variables en pacientes con menor grado de cronicidad en la enfermedad respecto a los que presentan diabetes de forma crónica. En los pacientes con cuadros crónicos hay una alteración en la mielinización y, por ende, en la conducción del impulso nervioso. Esto podría entorpecer los resultados, aunque es indudable la notable reducción en la glucemia16.
Dado el resultado sorprendente que se ha evidenciado con el uso de la acupuntura respecto a la mejoría de los trastornos metabólicos, se ha realizado una investigación y comparación del uso de ciertos puntos de acupuntura frente a placebo y se ha encontrado que, en el 90% de los casos, la percepción de los pacientes que recibían placebo era completamente diferente en quienes recibieron acupuntura como tal. Lo anterior lleva a concluir que la presencia del Deqi es un marcador importante que permite evaluar la sensación en cada paciente, además de ser un indicador de la respuesta energética buscada en cada punto estimulado17.
Pero los esquemas terapéuticos no se basan únicamente en el uso de acupuntura: existen protocolos que integran la dieta, el ejercicio y la acupuntura. Se ha observado que solo con la práctica de ejercicio se obtiene una reducción considerable de los valores de colesterol y azúcar séricos; mientras que la dieta favorece, además de lo anterior, una reducción de peso y la mejoría de características físicas como la calidad de la piel y el pelo. Ahora bien, si a estas 2 herramientas se añade el uso de la acupuntura en los puntos adecuados, se puede conseguir el equilibrio energético que finalmente permite lograr en ciertos casos la remisión del síndrome metabólico con mejoría de la calidad de vida18.
Materia Médica ChinaEsta es una de las estrategias terapéuticas más utilizadas en la MTC, ya que permite una intervención directa sobre funciones corporales establecidas y alteradas que conducen al síndrome metabólico. Por este motivo, durante los últimos años ha crecido el interés por parte de los investigadores (no solo orientales, sino también occidentales) en el estudio y conocimiento de esta ayuda terapéutica con el fin de establecer los efectos exactos de las plantas medicinales sobre el funcionamiento del organismo. No obstante, dada la dificultad para su obtención de manera orgánica, el acceso a la mayoría de las plantas mencionadas a continuación supone un reto para una gran parte de los países en desarrollo19,20. Las plantas más comúnmente usadas son:
- 1.
Alismatis Rhizoma. Función diurética que permite la eliminación de la humedad, descarga de calor. Esto lleva a una disminución de la síntesis hepática de colesterol y al aumento de la actividad de las enzimas antioxidanes.
- 2.
Coptidis Rhizoma. Disipa calor, elimina humedad, eliminación de toxinas.
- 3.
Crataegi Fructus. Promueve la digestión y tonificación del estómago. Movilización del Qi. Eliminación de líquidos. Inhibe la actividad de las células tumorales a nivel del colon.
- 4.
Ginseng Radix y Rhizoma. Tonificación del Qi original. Mejora la inteligencia y el estado mental. Inhibición de la lipasa pancreática que lleva a disminución del apetito. Altera la expresión de ciertos receptores de lipoproteínas.
- 5.
Notoginseg Radix. Disipa la inflamación y disminuye el dolor. Inducción de síntesis de ácidos biliares a partir del colesterol, con aumento de la betaoxidación de fosfatasa alcalina a nivel hepático.
- 6.
Oryzae cum Monasco Semen. Fortalecimiento del Bazo para mejorarla digestión y procesamiento de alimentos. Disipación de estasis sanguínea.
- 7.
Puerariae Lobatae Radix. Eliminación de toxinas, reducción de la fiebre, activación de colaterales. Favorece la excreción de colesterol y ácidos biliares.
- 8.
Rhei Radix y Rhizoma. Relajación del intestino, eliminación de toxinas. Desbloqueo del meridiano, inhibición de HMG-CoA.
- 9.
Salviae Miltiorrhizae. Promover la circulación de la sangre. Efecto antioxidante para la prevención del daño endotelial. Inhibición de la oxidación de las lipoproteínas de baja densidad19.
Sin embargo —a pesar de lo efectivas y confiables que puedan llegar a ser las hierbas como parte del manejo integral— es muy importante reconocer que se producen interacciones con algunos medicamentos, lo que podría provocar la aparición de cuadros crónicos de patologías asociadas. En consecuencia, no se recomienda su uso de manera indiscriminada y siempre hay que considerar las condiciones de cada paciente19.
ConclusiónEl síndrome metabólico es en la actualidad uno de los trastornos que produce un alto impacto en los sistemas de salud y en quienes lo padecen. Aumenta las tasas de morbilidad y mortalidad a nivel mundial, con mayor evidencia en los países desarrollados (considerando las características demográficas y estilos de vida). En consecuencia, se han buscado múltiples maneras para combatirlo (en algunos casos sin mucho éxito) y vale la pena considerar el uso de la MTC como un coadyuvante para el manejo de estas alteraciones con el fin de dar un abordaje integral a los pacientes y para conseguir la reducción en el riesgo cardiovascular de estos.
Se debe recordar que, tanto para la MO como para la MTC, la prevención constituye una parte fundamental del tratamiento al considerar que la modificación de las condiciones de vida de los individuos impacta directamente en el desarrollo de las enfermedades, en especial las que se relacionan con hábitos poco saludables.
El objetivo de los proveedores de salud es proporcionar herramientas efectivas para el manejo del síndrome metabólico. En consecuencia, para obtener resultados satisfactorios que permitan a los pacientes ser partícipes de su tratamiento y mejorar la calidad de vida, se deberían integrar conceptos de las 2 corrientes médicas.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.