A 49 year old-man, without known previous diseases, who suffered an acute lung infection, is presented. He was a smoker and belonged to a high socioeconomic class. He suddenly presented high fever, dry cough and legs’ pain. Thorax X-ray and CT scan showed two excavated pneumonic infiltrates in the lower part of the right lung. He was treated with antibacterial antibiotics without clinical response. A transparietal fine needle lung biopsy was performed and the histopathology and cytological studies revealed an epithelioid granuloma with capsulated yeasts. Cryptococcus neoformans antigenemia was positive 1/128, and brain MR, as well as CSF studies, allowed to rule out a central nervous system compromise. The patient was successfully treated with itraconazole by oral route at a daily dose of 400mg during 6 months. Post-treatment thorax CT scan showed a thin walled lung cavity as a sequela.
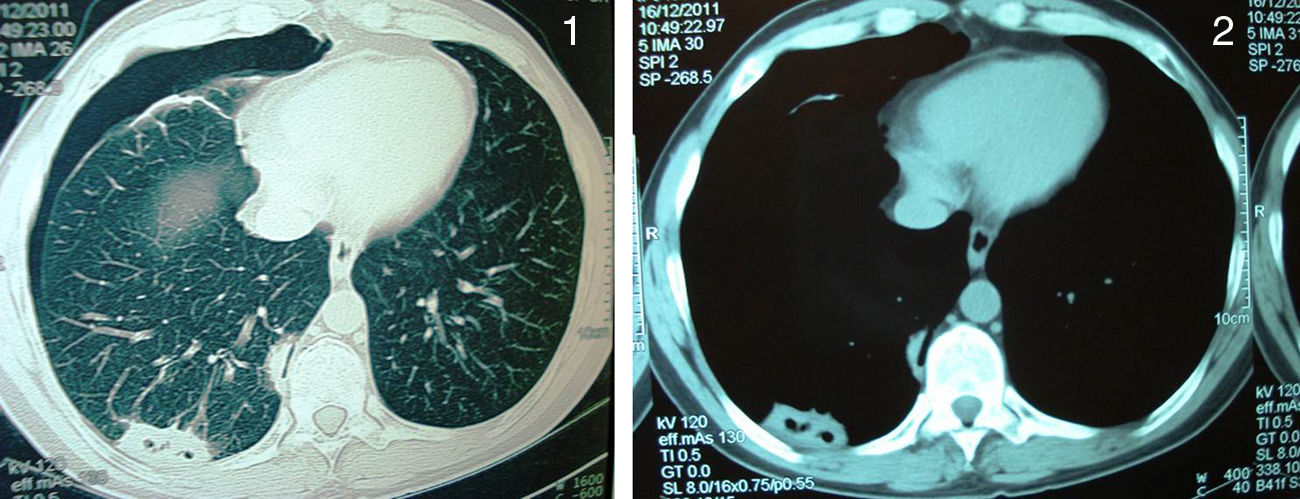
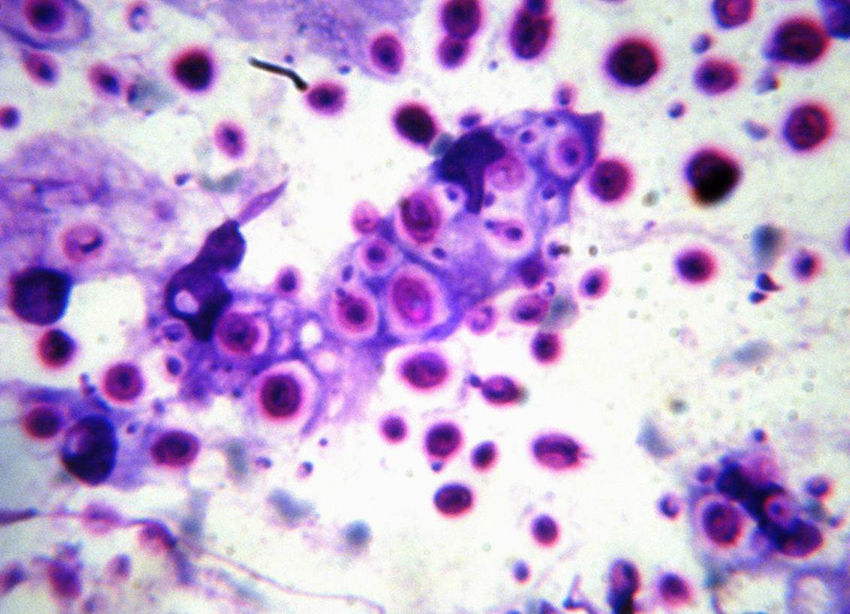
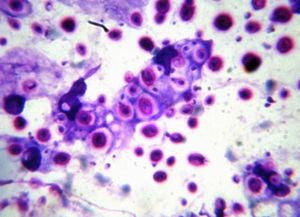
Paciente G.D.L. de 49 años de edad, sexo masculino. Sin antecedentes de enfermedades previas, vive en la zona norte de la ciudad de Buenos Aires, en vivienda urbana, con sanitarios completos. De nivel socioeconómico alto, es fumador de 10 cigarrillos diarios y bebedor moderado de bebidas alcohólicas. Refirió que el 2 de noviembre de 2011, después de realizar ejercicio físico (partido de tenis) notó un cansancio extremo, acompañado de dolor de piernas, tos no productiva y fiebre de 39°C. Se le suministraron analgésicos sin mejoría del cuadro clínico. Se le efectuó un primer estudio radiográfico de tórax, después del cual le informaron que tenía bronquitis y recibió amoxicilina-clavulánico durante una semana. Ante la ausencia de mejoría clínica consultó a un neumólogo que indicó nuevos estudios radiológicos y levofloxacina (750mg/día) durante una semana. En la nueva radiografía de tórax se observó un infiltrado heterogéneo de 4cm de diámetro en la base del pulmón derecho y otro de similar aspecto, más pequeño, en la zona parahiliar del mismo lado. Ante la falta de respuesta clínica al tratamiento antibiótico, el neumólogo indicó la realización de una biopsia transparietal con aguja fina para estudio histopatológico y citológico y solicitó una tomografía computarizada de alta resolución del tórax. En este estudio tomográfico se observó la existencia de una neumonía organizada en la zona posterolaterobasal del lóbulo inferior del pulmón derecho de 4cm de diámetro, con una zona central excavada pequeña y sin contenido intracavitario. En la región parahiliar del mismo lóbulo pulmonar se observó otro infiltrado neumónico de iguales características y de 2cm de diámetro. Otros hallazgos patológicos de este estudio fueron un enfisema centrolobulillar con predominio en los lóbulos superiores, signos de enfisema paraseptal, neumotórax parcial en la cara anterior del lóbulo inferior del pulmón derecho, tractos fibrosos pleuroparenquimatosos secuelares en ambos vértices pulmonares, pequeñas adenomegalias parahiliares derechas y subcariniales, y mínimas calcificaciones ateromatosas en la aorta torácica (figs. 1 y 2). El estudio de la biopsia pulmonar transparietal acusó la presencia de un granuloma epitelioide, con elementos levaduriformes intracelulares y extracelulares. Estos elementos fueron también observados en el estudio citológico (fig. 3). A la vista de estos hallazgos, el médico neumólogo derivó al paciente al Centro de Estudios Micológicos.
Examen físicoPaciente en buen estado general, decúbito activo indiferente, 1,85m de altura, 90kg de peso, lúcido y colaborador. Frecuencia cardíaca 85 latidos por minuto, frecuencia respiratoria 18 respiraciones por minuto, presión arterial 120-80mmHg. Temperatura axilar 38,5°C. Pese a que continuaba con tos seca, el examen semiológico de tórax no presentó anormalidades. El resto del examen físico no mostró datos patológicos.
Exámenes complementarios de laboratorioHematíes 4,6×106/μl, hematocrito 41%, leucocitos 11.000/μl (neutrófilos 66%, eosinófilos 3%, basófilos 2%, linfocitos 20% y monocitos 9%). Eritrosedimentación 30mm en la primera hora, glucemia 128mg/dl, uremia 35mg/dl, creatininemia 1,2mg/dl, colesterolemia 189mg/dl, triglicéridos 60mg/dl, bilirrubina total 0,50mg/dl, bilirrubina directa 0,2mg/dl, GPT 21U/l, GOT 25U/l, fosfatasa alcalina 65U/l, sodio en sangre 140mEq/l, potasio 4,5mEq/l y cloro 101mEq/l. Proteína C reactiva 7,5μg/ml. Orina pH 6, densidad 1.020, química y sedimento urinario normales. Electrocardiograma: ritmo sinusal con trazado normal.
Se solicitó una resonancia magnética nuclear de encéfalo, que no reveló hallazgos patológicos. Se le efectuó una punción lumbar para estudiar el LCR y este presentó proteínas 0,32g/l, glucosa 60mg/dl y células 1/μl (100% linfocitos). Se efectuaron pruebas para la búsqueda de antígenos fúngicos y anticuerpos contra hongos patógenos, en suero y LCR, se realizó el estudio micológico de este último fluido y se solicitaron nuevas tinciones de la biopsia pulmonar.
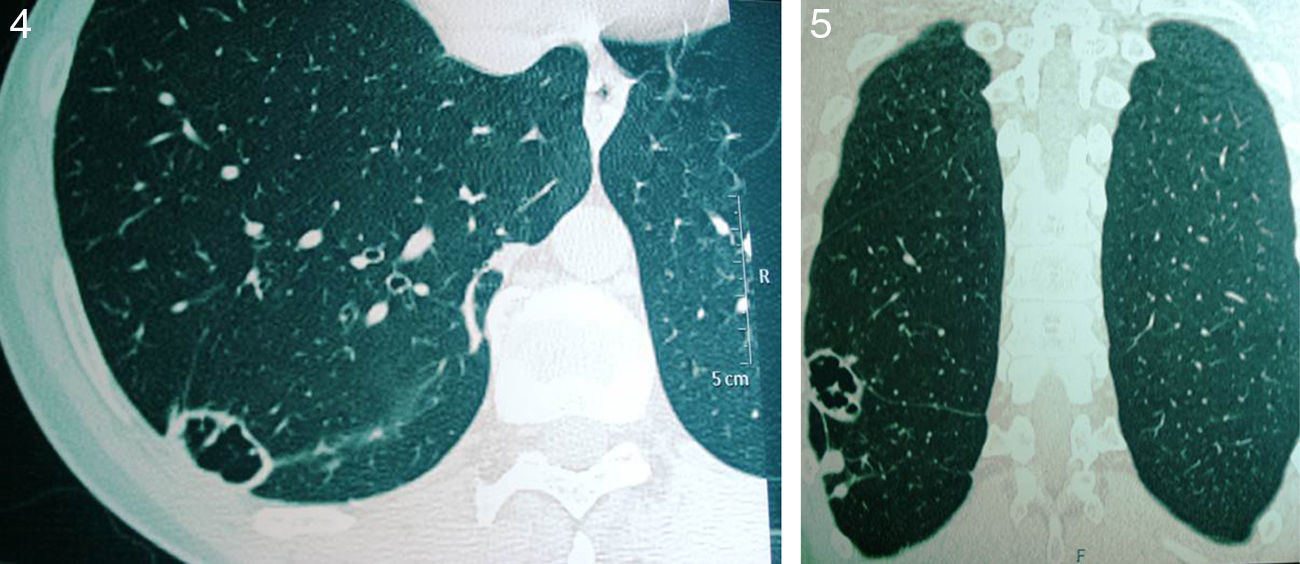
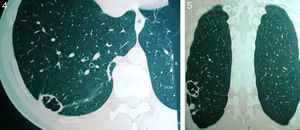
En base a los resultados aportados por estas pruebas se decidió instaurar un tratamiento por vía oral durante 6 meses. Finalizado el mismo, el paciente estaba asintomático, afebril, sin tos, la eritrosedimentación era de 2mm en la primera hora, la proteína C reactiva descendió a 0,5μg/ml, el recuento de leucocitos totales bajó a 5.900/μl y las lesiones pulmonares mejoraron significativamente, si bien dejaron secuelas cavitarias en los 2 infiltrados neumónicos (figs. 4 y 5). Hacia el final del tratamiento presentó un episodio agudo de hipopotasemia, con astenia extrema, dolores musculares y precordialgia. Este fue controlado con la administración intravenosa de potasio y no se volvió a repetir.
Preguntas- 1.
De acuerdo con el aspecto microscópico del estudio citológico de la biopsia pulmonar, ¿qué micosis considera Ud. más probable?
- 2.
¿Por qué razón se solicitaron estudios por imágenes del encéfalo y estudios físico-químicos, citológicos y micológicos de LCR en un paciente sin síntomas ni signos neurológicos?
- 3.
¿Qué forma clínica de esta micosis presentó el paciente?
- 4.
¿Cómo explica la presentación de esta infección fúngica en un huésped aparentemente inmunocompetente?
- 5.
¿Qué pruebas para la valoración de antígenos y anticuerpos fúngicos se pidieron y qué tinción especial se habrá solicitado en los cortes histopatológicos?
- 6.
¿Cuál habrá sido el tratamiento oral indicado y las dosis empleadas? ¿Por qué razón no se prescribió anfotericina B? ¿Cuál supone Ud. que fue la causa del episodio agudo de hipopotasemia?
- 1.
Los elementos levaduriformes que se visualizan en la microfotografía del estudio citológico, teñido con el colorante Wright, son esféricos u ovales, de 8 a 12μm de diámetro, presentan un solo brote, que se une a la célula madre por un pedículo estrecho, la pared celular es de doble contorno y posee un halo claro alrededor de estas estructuras. Estas características morfológicas hicieron pensar en levaduras del género Cryptococcus. Blastomyces dermatitidis produce levaduras de iguales dimensiones, pero no suele presentar un halo claro alrededor y la célula madre se une al blastoconidio por un pedículo ancho con un septo transversal. Histoplasma capsulatum presenta levaduras más pequeñas, ovales, sin halo y con una tinción polar característica. Por lo tanto, desde un primer momento se buscó confirmar el diagnóstico de criptococosis. El paciente no tenía expectoración espontánea y presentaba un neumotórax secundario a la punción-biopsia, por este motivo se recurrió a técnicas indirectas de diagnóstico, mediante la detección de anticuerpos y antígenos fúngicos. También se solicitó la realización de nuevos cortes histológicos con tinciones especiales para Cryptococcus spp.7.
- 2.
Estos estudios fueron pedidos para descartar un compromiso asintomático del sistema nervioso central, hecho frecuente en la criptococosis. Estos mostraron que el enfermo no presentaba alteraciones del LCR, la resonancia magnética nuclear no mostró hallazgos patológicos y el examen micológico del LCR, así como la determinación de antigenorraquia fueron negativos6.
- 3.
Los estudios realizados a este enfermo llevaron al diagnóstico de una criptococosis pulmonar sin diseminación a otros órganos.
- 4.
La criptococosis pulmonar puede presentarse en huéspedes inmunocompetentes. De hecho, esta forma clínica ha sido la más común en infecciones por Cryptococcus gattii en las epidemias de la última década4,5. En este caso, al no haber aislado el microorganismo en los cultivos, no podemos afirmar que se trate de una infección pulmonar por Cryptococcus gattii, pero este hongo es endémico en la República Argentina1. También en las epidemias recientes se destacó la importancia de las enfermedades pulmonares previas como factor predisponente5. Este enfermo presentaba un enfisema pulmonar moderado, asintomático, y signos de fibrosis residual de una afección pulmonar anterior. También presentó una ligera hiperglucemia y sería necesario estudiar su posible diabetes.
- 5.
Se efectuaron pruebas de inmunodifusión y contrainmunoelectroforesis con histoplasmina, cuyos resultados fueron negativos. Se realizó también una titulación de antígeno capsular de Cryptococcus neoformans en suero mediante prueba de aglutinación de látex con anticuerpos policlonales de conejo (IMMY, Immunomycologics Inc., Norman Ok, EE. UU.), cuyo resultado fue positivo, con un título de 1/128. Finalizado el tratamiento, esta prueba fue positiva solo con suero puro.
La tinción especial solicitada fue mucicarmín de Mayer, que fue positiva; se observó la cápsula en color rojo, con el típico aspecto estrellado producido por la retracción de la cápsula con el formol. También podría haberse usado el Alcian blue.
- 6.
Se recetó itraconazol a razón de 600mg/día, los 3 primeros días de tratamiento, y luego se continuó con 400mg/día, divididos en 2 dosis, después del almuerzo y cena, durante 6 meses. Se prefirió el itraconazol al fluconazol por la mayor eficacia del primero en las lesiones pulmonares2 y la ausencia de compromiso neurológico. No se consideró el uso de la anfotericina B porque el paciente estaba en buen estado general y se prefirió un tratamiento oral y ambulatorio. Aunque la causa de la hipopotasemia está aún en estudio, es probable que se trate de un efecto colateral poco frecuente del itraconazol.3