La atención urgente en atención primaria es un ámbito clave del sistema sanitario, señalándose como un estresor importante el estar expuestos a recibir reclamaciones por responsabilidad profesional. El objetivo fue analizar las reclamaciones por responsabilidad profesional en la asistencia urgente de especialistas en medicina familiar y comunitaria y sus principales características en nuestro entorno.
MétodosAnálisis descriptivo/retrospectivo de las reclamaciones contra especialistas de medicina familiar y comunitaria entre 1986 y 2015.
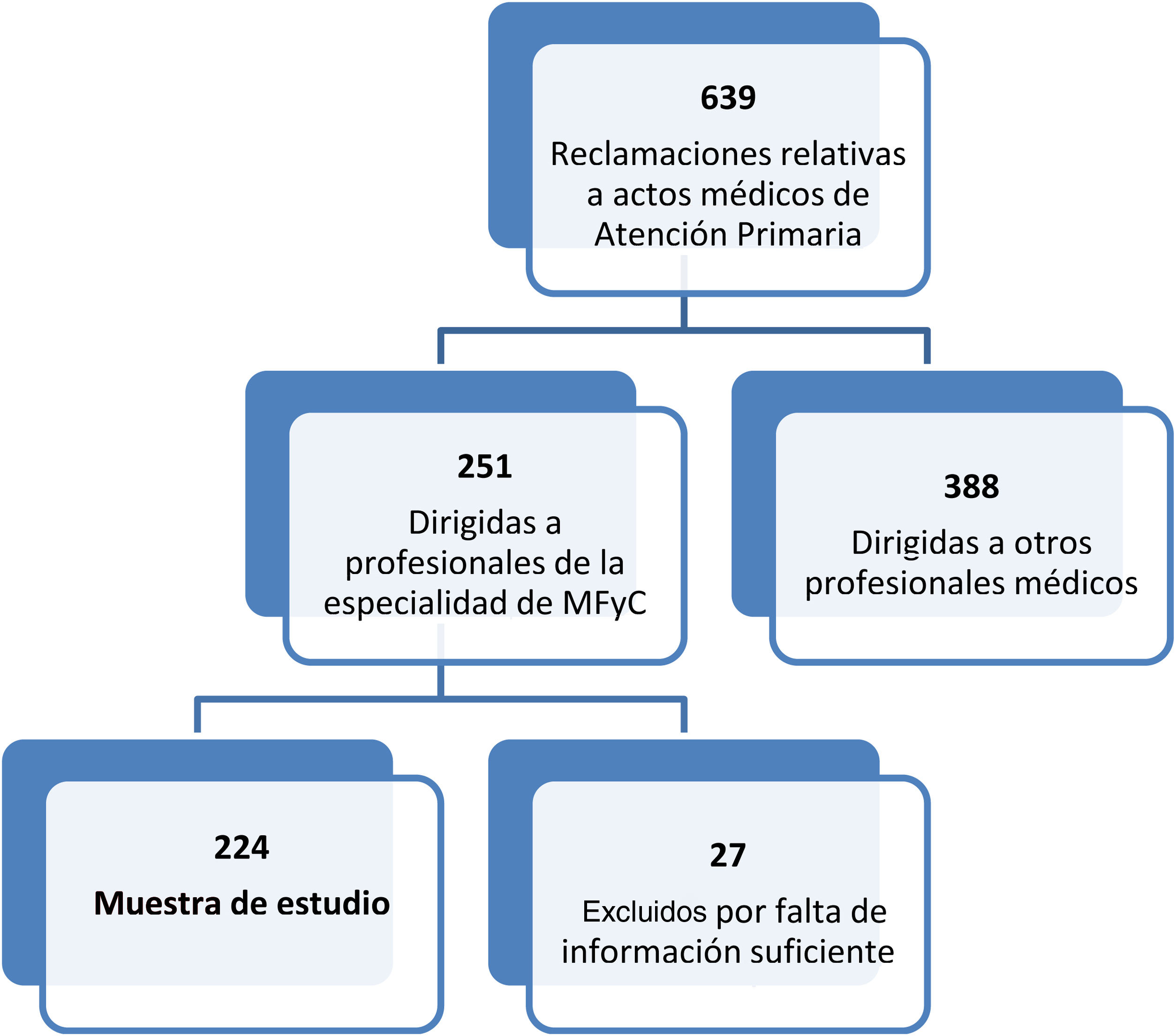
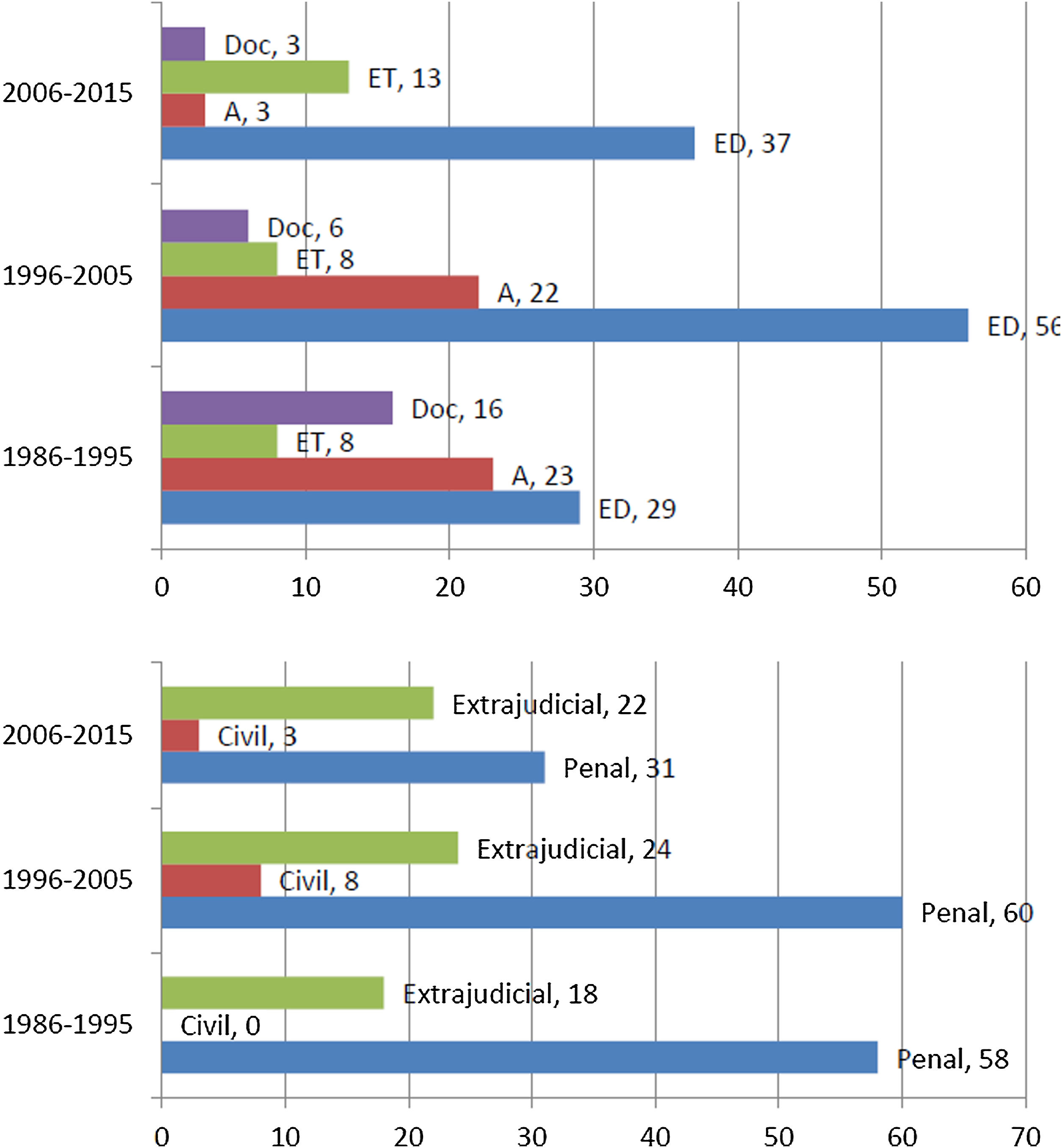
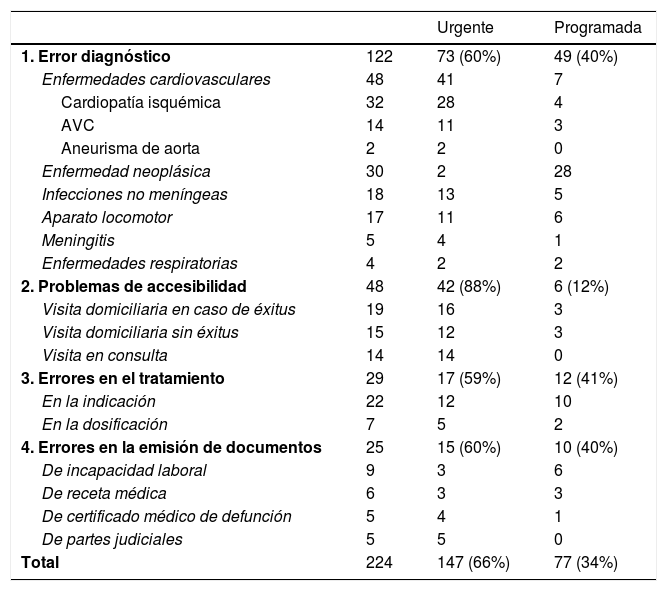
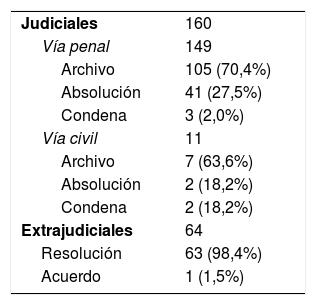
ResultadosSe analizaron 224 reclamaciones, todas ellas resueltas, motivadas por error o retraso diagnóstico (122-54,5%), problemas de accesibilidad en la atención médica (48-21,4%), errores en el tratamiento (29-12,9%) y errores en la emisión de documentos (25-11,1%). En 147 (65,6%) se trataba de asistencia urgente y en 77 (34,3%) programada. La vía de interposición fue judicial en el 71,4%. En 6 casos (2,6%) la resolución implicó una indemnización, tratándose de 3 casos de asistencia urgente y 3 de programada.
ConclusiónSe confirma el riesgo muy bajo de reclamación y de indemnización, no habiéndose hallado diferencias entre asistencia urgente y programada. Debe insistirse en aspectos de seguridad clínica, enfatizando en el error diagnóstico.
Urgent assistance in primary care is a key area of the health system, being as an important stressor to be claimed for professional liability. The objective was to analyze the professional liability in primary care emergencies of specialists of family and community medicine and their main characteristics in our environment.
MethodsRetrospective descriptive analysis of claims against General Practitioners between 1986 to 2015 was performed.
Results224 claims, all resolved, were analyzed, due to error or diagnostic delay (122-54.5%), accessibility problems in medical care (48-21.4%), treatment errors (29-12.9%) and errors in the issuance of documents (25-11.1%). In 147 (65.6%) it was urgent assistance and in 77 (34.3%) scheduled. The way of interposition was judicial in 71.4%. In 6 cases (2.6%) the resolution involved compensation in 3 cases of urgent assistance and 3 of scheduled.
ConclusionThe very low risk of claim and compensation payment is confirmed, with no differences found between urgent and scheduled assistance. Clinical safety aspects should be emphasized, especially in the diagnostic error.