La fractura de cadera del anciano se asocia con elevada comorbilidad, por lo que requiere un enfoque integral y multidisciplinar.
ObjetivoEvaluar el efecto de una intervención de mejora de calidad en la detección y tratamiento de complicaciones del anciano que ingresa por fractura de cadera.
Material y métodosEstudio comparativo entre dos cohortes de pacientes ingresados por fractura de cadera antes (2010) y después de instaurar una vía clínica (2013). La intervención consistió en la implantación de protocolos para el manejo de los problemas más prevalentes, según la evidencia científica actual y se evaluó el grado de cumplimiento de las medidas implementadas.
ResultadosLas características de los pacientes ingresados por fractura de cadera en 2010 (216 pacientes) y 2013 (196 pacientes) fueron similares en edad, sexo, índice de Barthel e índice de Charlson abreviado, aunque con mayor número de comorbilidades en el 2013. Tras la implantación de los protocolos, se incrementó la detección de delirium, desnutrición, anemia y trastornos electrolíticos, aumentando la prescripción de hierro por vía intravenosa (en un 24%) y de tratamiento para la osteoporosis (61,3%).
La estancia media se redujo un 45,3% y la demora quirúrgica un 29,4%, consiguiéndose una mejor eficiencia funcional.
ConclusiónLa aplicación de una vía clínica en el proceso asistencial del paciente geriátrico con fractura de cadera es útil no solo para detectar y tratar de forma precoz las complicaciones sino también para reducir la estancia prequirúrgica y global, todo ello sin repercusión negativa en el aspecto clínico y funcional.
Hip fracture in the elderly often occurs in patients with high co-morbidity. Effective management requires a comprehensive and multidisciplinary approach.
PurposeTo evaluate the effect of a quality improvement intervention in the detection and treatment of complications in elderly patients admitted for hip fracture.
Material and methodsA comparative study was conducted between two groups of patients admitted for hip fracture prior to 2010, and after a quality improvement intervention in 2013. The intervention consisted of implementing improved multidisciplinary measures in accordance with recent scientific evidence. The degree of compliance of the implemented measures was quantified.
ResultsPatients admitted due to hip fracture in 2010 (216 patients) and 2013 (196 patients) were similar in age, sex, Barthel Index, and a reduced Charlson Index, although there were more comorbidities in 2013. After implementation of the protocols, the detection of delirium, malnutrition, anemia, and electrolyte disturbances increased. A larger number of patients in 2013 were precribed intravenous iron (24% more) and osteoporosis treatment (61.3% more).
The average stay was reduced by 45.3% and surgical delay by 29.4%, achieving better functional efficiency.
ConclusionThe implementation of a clinical pathway in geriatric patients with hip fracture is useful to detect and treat complications at an early stage, and to reduce pre-operative and overall stay, all without a negative clinical or functional impact.
La fractura de cadera es una entidad común en la población anciana con implicaciones potencialmente graves en cuanto a morbimortalidad. Más del 85% de las fracturas de cadera ocurren en mayores de 65 años1. La incidencia de fractura de cadera en España sigue una línea ascendente, con 50.000-60.000 casos/año2 y se estima que se duplicará en el año 20503. La mortalidad al año de la fractura de cadera en el anciano está en torno al 30%, con una recuperación de la capacidad funcional previa en menos del 50% de los casos3–5.
El número de complicaciones registradas durante el ingreso es muy variable, con una frecuencia que oscila entre 15 y 30% de los pacientes6. Esta variabilidad probablemente se deba a la ausencia de una categorización uniforme del concepto de complicación. Existe controversia sobre el efecto de la colaboración ortogeriátrica ante este problema, publicándose desde una reducción de complicaciones7–9, hasta mayor detección de las mismas10–12. El objetivo de este estudio es evaluar la utilidad de la implantación de una intervención de mejora de calidad en la detección y tratamiento de problemas en el paciente geriátrico que ingresa por fractura de cadera por fragilidad.
Material y métodoSe diseñó un estudio comparativo, longitudinal, analítico y de seguimiento de la prevalencia. Se trata de un estudio de intervención cuasi experimental (antes y después) en el que se comparan dos grupos de pacientes: los de 2010, considerados grupo control y los de 2013, sometidos a una intervención de mejora de calidad, son el grupo de estudio. Se incluyeron pacientes hospitalizados por fractura de cadera por fragilidad, con edad mayor o igual a 75 años y se excluyeron aquellos con fracturas patológicas, periprotésicas o por traumatismo de alta energía y enfermos terminales.
Se incluyen un total de 412 sujetos a estudio, 216 pacientes se analizaron como grupo control y 196 constituyeron durante el año 2013 el grupo intervención.
Como fuentes de información se utilizaron la historia clínica del paciente, el sistema de información de actividad hospitalaria y el conjunto mínimo básico de datos. La historia clínica electrónica está constituida por el informe de Urgencias, informe de Anestesia e informes de alta de Enfermería, Geriatría y Traumatología, así como los evolutivos.
Las variables recogidas abarcaron información epidemiológica, clínica, funcional, situación social, grado de dependencia, eficiencia funcional y terapia farmacológica al ingreso y al alta. Así mismo se registró la existencia de retraso quirúrgico, complicaciones, mortalidad intrahospitalaria y el cambio de ubicación al alta. Los datos clínicos sobre complicaciones ocurridas durante el ingreso son recogidos de los diagnósticos realizados por Traumatología o Geriatría y descritos en la historia clínica (evolutivos e informes). Los investigadores no se plantean si los diagnósticos recogidos son correctos ni hacen búsqueda activa de nuevos diagnósticos en base a observación o resultados de pruebas.
Los datos se recopilaron en un cuestionario generado para tal fin por dos de los investigadores (traumatólogo y geriatra).
Se estudiaron las medias y desviación estándar para las variables cuantitativas y de proporciones para las cualitativas. El análisis bivariado permitió comparar ambos grupos. Para conocer el patrón de relación entre las variables se utilizaron los test de la t de Student y la prueba de la χ2 (Chi cuadrado) con corrección de Yates en caso necesario. La fuerza y precisión de la asociación se calculó mediante la «odds ratio» y su intervalo de confianza del 95%.
El análisis se realizó mediante la aplicación SPSS® versión 15.0 (SPSS Inc, Chicago IL), asumiéndose la existencia de diferencias estadísticamente significativas con un error alfa<0,05.
Durante el año 2011, se constituyó un equipo multidisciplinar liderado por Geriatría y Traumatología y formado además por profesionales relacionados con la asistencia del paciente anciano con fractura de cadera: Anestesiología, Urgencias, Hematología y personal de Enfermería de las unidades asistenciales implicadas. De acuerdo a la evidencia científica13 y a los recursos disponibles en el centro, se acordó y documentó la estrategia de mejora14. A lo largo de 2012 se difundió al resto de profesionales implicados iniciando su implementación en 2013. Posteriormente se evaluó el grado de cumplimiento de cada una de las actividades planteadas en el grupo de intervención.
El plan de mejora de calidad abarca los siguientes aspectos:
- 1.
Tromboprofilaxis. En 2010 no se individualizaba la dosis de heparina. En 2013 se pauta heparina de bajo peso molecular al ingreso, salvo si la cirugía tiene lugar antes de 24 horas. Se suspende 12 horas antes de la intervención y se reintroduce 12 horas después. Se ajusta la dosis de heparina en pacientes con insuficiencia renal y en los anticoagulados con alto riesgo trombótico, en cuyo caso se suspende la heparina 24 horas antes de la cirugía.
- 2.
Manejo del paciente antiagregado/anticoagulado. En 2010 los tiempos de espera hasta la cirugía en antiagregados eran superiores (hasta 7 días en los tratados con ácido acetilsalicílico) y no se utilizaba vitamina K para revertir el efecto anticoagulante. En 2013 se reduce la estancia preoperatoria en antiagregados, no precisando demora quirúrgica en caso del ácido acetilsalicílico, 5 días para clopidogrel y entre 2-3 días para los nuevos anticoagulantes según la función renal. Se emplea vitamina K para revertir el efecto del acenocumarol.
- 3.
Analgesia. En 2010 cada cirujano elegía el analgésico que pautaba sin seguir ningún protocolo y no se medía el efecto. En 2013 se instaura un protocolo que alterna paracetamol y metamizol parenteral en el preoperatorio y en el primer día del postoperatorio, utilizando posteriormente la vía oral. Si existe mal control del dolor se utiliza tramadol o cloruro mórfico 2-3mg subcutáneo. Enfermería pasa una escala descriptiva de dolor y lo registra por turno.
- 4.
Profilaxis antibiótica. En 2010 la profilaxis antibiótica variaba desde uno a 5 días dependiendo del cirujano. En 2013 se decide dosis única por vía intravenosa preintervención de cefazolina, 2 gramos, y en caso de alergia, vancomicina 1 gramo.
- 5.
Delirium. En 2010 no se registraba por turno la presencia de delirium ni había protocolo de tratamiento. En 2013, con la atención multidisciplinar y la intervención de geriatría en la prevención y tratamiento de complicaciones se pretende reducir la incidencia de delirium. En caso de demencia diagnosticada o delirium al ingreso se pauta tratamiento preferiblemente por vía oral con risperidona 0,5mg/12 horas y 0,5-1mg si aparece agitación. En ausencia de demencia y delirium al ingreso, risperidona 0,5-1mg en caso de agitación. Ante la persistencia del cuadro administrar ½ ampolla de haloperidol por vía subcutánea. En la gráfica de enfermería, queda registrado por turno la presencia de delirium.
- 6.
Anemia. En 2010 la decisión de transfundir correspondía a cada cirujano. En 2013 se protocoliza, transfundiendo con Hb<8 g/dl y desestimándolo con Hb>10 g/dl. Con cifras de Hb entre 8 y 10 g/dl se pauta hierro sacarosa 200mg por vía intravenosa 3 veces por semana (de 600 a 1000mg en total) excepto en caso de insuficiencia cardíaca, respiratoria o isquemia cerebral, en cuyo caso se transfunde.
- 7.
Desnutrición. No había screening para detección de desnutrición en 2010. En 2013 el personal auxiliar y/o familia registra en un documento elaborado y colocado en la cabecera de la cama, la ingesta de cada comida. Enfermería y geriatría hacen screening de desnutrición mediante NRS 2002 y se prescriben suplementos proteicos si es preciso.
- 8.
Rehabilitación. Si es posible, se procede a la sedestación en las primeras 24 horas del postoperatorio y se inicia la bipedestación entre las 36 y 48 horas. Progresivamente, según la tolerancia del paciente se procede a la reeducación de la marcha con ayuda del Servicio de Rehabilitación.
- 9.
Atención multidisciplinar. En 2013 se instaura una forma de trabajo mejor coordinada, con pase de visita conjunto entre Traumatología, Geriatría y Enfermería y responsabilidad compartida de estos profesionales sobre el paciente. Se mantienen reuniones periódicas formales con Anestesia, Rehabilitación y Trabajo Social. Se evalúa el riesgo social de todos los pacientes y el riesgo anestésico y potencial rehabilitador de todos los pacientes intervenidos.
- 10.
Oxigenoterapia. El plan de mejora incluye protocolizar la indicación de oxigenoterapia, utilizando gafas nasales a 2 litros por minuto durante las primeras 48 horas postoperatorias y si la saturación de oxígeno es menor del 90%.
- 11.
En 2013 se decide dar prioridad quirúrgica a los ancianos con fractura de cadera procurando llevar a cabo la cirugía en las primeras horas desde la lesión.
- 12.
En 2010 cada cirujano decide si tratar la osteoporosis tras la fractura. En 2013 se elabora un protocolo para que en todos los casos se evalúe el riesgo-beneficio del tratamiento para la osteoporosis como prevención terciaria de la osteoporosis y secundaria de fracturas.
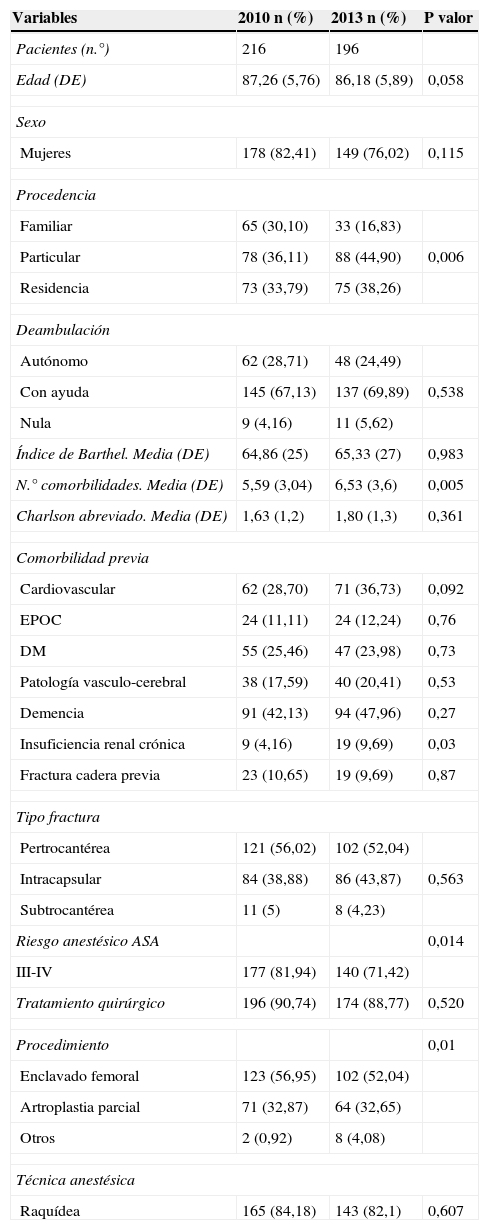
No se registraron diferencias estadísticamente significativas entre grupos en cuanto a las características epidemiológicas basales por lo que ambos grupos son comparables (tabla 1).
Características epidemiológicas, clínicas y funcionales basales
| Variables | 2010 n (%) | 2013 n (%) | P valor |
|---|---|---|---|
| Pacientes (n.°) | 216 | 196 | |
| Edad (DE) | 87,26 (5,76) | 86,18 (5,89) | 0,058 |
| Sexo | |||
| Mujeres | 178 (82,41) | 149 (76,02) | 0,115 |
| Procedencia | |||
| Familiar | 65 (30,10) | 33 (16,83) | |
| Particular | 78 (36,11) | 88 (44,90) | 0,006 |
| Residencia | 73 (33,79) | 75 (38,26) | |
| Deambulación | |||
| Autónomo | 62 (28,71) | 48 (24,49) | |
| Con ayuda | 145 (67,13) | 137 (69,89) | 0,538 |
| Nula | 9 (4,16) | 11 (5,62) | |
| Índice de Barthel. Media (DE) | 64,86 (25) | 65,33 (27) | 0,983 |
| N.° comorbilidades. Media (DE) | 5,59 (3,04) | 6,53 (3,6) | 0,005 |
| Charlson abreviado. Media (DE) | 1,63 (1,2) | 1,80 (1,3) | 0,361 |
| Comorbilidad previa | |||
| Cardiovascular | 62 (28,70) | 71 (36,73) | 0,092 |
| EPOC | 24 (11,11) | 24 (12,24) | 0,76 |
| DM | 55 (25,46) | 47 (23,98) | 0,73 |
| Patología vasculo-cerebral | 38 (17,59) | 40 (20,41) | 0,53 |
| Demencia | 91 (42,13) | 94 (47,96) | 0,27 |
| Insuficiencia renal crónica | 9 (4,16) | 19 (9,69) | 0,03 |
| Fractura cadera previa | 23 (10,65) | 19 (9,69) | 0,87 |
| Tipo fractura | |||
| Pertrocantérea | 121 (56,02) | 102 (52,04) | |
| Intracapsular | 84 (38,88) | 86 (43,87) | 0,563 |
| Subtrocantérea | 11 (5) | 8 (4,23) | |
| Riesgo anestésico ASA | 0,014 | ||
| III-IV | 177 (81,94) | 140 (71,42) | |
| Tratamiento quirúrgico | 196 (90,74) | 174 (88,77) | 0,520 |
| Procedimiento | 0,01 | ||
| Enclavado femoral | 123 (56,95) | 102 (52,04) | |
| Artroplastia parcial | 71 (32,87) | 64 (32,65) | |
| Otros | 2 (0,92) | 8 (4,08) | |
| Técnica anestésica | |||
| Raquídea | 165 (84,18) | 143 (82,1) | 0,607 |
El número de comorbilidades fue mayor en el grupo 2013, siendo de forma global las más frecuentes demencia, patología cardiovascular y diabetes mellitus (tabla 2). Se registró mayor incidencia de insuficiencia renal entre los paciente de 2013 (p<0,05). La fractura pertrocantérea fue el tipo más frecuente (más del 50% en los dos años) y en relación a ello, el enclavado femoral el procedimiento más utilizado. Más del 80% de los pacientes fueron intervenidos bajo anestesia raquídea en ambos grupos, sin diferencias en este aspecto (p=0,706).
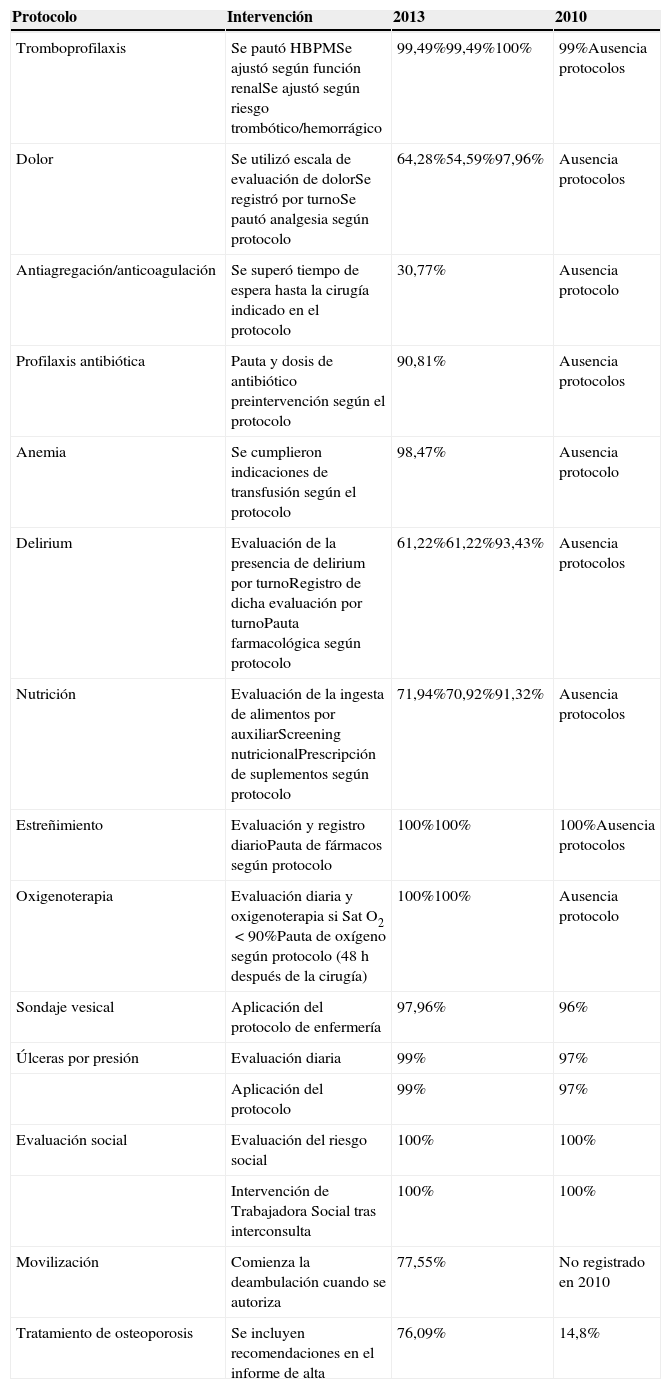
Distribución del grado de cumplimiento de los protocolos implantados en 2013
| Protocolo | Intervención | 2013 | 2010 |
|---|---|---|---|
| Tromboprofilaxis | Se pautó HBPMSe ajustó según función renalSe ajustó según riesgo trombótico/hemorrágico | 99,49%99,49%100% | 99%Ausencia protocolos |
| Dolor | Se utilizó escala de evaluación de dolorSe registró por turnoSe pautó analgesia según protocolo | 64,28%54,59%97,96% | Ausencia protocolos |
| Antiagregación/anticoagulación | Se superó tiempo de espera hasta la cirugía indicado en el protocolo | 30,77% | Ausencia protocolo |
| Profilaxis antibiótica | Pauta y dosis de antibiótico preintervención según el protocolo | 90,81% | Ausencia protocolos |
| Anemia | Se cumplieron indicaciones de transfusión según el protocolo | 98,47% | Ausencia protocolo |
| Delirium | Evaluación de la presencia de delirium por turnoRegistro de dicha evaluación por turnoPauta farmacológica según protocolo | 61,22%61,22%93,43% | Ausencia protocolos |
| Nutrición | Evaluación de la ingesta de alimentos por auxiliarScreening nutricionalPrescripción de suplementos según protocolo | 71,94%70,92%91,32% | Ausencia protocolos |
| Estreñimiento | Evaluación y registro diarioPauta de fármacos según protocolo | 100%100% | 100%Ausencia protocolos |
| Oxigenoterapia | Evaluación diaria y oxigenoterapia si Sat O2<90%Pauta de oxígeno según protocolo (48h después de la cirugía) | 100%100% | Ausencia protocolo |
| Sondaje vesical | Aplicación del protocolo de enfermería | 97,96% | 96% |
| Úlceras por presión | Evaluación diaria | 99% | 97% |
| Aplicación del protocolo | 99% | 97% | |
| Evaluación social | Evaluación del riesgo social | 100% | 100% |
| Intervención de Trabajadora Social tras interconsulta | 100% | 100% | |
| Movilización | Comienza la deambulación cuando se autoriza | 77,55% | No registrado en 2010 |
| Tratamiento de osteoporosis | Se incluyen recomendaciones en el informe de alta | 76,09% | 14,8% |
El grado de cumplimiento de los protocolos supera el 90% en la mayoría de los indicadores (tabla 2).
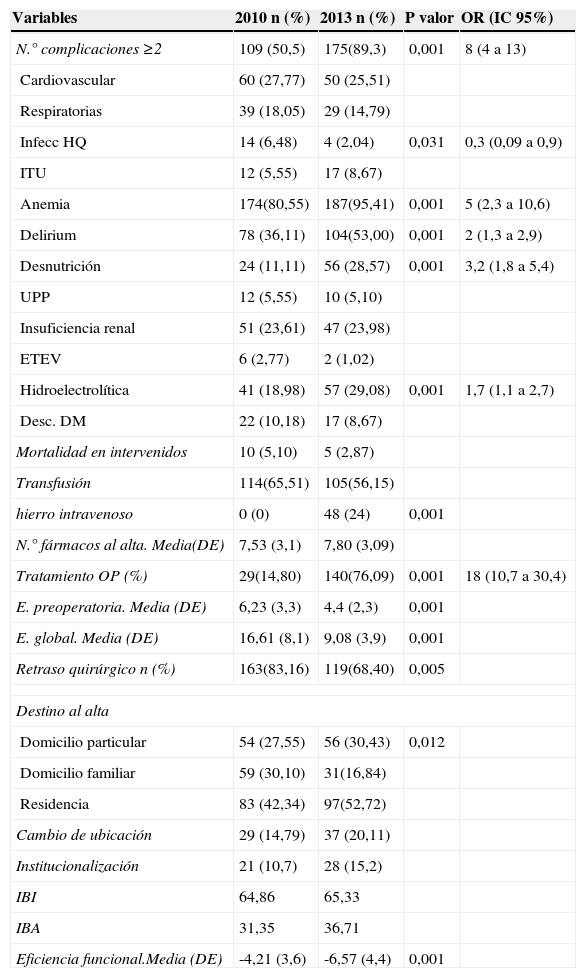
Se registraron un mayor número de complicaciones en el grupo intervención durante el ingreso (p<0,001), (tabla 3), con diferencias estadísticamente significativas entre los grupos en los diagnósticos de anemia, delirium, desnutrición y alteraciones electrolíticas, más frecuentes entre los pacientes de 2013. Por otro lado, la tasa de infección de herida quirúrgica fue menor en el grupo intervención. La estancia media global mostró una disminución significativa interanual de un 45,3% (16,5 días en 2010 a 9 días en 2013). El porcentaje de retraso quirúrgico (considerándose como tal una estancia preoperatoria superior a 72 horas desde el ingreso) disminuyó casi un 15% del 2010 a 2013 (p<0,005), (tabla 3).
Comparación de las características clínico-terapéuticas, funcionales y asistenciales antes y después de la intervención
| Variables | 2010 n (%) | 2013 n (%) | P valor | OR (IC 95%) |
|---|---|---|---|---|
| N.° complicaciones ≥2 | 109 (50,5) | 175(89,3) | 0,001 | 8 (4 a 13) |
| Cardiovascular | 60 (27,77) | 50 (25,51) | ||
| Respiratorias | 39 (18,05) | 29 (14,79) | ||
| Infecc HQ | 14 (6,48) | 4 (2,04) | 0,031 | 0,3 (0,09 a 0,9) |
| ITU | 12 (5,55) | 17 (8,67) | ||
| Anemia | 174(80,55) | 187(95,41) | 0,001 | 5 (2,3 a 10,6) |
| Delirium | 78 (36,11) | 104(53,00) | 0,001 | 2 (1,3 a 2,9) |
| Desnutrición | 24 (11,11) | 56 (28,57) | 0,001 | 3,2 (1,8 a 5,4) |
| UPP | 12 (5,55) | 10 (5,10) | ||
| Insuficiencia renal | 51 (23,61) | 47 (23,98) | ||
| ETEV | 6 (2,77) | 2 (1,02) | ||
| Hidroelectrolítica | 41 (18,98) | 57 (29,08) | 0,001 | 1,7 (1,1 a 2,7) |
| Desc. DM | 22 (10,18) | 17 (8,67) | ||
| Mortalidad en intervenidos | 10 (5,10) | 5 (2,87) | ||
| Transfusión | 114(65,51) | 105(56,15) | ||
| hierro intravenoso | 0 (0) | 48 (24) | 0,001 | |
| N.° fármacos al alta. Media(DE) | 7,53 (3,1) | 7,80 (3,09) | ||
| Tratamiento OP (%) | 29(14,80) | 140(76,09) | 0,001 | 18 (10,7 a 30,4) |
| E. preoperatoria. Media (DE) | 6,23 (3,3) | 4,4 (2,3) | 0,001 | |
| E. global. Media (DE) | 16,61 (8,1) | 9,08 (3,9) | 0,001 | |
| Retraso quirúrgico n (%) | 163(83,16) | 119(68,40) | 0,005 | |
| Destino al alta | ||||
| Domicilio particular | 54 (27,55) | 56 (30,43) | 0,012 | |
| Domicilio familiar | 59 (30,10) | 31(16,84) | ||
| Residencia | 83 (42,34) | 97(52,72) | ||
| Cambio de ubicación | 29 (14,79) | 37 (20,11) | ||
| Institucionalización | 21 (10,7) | 28 (15,2) | ||
| IBI | 64,86 | 65,33 | ||
| IBA | 31,35 | 36,71 | ||
| Eficiencia funcional.Media (DE) | -4,21 (3,6) | -6,57 (4,4) | 0,001 | |
DE: desviación estándar; Desc. DM: descompensación diabetes mellitus; E. global: estancia global; E. Preoperatoria: estancia preoperatoria; IBI: Índice de Barthel al ingreso; Infecc HQ: infección de herida quirúrgica; ITU: infección tracto urinario; N.°: número; Tratamiento OP: tratamiento osteoporosis; UPP: úlceras por presión.
La mortalidad hospitalaria de los pacientes intervenidos fue del 5,10% en el año 2010 y del 2,87% en el grupo de 2013 (p=0,305).
La capacidad funcional al alta, valorada mediante el índice de Barthel, no mostró diferencias significativas entre los grupos; no obstante, la eficiencia funcional (que incluye la variable estancia) presentó resultados favorables en el grupo de pacientes del año 2013 (p<0,001).
No hubo diferencias en cuanto al número de fármacos al alta entre ambos grupos. En cambio, en el grupo intervención se multiplica por cinco el índice de pacientes que reciben tratamiento farmacológico para osteoporosis (p<0,001). El empleo de hierro por vía intravenosa fue mayor en el grupo intervención (p<0,001).
No se han registrado diferencias en cuanto a institucionalización ni respecto a cambio de ubicación de lugar de residencia habitual entre grupos.
El análisis bivariante del total de pacientes (412) demostró que el retraso quirúrgico se asocia de forma significativa con una mayor estancia global (p<0,001), con un mayor número de complicaciones durante la hospitalización (p<0,001) y un mayor número de fármacos al alta (p=0,023). Así mismo, se ha encontrado asociación estadística entre el número de complicaciones y edad avanzada (superior a 85 años), una elevada comorbilidad (índice de Charlson mayor de 3 y más de 5 comorbilidades), entre ellas la demencia, el grado de dependencia al ingreso (IBI <60 puntos), ASA ≥ III y el retraso quirúrgico superior a 72 horas (p<0,005). La mortalidad intrahospitalaria se asoció con edad superior a 85 años, polimedicación y deterioro funcional previo.
DiscusiónLos pacientes de ambos grupos presentan una media de edad y de comorbilidades superior a la mayoría de los estudios publicados en nuestro país2,4,11,15,16. Destaca en esta población la elevada prevalencia de demencia y de patología cardiovascular. Además el porcentaje de pacientes con polifarmacia (60-70%) supera al de otras series4,17.
Entre el 15 y 30% de los pacientes con fractura de cadera presentan complicaciones graves durante la fase aguda, registrándose una gran variabilidad en la frecuencia de unos autores a otros6,18. Complicaciones como anemia, estreñimiento y delirium son las más habituales, contabilizándose una media de 2 por paciente11. En el grupo intervención, se registraron mayor número de complicaciones que en el grupo control. Por otro lado, la asociación estadística encontrada entre mayor número de complicaciones y pacientes más mayores, con mayor comorbilidad y mayor riesgo quirúrgico, mayor dependencia previa, y demora quirúrgica, es coherente con los resultados de otros estudios19.
La anemia posquirúrgica fue la complicación más frecuente en 2013 y se detectó más que en 2010, aunque con porcentajes similares a los de otras series17,20. A pesar de ello, el número de pacientes transfundidos en el grupo intervención fue menor, posiblemente influido por el uso de hierro por vía intravenosa y la política de ahorro de sangre desarrollada en los últimos tres años.
También el delirium se detecta con más frecuencia en el grupo de 2013 (56%) con respecto al de 2010 y con porcentajes similares a otros trabajos de nuestro país21.
Este aumento de diagnóstico puede resultar de la implantación de uno de los protocolos que tiene como objetivo mejorar la detección precoz y tratamiento del síndrome confusional agudo, registrándose su presencia en cada turno de enfermería. No existen diferencias entre grupos en cuanto a edad ni diagnóstico de demencia al ingreso, factores que han sido descritos como predictores de delirium con mayor potencia22,23, por lo que estas variables no deben haber influido en la mayor presencia de delirium en 2013. El delirium se suele asociar con peor pronóstico en lo que refiere a mayor estancia hospitalaria, mortalidad y peor recuperación funcional24–26, sin embargo, en esta serie el grupo intervención no tiene peor evolución. Pensamos que la detección precoz del problema favorece un diagnóstico etiológico y tratamiento adecuado.
La misma explicación se podría dar en base a la reciente implantación del protocolo de nutrición, que permite detectar porcentajes de desnutrición en 2013 superiores al 28%, comparable a los de otros trabajos27 y muy inferiores al 2010.
Partiendo de la base de que el porcentaje de infección de herida quirúrgica en los dos períodos estudiados es inferior al de otras series11,28 llama la atención la menor tasa de infección de herida quirúrgica registrada en el grupo de 2013 respecto al 2010 (p<0,001). Varios factores pueden haber influido sobre este resultado. Destacamos la implantación de un protocolo de profilaxis antibiótica, revisado en 2011, la detección precoz y tratamiento de desnutrición y el menor número de transfusiones (ambos relacionados con aumento de infecciones), así como la formación continuada sobre prevención de infección nosocomial, llevada a cabo en nuestro centro por Medicina Preventiva e independiente de la herramienta a estudio aplicada.
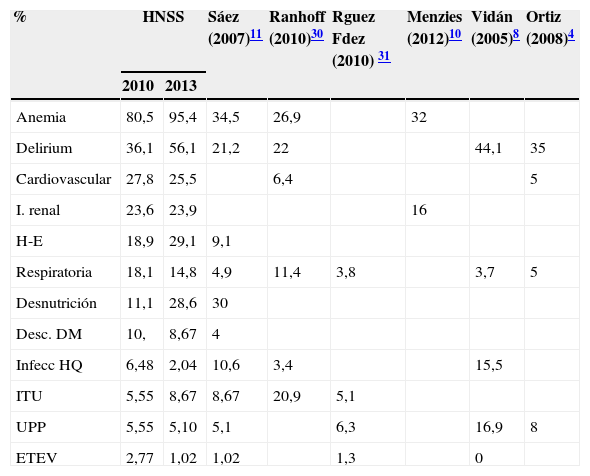
En la tabla 4 se recogen los datos sobre complicaciones de distintas series29, observándose un mayor porcentaje de complicaciones agudas en el grupo intervención de este estudio4,8,10,11,30,31. La heterogeneidad de la variable complicación dificulta la comparación de resultados. Aun así, creemos que la implantación de protocolos contribuye a mejorar la detección de problemas, a tratarlos precozmente y evitar la conocida cascada de complicaciones, que conlleva peor evolución clínica, funcional y mayor mortalidad.
Frecuencia de complicaciones de las distintas series
| % | HNSS | Sáez (2007)11 | Ranhoff (2010)30 | Rguez Fdez (2010) 31 | Menzies (2012)10 | Vidán (2005)8 | Ortiz (2008)4 | |
|---|---|---|---|---|---|---|---|---|
| 2010 | 2013 | |||||||
| Anemia | 80,5 | 95,4 | 34,5 | 26,9 | 32 | |||
| Delirium | 36,1 | 56,1 | 21,2 | 22 | 44,1 | 35 | ||
| Cardiovascular | 27,8 | 25,5 | 6,4 | 5 | ||||
| I. renal | 23,6 | 23,9 | 16 | |||||
| H-E | 18,9 | 29,1 | 9,1 | |||||
| Respiratoria | 18,1 | 14,8 | 4,9 | 11,4 | 3,8 | 3,7 | 5 | |
| Desnutrición | 11,1 | 28,6 | 30 | |||||
| Desc. DM | 10, | 8,67 | 4 | |||||
| Infecc HQ | 6,48 | 2,04 | 10,6 | 3,4 | 15,5 | |||
| ITU | 5,55 | 8,67 | 8,67 | 20,9 | 5,1 | |||
| UPP | 5,55 | 5,10 | 5,1 | 6,3 | 16,9 | 8 | ||
| ETEV | 2,77 | 1,02 | 1,02 | 1,3 | 0 | |||
Cardiovasc: cardiovascular; Desc. DM: descompensación diabetes mellitus; ETEV: enfermedad tromboembólica; H-E: hidroelectrolíticas; HNSS: Hospital Nuestra Señora de Sonsoles, Ávila; Infecc HQ: infección de herida quirúrgica; I Renal: insuficiencia renal; ITU: infección tracto urinario; UPP: úlceras por presión.
Los resultados son coherentes con la intervención realizada, puesto que la formación del personal en los protocolos revisados permite mejorar la detección y tratamiento de las complicaciones de forma rápida, así como disminuir el retraso quirúrgico, consiguiendo una atención de calidad con menor estancia, sin repercusión negativa a nivel clínico ni funcional.
En la misma línea, Menzies10 encuentra que el tiempo de ingreso y la estancia prequirúrgica no se ven influenciadas por la carga de comorbilidad y atribuye a los modelos ortogeriátricos la capacidad de mitigar el efecto de la patología crónica, facilitar la intervención y permitir la introducción de prácticas estandarizadas que disminuyan la estancia media hospitalaria10.
El hecho de que existan más complicaciones hidroelectrolíticas en el grupo de 2013 puede relacionarse con la mayor proporción de pacientes con insuficiencia renal de este año (p=0,031).
En España, la mortalidad hospitalaria en ancianos con fractura de cadera está en torno al 5%5. En este estudio, tras la intervención de mejora de calidad, se consigue reducir la mortalidad hospitalaria en un 44% en los pacientes operados, sin significación estadística probablemente por disponer de un número insuficiente de casos.
Factores como la inclusión de pacientes más jóvenes, exclusión de pacientes con demencia y cortas estancias hospitalarias contribuyen a bajas cifras de mortalidad en algunos estudios28,32–34. La mortalidad hospitalaria en este estudio, a pesar de contar con pacientes muy mayores, con alta prevalencia de demencia y de comorbilidades, es comparable a la de otros autores5,35.
La estancia preoperatoria media en los hospitales españoles está en torno a 4,31 días5 y en Castilla y León35 a 3 días. La aplicación del plan de mejora que modifica la planificación de la actividad quirúrgica programada y prioriza la cirugía de fractura de cadera, así como la reducción de los tiempos de espera en antiagregados/anticoagulados ha logrado disminuir de forma significativa la demora quirúrgica y la estancia media global.
El tiempo de hospitalización, según datos del Ministerio de Sanidad, ha ido disminuyendo de forma progresiva desde 1997 hasta 2008 hasta situarse en un promedio de 13,34 días, existiendo grandes diferencias por comunidades y años5. Los resultados de los trabajos que demuestran la reducción de estancia total entre 5 y 9 días en función del tipo de asistencia geriátrica15,16,36, son similares a los nuestros (7 días).
El menor tiempo preoperatorio y el mejor manejo de las complicaciones mediante la atención multidisciplinar son probablemente los factores que más han contribuido a modificar la estancia global, todo ello sin encontrar mayor mortalidad o peor situación funcional al alta entre los pacientes de 2013.
En el análisis del total de pacientes (412) se asocia el retraso quirúrgico con el número de complicaciones, el aumento de fármacos al alta y la estancia hospitalaria, pero no con la mortalidad. Existe discrepancia en la literatura sobre la asociación entre el retraso quirúrgico y la mortalidad. De hecho, algunos autores concluyen que no existe relación entre la estancia prequirúrgica y la mortalidad al año28,37 aunque recomiendan la cirugía temprana con el fin de evitar complicaciones médicas y mejorar la confortabilidad del paciente. Por otro lado, cuando se realiza un ajuste por edad, sexo y comorbilidad, otros trabajos demuestran que la demora quirúrgica superior a 48 horas conlleva un aumento de la mortalidad a los 6 meses y al año38,39.
En el grupo intervención cambian de ubicación al alta casi un 6% más de pacientes que en el grupo control. Este cambio se traduce en mayor derivación de pacientes a residencias, probablemente influido por la nueva estructura de las familias, con menos apoyo informal al anciano dependiente. La ausencia de Unidad de Recuperación Funcional como recurso específico de Geriatría en esta provincia, hace que al alta, las únicas opciones disponibles sean la vuelta al domicilio o la residencia de ancianos40. Ambos grupos de estudio son dados de alta con una mayor prescripción de fármacos con respecto al ingreso. Está ampliamente corroborado17,27 que la atención multidisciplinar, con intervención de Geriatría, aumenta las cifras de pacientes que reciben tratamiento farmacológico para la prevención secundaria de la osteoporosis al alta tal como refleja nuestro trabajo.
Entre las limitaciones de esta investigación, cabe considerar la posibilidad de sesgos de información por recoger las variables utilizadas de la historia clínica de cada paciente. Para evitarlo se ha revisado tanto la documentación electrónica como la de formato papel. Como ventajas, se apunta la actualización sobre los problemas clínicos por los propios investigadores y por el grupo de colaboración, provocando un consenso para mejorar la atención de los pacientes. El tipo de estudio impide establecer relaciones causales, si bien la consistencia de los resultados con otros estudios de similares características apoya la coherencia de los hallazgos.
ConclusionesLa instauración de una vía clínica para el manejo integral e integrado del paciente con fractura de cadera por fragilidad, consensuado entre todos los profesionales que intervienen en el proceso, contribuye a actualizarse, unificar criterios, y mejorar la atención de estos pacientes. Entre los beneficios obtenidos destacan una mayor detección de las complicaciones, lo que permite tratarlas de forma más precoz y una menor estancia prequirúrgica y global, todo ello sin repercusión negativa a nivel clínico, funcional o de supervivencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Agradecimiento a la Fundación Mapfre por la concesión de la Beca Primitivo de Vega 2012, que ha contribuido a la realización de este trabajo.