determinar la prevalencia de demencia en residencias de ancianos de España y analizar los factores asociados a ella.
Material y métodosestudio transversal, observacional y multicéntrico. Residencias pertenecientes a todas las Comunidades Autónomas del Estado español de titularidad pública, privada y concertada. Se incluyó a un total de 852 ancianos institucionalizados, participantes en el estudio RESYDEM.
El diagnóstico de demencia se estableció sobre la base de los criterios clínicos del DSM-IV-TR. Como medida del deterioro global o valoración global de la gravedad de la demencia se utilizó la escala Clinical Dementia Rating (CDR) de Hughes. Se recogieron variables sobre características clínicas y sociodemográficas, y los tratamientos farmacológicos de los participantes.
Resultadosla prevalencia global de demencia hallada en este estudio fue del 61,7% (intervalo de confianza [IC] del 95%, 58,4–65,1). La enfermedad de Alzheimer se presentó con una prevalencia del 16,9% (IC del 95%, 14,3–19,5). La demencia vascular supone el 7,3% (IC del 95%, 5,5–9,1). El género femenino se asoció de forma independiente con una mayor frecuencia de demencia. Se evidenció una mayor prevalencia de esta afección a medida que aumentaba la edad. Sólo el 18,8% (IC del 95%, 15,4–22,3) de los pacientes con diagnóstico de demencia reciben tratamiento específico para ésta.
Conclusionesdos terceras partes de las personas mayores que viven en residencias de ancianos en España presentan demencia. Existe una elevada tasa de infratratamiento de este proceso. Es importante la sensibilización de los profesionales sanitarios para la identificación precoz y para conocer la existencia de tratamientos específicos para la demencia, lo cual debe suponer un cambio radical en el abordaje de la enfermedad.
To determine the prevalence of dementia in nursing homes in Spain and to analyze the associated factors in an elderly population in the institutional setting.
Material and methodsWe performed a multicenter, cross-sectional, observational study of 852 residents of public, private and state-assisted nursing homes throughout Spain. Dementia was diagnosed according to the DSM-IV-TR clinical criteria. The Hughes Clinical Dementia Rating scale was used to measure global impairment or the global severity of dementia. Sociodemographic, clinical and neuropsychological variables, together with the pharmacological treatments prescribed to the participants, were recorded.
ResultsThe overall prevalence of dementia was 61.7% (95% CI 58.4–65.1) and that of Alzheimer's disease was 16.9% (95% CI 14.3–19.5). Vascular dementia was found in 7.3% (95% CI 5.5–9.1). Female sex was independently associated with a greater frequency of dementia. The prevalence of dementia increased with age. Only 18.8% (95% CI 15.4–22.3) of the patients diagnosed with dementia received specific treatment for the disorder.
ConclusionsTwo-thirds of the elderly persons living in nursing homes in Spain have dementia. Undertreatment of this disease is common. Increased awareness among health care professionals is important for the early diagnosis and appropriate management of dementia, which would represent a radical change in the approach to this disease.
La demencia ha cobrado en las últimas décadas una gran importancia ya que asistimos a un marcado ascenso en el número de personas afectadas por este proceso. Ya ha transcurrido un centenario desde la identificación y denominación de la entidad clinicopatológica que reconocemos como la principal causa del síndrome de demencia y de una elevada mortalidad: la enfermedad de Alzheimer1,2. En el momento actual, hay aproximadamente 37 millones de personas con demencia en el mundo, 4,6 millones de casos nuevos cada año, más de 5,7 millones en Europa y este número se doblará cada 20 años3. Pero, además, hay que contar que aproximadamente la mitad de las demencias no llegan a ser diagnosticadas4.
La demencia es de especial relevancia en el ámbito institucional dado que la evolución de la enfermedad y los cambios sociales no favorecen la permanencia en el hogar de estos enfermos, porque afectan al comportamiento y derivan en una dependencia física, social y cognitiva. Todo ello origina finalmente un importante aumento del gasto sociosanitario, que será mayor a medida que aumente la gravedad de los procesos y también por la propia institucionalización, por lo que constituye una creciente preocupación para los sistemas sanitarios europeos3,4. El síndrome demencial es un proceso dependiente de la edad. En las residencias de ancianos se constata, cada vez más, una mayor edad media de las personas que allí residen, lo que hace presuponer que una gran parte de los residentes tienen o tendrán demencia, y se asume que la prevalencia de estos cuadros de demencia es más alta que en la comunidad. Todo ello, unido a las características clínicas de esta enfermedad y la grave repercusión que origina en el enfermo, las familias y el entorno asistencial permiten considerarla como el cuadro de incapacidad más grave de cuantos acontecen en los mayores. En España no se dispone de estudios epidemiológicos realizados en residencias de ancianos de distinta titularidad (públicas, privadas, concertadas) en diferentes Comunidades Autónomas y esta ausencia de datos justificó la realización del estudio RESYDEM.
El objetivo del estudio RESYDEM es determinar la prevalencia de la demencia en residencias de ancianos. Se han incluido como objetivos secundarios el estudio de la prevalencia de los subtipos enfermedad de Alzheimer y demencia vascular, así como la evaluación de si la prevalencia de demencia es diferente en varones y mujeres, y el grado de tratamiento específico que recibe.
Material y métodosSe ha realizado un estudio multicéntrico, con participación de centros de todas las Comunidades Autónomas (CC. AA.) de España, de diseño transversal y observacional, denominado RESYDEM (RESidencias Y DEMencia). Inicialmente se constituyó el comité promotor de este estudio por los médicos vocales de las diferentes CC. AA. pertenecientes al grupo de trabajo Atención Sanitaria en Residencias de Ancianos y Centros Gerontológicos de la Sociedad Española de Geriatría y Gerontología. Éstos, reconociendo la heterogeneidad de las instituciones, propusieron diferentes residencias en cada Comunidad. A posteriori, se seleccionaron los centros participantes en todas las CC. AA., con un requisito esencial, disponer de atención médica propia capaz de aceptar y garantizar la cumplimentación de un estudio de tal envergadura y distribuir equitativamente las residencias por dependencia: pública y privada/concertada. El número de residencias de ancianos participantes fue de 54; de ellas, 27 eran de titularidad pública, 24 de titularidad privada y las 3 restantes concertadas. Todas ellas debían disponer de un número mínimo de 35 plazas de ingresados. La selección de los residentes dentro de cada institución se estableció según el siguiente método:
- •
Se proporcionó a cada residencia una lista de aleatorización de 20 unidades, identificadas por números y determinados por un programa específico de aleatorización (random text).
- •
Cada unidad contaba con una reserva (paciente reserva), en caso de que el residente/paciente elegido no estuviese en condiciones de participar en el estudio o no quisiera dar su consentimiento.
- •
Se destinaron 5 pacientes a la reserva final, que deberían utilizarse en caso de que alguno/s de los pacientes reserva tampoco quisiera/pudiera participar.
Esta lista de aleatorización se aplicaba a un listado ordenado y actualizado de residentes.
Intervinieron un total de 71 investigadores. El período de estudio comprendió todo el mes de abril de 2005. Previamente, se organizó una jornada de trabajo en la que los profesionales participantes conocieron los criterios que se debían seguir para asegurar un satisfactorio nivel de acuerdo. En la presentación del estudio se dio a conocer que la calidad de la recogida de datos se garantizaría mediante auditoría externa, en la que se comprobaría el 10% de los datos aportados por los investigadores. El estudio fue diseñado por una geriatra y coordinado por un comité constituido por dos geriatras, un epidemiólogo, una neuróloga y un ingeniero informático.
El tamaño muestral necesario para estimar el valor de la prevalencia de demencia se determinó basándose en un valor teórico previsto de ésta del 50% como caso más desfavorable, con una precisión de al menos el 4% y con un intervalo de confianza (IC) del 95%. El tamaño muestral se incrementó para cubrir unas eventuales pérdidas estimadas del 20%.
Se reclutó a un total de 1.020 residentes, de acuerdo con los criterios de inclusión y exclusión. De éstos, se excluyó del análisis a 111 residentes por realizarse la evaluación o remitirse los datos fuera del período marcado para el estudio (1 al 30 de abril de 2005), 37 por no haberse seguido la aleatorización en su selección y 20 de ellos porque faltaba algún valor en las pruebas o en los cuadernos de registro, de tal forma que ello imposibilitaba el diagnóstico de demencia o deterioro cognitivo. No todos los centros pudieron entregar el total de los 20 cuadernos de recogida de datos (CRD) asignados; se aceptó el número enviado de éstos siempre que se cumpliesen los requisitos de aleatorización e inclusión y estuviesen cumplimentadas todas las variables necesarias para alcanzar los objetivos del estudio.
Los criterios de inclusión fueron: personas ingresadas en las residencias de ancianos seleccionadas (públicas, pertenecientes a diferentes organismos o con distinta dependencia, privadas y concertadas, tanto urbanas como rurales en todos los tipos), con capacidad para participar en el estudio y que hubieran otorgado su consentimiento informado para este propósito, por sí mismas o a través de su representantes legales. Se consideraron como criterios de exclusión: residentes con fecha de ingreso inferior a 15 días antes del inicio del estudio, aquéllos con enfermedades intercurrentes no controladas o clínicamente significativas o que a juicio del investigador pudieran comprometer la participación en el estudio, pacientes que estuvieran convalecientes por intervención quirúrgica en los 15 días anteriores al inicio del estudios y pacientes que no desearan o no fueran capaces de cumplir los requisitos del estudio.
El protocolo diagnóstico comprendió una anamnesis en la que se incluyeron: características sociodemográficas (edad, sexo, fecha de nacimiento, estado civil, nivel de estudios) antecedentes personales (entre los que se incluyeron historia de abuso de alcohol y consumo de tabaco) y familiares de carácter médico, síndromes geriátricos y comorbilidad. Se realizó además una exploración física, se aportaron exámenes complementarios en el estudio de demencia y pruebas de neuroimagen. Se recogieron los tratamientos farmacológicos, la posología, especialmente en el caso de los tratamientos específicos para la demencia (anticolinesterásicos y memantina) y los de los síntomas neuropsiquiátricos asociados a ésta.
La valoración neuropsicológica se llevó a cabo mediante tres escalas cognitivas, que sirviesen para el cribado y el cribado diagnóstico, procediendo a la aplicación de una asociación de pruebas y una estrategia escalonada. La primera de ellas fue la Mini-Mental State Examination (MMSE)5, porque es la prueba de cribado más ampliamente utilizada en el ámbito mundial. Se aplicó en su versión corregida (versión NORMACODEM), en función de la edad y del nivel de estudios6,7. En segundo lugar, la test mental abreviado (AMT) de Hodkinson8–10 porque es una de las medidas de uso más común en la valoración del estado cognitivo utilizada por los geriatras. Por último, la prueba de evocación categorial semántica de animales11, como prueba de función ejecutiva, que estudia el número de animales enunciados en 1min con control cada 15 s12.
La valoración funcional se realizó aplicando las pruebas CM98 de actividades de la vida diaria, básicas e instrumentales13, que aporta facilidad de uso y es una herramienta útil para detectar dependencia en 10 actividades de al vida diaria y en 6 actividades instrumentales. La valoración de los síntomas conductuales y psicológicos se realizó a través del Neuropsychiatric Inventory (NPI)14, versión Nursing Home (NH)15,16.
El diagnóstico consensuado de demencia se estableció basándose en los criterios clínicos del Diagnostic and Statistical Manual of Mental Disorders, en su IV edición (DSM-IV-TR), que contiene definiciones de la demencia de tipo Alzheimer y de la demencia vascular17. En el apartado “otras”, se incluyó el resto de los cuadros demenciales (enfermedad de Alzheimer con patología cerebrovascular, demencia con cuerpos de Lewy, enfermedad de Pick y enfermedad de Huntington). Como medida del deterioro global o valoración global de la gravedad de la demencia se utilizó la escala Clinical Dementia Rating (CDR) de Hughes18.
En la actualidad, se considera que el deterioro cognitivo leve es un estado intermedio entre la normalidad y la demencia. Su diagnóstico, al igual que sucede en la demencia, es eminentemente clínico y sigue unos criterios. De entre los muchos sugeridos para establecer el diagnóstico, probablemente los más usados en la comunidad científica son los criterios de Petersen19, que son los que se establecieron en el estudio RESYDEM para determinar este constructo.
Esta investigación se realizó bajo los principios de la declaración de Helsinki20. El estudio RESYDEM fue aprobado por el comité de ética e investigación clínica de la Facultad de Medicina de la Universidad de Valladolid, con número de expediente código de comité 02/05 y fue avalado por el comité correspondiente de la Sociedad Española de Geriatría y Gerontología. Una beca de investigación de Pfizer Internacional y Eisai Pharmaceutical soportó el estudio.
Análisis estadísticoSe realizó una primera aproximación descriptiva de los datos, se calcularon los valores medios y su correspondiente desviación estándar (DE) para aquellas variables de carácter cuantitativo, y los porcentajes e intervalos de confianza (IC) a un nivel del 95% para las variables de tipo categórico.
Los contrastes de hipótesis de homogeneidad entre grupos se realizaron mediante las pruebas de la t de Student-Fisher y de la χ2 de Pearson, además de χ2 de tendencia lineal para variables ordinales. El nivel de significación estadística se marcó para un valor de p<0,05. Asimismo, se calcularon las odds ratio (OR) crudas y su correspondiente IC del 95%. Posteriormente, se realizó un análisis multivariante mediante regresión logística binaria por el método introducir y la técnica de paso a paso hacia delante, con una probabilidad de entrada de 0,05 y de salida de 0,10, en el que se consideró el diagnóstico de demencia como variable dependiente y como variables independientes, diferentes variables de carácter sociodemográfico. El software empleado en el análisis estadístico fue SPSS® versión 13.0 (SPSS for Windows, Release 13.0. 2004. Chicago: SPSS Inc.).
ResultadosEl número final de pacientes incluidos en el análisis fue de 852, que supera las previsiones necesarias para la estimación de los parámetros de estudio. No se registraron diferencias estadísticamente significativas para las principales variables sociodemográficas entre los pacientes incluidos y excluidos del análisis. La edad media±DE fue de 83,41±7,77 años.
Un 66% de los residentes estudiados fueron mujeres, con una edad media±DE de 84,8±7,0 años; el 34% restante fueron varones con una media de edad de 80,7±8,4 años. El 56,8% eran viudos, el 25,6% solteros, el 13,3% casados y el 4,3% restante eran separados. El 71,2% de los sujetos tenían estudios básicos, el 15,9% eran analfabetos y sólo el 12,9% tenía estudios medios o superiores. Se registró la historia de consumo actual o pasado de alcohol en el 12,0% y de tabaco en el 16,0% de los residentes.
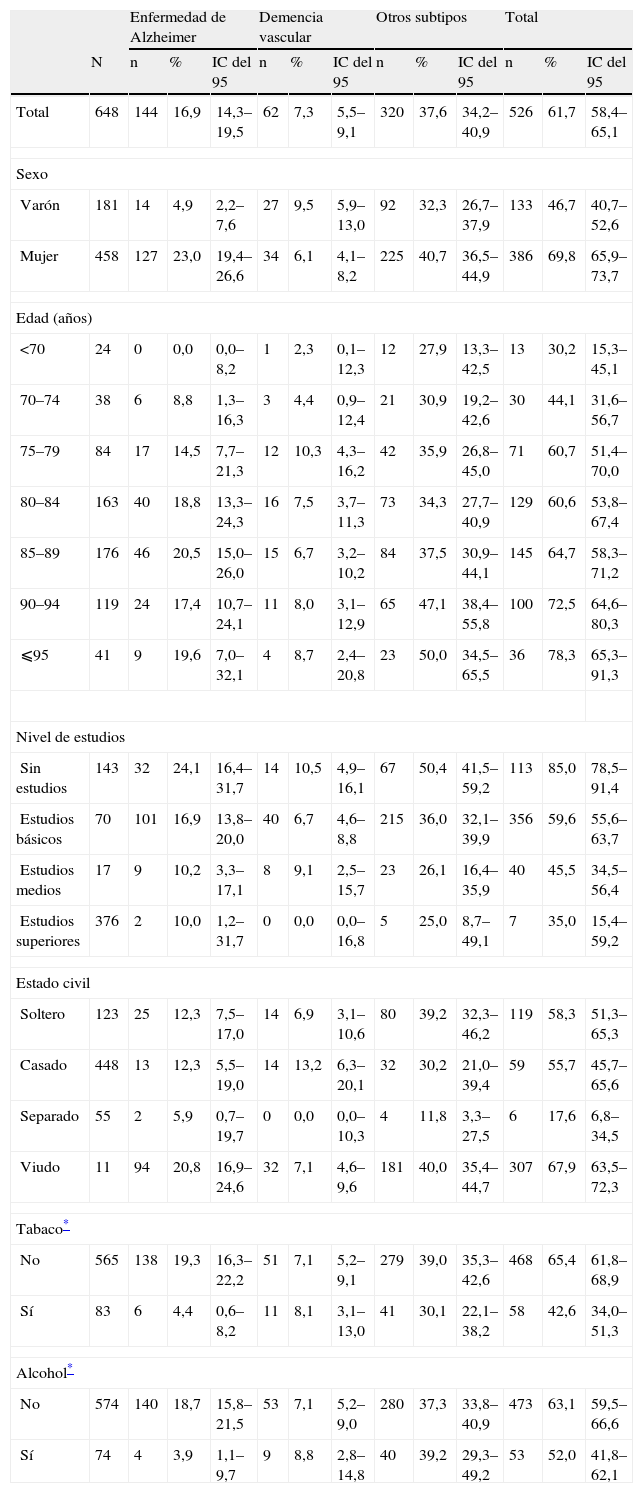
La prevalencia global de demencia hallada en este estudio fue del 61,7% (IC del 95%, 58,4–65,1) (tabla 1). La enfermedad de Alzheimer se presentó con una prevalencia del 16,9% (IC del 95%, 14,3–19,5). Mientras en varones este porcentaje se situó en el 4,9% (IC del 95%, 2,2–7,6), en mujeres alcanzó el 23,0% (IC del 95%, 19,4–26,6). La mayor prevalencia de enfermedad de Alzheimer se dio en el grupo etario entre 85 y 89 años, con un 20,5% (IC del 95%, 15,0–26,0). La demencia vascular supuso el 7,3% (IC del 95%, 5,5–9,1) y se presentó de forma más frecuente en varones 9,5% (IC del 95%, 5,9–13,0) que en mujeres 6,1% (IC del 95%, 4,1–8,2).
Prevalencia de demencia. Valores totales y por grupos sociodemográficos
| Enfermedad de Alzheimer | Demencia vascular | Otros subtipos | Total | ||||||||||
| N | n | % | IC del 95 | n | % | IC del 95 | n | % | IC del 95 | n | % | IC del 95 | |
| Total | 648 | 144 | 16,9 | 14,3–19,5 | 62 | 7,3 | 5,5–9,1 | 320 | 37,6 | 34,2–40,9 | 526 | 61,7 | 58,4–65,1 |
| Sexo | |||||||||||||
| Varón | 181 | 14 | 4,9 | 2,2–7,6 | 27 | 9,5 | 5,9–13,0 | 92 | 32,3 | 26,7–37,9 | 133 | 46,7 | 40,7–52,6 |
| Mujer | 458 | 127 | 23,0 | 19,4–26,6 | 34 | 6,1 | 4,1–8,2 | 225 | 40,7 | 36,5–44,9 | 386 | 69,8 | 65,9–73,7 |
| Edad (años) | |||||||||||||
| <70 | 24 | 0 | 0,0 | 0,0–8,2 | 1 | 2,3 | 0,1–12,3 | 12 | 27,9 | 13,3–42,5 | 13 | 30,2 | 15,3–45,1 |
| 70–74 | 38 | 6 | 8,8 | 1,3–16,3 | 3 | 4,4 | 0,9–12,4 | 21 | 30,9 | 19,2–42,6 | 30 | 44,1 | 31,6–56,7 |
| 75–79 | 84 | 17 | 14,5 | 7,7–21,3 | 12 | 10,3 | 4,3–16,2 | 42 | 35,9 | 26,8–45,0 | 71 | 60,7 | 51,4–70,0 |
| 80–84 | 163 | 40 | 18,8 | 13,3–24,3 | 16 | 7,5 | 3,7–11,3 | 73 | 34,3 | 27,7–40,9 | 129 | 60,6 | 53,8–67,4 |
| 85–89 | 176 | 46 | 20,5 | 15,0–26,0 | 15 | 6,7 | 3,2–10,2 | 84 | 37,5 | 30,9–44,1 | 145 | 64,7 | 58,3–71,2 |
| 90–94 | 119 | 24 | 17,4 | 10,7–24,1 | 11 | 8,0 | 3,1–12,9 | 65 | 47,1 | 38,4–55,8 | 100 | 72,5 | 64,6–80,3 |
| ⩽95 | 41 | 9 | 19,6 | 7,0–32,1 | 4 | 8,7 | 2,4–20,8 | 23 | 50,0 | 34,5–65,5 | 36 | 78,3 | 65,3–91,3 |
| Nivel de estudios | |||||||||||||
| Sin estudios | 143 | 32 | 24,1 | 16,4–31,7 | 14 | 10,5 | 4,9–16,1 | 67 | 50,4 | 41,5–59,2 | 113 | 85,0 | 78,5–91,4 |
| Estudios básicos | 70 | 101 | 16,9 | 13,8–20,0 | 40 | 6,7 | 4,6–8,8 | 215 | 36,0 | 32,1–39,9 | 356 | 59,6 | 55,6–63,7 |
| Estudios medios | 17 | 9 | 10,2 | 3,3–17,1 | 8 | 9,1 | 2,5–15,7 | 23 | 26,1 | 16,4–35,9 | 40 | 45,5 | 34,5–56,4 |
| Estudios superiores | 376 | 2 | 10,0 | 1,2–31,7 | 0 | 0,0 | 0,0–16,8 | 5 | 25,0 | 8,7–49,1 | 7 | 35,0 | 15,4–59,2 |
| Estado civil | |||||||||||||
| Soltero | 123 | 25 | 12,3 | 7,5–17,0 | 14 | 6,9 | 3,1–10,6 | 80 | 39,2 | 32,3–46,2 | 119 | 58,3 | 51,3–65,3 |
| Casado | 448 | 13 | 12,3 | 5,5–19,0 | 14 | 13,2 | 6,3–20,1 | 32 | 30,2 | 21,0–39,4 | 59 | 55,7 | 45,7–65,6 |
| Separado | 55 | 2 | 5,9 | 0,7–19,7 | 0 | 0,0 | 0,0–10,3 | 4 | 11,8 | 3,3–27,5 | 6 | 17,6 | 6,8–34,5 |
| Viudo | 11 | 94 | 20,8 | 16,9–24,6 | 32 | 7,1 | 4,6–9,6 | 181 | 40,0 | 35,4–44,7 | 307 | 67,9 | 63,5–72,3 |
| Tabaco* | |||||||||||||
| No | 565 | 138 | 19,3 | 16,3–22,2 | 51 | 7,1 | 5,2–9,1 | 279 | 39,0 | 35,3–42,6 | 468 | 65,4 | 61,8–68,9 |
| Sí | 83 | 6 | 4,4 | 0,6–8,2 | 11 | 8,1 | 3,1–13,0 | 41 | 30,1 | 22,1–38,2 | 58 | 42,6 | 34,0–51,3 |
| Alcohol* | |||||||||||||
| No | 574 | 140 | 18,7 | 15,8–21,5 | 53 | 7,1 | 5,2–9,0 | 280 | 37,3 | 33,8–40,9 | 473 | 63,1 | 59,5–66,6 |
| Sí | 74 | 4 | 3,9 | 1,1–9,7 | 9 | 8,8 | 2,8–14,8 | 40 | 39,2 | 29,3–49,2 | 53 | 52,0 | 41,8–62,1 |
IC: intervalo de confianza.
En los pacientes con demencia había datos analíticos en un 92,2%. Destacamos valores patológicos en las hormonas tiroideas en un 6,5% y vitamina B12 patológica en un 9,5%.
Se disponía de pruebas de neuroimagen en un 32,4% de los pacientes con demencia: tomografía computarizada (TC) 60,9%, resonancia magnética (RM) 5,1% y otras 21,8%.
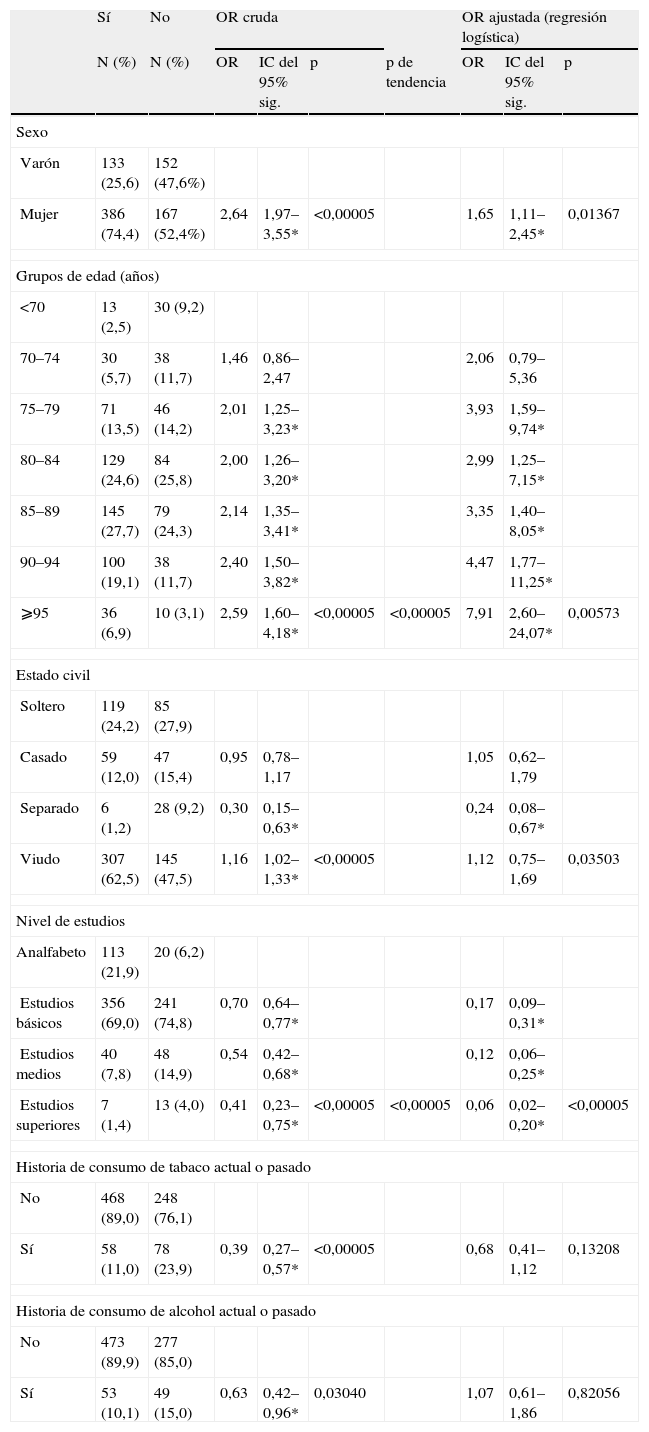
El patrón de asociaciones revelado por el análisis multivariante se mantuvo similar al mostrado por el análisis crudo (tabla 2); se observó que el sexo mujer se asoció de forma independiente con una mayor frecuencia de demencia. Las mujeres tenían un 65% más de riesgo de presentar esta enfermedad. Igualmente, se evidenció una mayor prevalencia de esta afección a medida que aumentaba la edad (desde un 30,2% en<70 años hasta un 78,3% en ⩾ 95 años). Por el contrario, se obtuvo una menor prevalencia a medida que aumentaba el nivel de estudios. En el análisis multivariante no se mantuvieron las asociaciones entre una menor frecuencia de demencia y el consumo actual o pasado, tanto de alcohol como de tabaco, halladas en el análisis crudo.
Demencia dicotómica según diagnóstico consensuado
| Sí | No | OR cruda | OR ajustada (regresión logística) | ||||||
| N (%) | N (%) | OR | IC del 95% sig. | p | p de tendencia | OR | IC del 95% sig. | p | |
| Sexo | |||||||||
| Varón | 133 (25,6) | 152 (47,6%) | |||||||
| Mujer | 386 (74,4) | 167 (52,4%) | 2,64 | 1,97–3,55* | <0,00005 | 1,65 | 1,11–2,45* | 0,01367 | |
| Grupos de edad (años) | |||||||||
| <70 | 13 (2,5) | 30 (9,2) | |||||||
| 70–74 | 30 (5,7) | 38 (11,7) | 1,46 | 0,86–2,47 | 2,06 | 0,79–5,36 | |||
| 75–79 | 71 (13,5) | 46 (14,2) | 2,01 | 1,25–3,23* | 3,93 | 1,59–9,74* | |||
| 80–84 | 129 (24,6) | 84 (25,8) | 2,00 | 1,26–3,20* | 2,99 | 1,25–7,15* | |||
| 85–89 | 145 (27,7) | 79 (24,3) | 2,14 | 1,35–3,41* | 3,35 | 1,40–8,05* | |||
| 90–94 | 100 (19,1) | 38 (11,7) | 2,40 | 1,50–3,82* | 4,47 | 1,77–11,25* | |||
| ⩾95 | 36 (6,9) | 10 (3,1) | 2,59 | 1,60–4,18* | <0,00005 | <0,00005 | 7,91 | 2,60–24,07* | 0,00573 |
| Estado civil | |||||||||
| Soltero | 119 (24,2) | 85 (27,9) | |||||||
| Casado | 59 (12,0) | 47 (15,4) | 0,95 | 0,78–1,17 | 1,05 | 0,62–1,79 | |||
| Separado | 6 (1,2) | 28 (9,2) | 0,30 | 0,15–0,63* | 0,24 | 0,08–0,67* | |||
| Viudo | 307 (62,5) | 145 (47,5) | 1,16 | 1,02–1,33* | <0,00005 | 1,12 | 0,75–1,69 | 0,03503 | |
| Nivel de estudios | |||||||||
| Analfabeto | 113 (21,9) | 20 (6,2) | |||||||
| Estudios básicos | 356 (69,0) | 241 (74,8) | 0,70 | 0,64–0,77* | 0,17 | 0,09–0,31* | |||
| Estudios medios | 40 (7,8) | 48 (14,9) | 0,54 | 0,42–0,68* | 0,12 | 0,06–0,25* | |||
| Estudios superiores | 7 (1,4) | 13 (4,0) | 0,41 | 0,23–0,75* | <0,00005 | <0,00005 | 0,06 | 0,02–0,20* | <0,00005 |
| Historia de consumo de tabaco actual o pasado | |||||||||
| No | 468 (89,0) | 248 (76,1) | |||||||
| Sí | 58 (11,0) | 78 (23,9) | 0,39 | 0,27–0,57* | <0,00005 | 0,68 | 0,41–1,12 | 0,13208 | |
| Historia de consumo de alcohol actual o pasado | |||||||||
| No | 473 (89,9) | 277 (85,0) | |||||||
| Sí | 53 (10,1) | 49 (15,0) | 0,63 | 0,42–0,96* | 0,03040 | 1,07 | 0,61–1,86 | 0,82056 | |
IC: intervalo de confianza; OR: odds ratio.
La graduación clínica de la demencia se realizó a través de la clasificación clínica de las demencias (CDR). De los pacientes con demencia, un 10,1% se encontraban en estadio CDR 1 (demencia leve), un 34,4% en estadio CDR 2 (demencia moderada) y un 24,3% en estadio CDR3 (demencia severa).
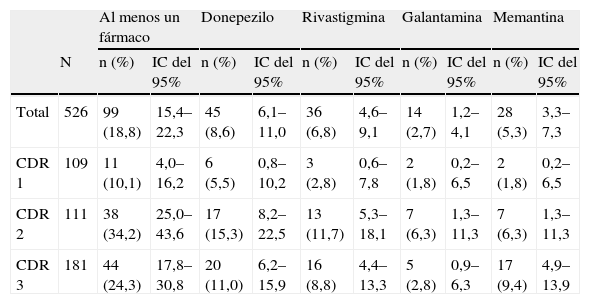
Sólo el 18,8% (IC del 95%, 15,4–22,3) de los pacientes con diagnóstico de demencia recibían tratamiento específico para ésta, con al menos un fármaco entre los cuatro considerados en el estudio (tabla 3). La mayor frecuencia de tratamiento específico se da en los estadios avanzados de la enfermedad (CDR 2 y CDR3) y se observa una tendencia lineal ascendente y estadísticamente significativa desde los pacientes clasificados en CDR 1 hasta los clasificados como CDR 3 (χ2 de tendencia lineal=22,28; p<0,01). El fármaco más utilizado fue el donepezilo, administrado al 8,6% (IC del 95%, 6,1–11,0) de los pacientes con diagnóstico conocido de demencia, lo cual supone el 45,5% (IC del 95%, 35,1–55,8) de aquellos que recibían, al menos, un fármaco. Por el contrario, el menos empleado fue la galantamina, utilizada en el 2,7% (IC del 95%, 1,2–4,1) de los pacientes con diagnóstico conocido de demencia.
Uso de tratamiento específico. Valores totales y por gravedad de la demencia
| Al menos un fármaco | Donepezilo | Rivastigmina | Galantamina | Memantina | |||||||
| N | n (%) | IC del 95% | n (%) | IC del 95% | n (%) | IC del 95% | n (%) | IC del 95% | n (%) | IC del 95% | |
| Total | 526 | 99 (18,8) | 15,4–22,3 | 45 (8,6) | 6,1–11,0 | 36 (6,8) | 4,6–9,1 | 14 (2,7) | 1,2–4,1 | 28 (5,3) | 3,3–7,3 |
| CDR 1 | 109 | 11 (10,1) | 4,0–16,2 | 6 (5,5) | 0,8–10,2 | 3 (2,8) | 0,6–7,8 | 2 (1,8) | 0,2–6,5 | 2 (1,8) | 0,2–6,5 |
| CDR 2 | 111 | 38 (34,2) | 25,0–43,6 | 17 (15,3) | 8,2–22,5 | 13 (11,7) | 5,3–18,1 | 7 (6,3) | 1,3–11,3 | 7 (6,3) | 1,3–11,3 |
| CDR 3 | 181 | 44 (24,3) | 17,8–30,8 | 20 (11,0) | 6,2–15,9 | 16 (8,8) | 4,4–13,3 | 5 (2,8) | 0,9–6,3 | 17 (9,4) | 4,9–13,9 |
CDR: Clinical Dementia Rating; IC: intervalo de confianza.
El estudio RESYDEM es el primero que analiza la epidemiología de la demencia en residencias de ancianos de todas las Comunidades Autónomas de España, cuya población tiene una alta esperanza de vida y edades muy avanzadas.
La prevalencia global de la demencia en ancianos institucionalizados en España supera el 60%, situándose en valores similares a los publicados en diferentes estudios, tanto para países europeos como Noruega21, Francia22 o Reino Unido, donde en instituciones encontraron una prevalencia del 62–67%23,24 como para EE. UU.24,25. En contraste con estos hallazgos, la prevalencia de demencia observada en residencias de ancianos en México fue del 16,1%26, lo que puede deberse a las diferencias étnicas27,28 y sociodemográficas1 entre las poblaciones estudiadas. Por otro lado, cuando se han analizado estudios en poblaciones orientales, como la taiwanesa29, se han hallado altas similitudes en cuanto a la prevalencia de demencia en residencias que se sitúa en el 64,5%, con un claro predominio en la demencia vascular, hecho esperable en etnia oriental. Cifras similares (69%) aparecen en estudios canadienses en los que, en coincidencia con el estudio RESYDEM, se establece que los mayores de 85 años son especialmente vulnerables para desarrollar demencia. Los pacientes con demencia requieren el cuidado en residencias en un 36% más que aquellos que no la presentan30. En el estudio de Maryland31 se obtuvieron cifras de prevalencia distintas, entre el 81 y el 63% (prevalencia media del 67%), según se analizaran residencias muy pequeñas (con menos de 15 plazas) o residencias más grandes, respectivamente.
La frecuencia de demencia observada en nuestro estudio se incrementa a medida que aumenta la edad de las personas institucionalizadas, e incluso este hecho se da a edades muy avanzadas. Esta observación concuerda con la registrada en estudios comunitarios de similares características32–37. Este incremento de la demencia en relación con la edad contrasta con algunas otras hipótesis planteadas que sugieren un descenso de la prevalencia para edades extremas de la vida29,38.
En el estudio RESYDEM, las mujeres presentan mayor prevalencia de demencia, con independencia de su edad y su nivel de estudios. Distintos datos sugieren que es más probable que la patología de la enfermedad de Alzheimer se exprese como demencia en mujeres que en varones39. Otros estudios no presentan esta tendencia40. En el estudio RESYDEM, las mujeres mayores que viven en residencias tienen un 65% más de riesgo de presentar demencia que los varones. Puede que exista un sesgo en la asistencia sanitaria por razones de sexo, por lo cual se debería propiciar formas para mejorar aspectos específicos, como programas de salud preventiva, y realizar un esfuerzo para poner al día las nuevas posibilidades terapéuticas de la demencia. En el estudio RESYDEM hemos corroborado una asociación inversa entre el nivel de estudios y la frecuencia de demencia, hallada también por otros autores34,36,37.
De los subtipos de demencia estudiados, el más frecuente fue la enfermedad de Alzheimer, que supuso más de la cuarta parte de los pacientes diagnosticados de demencia, valor similar al observado en otros estudios de ámbito institucional24, aunque inferior al porcentaje de las demencias de esta etiología en estudios comunitarios25,40,41. La enfermedad de Alzheimer fue más de 5 veces superior en las mujeres que en los varones, y se incrementó a medida que aumentaba la edad y con la disminución del nivel de estudios, si bien estas últimas asociaciones no alcanzaron la significación estadística.
La segunda etiología de demencia, en cuanto a su prevalencia, fue el subtipo vascular. La demencia vascular fue un 60% mayor en los varones que en las mujeres. Se observó además un aumento de la prevalencia del subtipo vascular con el aumento de la edad y la disminución del nivel de estudios. El escaso número de pacientes incluidos en esta categoría no nos permitió alcanzar valores significativos; sin embargo, los datos obtenidos son coherentes con la hipótesis enunciada por Gorelick42 sobre la similitud de los factores de riesgo conocidos para el accidente cerebrovascular con los de la demencia vascular. En el apartado “otras” se incluyen diferentes tipos de demencia (enfermedad de Alzheimer con afección cerebrovascular, demencia con cuerpos de Lewy, enfermedad de Pick, enfermedad de Huntington…), aunque señalamos que en los grupos de pacientes muy ancianos se observa un aumento de la prevalencia de demencia de origen desconocido tras evaluación neuropatológica. En alguna serie de pacientes nonagenarios esta prevalencia de demencia de origen desconocido puede alcanzar el 50%43. Otros autores no son tan explícitos y la definen como de origen multifactorial44.
En el estudio RESYDEM no existe asociación entre demencia y consumo actual o pasado de alcohol o tabaco, pero sí se ha comunicado un incremento de riesgo de enfermedad de Alzheimer en fumadores en activo, cuando se asocia además con otros factores de riesgo vascular como la diabetes45.
Sólo un 18,8% de las personas diagnosticadas de demencia en el estudio RESYDEM reciben algún fármaco específico para ésta. Este porcentaje de tratamiento es claramente inferior a las estimaciones realizadas por Waldemar et al46 para España en el tratamiento de la enfermedad de Alzheimer y a las cifras observadas en el ámbito institucional en EE. UU25; destaca que un 52% de los pacientes diagnosticados de demencia toma tratamiento específico31.
Entre las razones que creemos que fundamentan esta baja tasa de tratamientos situamos la dificultad administrativa de acceso a estos fármacos, que no existe en otras afecciones con alta prevalencia como la hipertensión arterial. Insistimos, por tanto, en la necesidad de aportar y poder comunicar el beneficio claro de la terapia con inhibidores de la acetilcolinesterasa y/o memantina, en los diferentes tipos y estadios de demencias, dado que existen evidencias de su utilidad no sólo en la esfera cognitiva, sino también en la conductual y funcional47–50, y esto debería ser para toda la población española que presente demencia, independientemente de dónde resida.
Creemos que un adecuado tratamiento de la demencia es de gran importancia para enlentecer la progresión de los síntomas de la enfermedad y minimizar sus consecuencias cuando se hayan establecido.
Por último, podemos afirmar que en torno a las dos terceras partes de las personas mayores que viven en residencias de ancianos en España presentan demencia. La severidad de la demencia es un aspecto de especial relevancia cuando se investiga la prevalencia de esta afección en residencias de ancianos. Los resultados de este estudio son útiles para estimar las necesidades de la población de las residencias de ancianos y sugieren la exigencia de adecuar los recursos y las terapias para mejorar la gestión y la atención a los residentes. Es igualmente importante la sensibilización de los profesionales sanitarios y de la población en mayor riesgo, en particular las mujeres de edad avanzada, para la identificación temprana y el adecuado tratamiento de la demencia, tanto farmacológico como no farmacológico. Dadas las alarmantes cifras actuales de demencia en el medio residencial y la previsión de crecimiento en los próximos años, creemos oportuno convertir la demencia en una prioridad médica. Necesitamos más estudios intercomunidades para analizar la prevalencia y la incidencia, y profundizar en aspectos como la utilización de escalas específicas para pacientes con demencia, entre ellas las que mejor se adapten a la población con la que trabajamos. En las residencias de ancianos, los esfuerzos terapéuticos para controlar la demencia pueden contribuir a promover la autonomía personal y aliviar el sufrimiento y la dependencia asociada a esta enfermedad.
Médicos vocales de las diferentes Comunidades Autónomas pertenecientes al grupo de trabajo Atención Sanitaria en Residencias de Ancianos: Dra. Teresa Muñoz Rivero (Castilla y León), Dr. José A. López Trigo (Andalucía), Dra. Rosa M. San Juan Cuartero (Aragón), Dr. Agustín Fernández Marcos (Asturias), Dr. Bernardo López Oblare (Baleares), Dra. Carmen Dolores Acosta Morales (Canarias), Dr. Nicolás Peña Sarabia (Cantabria), Dra. Laura Barroso Pascual, (Castilla La Mancha), Dra. Judith Mateo Valerio (Castilla y León), Dra. Arantza Pérez Rodrigo (País Vasco), Dra. Montaña Román García (Extremadura), Dr. Andrés Vázquez Piñeiro (Galicia), Dra. Carmela Mañas Martínez (Madrid), Dr. Pedro Herrador Martínez (Melilla), Dr. José Manuel Luján Ortega (Murcia), Dra. Ana M. Beltrán (Navarra), Dr. Carlos Ferreres Bautista (Valencia).
Andalucía: Dr. José A. López Trigo., Dr. José M. Marín Carmona, Dr. Nicolás Maturana Navarrete, Dra. M. José Rodríguez Barquero, Dr. Carlos Navarro Moreno. Aragón: Dra. Rosa M. San Juan Cuartero, Dr. José Luís Gastón Gaspar, Dra. Esperanza Ramón Alonso, Dr. Alfredo Puertas Cantería. Asturias: Dr. Agustín Fernández Marcos, Guillermo Pérez Vázquez, Belén Fernández Viejo, Faustino del Coz Díaz. Baleares: Dr. Bernardo López Oblare, Dr. Jaume Julia Vadell, Dr. Enrique Campos Alcaide, Dr. José Antonio de Antonio Veira. Canarias: Dra. Carmen Dolores Acosta Morales, Dr. José Luís Suárez Almenara, Dra. Leoncia Guerra Hernández, Dr. Cristina Clemente Soler, Dr. Javier Santana Quilez. Cantabria: Dr. Nicolás Peña Sarabia. Castilla-La Mancha: Dr. Laura Barroso Pascual, Dra. M. Ángeles Fuentes Guil, Dra. Silvia Montalbo Calahorra, Dr. Javier Navarro Olivera, Dra. Isabel Peláez Redajo. Castilla-León: Dra. Rosa López Mongil, Dra. Judith Mateo Valerio, Dra. Ana Palacios Gil, Dra. Teresa Muñoz Rivero, Dra. M. del Canto Primo Rodríguez, Dra. M. Jesús Carranza Priante. Cataluña: Dra. Carmen González Benito, Dra. Eulalia Fontseca Martín, Dr. Antoni Labraña, Dra. Anna Pallarés Ferrer. País Vasco: Dra. Arantza Pérez Rodrigo, Dr. Iñaki Artaza Artabe, Dra. Amaia Andrés Álvarez, Dra. Teresa González González. Extremadura: Dr. Francisco Alarcón Rodríguez, Dra. Ana Cortés Cárdenas. Galicia: Dr. Andrés Vázquez Piñeiro, Dr. Jesús Guzmán, Dr. Javier Pérez Martín, Dr. José Manuel Pérez Fernández, Dra. Paula Mañana Rendal. La Rioja: Dra. Marina Lasheras Maroto, Dra. Montserrat Hervias Camprovin, Dra. M. Mar Ortega Martínez. Comunidad de Madrid: Dra. Carmela Mañas Martínez, Dra. Silvia Mallón Redondo, Dra. Jesús Medina Ortega, Dra. Rita Hoyos Echevarría, Dra. Margarita Hierro Villarán. Ciudad Autónoma de Melilla: Dr. Pedro Herrador Martínez, Dr. Francisco Jiménez Hernández. Murcia: Dr. José Manuel Luján Ortega, Dr. Juan Dionisio Avilés Hernández, Dr. Antonio Gomariz Guijarro, Dra. Mercedes Calzada Alonso. Navarra: Dra. Ana M. Beltrán, Dr. Pantxo Roldán Larreta, Dra. Salomé Arricibita Antoñanzas, Dra. M. Teresa Pérez Echarri, Dra. Elvira Martínez. Comunidad Valenciana: Dr. Carlos Ferreres Bautista, Dra. Vicenta Nebot Peñarrota, Dra. M. Ángeles Romeu García, Dr. Fermín García Gollarte.
Beca de Investigación: Pfizer. EISAI Farma.