Evaluar la efectividad clínica de un modelo de atención intermedia basado en un sistema de atención centrado en procesos clínicos integrados (integrated care pathways) respecto al modelo de atención sociosanitario tradicional en Cataluña (atención habitual).
Pacientes y métodosEstudio cuasiexperimental pre-pos no aleatorizado con grupo control no sincrónico y período de lavado. El grupo control lo conforman pacientes incluidos en programas de atención habitual sociosanitaria. De forma posterior durante el período de lavado se desarrolla el modelo de atención intermedia con sus procesos de atención integrada y se llevará a cabo la segunda parte del estudio con el grupo intervención basado en un sistema integrado ya evaluado (Intermediate Care británico). Dicha intervención se caracterizará por el desarrollo e implementación de rutas asistenciales integradas y la creación de equipos interdisciplinares especializados en cada uno de los procesos. Los dos grupos se compararán para variables demográficas, clínicas al ingreso y al alta, síndromes geriátricos y de consumo de recursos.
DiscusiónEste estudio cuasiexperimental, de carácter eminentemente pragmático, pretende valorar el impacto clínico de la transformación de un modelo de atención sociosanitario tradicional a un modelo de atención intermedia basado en atención por procesos integrados en el marco de una organización sanitaria integral. Creemos que los resultados del presente estudio podrán ser útiles para futuros estudios aleatorizados y controlados.
To evaluate the clinical effectiveness of an intermediate care model based on a system of care focused on integrated care pathways compared to the traditional model of geriatric care (usual care) in Catalonia.
Patients and methodsThe design is a quasi-experimental pre-post non-randomised study with non-synchronous control group. The intervention consists of the development and implementation of integrated care pathways and the creation of specialised interdisciplinary teams in each of the processes. The two groups will be compared for demographic, clinical variables on admission and discharge, geriatric syndromes, and use of resources.
DiscussionThis quasi-experimental study, aims to assess the clinical impact of the transformation of a traditional model of geriatric care to an intermediate care model in an integrated healthcare organisation. It is believed that the results of this study may be useful for future randomised controlled studies.
El sistema sociosanitario catalán ha evolucionado de forma constante en sus más de 25 años de existencia. Desde su creación inicial, ha ampliado la oferta de dispositivos y recursos. Su distribución ha sido sin duda, y probablemente en la actualidad lo sigue siendo, heterogénea a lo largo del territorio catalán1. Una de las cuestiones más importantes es el hecho de que los centros sociosanitarios en muchas ocasiones son estructuras no directamente relacionadas con los centros hospitalarios de agudos, ni de atención primaria. Solo en algunas ocasiones pertenecen a una organización sanitaria integral que engloba todos los ámbitos asistenciales2, relacionándose con diferentes proveedores de salud3 lo que complica aún más su integración dentro del sistema. A lo largo de estos años se ha objetivado un incremento de la complejidad de los pacientes atendidos en estos centros1. No obstante, hay escasos estudios que evalúen el impacto o los resultados de salud de la atención sociosanitaria en nuestra comunidad4–7.
Los sistemas integrados de salud están generando evidencia en la atención a pacientes con necesidades sanitarias y sociales complejas8,9. Estos modelos han mostrado resultados positivos en la satisfacción percibida por los mayores en cuanto a su atención y su calidad de vida, asociando mejores resultados de salud, de eficiencia del sistema de salud, y, en algunos casos, también una disminución de los costes10.
En este estudio será desarrollado y evaluado un nuevo modelo de atención geriátrica integrado en el ámbito de unidades de postagudos en un hospital de atención intermedia. Dicho abordaje está basado en un modelo de atención integrada ya implementado y evaluado, el modelo británico de Intermediate Care11. Se adapta dicho sistema dadas las similitudes de los sistemas de salud británico y catalán que facilita su aplicabilidad en Cataluña.
En este artículo se describe el diseño del estudio de evaluación e implementación del modelo integrado en comparación con el modelo tradicional sociosanitario en un mismo centro de atención intermedia.
La justificación de este estudio se basa en la falta de estudios disponibles de atención integrada en el contexto de la atención geriátrica en nuestro país, y más concretamente la inexistencia de estudios de este tipo en el entorno sociosanitario catalán.
Pacientes y métodoDiseño del estudioEstudio no aleatorizado de tipo cuasiexperimental pre-pos con grupo control no sincrónico, donde el grupo intervención lo conforman los pacientes atendidos bajo el modelo de atención intermedia y el grupo control los pacientes atendidos bajo el modelo sociosanitario habitual.
EtapasEl grupo control preintervención se reclutará, durante un período de dos años (año 0 a 2). Con posterioridad, se desarrollará e implantará el modelo de atención integrada por procesos asistenciales integrados en el mismo centro. Durante dicho período coexistirán los dos modelos de atención por lo que se ha definido este lapso de tiempo (años 3 a 5) como período de lavado (wash-out period). Finalmente, el grupo intervención se reclutará durante un período equivalente al grupo preintervención (años 6 y 7).
PoblaciónCriterios de inclusión: todo paciente mayor de 18 años, ingresado durante un mínimo de 24 h en las unidades de convalecencia y larga estancia del Servicio de Geriatría y Cuidados Paliativos, sita en el Centro sociosanitario el Carme (CSS) y perteneciente a la organización sanitaria integral Badalona Serveis Assistencials (BSA).
Criterios de exclusión: se excluirán los pacientes ingresados en cualquier unidad diferente a las mencionadas en el apartado de criterios de inclusión.
El CSS es un hospital público de Atención Intermedia orientado a la atención subaguda y postaguda de pacientes ancianos que precisan de una valoración e intervención geriátrica con posterioridad a un proceso agudo. Los pacientes son admitidos desde tres hospitales públicos, uno de tercer nivel y dos de comarcales de la región sanitaria del Barcelonés Nord y Baix Maresme (BNyBM).
Características estructurales de las unidadesEl Servicio de Geriatría y Cuidados Paliativos de BSA tiene su ubicación en el CSS El Carme, un centro de 209 camas (65 camas de convalecencia, 129 camas de larga estancia y 15 camas de cuidados paliativos) situado en el municipio de Badalona. Está situado en el marco de la Región Sanitaria del BNyBM, con una población de referencia total de 447.410 habitantes en 2012, de los cuales 70.477 (15.7%) tenían más de 65 años12. El CSS dispone de un equipo interdisciplinar compuesto por médicos geriatras, enfermeras especialistas en geriatría, neuropsicólogas, equipo rehabilitador (médico rehabilitador, fisioterapeutas, terapeutas ocupacionales y logopeda) y trabajadoras sociales. Dispone de posibilidad de analíticas las 24 h del día y la posibilidad de radiografía simple los días laborables. El CSS es un centro docente para estudiantes de pregrado de Medicina, estudiantes de pre- y posgrado de Enfermería, Trabajo Social y colabora en la formación de residentes de Geriatría de otras unidades docentes.
IntervenciónDe tipo multifactorial basada en la aplicación de dos intervenciones complejas simultáneas que requieren de un período de aprendizaje y desarrollo para poder evaluar su impacto.
1.- Creación de procesos o rutas asistenciales integradas: al contrario del modelo sociosanitario tradicional, donde la atención se basa en tipologías de pacientes (convalecencia o larga estancia). El modelo de atención integrada se basará en la creación, implementación y evaluación de diferentes rutas asistenciales integradas en el territorio objeto del estudio. Estas rutas asistenciales son incentivadas desde el Departament de Salut de la Generalitat de Catalunya13,14 y obligan a ser pactadas por todos los proveedores sanitarios de la región sanitaria del BNyBM. De forma inicial se incentiva en todos los territorios de Cataluña el diseño de rutas integradas para la enfermedad pulmonar crónica, diabetes mellitus, depresión e insuficiencia cardíaca. De forma proactiva, desde el Servicio de Geriatría, se promocionará el desarrollo de rutas específicas para los problemas de salud más frecuentes (fractura de fémur, neurorrehabilitación, final de vida,…) que requieran en ese territorio ingreso postagudo en un centro de atención intermedia15–17.
2.- Creación e implantación de equipos interdisciplinares especializados por procesos: para mejorar la atención de los pacientes que ingresarán en el centro de atención intermedia se crearán y formarán equipos para la atención específica de los pacientes en cada una de las rutas asistenciales integradas diseñadas.
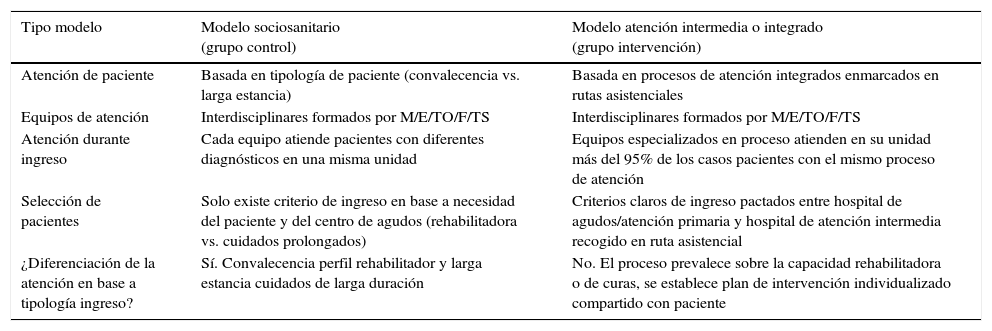
En la tabla 1 se pueden observar las diferencias principales entre los dos modelos de atención.
Elementos distintivos del tipo de modelo
| Tipo modelo | Modelo sociosanitario (grupo control) | Modelo atención intermedia o integrado (grupo intervención) |
|---|---|---|
| Atención de paciente | Basada en tipología de paciente (convalecencia vs. larga estancia) | Basada en procesos de atención integrados enmarcados en rutas asistenciales |
| Equipos de atención | Interdisciplinares formados por M/E/TO/F/TS | Interdisciplinares formados por M/E/TO/F/TS |
| Atención durante ingreso | Cada equipo atiende pacientes con diferentes diagnósticos en una misma unidad | Equipos especializados en proceso atienden en su unidad más del 95% de los casos pacientes con el mismo proceso de atención |
| Selección de pacientes | Solo existe criterio de ingreso en base a necesidad del paciente y del centro de agudos (rehabilitadora vs. cuidados prolongados) | Criterios claros de ingreso pactados entre hospital de agudos/atención primaria y hospital de atención intermedia recogido en ruta asistencial |
| ¿Diferenciación de la atención en base a tipología ingreso? | Sí. Convalecencia perfil rehabilitador y larga estancia cuidados de larga duración | No. El proceso prevalece sobre la capacidad rehabilitadora o de curas, se establece plan de intervención individualizado compartido con paciente |
E: enfermería; F: fisioterapeuta; M: especialista médico; TO: terapeuta ocupacional; TS: trabajador social.
Durante los tres años del período de lavado se realizarán la creación de las rutas integradas de atención, creación y formación de los equipos, inicio de la atención y estabilización del modelo.
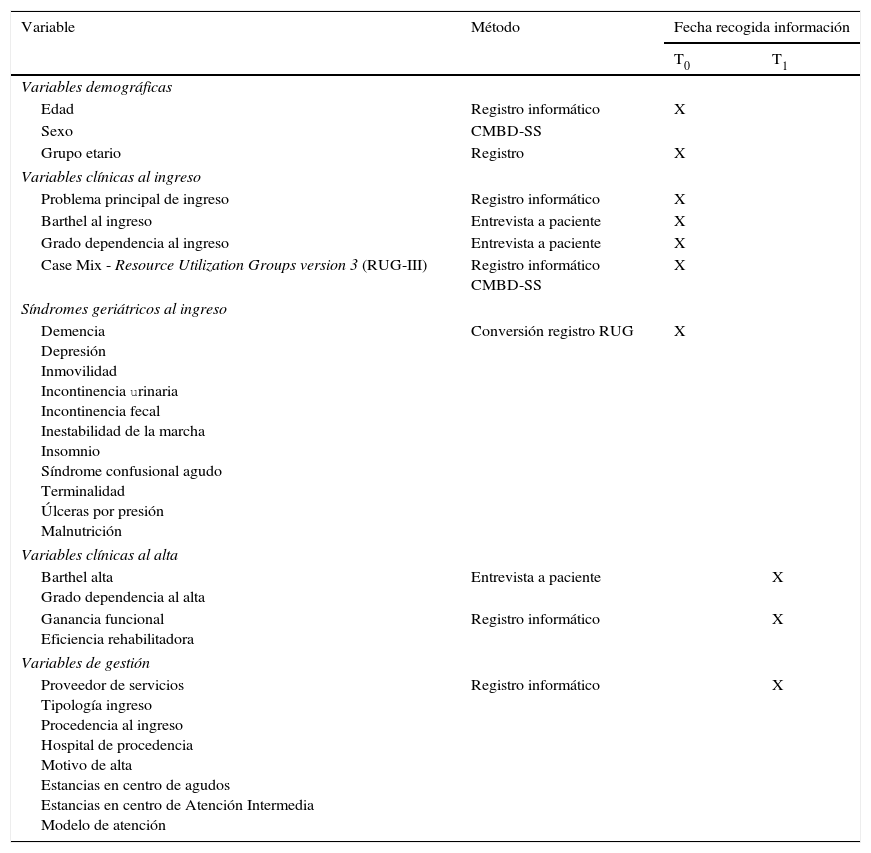
Variables de interésA fin de comparar la homogeneidad de las muestras, se registrará al ingreso (T0) en los dos grupos de estudio las variables demográficas, variables clínicas al ingreso y síndromes geriátricos al ingreso. En el momento del alta del paciente (T1) se recogerán variables clínicas al alta y las variables de gestión.
La tabla 2 enumera las variables recogidas, el método y momento de su recogida durante el seguimiento.
Recogida de datos durante el estudio
| Variable | Método | Fecha recogida información | |
|---|---|---|---|
| T0 | T1 | ||
| Variables demográficas | |||
| Edad | Registro informático | X | |
| Sexo | CMBD-SS | ||
| Grupo etario | Registro | X | |
| Variables clínicas al ingreso | |||
| Problema principal de ingreso | Registro informático | X | |
| Barthel al ingreso | Entrevista a paciente | X | |
| Grado dependencia al ingreso | Entrevista a paciente | X | |
| Case Mix - Resource Utilization Groups version 3 (RUG-III) | Registro informático CMBD-SS | X | |
| Síndromes geriátricos al ingreso | |||
| Demencia Depresión Inmovilidad Incontinencia urinaria Incontinencia fecal Inestabilidad de la marcha Insomnio Síndrome confusional agudo Terminalidad Úlceras por presión Malnutrición | Conversión registro RUG | X | |
| Variables clínicas al alta | |||
| Barthel alta Grado dependencia al alta | Entrevista a paciente | X | |
| Ganancia funcional Eficiencia rehabilitadora | Registro informático | X | |
| Variables de gestión | |||
| Proveedor de servicios Tipología ingreso Procedencia al ingreso Hospital de procedencia Motivo de alta Estancias en centro de agudos Estancias en centro de Atención Intermedia Modelo de atención | Registro informático | X | |
T0: variables recogidas en el momento del ingreso; T1: variables recogidas en el momento del alta del paciente.
Una vez entrevistado el paciente, las variables serán registradas en el registro informatizado del Conjunto mínimo básico de datos de los recursos sociosanitarios (CMBD-RSS)18. Desde el año 2003 existe un registro común de la actividad asistencial para todo el ámbito sociosanitario catalán, este registro llamado CMBD-RSS, es la norma de comunicación de la actividad asistencial generada por pacientes a las diferentes unidades proveedoras de Cataluña, permitiendo describir la complejidad clínica de la población asistida, evaluar la calidad de la atención dada, planificar recursos y ajustar el sistema de financiación de las unidades1.
Dentro de los datos utilizados por el CMBD-RSS se recogen variables clínico-asistenciales bajo el modelo del Resource Utilization Groups version 3 (RUG-III)19. Este modelo desarrollado a nivel de ámbito residencial en EE. UU. a mediados de los 8020, ha sido validado en múltiples países, para evaluar la complejidad de los pacientes ingresados en dispositivos residenciales, dispositivos de larga estancia, postagudos o convalecencia21 y finalmente para permitir la comparación y adecuación de los recursos de internamiento en función de las características clínicas de los pacientes registrados en el RUG-III22.
Además el RUG-III ha demostrado tener un poder predictivo de la utilización de recursos muy superior al que tiene el DRG en el ámbito hospitalario de agudos y postagudos23. Esta mayor información, se basa en el hecho de que el DRG no mide, para un mismo diagnóstico, qué impacto ha tenido en la persona, mientras que en el caso del RUGIII este valora qué necesidades de atención precisa la persona o, dicho de otra manera, estudia como una misma enfermedad puede generar diferentes grados de complejidad.
La obtención de cada una de las variables se detalla a continuación:
Edad: expresada en años y obtenida de la resta de la fecha de ingreso y la fecha de nacimiento.
Sexo: se obtendrá de la variable del mismo nombre del CMBD-RSS que se codifica con los valores siguientes: 0 hombre y 1 mujer.
Proceso de atención: variable agrupada para los pacientes atendidos en cada uno de los modelos. En el grupo de pacientes atendidos bajo el modelo sociosanitario la agrupación se realizará a imagen de la hecha en el ámbito sociosanitario por parte de la Agencia de Calidad y Evaluación Sanitarias de Cataluña24, en base a diagnósticos codificados de la versión oficial de la Clasificación Internacional de Enfermedades, 9.ª revisión, modificación clínica (CIE-9-MC)25. En el caso de pacientes atendidos bajo el modelo de atención intermedia corresponderán a la inclusión en procesos de atención integrados desarrollados por el propio servicio15–17 recogidos en el plan funcional del Servicio de Geriatría y Cuidados Paliativos de BSA26, para los mismos grupos de diagnósticos de la Clasificación Internacional de Enfermedades, 9.ª revisión, modificación clínica (CIE-9-MC).
Se clasificarán pues los siguientes procesos/grupos:
- •
Ortogeriátrico.
- •
Medicoquirúrgico.
- •
Neurorrehabilitador.
- •
Final de vida.
- •
Alta dependencia funcional.
- •
Psicogeriátrico.
Barthel al ingreso y al alta: se utilizará para poder evaluar la funcionalidad el Índice de Barthel (IB). Este índice ha sido validado para poder evaluar la funcionalidad de los pacientes27 y puntúa desde 0 (dependencia funcional total) a 100 puntos (independencia funcional total).
Grado de dependencia al ingreso y alta: para poder evaluar la situación funcional inicial de forma más clara se convierte el valor de Barthel inicial, en 5 categorías según la interpretación sugerida por Shah28.
Case mix (RUG-III): El RUG-III clasifica los pacientes en 44 subgrupos que a su vez quedan agrupadas en 7 categorías, de mayor a menor complejidad, que son:
- •
Rehabilitación especial (categoría de mayor complejidad clínica).
- •
Tratamientos extensivos.
- •
Cuidados especiales.
- •
Complejidad clínica.
- •
Deterioro cognitivo.
- •
Problemas de comportamiento.
- •
Funciones físicas reducidas (categoría de menor complejidad clínica).
Número de síndromes geriátricos al ingreso: resultado de la suma de los problemas geriátricos que presenta el paciente en el momento del ingreso.
Síndromes geriátricos en el ingreso: estos síndromes fueron inicialmente definidos por parte de Kane29 aunque de forma posterior, otros problemas relevantes en el anciano han sido llamados como nuevos síndromes geriátricos, como por ejemplo: disfagia, úlceras por presión, deterioro funcional y terminalidad entre otros30.
La identificación de los síndromes geriátricos en este estudio se realizará mediante el consenso de expertos. En este proceso participan dos geriatras expertos con más de 10 años de experiencia en atención geriátrica y experiencia científica en el ámbito nacional e internacional31–33.
Los pasos a realizar son:
- •
Identificación de las variables clínicas del RUG-III según el manual del CMBD-RSS.
- •
Selección de forma independiente aquellas variables del RUG-III que puedan de alguna forma identificar las diferentes síndromes geriátricos.
- •
Evaluación de forma independiente por parte de los 2 geriatras de la capacidad de identificación de las variables seleccionadas.
- •
Puesta en común de las variables identificadas, seleccionadas y evaluadas. Establecimiento como variables definitivas indicativas de síndrome geriátrico si el consenso es por unanimidad.
- •
Una vez obtenido el consenso para cada una de las variables, se recodificará para obtener la variable resultante definitoria de presencia o ausencia de síndrome geriátrico.
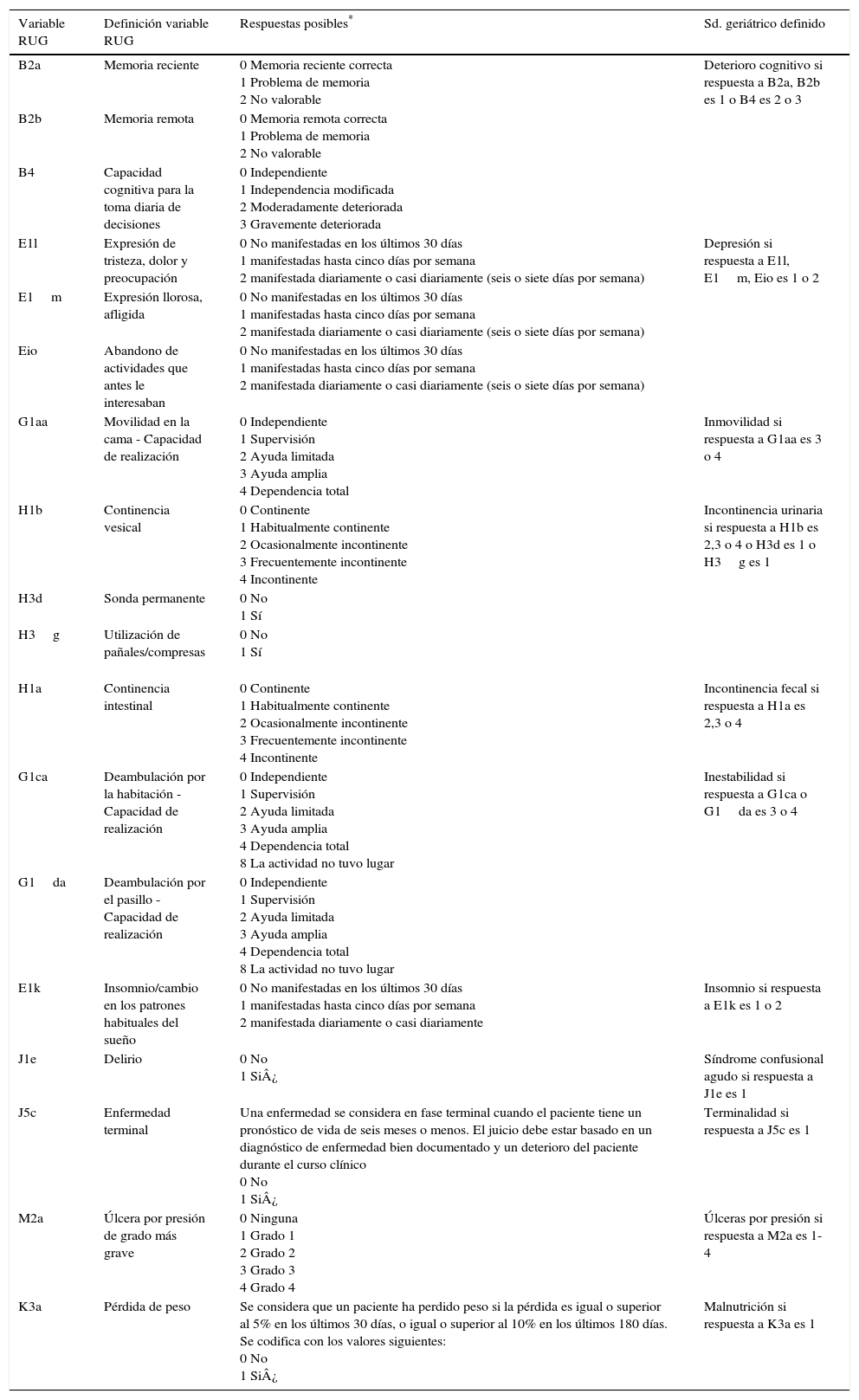
En la tabla 3 se pueden observar las variables identificadas/seleccionadas y su recodificación en síndromes geriátricos.
Variables del RUG-III seleccionadas como susceptibles identificadoras de síndromes geriátricos
| Variable RUG | Definición variable RUG | Respuestas posibles* | Sd. geriátrico definido |
|---|---|---|---|
| B2a | Memoria reciente | 0 Memoria reciente correcta 1 Problema de memoria 2 No valorable | Deterioro cognitivo si respuesta a B2a, B2b es 1 o B4 es 2 o 3 |
| B2b | Memoria remota | 0 Memoria remota correcta 1 Problema de memoria 2 No valorable | |
| B4 | Capacidad cognitiva para la toma diaria de decisiones | 0 Independiente 1 Independencia modificada 2 Moderadamente deteriorada 3 Gravemente deteriorada | |
| E1l | Expresión de tristeza, dolor y preocupación | 0 No manifestadas en los últimos 30 días 1 manifestadas hasta cinco días por semana 2 manifestada diariamente o casi diariamente (seis o siete días por semana) | Depresión si respuesta a E1l, E1m, Eio es 1 o 2 |
| E1m | Expresión llorosa, afligida | 0 No manifestadas en los últimos 30 días 1 manifestadas hasta cinco días por semana 2 manifestada diariamente o casi diariamente (seis o siete días por semana) | |
| Eio | Abandono de actividades que antes le interesaban | 0 No manifestadas en los últimos 30 días 1 manifestadas hasta cinco días por semana 2 manifestada diariamente o casi diariamente (seis o siete días por semana) | |
| G1aa | Movilidad en la cama - Capacidad de realización | 0 Independiente 1 Supervisión 2 Ayuda limitada 3 Ayuda amplia 4 Dependencia total | Inmovilidad si respuesta a G1aa es 3 o 4 |
| H1b | Continencia vesical | 0 Continente 1 Habitualmente continente 2 Ocasionalmente incontinente 3 Frecuentemente incontinente 4 Incontinente | Incontinencia urinaria si respuesta a H1b es 2,3 o 4 o H3d es 1 o H3g es 1 |
| H3d | Sonda permanente | 0 No 1 Sí | |
| H3g | Utilización de pañales/compresas | 0 No 1 Sí | |
| H1a | Continencia intestinal | 0 Continente 1 Habitualmente continente 2 Ocasionalmente incontinente 3 Frecuentemente incontinente 4 Incontinente | Incontinencia fecal si respuesta a H1a es 2,3 o 4 |
| G1ca | Deambulación por la habitación - Capacidad de realización | 0 Independiente 1 Supervisión 2 Ayuda limitada 3 Ayuda amplia 4 Dependencia total 8 La actividad no tuvo lugar | Inestabilidad si respuesta a G1ca o G1da es 3 o 4 |
| G1da | Deambulación por el pasillo - Capacidad de realización | 0 Independiente 1 Supervisión 2 Ayuda limitada 3 Ayuda amplia 4 Dependencia total 8 La actividad no tuvo lugar | |
| E1k | Insomnio/cambio en los patrones habituales del sueño | 0 No manifestadas en los últimos 30 días 1 manifestadas hasta cinco días por semana 2 manifestada diariamente o casi diariamente | Insomnio si respuesta a E1k es 1 o 2 |
| J1e | Delirio | 0 No 1 Si¿ | Síndrome confusional agudo si respuesta a J1e es 1 |
| J5c | Enfermedad terminal | Una enfermedad se considera en fase terminal cuando el paciente tiene un pronóstico de vida de seis meses o menos. El juicio debe estar basado en un diagnóstico de enfermedad bien documentado y un deterioro del paciente durante el curso clínico 0 No 1 Si¿ | Terminalidad si respuesta a J5c es 1 |
| M2a | Úlcera por presión de grado más grave | 0 Ninguna 1 Grado 1 2 Grado 2 3 Grado 3 4 Grado 4 | Úlceras por presión si respuesta a M2a es 1-4 |
| K3a | Pérdida de peso | Se considera que un paciente ha perdido peso si la pérdida es igual o superior al 5% en los últimos 30 días, o igual o superior al 10% en los últimos 180 días. Se codifica con los valores siguientes: 0 No 1 Si¿ | Malnutrición si respuesta a K3a es 1 |
Hay una serie de síndromes geriátricos que no se podrán detectar en base a esta metodología: alteraciones de los sentidos, caídas, deterioro funcional, disfagia, problemática social e infecciones de repetición.
Ganancia funcional (GF): formulada como ganancia funcional (GF)=IB alta (RIBA) - IB al ingreso (IBI). La ganancia funcional es una variable que equivale a mejoría si el resultado es positivo y empeoramiento si es negativo. Algunos estudios marcan como valor de referencia la ganancia de 20 puntos o más en el 50% de los pacientes, es decir que el 50% de los pacientes ingresados en unidades sociosanitarias finalizan el proceso de atención con una ganancia igual o superior a 20 puntos que se considera clínicamente relevante34.
Eficiencia rehabilitadora o eficiencia de la ganancia funcional: formulada como eficiencia rehabilitadora=ganancia funcional/estancias consumidas a la unidad, es un parámetro, así como el GF, a menudo utilizado en la evaluación de eficiencia para estos tipo de dispositivos35.
La ganancia funcional como la estancia hospitalaria y la eficiencia rehabilitadora, pueden estar condicionadas por la complejidad de las características de los pacientes35. Un índice inferior a 0,5 puntos se considera una unidad de baja intensidad rehabilitadora, entre 0,5 y un punto se considera una actividad rehabilitadora moderada y superior a uno intensa.
Proveedor de servicios: la estructura asistencial de la Región del BNyBM hace que haya dos proveedores de servicios. BSA (BSA) y el Instituto Catalán de Salud (ICS).
Tipología de ingreso: se trata del tipo de tratamiento al ingreso que precisa el paciente y que se codificará de la siguiente forma: convalecencia o larga estancia.
Procedencia del ingreso: referida a la procedencia del paciente en el momento del ingreso en unidad de postagudos que se agrupará en los 3 ámbitos de salud:
- •
Asistencia hospitalaria: todo paciente que el ingreso procede de una Unidad Productiva hospitalaria, ya sea desde el servicio de Urgencias o de las propias plantas hospitalarias.
- •
Asistencia Intermedia: todo paciente que procede de una Unidad Productiva identificada como sociosanitaria, incluye procedencia de otro CSS, de consultas externas de los centros sociosanitarios, hospital de día sociosanitario o de otra línea de internamiento sociosanitario (p.ej. convalecencia, cuidados paliativos, …)
- •
Asistencia Primaria: ingreso pedido desde atención primaria que no ha sido valorado de forma previa a ningún dispositivo sociosanitario y que ingresa por tanto desde el domicilio del paciente).
Hospital de procedencia: obtenida del CMBD-RSS y que para este estudio se recodificará en tres grupos:
- •
Hospital Municipal de Badalona - BSA.
- •
Hospital Universitario Germans Trias i Pujol - ICS.
- •
Otros.
Motivo de alta: se refiere a cualquier motivo que genere la finalización del proceso de atención del paciente en las unidades sociosanitarias. Incluye las siguientes tipologías:
- •
Alta a domicilio: ya sea retorno a domicilio o residencia.
- •
Alta por traslado a centro de agudos: retorno por agudización o inestabilidad clínica no asumible en el centro que conlleva que el paciente sea derivado a un hospital de agudos de forma urgente o programada.
- •
Alta por traslado a CSS: paciente que al final de la intervención necesita continuar internado en un CSS (ya sea en una unidad diferente (convalecencia, larga estancia o cuidados paliativos) o sea trasladado a otro CSS (a petición de familia por proximidad, necesidades específicas del caso, …).
- •
Éxitus: se entiende como muerte del paciente en la unidad sociosanitaria durante su proceso de atención.
Estancias en hospital de agudos: los días de estancia se computarán desde el día de ingreso al día de alta, no precisando continuar los cuidados en ámbito hospitalario y finalizando el proceso asistencial.
Estancias en CSS: los días de estancia se computarán desde el día de ingreso en una unidad sociosanitaria hasta el día de alta para cualquier motivo que generara no precisar continuar sus cuidados a la unidad, dando por finalizado el proceso asistencial.
Modelo de atención: variable que se recogerá a partir del modelo de atención aplicado al paciente ingresado en las unidades sociosanitarias. Se codificará como:
- •
Modelo sociosanitario: aquellos pacientes incluidos como grupo control en el estudio en el período comprendido entre el año 0 y 2.
Modelo de atención intermedia: pacientes incluidos en el estudio en el período comprendido entre el año 6 y 7.
Recogida de datosLos datos serán registrados en los formularios creados a tal fin en la historia clínica del paciente. La extracción y explotación posterior de dichos datos desde el sistema informático de la organización se realizará garantizando el derecho a la confidencialidad de los datos del paciente, procediendo a generar una base de datos anónima antes de proceder a su análisis.
Análisis de los datosSe realizará en primer lugar el análisis descriptivo de las variables registradas. En las variables cuantitativas se utilizarán medidas de tendencia central, de dispersión y posición. Para las variables cualitativas, se calcularán las frecuencias relativas. Todos los datos se presentarán con sus intervalos de confianza para el 95% de seguridad (IC 95%).
Para identificar los posibles factores asociados a una mejor efectividad del modelo integrado respecto al sociosanitario, se realizará un análisis bivariante de las variables demográficas, clínicas y descriptores del abordaje de tipo cualitativo mediante el test de Chi-cuadrado, usando el test exacto de Fisher cuando las frecuencias esperadas en alguna celda no alcanzarán al menos las 5 unidades.
Respecto a las variables de tipo cuantitativo, si presentan una distribución normal, comprobada de forma previa a través del test de Kolmogorov-Smirmov, el análisis bivariante se realizará mediante el test T para muestras independientes, en las variables dicotómicas, y mediante ANOVA de un factor, en las variables con tres o más categorías, en caso contrario la comparación se realizará mediante pruebas no paramétricas: U de Mann-Whitney, para variables dicotómicas y Kruskal-Wallis para variables con tres o más categorías. Las comparaciones múltiples entre grupos se analizarán mediante el test de Bonferroni en caso de homocedasticidad y mediante el test de Games-Howell en caso de heterocedasticidad, esta se analizará de forma previa mediante el test de Levenne.
Una vez realizado el análisis bivariante se procederá a realizar un análisis multivariante con el objetivo de determinar las variables explicativas asociadas al modelo de atención intermedia. Se incluirán en el análisis las variables que muestren significación estadística en el análisis bivariante o aquellas que, a pesar de no ser estadísticamente significativas en el análisis bivariante, los autores consideren de relevancia clínica.
Por otra parte se realizará análisis multivariante, mediante regresión de Cox, para determinar los factores predictores independientes para mortalidad. Se realizarán curvas de supervivencia de Kaplan-Meier en el caso de encontrar algún proceso predictor de mortalidad a fin de comparar la supervivencia de los pacientes incluidos en estos procesos.
Todos los contrastes se realizarán a nivel bilateral y se considerará significativo un valor de p inferior a 0,05.
Todos los análisis se llevarán a cabo con el paquete estadístico SPSS versión 21© (Released 2012. Armonk, NY: IBM Corp).
Consideraciones éticasEl estudio se regirá por los principios éticos básicos contenidos en la Declaración de Helsinki. El protocolo de estudio ha sido aprobado por el Comité Ético de Investigación Clínica del Hospital Germans Trias i Pujol de Badalona (código PI-15-082). La información de la base de datos se anonimizará antes de llevar a cabo ningún análisis. Los investigadores serán responsables de que la base de datos de este estudio guarde la confidencialidad de los datos marcada por la ley. Los datos de los sujetos se someterán a un proceso de disociación, de modo que se preserve la identidad del paciente tal como se establece en la LO 15/1999 de 13 de diciembre, de protección de datos de carácter personal.
DiscusiónLa atención geriátrica en el ámbito sociosanitario catalán tiene más de 25 años de historia. En los últimos años, la aparición en el plan de salud del modelo de prevención y atención al enfermo crónico en situación de complejidad (PCC) o de enfermedad crónica avanzada (MACA) es uno de los hechos causante de la reflexión del modelo de atención geriátrico catalán14,36. Desde diferentes servicios de geriatría hemos promovido la evaluación comparativa del modelo sociosanitario catalán con nuevos modelos de atención basados, habitualmente, en el modelo de Intermediate Care británico.
Desde Cataluña diferentes grupos hemos presentado trabajos sobre modelos alternativos al ingreso hospitalario de agudos de pacientes mayores, como son las unidades de subagudos37–39. También hemos presentado resultados favorables en intervenciones complejas geriátricas a nivel domiciliario31–33 y hemos presentado trabajos de cómo mejorar la atención en unidades de postagudos, como es el caso del presente estudio, con la finalidad de evaluar si aportan una mayor efectividad clínica o disminuir el traslado no planificado a urgencias de pacientes ingresados40,41.
El marco presente y futuro de la atención a personas mayores en situaciones de especial complejidad puede progresar a través de modelos de atención integrados, algunos de los cuales han empezado a mostrar cierta evidencia8,10,42. En ellos, la atención especializada geriátrica puede/debe tener un peso específico en el desarrollo de esas políticas sanitarias, demostrando, publicando y publicitando la efectividad y eficiencia de sus intervenciones.
ConclusionesLos sistemas de atención integrada43,44 y la aplicación de rutas clínicas45–47, empiezan a generar evidencias favorables, especialmente cuando están dirigidos a personas mayores en situación de complejidad sanitaria y/o social. No hay estudios sobre la efectividad o eficiencia que puede generar un modelo de atención integrada en Unidades de Postagudos en España. En este trabajo presentamos el diseño de un estudio de evaluación sobre la efectividad clínica de un proyecto de intervención multidisciplinar y multifactorial. Se pretende crear un modelo de atención integrada en una zona densamente poblada y conocer si este es superior al modelo sociosanitario catalán a nivel de impacto clínico en los mayores atendidos y en la disminución del consumo de recursos. Este estudio cuasiexperimental de largo recorrido (7 años de duración) tiene algunas deficiencias metodológicas (no es un estudio aleatorizado, se desarrolla en una organización sanitaria integral,…). A pesar de ello se basa en un abordaje pragmático de la realidad asistencial de un Servicio de Geriatría que desarrolla parte de su atención en unidades de rehabilitación postaguda y que puede ser inicio de futuros ensayos clínicos aleatorizados.
FinanciaciónEste estudio no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.