detectar el porcentaje de pacientes con demencia ingresados en una unidad de psicogeriatría con elevado riesgo de caídas y valorar el grado de aceptación y cumplimiento del uso de los protectores de cadera durante el ingreso, a los 15 días y a los 3 meses del alta.
Material y métodosestudio de cohortes prospectivo de base hospitalaria. Para la valoración del riesgo de caídas se utilizó la inestabilidad a la bipedestación inmediata o semitándem alterado, o un Get-up-and-Go superior a 20 s o a juicio clínico como resultado de la evaluación geriátrica. El cumplimiento intrahospitalario se basó en los registros de enfermería y el cumplimiento extrahospitalario mediante entrevista telefónica a los 15 y 3 meses del alta.
Resultadosse evaluó a 115 pacientes admitidos consecutivamente en la Unidad de Psicogeriatría del Hospital de la Santa Creu de Vic. Se excluyó a 60 pacientes (52,2%); el motivo principal fue la dependencia para la marcha. De los 55 pacientes incluidos, 44 (80,0%) presentaban elevado riesgo de caídas y fueron candidatos a protectores de cadera. El cumplimiento intrahospitalario fue del 80,5% (intervalo de confianza [IC] del 95%, 65,1-91,2); la causa más frecuente de no cumplimiento fue la retirada de los protectores por parte del paciente. A los 15 días del alta, el cumplimiento extrahospitalario fue del 64,5% (IC del 95%, 45,4-80,8) y a los 3 meses del 57,1% (IC del 95%, 28,9-82,4).
Conclusionesun elevado porcentaje de pacientes dementes no dependientes para la marcha presentaban un alto riesgo de caídas. En el ámbito de hospitalización, el cumplimiento no es un problema para la utilización de protectores de cadera en población de alto riesgo, y es discutible en el entorno comunitario.
to detect the percentage of patients with dementia admitted to a psychogeriatric department, who have a high risk of falls, and to evaluate acceptance and compliance with hip protectors during their stay in hospital and 2 weeks and 3 months after discharge.
Material and methodswe performed a hospital-based prospective cohort study. Risk of falling was evaluated on the basis of immediate bipedal standing instability or abnormal semi-tandem posture, a get-up-and-go test time of more than 20 seconds, or clinical judgement. Compliance during hospital stay was evaluated through nursing records and compliance outside hospital by telephone interviews at 15 days and 3 months after discharge.
Resultsa total of 115 patients consecutively admitted to the psychogeriatric department of the Santa Creu Hospital in Vic were assessed. Sixty patients (52.2%) were excluded from the study, the main reason being dependence on another person for walking. Of the 55 patients included, 44 (80.0%) had a high risk of falls and were candidates for hip protectors. In-hospital compliance was 80.5% (95% CI: 65.1-91.2). The most common cause of non-compliance was removal of the hip protector by the patient. Compliance after discharge was 64.5% (95% CI: 45.4-80.8) at 2 weeks and 57.1% (95% CI: 28.9-82.4) at 3 months.
Conclusionsa high risk of falling was found in a large percentage of patients with dementia who were not dependent on others for walking. Compliance was not a problem in the use of hip protectors in a high-risk population in the hospital-admission setting but was weaker in the community setting.
Las caídas en personas con demencia son un importante problema de salud, por su elevada prevalencia, que llega a ser del 60% (el doble que en la población general), y por sus mayores consecuencias en términos de morbimortalidad 1,2.
Una de las consecuencias más graves de las caídas es la fractura de fémur, que en poblaciones ancianas tiene una mortalidad entre el 15 y el 25%. Además, menos de la mitad de los que sobreviven vuelven a su situación funcional previa. El riesgo de presentar una fractura después de una caída en un paciente con demencia es entre 1,5 y 3 veces superior a la población cognitivamente normal3.
Para evitar la fractura de fémur se deben prevenir las caídas, tratar la osteoporosis y valorar la utilización de los protectores de cadera.
Las intervenciones multifactoriales sobre los factores de riesgo de caídas pueden disminuir el número de caídas y fracturas. Todos los programas preventivos de caídas se basan en la detección de los pacientes de alto riesgo seguido de un proceso de intervención sobre los factores de riesgo modificables4,5.
Los programas de intervención multifactorial sobre los pacientes con riesgo de caídas incluyen, como componentes básicos, elementos de rehabilitación para mejorar la fuerza de las extremidades inferiores y del equilibrio, actuaciones para disminuir el riesgo a domicilio e intervenciones sobre la medicación y las alteraciones visuales. En la literatura científica no existe una evidencia clara de los beneficios de esos programas de prevención de caídas en pacientes con demencia1,6,7.
La fractura de cadera se produce generalmente como resultado de un impacto directo sobre la cadera, al caer la persona sobre un lado y golpearse en la región trocantérea. Los protectores de cadera son protecciones externas que se colocan sobre la cadera para disminuir la energía del impacto en caso de caída.
Los primeros estudios aleatorizados sobre la efectividad de los protectores de cadera en poblaciones con alto riesgo de caídas mostraban una disminución de las fracturas de fémur entre el 50 y el 60%, en el ámbito ambulatorio y residencial8–10. Es por ello que algunas guías clínicas aconsejan ofrecer los protectores de cadera a todos los residentes de instituciones11,12. Sin embargo, una última revisión sistemática realizada por Parker et al13 evidencia que los protectores de cadera son ineficaces para la gente que vive en el domicilio, y es incierta la efectividad en pacientes institucionalizados.
En la mayoría de los estudios se muestra un bajo cumplimiento en su uso, que oscila entre el 24 y el 48%10,14–18. El estudio de Thompson et al19 muestra que el cumplimiento anual de los protectores de cadera en el ámbito residencial puede llegar a ser del 78% mediante un programa diseñado en el que se da mucha importancia a la intervención educativa. Honkanen et al20 demostraban que éstos eran ampliamente coste-eficientes.
Basándonos en las consideraciones citadas anteriormente, y ante el hecho de la escasa existencia de estudios sobre la utilización de los protectores de cadera en pacientes dementes, se realizó el presente estudio en la unidad de psicogeriatría de nuestro centro con el objetivo de detectar a los pacientes ingresados con riesgo alto de caídas, determinar si era posible la modificación de los factores de riesgo durante el ingreso hospitalario y valorar la indicación, la aceptación y el cumplimiento de los protectores de cadera en este grupo de pacientes.
MATERIAL Y MÉTODOSEstudio de cohortes prospectivo de base hospitalaria, con seguimiento a los 15 días y a los 3 meses del alta hospitalaria.
Se incluyó en el estudio a todos los pacientes que ingresaron de forma consecutiva en la Unidad de Psicogeriatría del Hospital de la Santa Creu de Vic (Vic, Barcelona) entre septiembre de 2005 y agosto de 2006, con diagnóstico de demencia y con un elevado riesgo de caídas. Se consideró que el paciente presentaba un elevado riesgo de caídas si cumplía uno o más de los siguientes criterios: inestabilidad a la bipedestación inmediata o semitándem alterado, o un Get-up-and-Go21,22 superior a 20 segundos a juicio clínico como resultado de la evaluación geriátrica.
Se excluyó del estudio a los pacientes que cumplían alguno de los siguientes criterios: pacientes dependientes de una persona para la deambulación, pacientes itinerantes, pacientes con importante trastorno de conducta, muerte previsible a corto plazo, o bien, rechazo a participar en el estudio por parte del cuidador principal.
A las 48 h del ingreso se realizaba una valoración geriátrica completa (valoración basal). A los pacientes que ingresaban en la unidad después de un proceso agudo intercurrente, la valoración se realizaba cuando el paciente se encontraba en situación de estabilidad clínica. Si cumplían los criterios de inclusión, se informaba al cuidador principal sobre el objetivo del estudio y se le ofrecía la posibilidad de participar en él. Si accedían, se solicitaba que firmasen el consentimiento informado.
Se prescribieron los protectores de cadera durante el día. Se utilizaron los protectores de cadera Hips, comercializados en España por Intersan S.A.
Durante el tiempo que el paciente estaba ingresado en la unidad de psicogeriatría, era responsabilidad del personal de enfermería evaluar diariamente el cumplimiento, los posibles efectos adversos derivados de su uso (reacciones locales de la piel, aparición de trastornos de conducta, etc.) y los problemas que el paciente pudiese tener con los protectores (retirada de los protectores por parte del paciente, episodios de incontinencia, etc.).
Se definió como buen cumplimiento intrahospitalario cuando el paciente llevó los protectores durante el ingreso, sin aparecer ninguna complicación derivada de su uso que obligase a la retirada de éstos.
Una segunda valoración geriátrica se realizaba en el momento del alta hospitalaria (valoración al alta) para determinar de nuevo el riesgo de caídas. Si el paciente seguía presentando un elevado riesgo de caídas se consideraba candidato a proseguir el estudio en su domicilio, manteniendo la prescripción de protectores al alta. Se entregaba a la familia un juego de protectores y se daban las instrucciones pertinentes para su correcta utilización.
El seguimiento a domicilio de los pacientes dados de alta con indicación de protectores de cadera, se hacía a través de una entrevista telefónica con el cuidador principal, a los 15 días y a los 3 meses del alta hospitalaria. A través de la entrevista se evaluaba el cumplimiento, los efectos adversos y los problemas derivados de su utilización.
Se definió como buen cumplimiento extrahospitalario si la familia confirmaba que el paciente llevaba puestos los protectores en el momento de la llamada telefónica.
Como variables dependientes se evaluó el cumplimiento intrahospitalario y el cumplimiento a los 15 días y a los 3 meses del alta hospitalaria. En el cálculo de los porcentajes de cumplimiento se excluyeron los traslados por empeoramiento clínico, dependencia para la marcha y las pérdidas de seguimiento. Como variables independientes se recogieron: la edad, el sexo, el motivo de ingreso, el diagnóstico etiológico de la demencia, la fase de la demencia, el índice de Barthel, el Mini-Mental State Examination de Folstein (MMSE) y el Neuropsiquiatric Inventory (NPI).
Para el análisis estadístico se utilizó el programa SPSS, versión 12.0. Las pruebas estadísticas utilizadas fueron la prueba de la χ2 o la prueba exacta de Fisher para las variables categóricas y la prueba de la t de Student para las variables cuantitativas; en caso de no cumplirse las asunciones pertinentes para cada prueba, se utilizaron pruebas no paramétricas. Los porcentajes de cumplimiento para cada una de las visitas de seguimiento se muestran junto a sus intervalos de confianza (IC) del 95%. El nivel de significación estadístico utilizado fue del 5% bilateral.
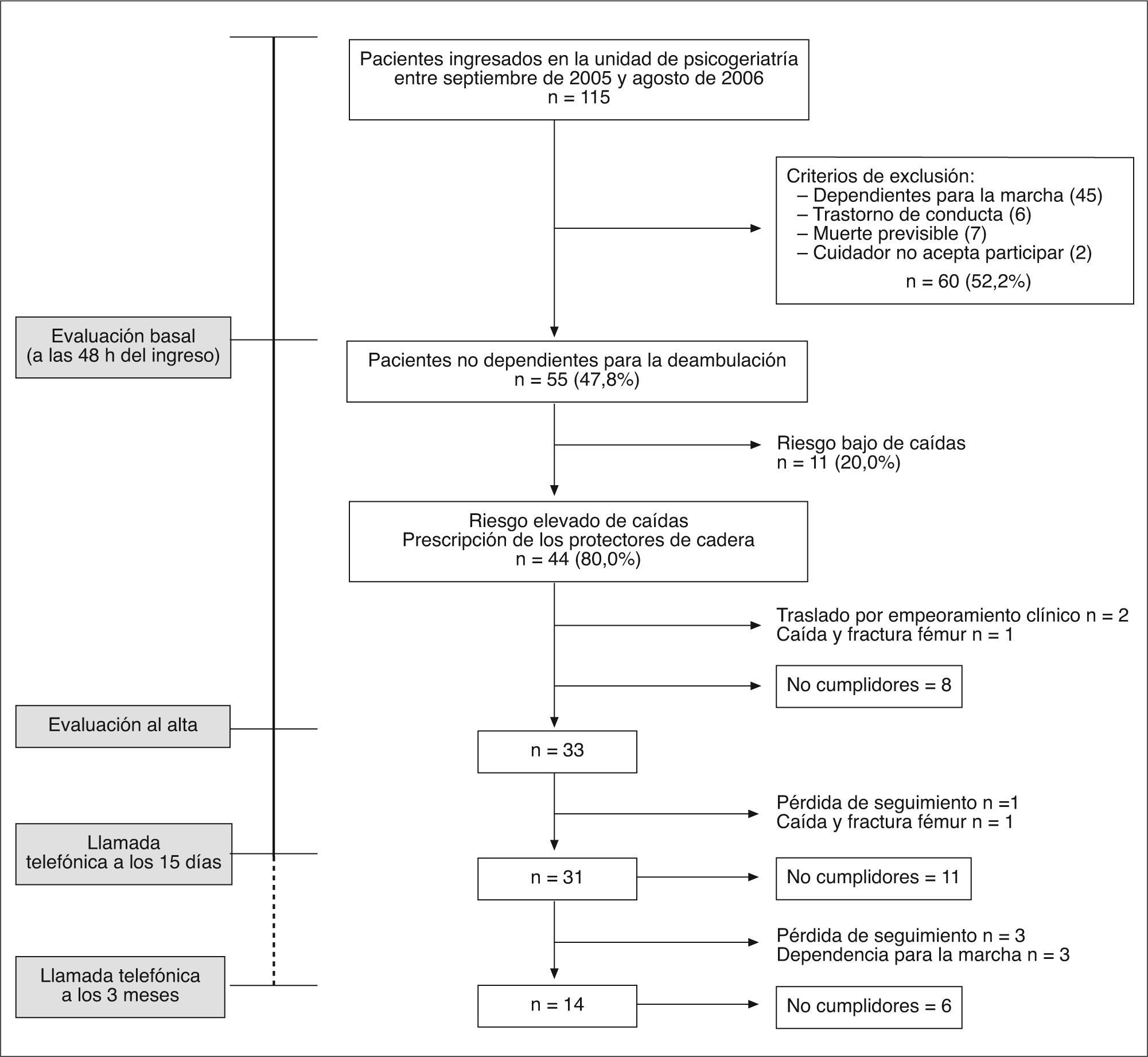
RESULTADOSEntre septiembre de 2005 y agosto de 2006, ingresaron de manera sucesiva en la unidad de psicogeriatría 115 pacientes con diagnóstico de demencia. De ellos, se excluyó a un total de 60 (52,2%) pacientes, puesto que cumplían criterios de exclusión. En la figura 1 se muestra el diagrama de flujo de los pacientes a través del estudio.
Los motivos de no participación fueron los siguientes: 45 (75,0%) pacientes por ser dependientes para la marcha, 6 (10,0%) pacientes por la presencia de un trastorno de conducta grave, 7 (11,7%) pacientes por muerte previsible a corto plazo, y en 2 casos porque la familia rechazaba participar.
De los 55 pacientes incluidos en el estudio, 44 (80,0%; IC del 95%, 67,0-89,6) cumplían criterios de alto riesgo de caídas, por lo que se consideraron candidatos a llevar protectores de cadera. En la tabla 1 se muestran los pacientes con riesgo de caídas según cada uno de los instrumentos utilizados para la valoración de la marcha y el equilibrio. A 4 (7,3%) pacientes, que no puntuaron a riesgo en ninguno de las pruebas utilizadas, se les prescribieron los protectores a juicio clínico como resultado de la evaluación geriátrica.
Pacientes con riesgo de caídas según cada uno de los instrumentos utilizados para la valoración de la marcha y el equilibrio
| No dependientes para la deambulación n = 55 | |
| Inestabilidad a la bipedestación inmediata o semitándem alterado, n (%) | 36 (65,5) |
| Get-up-and-Go* > 20 s, n (%) | 29 (58,0) |
| Juicio clínico, n (%) | 4 (7,3) |
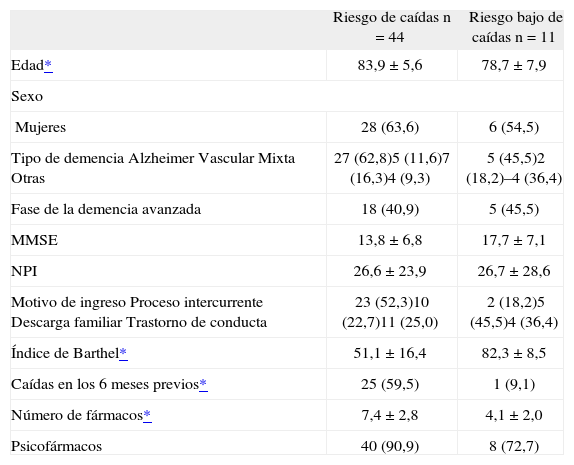
En la tabla 2 se comparan las características sociodemográficas y clínicas de los pacientes con elevado riesgo de caídas frente a los que no presentaban riesgo. Los pacientes con riesgo de caídas eran de mayor edad (83,9 frente a 78,7 años; p < 0,05), presentaban un peor estado funcional (51,1 frente a 82,3; p < 0,05), una mayor presencia de antecedentes de caídas en los 6 meses previos al ingreso (el 59,5 frente al 9,1%; p < 0,05) y tomaban más fármacos (7,4 frente a 4,1; p < 0,05).
Comparación de las características sociodemográficas y clínicas al ingreso entre los pacientes con riesgo elevado de caídas frente a los de riesgo bajo
| Riesgo de caídas n = 44 | Riesgo bajo de caídas n = 11 | |
| Edad* | 83,9 ± 5,6 | 78,7 ± 7,9 |
| Sexo | ||
| Mujeres | 28 (63,6) | 6 (54,5) |
| Tipo de demenciaAlzheimerVascularMixtaOtras | 27 (62,8)5 (11,6)7 (16,3)4 (9,3) | 5 (45,5)2 (18,2)–4 (36,4) |
| Fase de la demencia avanzada | 18 (40,9) | 5 (45,5) |
| MMSE | 13,8 ±6,8 | 17,7 ±7,1 |
| NPI | 26,6 ± 23,9 | 26,7 ± 28,6 |
| Motivo de ingresoProceso intercurrenteDescarga familiarTrastorno de conducta | 23 (52,3)10 (22,7)11 (25,0) | 2 (18,2)5 (45,5)4 (36,4) |
| Índice de Barthel* | 51,1 ± 16,4 | 82,3 ± 8,5 |
| Caídas en los 6 meses previos* | 25 (59,5) | 1 (9,1) |
| Número de fármacos* | 7,4 ±2,8 | 4,1 ± 2,0 |
| Psicofármacos | 40 (90,9) | 8 (72,7) |
Los datos se presentan con n (%) y media ± desviación estándar.
MMSE: Mini-Mental State Examination de Folstein; NPI: Neuropsichiatric
Inventory.
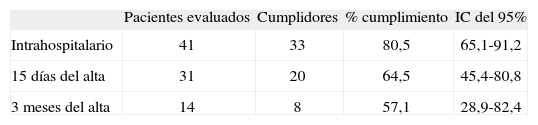
El cumplimiento intrahospitalario de los protectores de cadera fue del 80,5% (tabla 3). De los 41 sujetos evaluados, 8 pacientes se consideraron no cumplidores, 2 pacientes manifestaron de forma explícita no querer seguir usándolos y en 6 casos aparecieron problemas derivados de su uso. El trastorno de conducta mejoró durante el ingreso en la unidad, mientras que no se observaron diferencias estadísticamente significativas para el MMSE, el estado funcional, ni el número de fármacos (tabla 4). En la valoración al alta, se mantuvo la prescripción de los protectores a todos los pacientes cumplidores ya que todos ellos continuaban presentando criterios de alto riesgo de caídas.
Comparación de las características al ingreso y al alta de los pacientes a los que se les prescriben protectores de cadera
| Ingreso n = 33 | Alta n = 33 | |
| MMSE | 12,3 ± 6,8 | 12,1 ± 6,6 |
| NPI* | 24,5 ± 23,6 | 10,1 ±9,4 |
| Índice de Barthel | 51,4 ± 16,0 | 55,0 ± 17,1 |
| Número de fármacos | 7,3 ± 3,0 | 7,1 ± 2,7 |
Los resultados se expresan como media ± desviación estándar.
MMSE: Mini-Mental State Examination de Folstein; NPI: Neuropsichiatric
Inventory.
El cumplimiento extrahospitalario a los 15 días fue del 64,5% (tabla 3). El motivo más frecuente de no cumplimiento extrahospitalario fue la retirada de los protectores por parte del enfermo (en un 36,4% de los casos).
El cumplimiento extrahospitalario a los 3 meses fue del 57,1% (tabla 3). El motivo más frecuente de no cumplimiento fue la retirada de los protectores por parte del enfermo (en un 33,3% de los casos).
A la pregunta de si habían tenido problemas con la utilización de los protectores, un 25,8% de los cuidadores manifestaron ver incrementada su carga, un 9,8 de los pacientes incrementaron los episodios de incontinencia y 29,0% requirió de mayor ayuda para la higiene y para vestirse.
DISCUSIÓNMediante el presente estudio se observó que el 80% de los pacientes dementes ingresados en una unidad de psicogeriatría y no dependientes para la deambulación presentan un elevado riesgo de caídas. El cumplimiento con los protectores de cadera durante el ingreso hospitalario fue del 80,5% y disminuyó al 57,1% en el seguimiento domiciliario a los 3 meses del alta.
El no cumplimiento es uno de los mayores problemas respecto al uso y eficacia de los protectores de cadera. Ade más, se detecta en la revisión de la literatura científica una falta de consenso en las definiciones de aceptación y cumplimiento23. La disparidad en la manera de definir y medir el cumplimiento conlleva a que las cifras del cumplimiento descritas en la literatura científica oscilen entre el 20 y el 92%, con una media del 56%14.
La comparación de las diferentes cifras de cumplimiento en los estudios precisa un análisis riguroso de varios factores. En general, los estudios con mejores resultados de cumplimiento, introducen un criterio de inclusión basado en la buena aceptación de los protectores. Una vez que el paciente vez ha utilizado los protectores, durante un período de prueba previo a la inclusión, decide o no continuar en el estudio19. Las razones más frecuentes mencionadas para no usar los protectores son la incomodidad que ocasionan, reacciones locales en la piel, el esfuerzo extra de tiempo necesario para su correcta colocación, los problemas de incontinencia urinaria y las dificultades físicas. En los pacientes con demencia en estadios moderado-grave no es posible este procedimiento de selección previo.
Puesto que entre el 16 y el 35%24,25 de las fracturas ocurren durante la noche, es recomendable prescribir los protectores durante todo el día. Sin embargo, debido a la incomodidad que les provocaba a los pacientes, en nuestro caso, se decidió prescribir los protectores durante el período de actividad.
Debe tenerse en cuenta también el sistema empleado para registrar el cumplimiento. Desde la monitorización diaria en la documentación de enfermería en el caso de los pacientes ingresados o por parte del paciente o cuidador mediante el registro de un calendario en el propio domicilio, el seguimiento telefónico o la visita no anunciada. Las ventajas del registro de enfermería o la visita no anunciada es que permiten además de verificar si el paciente lleva puestos o no los protectores, asegurar la correcta colocación de éstos. La anotación de un calendario por parte del paciente o cuidador, aunque ofrece una información completa sobre el número total de días y el total de horas por día en el que el paciente lleva los protectores, puede interferir en el cumplimiento real, y en caso de descuido, completar el calendario con respuestas socialmente aceptadas14.
Entre las definiciones de cumplimiento utilizadas hay el tiempo medio en que llevaron los protectores durante el período de actividad, el total de días en que llevó los protectores dividido por el total de días de seguimiento, el porcentaje de caídas con los protectores, el porcentaje de pacientes que llevaban los protectores la mayor parte del tiempo, el porcentaje de pacientes que llevaban los protectores en un momento determinado, etc.10,14–18. También es importante tener en cuenta cómo se realizó el cálculo del cumplimiento. En nuestro estudio, en cada una de las evaluaciones se excluyeron las pérdidas de seguimiento y los pacientes no cumplidores en la evaluación previa. Si hubiésemos realizado un análisis por intención de tratar, de los 44 pacientes a los que se les prescribieron los protectores de cadera en la evaluación basal, únicamente 8 los continuaban utilizando a los 3 meses, de este modo el cumplimiento a los 3 meses descendería al 18,2%.
Otro factor relevante en la valoración de las cifras de cumplimiento es el entorno en el que se ha realizado el estudio, las cifras de cumplimiento en el ámbito hospitalario o institucional son superiores a las del entorno comunitario17,26.
Estas cifras de cumplimiento han motivado la realización de múltiples estudios con el objetivo de detectar cuáles son los factores asociados al cumplimiento. Los factores predictores del cumplimiento se pueden dividir en dos grandes grupos, los relacionados con el paciente26 y los relacionados con la estructura del centro27,28. En los pacientes con demencia, una de las causas más frecuentes de no cumplimiento es la autorretirada de los protectores por parte del paciente, ya que a menudo éste no tiene capacidad para recordar y entender su utilidad29. Este hecho, tan íntimamente relacionado con el deterioro cognitivo propio de la demencia, debe considerarse como un factor de difícil modificación. Los centros con mayor interés por parte de la organización tienen mejores resultados, al igual que las unidades en las que se ha realizado una intervención educativa dirigida al personal de enfermería30 y los que disponen de mejores ratios de personal.
Ante toda intervención que se quiera llevar a cabo con fines preventivos y, conociendo de antemano que su aceptabilidad es baja, debemos en primer lugar, seleccionar bien a la población diana a la cual va destinada24. La heterogeneidad de la población con el diagnóstico de demencia obliga a escoger subtipos de pacientes. La muestra de estudio está formada por pacientes que cumplen las 3 características siguientes: deambulación no dependiente de otra persona, tener demencia moderada grave y estar ingresado en una unidad de psicogeriatría. Todos estos elementos definen por sí solos una población de alto riesgo. Sin embargo, en el presente estudio, para la selección de los pacientes con elevado riesgo de caídas, se han utilizado las pruebas que valoran el equilibrio y la marcha en el ámbito de la geriatría. Sin embargo, en la práctica se constata la dificultad que, en ocasiones, tiene su aplicación en pacientes con demencia, pues en este colectivo de pacientes la utilización de instrumentos como el Get-up-and-Go y el semitándem a menudo se encuentra limitada por el déficit de memoria inmediata y de atención que presentan esos pacientes, así como por la dificultad para entender órdenes simples. Ante esta situación, deberíamos pensar en la posible utilidad de elementos como el Stratify19,31,32, aplicables en el ámbito residencial, donde la valoración se realiza por observación, sin requerir la colaboración del paciente.
Asimismo debemos considerar que la información que recibieron los cuidadores sobre la utilización de los protectores podría haberse mejorado mediante soporte gráfico en papel o vídeo. Material que debería contemplar la información sobre el riesgo y las consecuencias de las caídas, estrategias para una utilización y correcta colocación de los protectores, etc. En el artículo de Thompson et al19, realizado en el medio residencial, se resalta la importancia de involucrar a los cuidadores para garantizar la continuidad de su uso. Factores como disponer de un número suficiente de protectores que permitan un buen recambio, que sean confortables y que no sean visibles para terceros, son elementos que también se deben tener en cuenta para garantizar una buena aceptabilidad.
Continúa siendo un tema de debate la eficacia de los protectores de cadera en las instituciones. Un ensayo clínico en el entorno de la atención de larga duración, con un buen cumplimiento de los protectores y donde la unidad de aleatorización no fue el paciente sino la cadera, es decir se protegía una de las dos caderas, de tal forma que el mismo paciente actuaba como control e intervención, no pudo demostrar la eficacia de los protectores en la prevención de la fractura de cadera33. Por otra parte, una revisión sistemática que intenta resolver uno de los problemas metodológicos que plantea el hecho de compartir datos procedentes de estudios donde la unidad de asignación es el individuo con estudios aleatorizados por conglomerados, normalmente por institución, concluye que los protectores de cadera son eficaces en la prevención de las fracturas de cadera34.
Es evidente el gran problema que suponen las caídas en los pacientes con demencia, por lo que son importantes todos los esfuerzos destinados a disminuir su incidencia o sus consecuencias. Por un lado, las dificultades ya descritas de la eficacia y cumplimiento de los protectores y, por otro, los estudios de intervención para la prevención de caídas en pacientes con demencia no han demostrado buenos resultados35. Además, los factores de riesgo de caídas probablemente tienen matices diferenciales respecto a los pacientes sin demencia36. No existe consenso en la comunidad científica sobre aspectos biomecánicos de los protectores, su eficacia en la prevención de fracturas37, ni en definir los subgrupos de pacientes ni las intervenciones que van a mejorar el cumplimiento38. Este hecho evidencia la necesidad de seguir realizando estudios con el objetivo de hallar estrategias para evitar que la eficacia de estas intervenciones se vea condicionada por un pobre cumplimiento.
AGRADECIMIENTOSAgradecemos a todo el personal de la Unidad de Psicogeriatría del Hospital de la Santa Creu de Vic su contribución en la realización del estudio.
El proyecto obtuvo el II Premio de la Fundació Catalana de Geriatria i Gerontologia y la VI Beca d’Investigació d’Osona promovida por la Fundació Acadèmia de Ciències Mèdiques i de la Salut de Catalunya i les Illes Balears, l’Agrupació de Ciències Mèdiques d’Osona i la Vocalia d’Osona de la Societat Catalana de Medicina Familiar i Comunitària.