La erosión o muesca escapular (notching escapular) es un problema que se observa con frecuencia en las prótesis invertidas de hombro, producido por un choque entre el componente humeral y el cuello de la escápula. El objetivo principal de nuestro trabajo es analizar si disminuye el notching escapular con el aumento de la experiencia del cirujano. Como objetivos secundarios, el valorar si existe una relación entre su aparición y el resultado funcional y clínico en los pacientes.
Material y métodosSe realiza una revisión retrospectiva de 101 pacientes con 105 prótesis invertidas de hombro, valorando radiográficamente la aparición de notching escapular. El tiempo medio de seguimiento fue de 36 meses (rango, 12-72). Se objetivan los resultados clínico-funcionales con la escala Constant y el cuestionario QuickDash.
ResultadosCuarenta y dos pacientes (40%) presentaron algún grado de notching escapular. De ellos, 25 pacientes tenían un grado I, 14 un grado II y tres un grado III. El Constant postoperatorio medio para toda la serie fue de 60,72. Se observó una tendencia a disminuir la incidencia de notching conforme aumentaba el número de casos intervenidos y la experiencia del cirujano (p = 0,04). En el grupo de los pacientes que presentaban notching escapular, el Constant postoperatorio fue de 56 y en el grupo que no desarrolló notching fue del 63. Los pacientes con notching presentaban puntuaciones inferiores en cuanto al dolor siendo la diferencia estadísticamente significativa (p = 0,012).
ConclusionesEl notching escapular es un problema frecuente en las prótesis invertidas de hombro, en las cuales la curva de aprendizaje influye positivamente en la diminución de su aparición. La aparición de notching escapular está relacionado con peores resultados clínicos en cuanto al dolor se refiere.
Scapular Notching is a problem frequently seen in Reverse shoulder arthroplasties (RSAs), produced by a collision between the humeral component and the scapula. The main objective of this study is to analyze whether this problem decreases with the surgeons experience. As secondary objectives, assessing whether there is a relationship between its appearance and the clinical and functional outcome of patients.
MethodsWe retrospectively reviewed 101 patients with 105 RSAs; we analyzed complications, focusing on scapular notching. Main follow-up time was 36 month (12-72). The clinical and functional outcomes were evaluated with the Constant scale and the QuickDash questionnaire.
ResultsForty-two patients (40%) had some degree of scapular notching. Of these, 25 patients had grade I, 14 had grade II and 3 had grade III notching. The average postoperative Constant score for the entire series was 60.72. A tendency toward a reduced incidence of notching was observed with increasing numbers of operated cases and experience of the surgeon (p=0.04). In the group of patients who had notching, the average postoperative Constant score was 56, and in the group that developed notching, the average score was 63. Patients with notching had significantly lower pain scores (p=0.012).
ConclusionsScapular notching is a common problem of RSA. In RSA, the experience of the surgeon reduces the appearance of problems and complications. Scapular notching is related to poorer clinical outcomes with respect to pain.
Desde que en 1985 fuera introducida por Grammont1, la artroplastia invertida de hombro se ha convertido en un tratamiento ampliamente aceptado en el manejo de la artropatía de hombro por rotura masiva del manguito rotador2–7. Los buenos resultados obtenidos han hecho que se amplíen las indicaciones de la artroplastia invertida a otros procesos en los cuales el manguito rotador no es funcionante, como son las roturas masivas del manguito rotador sin artrosis, artrosis postraumática, revisión protésica, fracturas agudas o enfermedades inflamatorias como la artritis reumatoide acompañada de rotura de manguito7–13.
Sin embargo, el número de complicaciones y problemas derivados de esta cirugía es mucho mayor que con las prótesis anatómicas. Así Zumstein et al.14 ha publicado tasas de complicaciones del 24%, así como un índice de reintervenciones y revisiones del 13,5% en las prótesis invertidas de hombro.
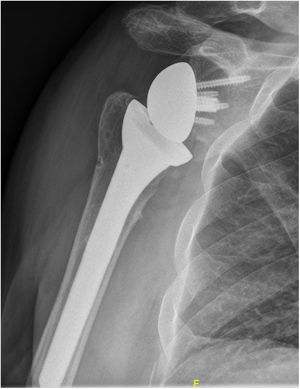
La erosión o muesca escapular (notching escapular) es uno de los problemas más frecuentes tras la cirugía de prótesis invertida de hombro. Su incidencia se ha documentado entorno al 35-96%6,14,15. Se trata de un problema mecánico en el que la muesca escapular se produce por el choque entre el componente humeral de la prótesis y el cuello de la escápula. Todavía no está claro si el notching escapular tiene algún efecto en los resultados clínicos de las prótesis invertidas y si puede producir un aflojamiento del componente glenoideo con el paso del tiempo. Sin embargo, sigue siendo una preocupación importante, especialmente con el empleo de prótesis invertidas en gente joven.
El objetivo de nuestro estudio fue observar la aparición de notching escapular en nuestra serie de prótesis invertidas y ver si disminuía su aparición a medida que los cirujanos adquirían más experiencia en la colocación de las mismas.
Como objetivos secundarios, el valorar si existe una relación entre su aparición y el resultado funcional y clínico en los pacientes. La hipótesis nula fue que con la experiencia y las habilidades quirúrgicas adquiridas disminuiría el porcentaje de notching escapular en este tipo de cirugía.
Material y métodoRevisamos de manera retrospectiva todas las prótesis invertidas de hombro intervenidas en nuestro centro de manera consecutiva desde enero del 2007 a enero del 2013. Se incluyeron en la revisión todas las prótesis invertidas colocadas en ese periodo, mediante abordaje deltopectoral, independientemente de la causa que motivó la colocación de la prótesis. Se excluyeron del estudio aquellos pacientes que en el momento de la revisión habían fallecido, aquellos pacientes que no pudieron ser localizados y aquellos en los que se realizó un abordaje diferente al deltopectoral. El tiempo medio de seguimiento fue de 36 meses (rango, 12-72).
Todos los pacientes, excepto aquellos en los que se implantó la prótesis invertida tras una fractura aguda, fueron evaluados preoperatoriamente registrando el rango de movilidad activa con un goniómetro y midiendo la fuerza con un dinamómetro. El estudio de imagen preoperatorio incluyó una radiografía simple en el plano anteroposterior de la escápula en rotación interna, neutra y rotación externa y una tomografía computarizada o una resonancia magnética para evaluar la integridad del manguito rotador y la erosión glenoidea.
Todas las cirugías fueron realizadas por cirujanos de hombro
Todos los pacientes fueron intervenidos mediante abordaje deltopectoral, con el paciente colocado en la posición de silla de playa, prestando especial atención al tendón del subescapular que se reinsertó con puntos transóseos al finalizar el procedimiento en los casos en los que este se encontraba íntegro.
El protocolo de rehabilitación postoperatoria fue el mismo para todos los pacientes. El hombro fue inmovilizado durante un mes mediante un cabestrillo, con el brazo en rotación interna. Se permitió movilidad pasiva con ejercicios pendulares desde el primer día postoperatorio, evitando la rotación externa más allá de 0° y la elevación superior a 90° para permitir la cicatrización del subescapular.
Se recogieron las complicaciones y problemas intraoperatorios o postoperatorios atendiendo a la definición de los mismos propuesta por Zumstein et al.14. Zumstein et al. definen como «problema» a cualquier evento intraoperatorio o postoperatorio que con probabilidad no afecta al resultado final del paciente, entre los que se incluyen las imágenes radiográficas de notching escapular, y define como «complicación» cualquier evento intraoperatorio o postoperatorio que con probabilidad influye de manera negativa en el resultado final, como fracturas, luxaciones, aflojamientos asépticos o parálisis nerviosas.
Todos los pacientes fueron evaluados clínica y radiográficamente por un examinador independiente. La evaluación clínica se realizó mediante la escala de Constant y Murley (absoluta y ajustada por edad y sexo) y el cuestionario QuickDASH (Disabilities of the Arm, Shoulder and Hand). La escala Constant y Murley16 fue rellenada por uno de los autores en presencia del paciente, mientras que el cuestionario QuickDash fue rellenado por los propios pacientes sin la presencia de ninguno de los autores17. El método de medición de la fuerza en la escala de Constant se realizó con abducción de 45° durante cuatro segundos con el dinamómetro IDO (Isometer, Innovative Desing Orthopedics, London, UK) colocado en la muñeca, registrando la fuerza máxima promedio de tres mediciones. Además se recogieron datos subjetivos del dolor mediante la escala visual analógica (EVA). En el examen radiográfico se evaluó la posición de los implantes, la existencia de líneas de radiolucencia alrededor de estos, el hallazgo de calcificaciones heterotópicas y la presencia de notching escapular inferior, valorándolo según la clasificación de Sirveaux5.
El análisis estadístico fue realizado por un investigador independiente. Los datos fueron resumidos en media y rango en caso de variables continuas y valores absolutos y relativos en el caso de variables categóricas. Un modelo lineal, seguido por un análisis de contraste de Tukey fue utilizado para analizar las diferencias de los valores de Constant entre diagnósticos. Otro modelo lineal fue utilizado para valorar la influencia del grado del notching en los valores de Constant. La probabilidad de aparición del notching en función del número de operaciones previas del cirujano fue analizado mediante un modelo logístico lineal mixto. Valores p inferiores a 0,05 se consideraron estadísticamente significativos. Todos los análisis y gráficos fueron realizados mediante R (versión 3.1.1) y el pack R mgcv (versión 1.8-4)
ResultadosRevisamos de manera retrospectiva una serie de 118 prótesis invertidas intervenidas en nuestro centro de manera consecutiva desde enero del 2007 a enero del 2013. Se excluyeron del estudio por no cumplir los criterios de inclusión 13 pacientes, nueve de ellos por defunción, tres por no haber sido localizados en el momento del estudio y uno por haber sido intervenido mediante un abordaje diferente al resto (transdeltoideo). En total se evaluaron 105 prótesis en 101 pacientes (cuatro bilaterales) con una media de edad de 70 años (rango, 51-88). La muestra estaba formada por 20 hombres (19,8%) y 81 mujeres (80,2%). El tiempo medio de seguimiento fue de 36 meses (rango, 12-72).
39 prótesis (37,1%) fueron implantadas por rotura masiva irreparable del manguito de los rotadores, 28 (26,6%) por artropatía por rotura de manguito, nueve (8,5%) por secuela postraumática, 8 (7,6%) tras una fractura aguda de húmero proximal, 5 (4,7%) por artrosis primaria, 1 (0,9%) fue colocada en un hombro afecto de artritis reumatoide, 6 (5,7%) en el contexto de una luxación inveterada de hombro y 1 (0,9%) por una pseudoartrosis de húmero proximal. Además la serie incluye 8 prótesis de revisión, 3 tras una hemiartroplastia fallida en artrosis primaria y 5 tras una hemiartroplastia dolorosa por fractura de húmero proximal.
Los modelos de prótesis utilizados en esta serie incluían 68 SMR (LimaCorporate, Udine, Italia), 15 Delta III, 19 Delta Xtend (Depuy, Warsan, In, EE. UU.) y 3 Aequalis Reverse II (Tornier, MN, EE. UU.).
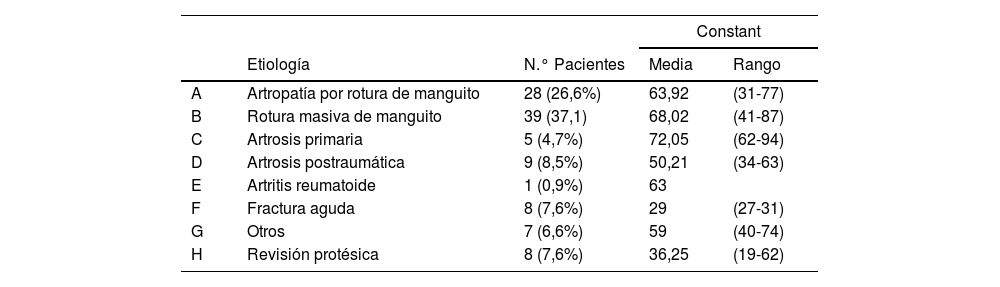
El Constant postoperatorio para toda la serie fue de 60,72 ± 4,3. Atendiendo a la etiología, los pacientes intervenidos por una artrosis postraumática o de revisión protésica, lograron puntuaciones significativamente inferiores que aquellos intervenidos por rotura masiva de manguito, artropatía por rotura de manguito o artrosis primaria (p < 0,05) (tabla 1). Del mismo modo, pacientes intervenidos por una revisión protésica presentaron peores resultados clínicos, lo que se tradujo en puntuaciones en el Quick-Dash significativamente mayores que el resto (p < 0,001).
Constant según la etiología
| Constant | ||||
|---|---|---|---|---|
| Etiología | N.° Pacientes | Media | Rango | |
| A | Artropatía por rotura de manguito | 28 (26,6%) | 63,92 | (31-77) |
| B | Rotura masiva de manguito | 39 (37,1) | 68,02 | (41-87) |
| C | Artrosis primaria | 5 (4,7%) | 72,05 | (62-94) |
| D | Artrosis postraumática | 9 (8,5%) | 50,21 | (34-63) |
| E | Artritis reumatoide | 1 (0,9%) | 63 | |
| F | Fractura aguda | 8 (7,6%) | 29 | (27-31) |
| G | Otros | 7 (6,6%) | 59 | (40-74) |
| H | Revisión protésica | 8 (7,6%) | 36,25 | (19-62) |
Aparecieron complicaciones en nueve pacientes (8,5%). Estas incluían tres aflojamientos glenoideos, tres inestabilidades protésicas (dos de ellas requirieron una reintervención) y tres infecciones (que fueron tratadas mediante recambio en dos tiempos). En cuanto a la aparición de cambios radiográficos, apareció un 40% de notching escapular y un 14,3% de imágenes de osificación heterotópica.
42 pacientes (40%) presentaron algún grado de notching escapular. De ellos, 25 pacientes tenían un grado I, 14 un grado II y 3 un grado III. Puesto que se trata de un diagnóstico radiográfico, si la proyección no es buena, no se puede descartar que en ese paciente exista o no un notching, por lo que en esos casos los etiquetamos de no valorables (5%).
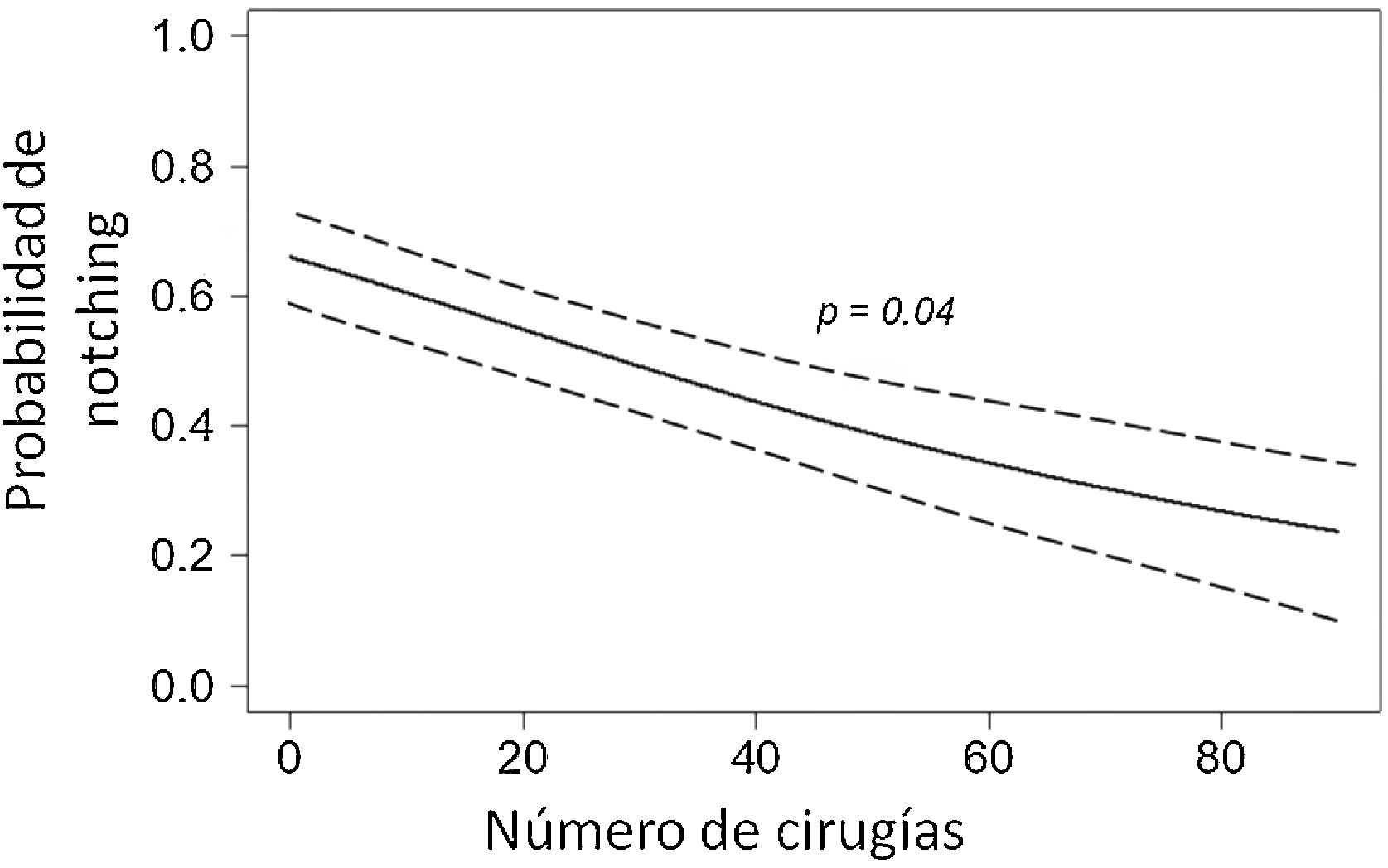
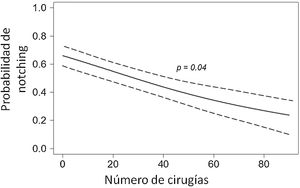
La aparición del notching se produjo en todos los casos durante los primeros 12 meses tras la cirugía, ocurriendo en los primeros tres meses en 19 prótesis, entre tercer y el sexto mes en 13 prótesis, entre el sexto y el noveno mes en 6 prótesis y en el 4 trimestre postoperatorio en 4 prótesis. En las primeras 30 prótesis implantadas, el notching escapular apareció en el 63,3%, mientras que en las 70 prótesis siguientes este porcentaje descendió al 29,3%. En la figura 1 puede observarse la disminución de la tendencia a desarrollar notching escapular a medida que aumentan el número de prótesis invertidas realizadas en nuestro centro (p = 0,028), siendo la probabilidad del 0,2 (20%) al final de la serie.
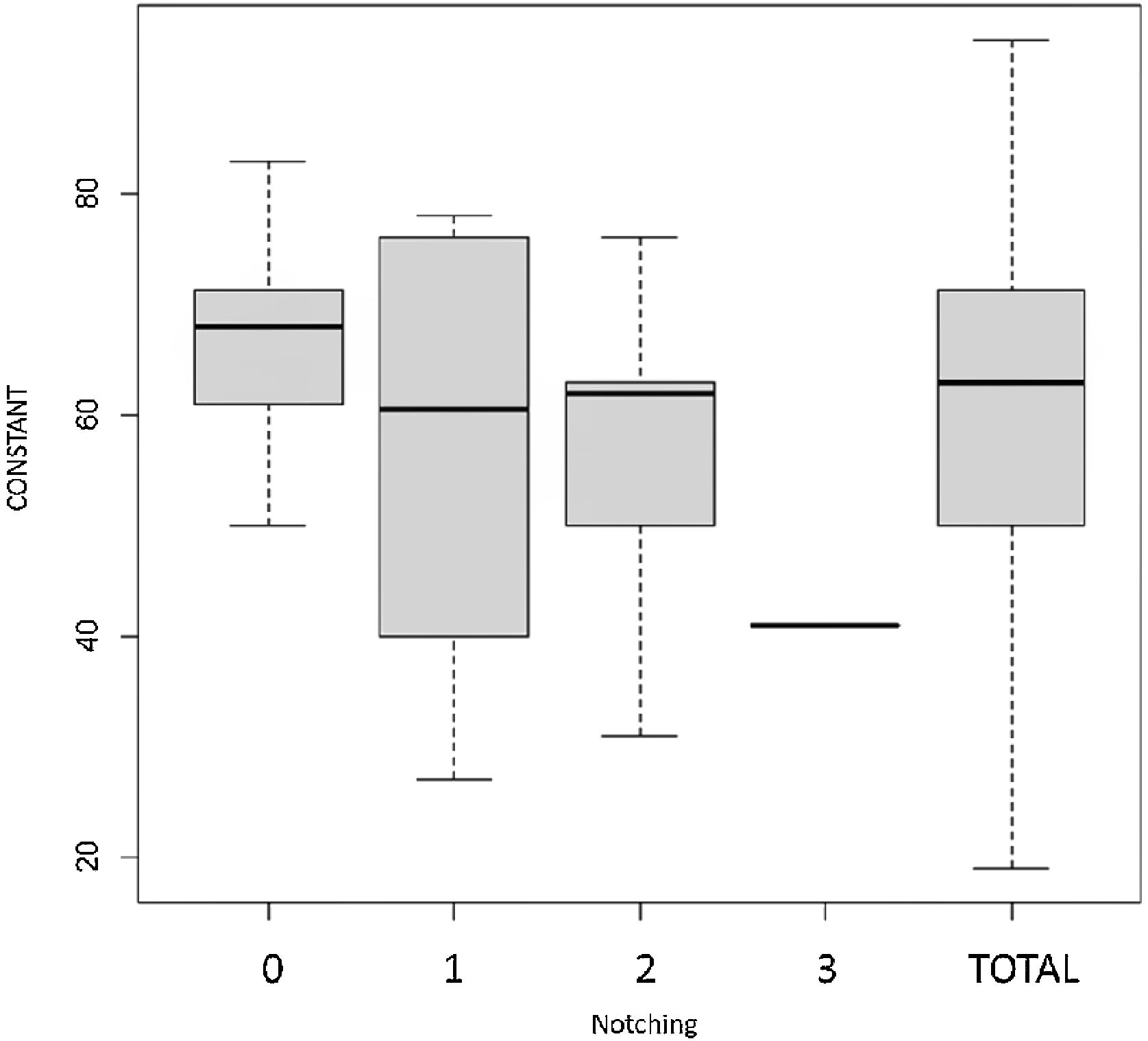
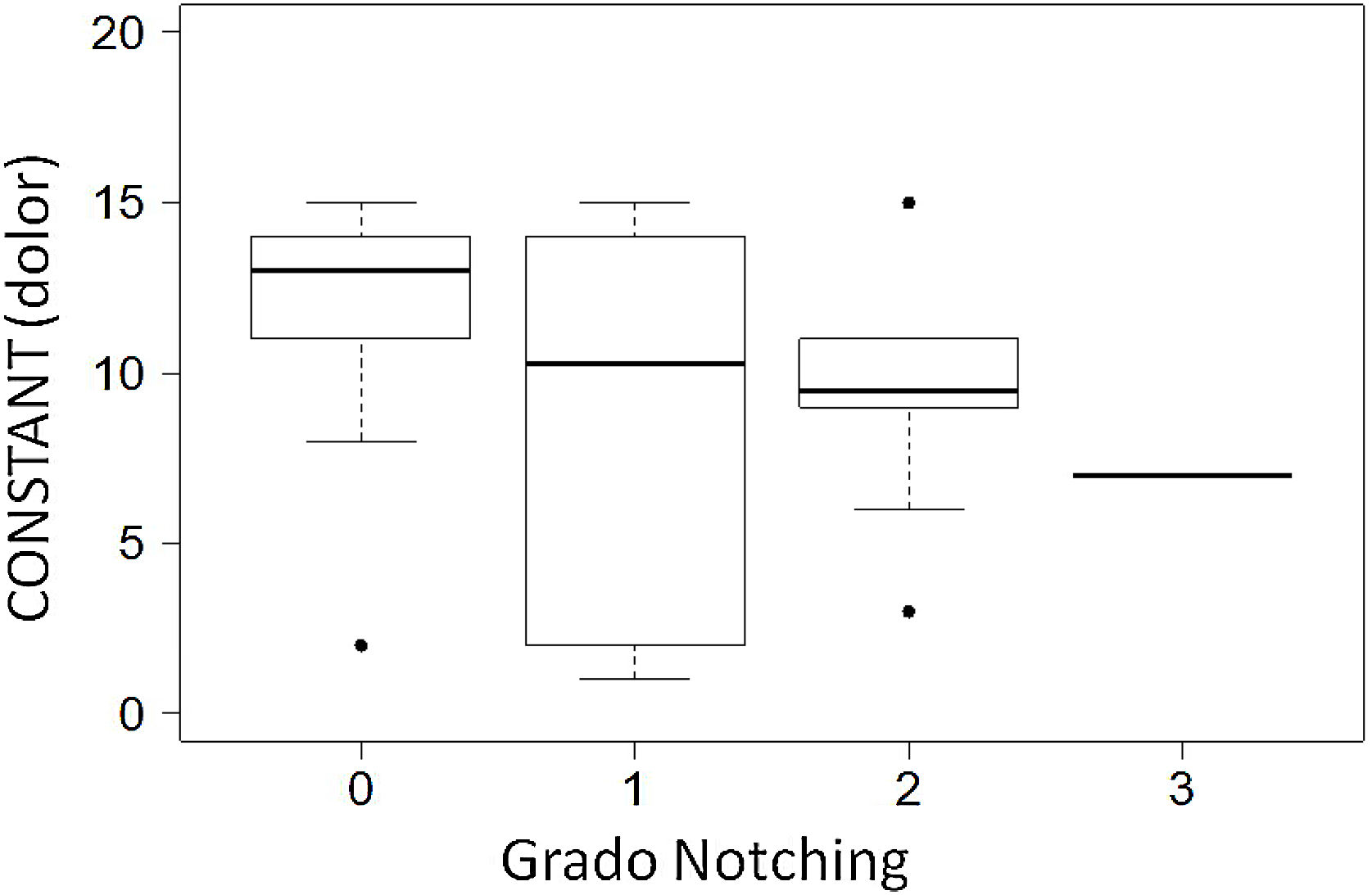
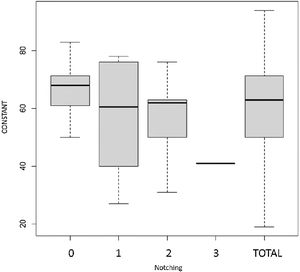
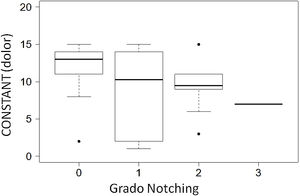
Los pacientes con notching escapular presentaban una tendencia a obtener puntuaciones de Constant más bajas (media 56) que aquellos pacientes que no desarrollaron notching escapular (media 63), no siendo esta diferencia estadísticamente significativa (fig. 2). En cambio, la presencia de notching en cualquiera de sus grados, está asociada a una puntuación menor en el apartado de dolor en el Constant, siendo esta diferencia estadísticamente significativa (p = 0,012) (fig. 3).
DiscusiónTal y como se expone en los resultados, el 40% de los pacientes presentaron algún grado de notching escapular. Sin embargo, puede observarse en la figura 1 la disminución de la aparición del notching escapular conforme aumenta el número de prótesis colocadas en nuestro centro. En nuestra serie existe una clara tendencia a la disminución de la aparición de notching escapular –expresada en términos de probabilidad- con el paso del tiempo. Al final del seguimiento, la probabilidad de notching se situó en el 0,2. Existen numerosas propuestas en la literatura para evitar el notching escapular.
Wilde et al.18 llegan a la conclusión de que la colocación inferior del componente glenoideo supone la medida más eficaz para evitar el notching escapular. Nuestra experiencia corrobora dichos estudios, ya que la colocación inferior del componente glenoideo es la principal medida que hemos adoptado para disminuir la frecuencia de este problema. En las primeras prótesis colocadas en nuestro hospital, el componente glenoideo se colocó muy centrado en la glena lo que favoreció la aparición de notching. A medida que los cirujanos ganaron experiencia y siguiendo las recomendaciones de los estudios publicados, se fue colocando la glena cada vez más inferior, disminuyendo de esta manera la aparición de notching escapular. Dicha curva de aprendizaje, que consideramos inevitable en todo profesional que comience a realizar intervenciones de prótesis invertidas de hombro, puede acortarse en el tiempo con ciertos conceptos biomecánicos, especialmente a la hora de la colocación del componente glenoideo. Además, para la mejor visualización de la glena, recomendamos un abordaje deltopectoral.
El aumento del diámetro de la glenosfera y la lateralización del centro de rotación constituyen las otras dos principales medidas para disminuir la probabilidad de aparición del notching escapular19–22. En un estudio reciente, Torrens et al.23 describe la aparición de menos notching escapular con el empleo de glenoesferas más grandes que con el uso de glenoesferas más pequeñas y excéntricas, aunque sin diferencias significativas entre ambos grupos. Aun aumentado el tamaño de la glenoesfera y lateralizando el centro de rotación, en nuestra serie no hemos conseguido mejorar la probabilidad de aparición del notching escapular del 0,2 en las últimas prótesis colocadas.
Walch et al.24 encuentra una disminución de las complicaciones con el aumento de la experiencia del cirujano, sin embargo, no encuentra una disminución en la aparición del notching escapular con el aumento de la experiencia.
La prótesis invertida de hombro es una buena solución para la artropatía de hombro secundaria a la lesión irreparable del manguito de los rotadores. Sus buenos resultados clínicos han hecho que sea una opción para tener en cuenta en otros procesos, ampliándose sus indicaciones a otras patologías. Pero hemos de destacar que la etiología condiciona el resultado clínico-funcional del paciente. En nuestra serie, y tal y como confirman estudios previos6,25, encontramos mejores resultados clínicos y funcionales tanto en la escala Constant como en el Quick-Dash en los pacientes a los que se les colocó una prótesis invertida de hombro por rotura masiva de manguito rotador, artropatía por rotura de manguito o artrosis primaria. Aquellos que fueron intervenidos por artrosis postraumática, fractura aguda o revisión protésica presentaron peores resultados.
Hemos encontrado elevados índices de notching escapular (40%), similares a lo publicado en la literatura con prótesis de diseño similar. Zumstein et al. publican en su metaanálisis una incidencia de notching escapular del 35,4%14, y Simovitch et al. publican tasas del 44%15.
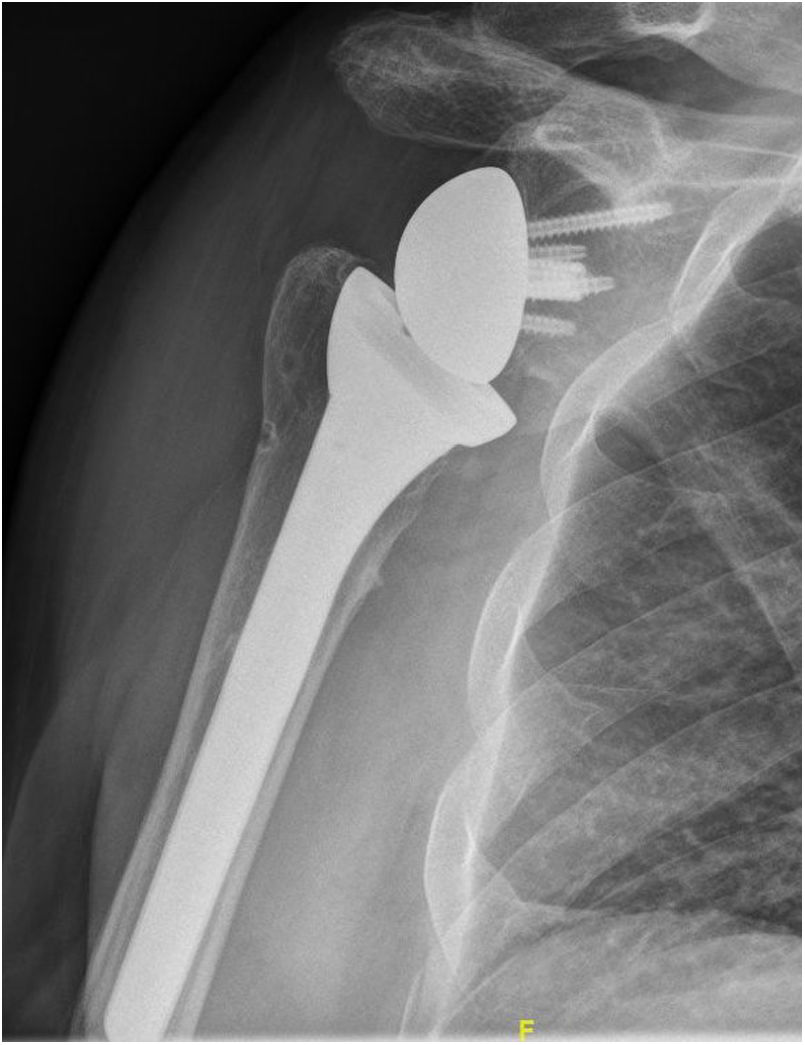
Nuestro estudio también confirma lo publicado por Simovitch et al., quienes observaron que en caso de aparecer el notching escapular, este siempre ocurre en los primeros 14 meses15. En todos los pacientes que presentaron imágenes de notching escapular, estas aparecieron en los primeros 12 meses y se mantuvieron estables con el paso del tiempo. Sin embargo, Lévigne et al. publican datos que sugieren lo contrario existiendo una relación directa del notching escapular con el tiempo de evolución26. En nuestra serie la mayoría de los pacientes que presentaron imagen radiográfica de notching escapular eran de tipo I o II según la clasificación de Sirveaux, siendo de tipo III sólo en tres casos (fig. 4). Aunque el tiempo medio de seguimiento fue de 36 meses, son necesarios más estudios para aclarar los efectos sobre la estabilidad del componente glenoideo que tiene el notching escapular, incluso en grados leves.
En la literatura existe controversia acerca de la influencia del notching escapular en los resultados clínicos y funcionales5,15,26–28. Algunos estudios han relacionado el notching escapular con peores resultados clínicos. Por el contrario, otros autores como Lévigne et al.26 no encuentran diferencias en cuanto a resultados clínicos atendiendo a la existencia o no de notching escapular. Lo que parece más aceptado en la literatura científica es que el notching escapular influye negativamente en la estabilidad del componente glenoideo, siendo causa de aflojamiento del mismo5,18,29.
No fuimos capaces de encontrar diferencias estadísticamente significativas en los resultados en la escala Constant entre los pacientes que presentaron algún grado de notching escapular y los que no (fig. 2). En cambio, nuestra serie sí que muestra una asociación estadísticamente significativa entre la presencia de notching escapular y un peor resultado en cuanto a la valoración del dolor se refiere (fig. 3). Los pacientes que presentaban notching escapular grado I tuvieron más dolor que los pacientes sin notching. Los pacientes con notching escapular grado II y III presentaban a su vez, peores resultados que los de grado I, siendo todas estas asociaciones estadísticamente significativas. Por tanto, al igual que Simovitch et al.15,27, pensamos que el notching escapular no es únicamente un problema biomecánico, sino también un problema clínico.
Posiblemente el hecho de no haber podido eliminar por completo el notching escapular sea debido al diseño de las prótesis utilizadas, con un ángulo de 155° que facilita el choque del componente protésico humeral contra el pilar externo de la escápula. Otros diseños con ángulos de corte más agudos han logrado disminuir esta complicación30.
Nuestro estudio tiene algunas limitaciones para tener en cuenta. La primera limitación es la propia naturaleza inherente de un diseño retrospectivo. En segundo lugar, no disponemos de un largo periodo de seguimiento, siendo la media de 36 meses. En tercer lugar, la inclusión dentro del estudio de diferentes patologías que provocaron la colocación de la prótesis invertida podría considerarse una limitación, puesto que algunas de ellas se relacionan con menor incidencia del notching escapular. Por ejemplo, en las prótesis invertidas colocadas por fracturas, la amplia exposición glenoidea durante la cirugía favorece la colocación más precisa del componente glenoideo. En cuarto lugar, sólo se evalúa la medición del grado de notching escapular con estudio radiográfico simple. Finalmente, el hecho de incluir tres modelos diferentes de prótesis invertida puede condicionar también los resultados finales.
ConclusiónLos resultados de nuestro estudio indican que la aparición de notching escapular tras la cirugía de prótesis invertida de hombro ha disminuido conforme aumentaba la experiencia de los cirujanos, posiblemente relacionado con el hecho de que en la curva de aprendizaje se ha mejorado la posición del componente glenoideo (colocándolo más inferior). La aparición de notching escapular está relacionada con una menor puntuación en cuanto al dolor en la escala Constant, aunque no se encontraron diferencias estadísticamente significativas en el Constant total entre los pacientes que presentan notching escapular respecto a los pacientes en los que no aparece el notching. Son necesarios más estudios a largo plazo para determinar si resultados similares se mantienen en el tiempo.
Nivel de evidenciaNivel de evidencia III.
Conflicto de interesesLos autores declaran la ausencia de conflicto de intereses con respecto a la investigación, autoría y/o publicación del presente artículo.
FinanciaciónLos autores declaran que no han recibido financiación para la realización de la presente investigación, la preparación del artículo, ni su publicación.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que en este estudio no aparecen datos que permitan la identificación del paciente.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este estudio no aparecen datos que permitan la identificación del paciente.