Los esguinces de tobillo son una de las patologías traumatológicas más frecuentes. A pesar de un tratamiento conservador adecuado, este fracasa en el 20-40% de los casos. Estos pacientes suelen desarrollar una inestabilidad crónica de tobillo. En el 75-80% de las ocasiones existe una rotura aislada del ligamento talofibular anterior.
Material y métodoEstudio retrospectivo observacional de 21 pacientes intervenidos quirúrgicamente mediante técnica de reparación anatómica artroscópica, por inestabilidad lateral crónica de tobillo, entre mayo de 2012 y enero de 2013. Se realizó un seguimiento medio de 29 meses (rango de 25-33). La distribución por sexos fue de 15 hombres y 6 mujeres; la edad media fue de 30,43 años (rango de 18-48).
En 4 pacientes (19%), se diagnosticó una deformidad en varo del retropié asociada. En 15 pacientes (71,4%), se diagnosticaron lesiones intraarticulares: 6 pacientes presentaron lesiones osteocondrales (LOC) talares, 3 presentaban un pinzamiento posterior de tobillo y 6 pacientes presentaban distintas patologías de los tendones peroneos. Todas estas lesiones fueron abordadas quirúrgicamente en el mismo acto quirúrgico.
ResultadosSe llevó a cabo una revisión clínico-funcional, utilizando la escala American Orthopaedic Foot and Ankle Society (AOFAS). La media preoperatoria fue de 66,12 puntos (rango de 60-71) y la postoperatoria se incrementó hasta una media de 96,95 puntos (rango de 90-100). Todos los pacientes pudieron retomar sus actividades deportivas previas en una media de 21,5 semanas (rango de 17-28). Encontramos complicaciones en 3 pacientes (14%).
ConclusionesLa reparación anatómica del ligamento talofibular anterior mediante esta técnica presenta unos resultados clínico-funcionales excelentes, con una temprana reincorporación del paciente a sus actividades deportivas y un bajo índice de reintervenciones y complicaciones.
Ankle sprains are one of the most common injuries. Despite appropriate conservative treatment, approximately 20-40% of patients continue to have chronic ankle instability and pain. In 75-80% of cases there is an isolated rupture of the anterior talofibular ligament.
Material and methodA retrospective observational study was conducted on 21 patients surgically treated for chronic ankle instability by means of an arthroscopic anatomical repair, between May 2012 and January 2013.
There were 15 men and 6 women, with a mean age of 30.43 years (range 18-48). The mean follow-up was 29 months (range 25-33). All patients were treated by arthroscopic anatomical repair of anterior talofibular ligament.
Four (19%) patients were found to have varus hindfoot deformity. Associated injuries were present in 13 (62%) patients. There were 6 cases of osteochondral lesions, 3 cases of posterior ankle impingement syndrome, and 6 cases of peroneal pathology. All these injuries were surgically treated in the same surgical time.
ResultsA clinical-functional study was performed using the American Orthopaedic Foot and Ankle Society (AOFAS) score. The mean score before surgery was 66.12 (range 60-71), and after surgery it increased up to a mean of 96.95 (range 90-100). All patients were able to return to their previous sport activity within a mean of 21.5 weeks (range 17-28). Complications were found in 3 (14%) patients.
ConclusionsArthroscopic anatomical ligament repair technique has excellent clinical-functional results with a low percentage of complications, and enables patients to return to their previous sport activity within a short period of time.
Los esguinces de tobillo son una de las patologías músculo-esqueléticas más frecuentes, constituyendo más del 10% de las urgencias traumatológicas diarias1. El mecanismo de lesión más frecuente es la inversión del tobillo con el pie en flexión plantar. En esta posición, el ligamento talofibular anterior (LTFA) actúa como principal estabilizador del tobillo. Este ligamento es el más débil del complejo ligamentoso lateral2. El tratamiento inicial de la gran mayoría de los esguinces de tobillo es conservador, con un elevado porcentaje de buenos resultados. Este tratamiento debe incluir un programa de rehabilitación completo, con ejercicios de propiocepción adecuados. A pesar de este tratamiento conservador, se han descrito tasas de fracaso de entre el 20 y el 40% de los casos, que finalmente desarrollan una inestabilidad crónica de tobillo3,4.
La inestabilidad lateral crónica de tobillo puede asociarse a múltiples patologías, intraarticulares o extraarticulares, así como a desaxación en varo del retropié4-6. Cuando el tratamiento conservador de la inestabilidad crónica de tobillo fracasa, está indicado el tratamiento quirúrgico. Se han descrito numerosas técnicas quirúrgicas para abordar esta patología, siendo la reparación anatómica directa el «patrón oro». Esta técnica de cirugía abierta fue descrita por Broström en el año 19667; posteriormente se han descrito modificaciones de esta técnica y técnicas de reparación anatómica artroscópicas8,9. Sin embargo, el éxito de esta reparación depende de la calidad del tejido residual. En pacientes con inestabilidad de tobillo de larga evolución, con tejido residual de mala calidad, obesidad o grandes deformidades asociadas, podría estar indicada la reconstrucción anatómica con plastias10,11.
Recientemente, se han descrito técnicas de reparación artroscópica del LTFA, sin gestos percutáneos asociados (all inside). Estas técnicas permiten el tratamiento de la inestabilidad y el tratamiento de las lesiones intraarticulares asociadas en el mismo acto quirúrgico2,12-14.
El objetivo de este estudio es evaluar los resultados preliminares de la reparación anatómica artroscópica all inside del LTFA y analizar las lesiones intraarticulares asociadas.
Material y métodoPoblación de estudioEntre mayo de 2012 y enero de 2013, un total de 21 pacientes fueron intervenidos quirúrgicamente por inestabilidad lateral crónica de tobillo en nuestro centro. En cuanto a la distribución por sexos, 15 pacientes fueron hombres y 6 mujeres; la edad media fue de 30,43 años (rango, 18-48 años). El seguimiento medio fue de 29 meses (rango, 25-33 meses). Todos los pacientes fueron tratados mediante la técnica de reparación anatómica artroscópica all inside, realizada siempre por el mismo cirujano.
Criterios de inclusiónComo criterios de inclusión en el estudio, para asegurar la viabilidad del tejido reparado, se incluyeron pacientes con un máximo de 3 esguinces de tobillo, siendo el último de ellos de menos de 9 meses de evolución. El número medio de episodios fue de 2,36 (rango, 1-3 episodios), con un tiempo medio desde el último traumatismo en inversión de 6,7 meses (rango, 3-9 meses). Se excluyeron aquellos pacientes con obesidad, recidiva sobre reparación directa previa, grandes deformidades asociadas, enfermedades neuromusculares o pacientes de alta demanda deportiva15.
Fueron estudiados aquellos pacientes que habían cumplido un seguimiento mínimo postoperatorio de 6 meses, acudiendo de forma regular a las revisiones periódicas. Las revisiones se establecen durante el postoperatorio precoz a las 2, 4, 8 y 12 semanas y, posteriormente, a los 6 meses y al primer año postoperatorio. Todos los pacientes estudiados habían realizado un programa de rehabilitación postoperatoria específico.
Clínicamente, todos los pacientes tenían una historia de esguince de tobillo previo como antecedente traumático. Presentaban dolor espontáneo y a la palpación de la cara lateral del tobillo. Los pacientes referían sensación de inestabilidad y fallo durante sus actividades diarias y/o deportivas. La exploración física reveló una deformidad en varo del retropié en 4 pacientes. Las maniobras de exploración para la inestabilidad de tobillo, como el test de traslación anterolateral y el test de estrés en varo, fueron positivas en todos los pacientes16.
Como pruebas complementarias, se realizaron radiografías en carga, incluyendo la proyección de Saltzman, y resonancia magnética nuclear (RMN) en todos los casos17.
Los resultados fueron evaluados siguiendo la escala American Orthopaedic Foot and Ankle Society (AOFAS)18 antes de la cirugía y a los 18 meses de seguimiento postoperatorio. De esta forma, realizamos un estudio clínico-funcional, analizando los resultados de la escala AOFAS y el tiempo de reincorporación a la actividad deportiva previa.
Técnica quirúrgicaEn todos los casos, la intervención quirúrgica se realizó bajo anestesia regional intrarraquídea. Como profilaxis antibiótica se administraron 2g de una cefalosporina intravenosa (i.v.); en caso de pacientes alérgicos a betalactámicos, empleamos vancomicina 1g i.v.
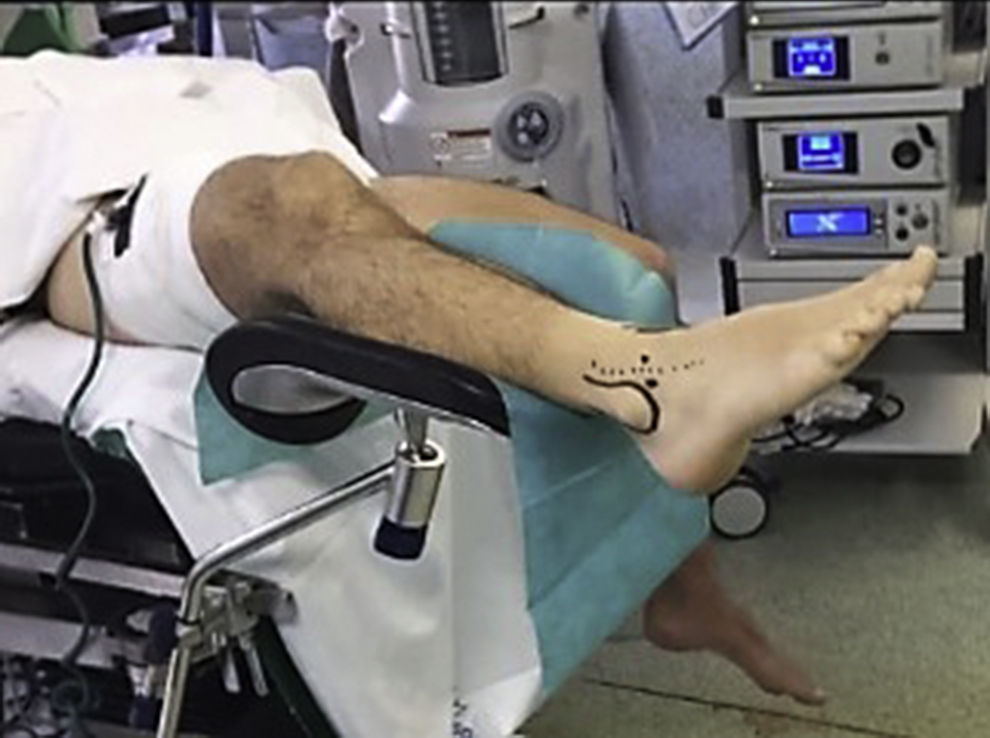
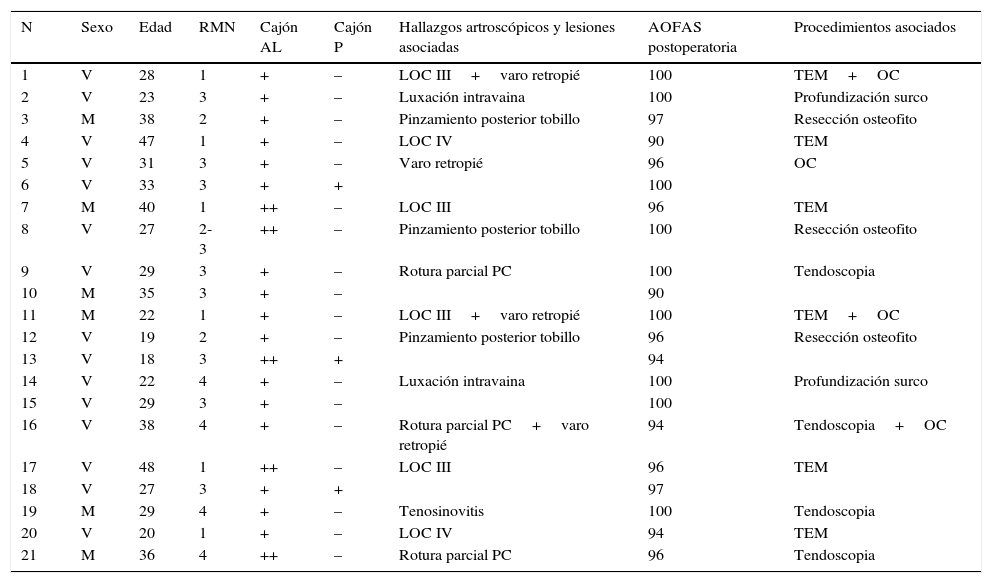
En cuanto al tiempo quirúrgico, el paciente es colocado en decúbito supino. Se realiza isquemia de la extremidad con un manguito de presión situado en la raíz del miembro. La extremidad afectada es posicionada con una flexión de la cadera y de la rodilla de aproximadamente 30° y un soporte en el tercio proximal de la pierna, de modo que el tobillo quede paralelo al suelo y libre de soportes y mesa quirúrgica, con el fin de poder realizar todos los movimientos de flexión plantar y dorsal que sean necesarios durante la cirugía (fig. 1).
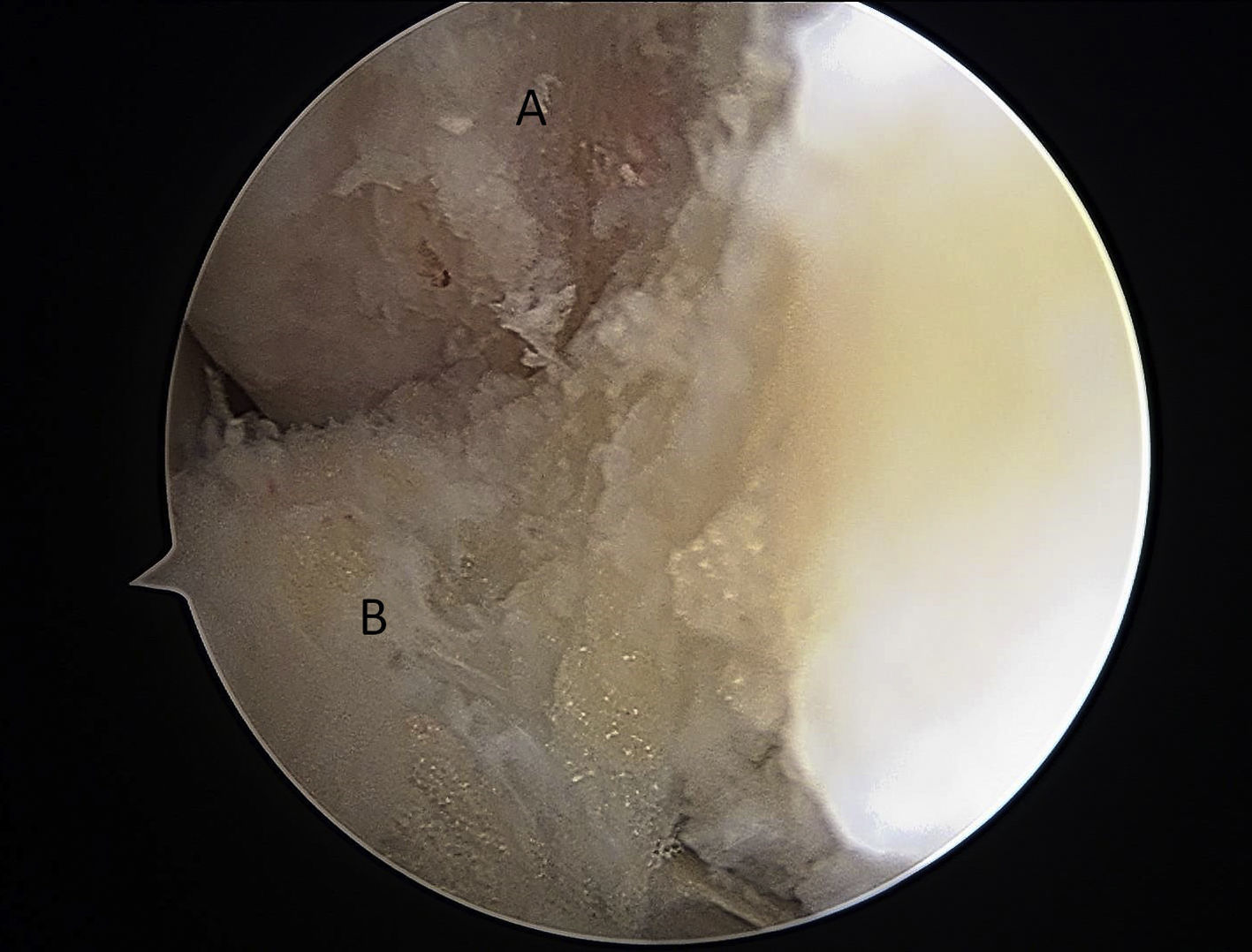
La artroscopia de tobillo se realiza mediante los portales clásicos anteromedial y anterolateral. No fue necesario realizar portales accesorios en ningún caso. Las lesiones asociadas, como lesiones de los tendones peroneos, síndrome de pinzamiento posterior de tobillo o lesiones osteocondrales (LOC), fueron tratadas artroscópicamente en el mismo acto quirúrgico.
Los casos de desaxación en varo del retropié también fueron tratados en el mismo tiempo quirúrgico, asociando una osteotomía de deslizamiento lateral del calcáneo, previa a la realización de la artroscopia.
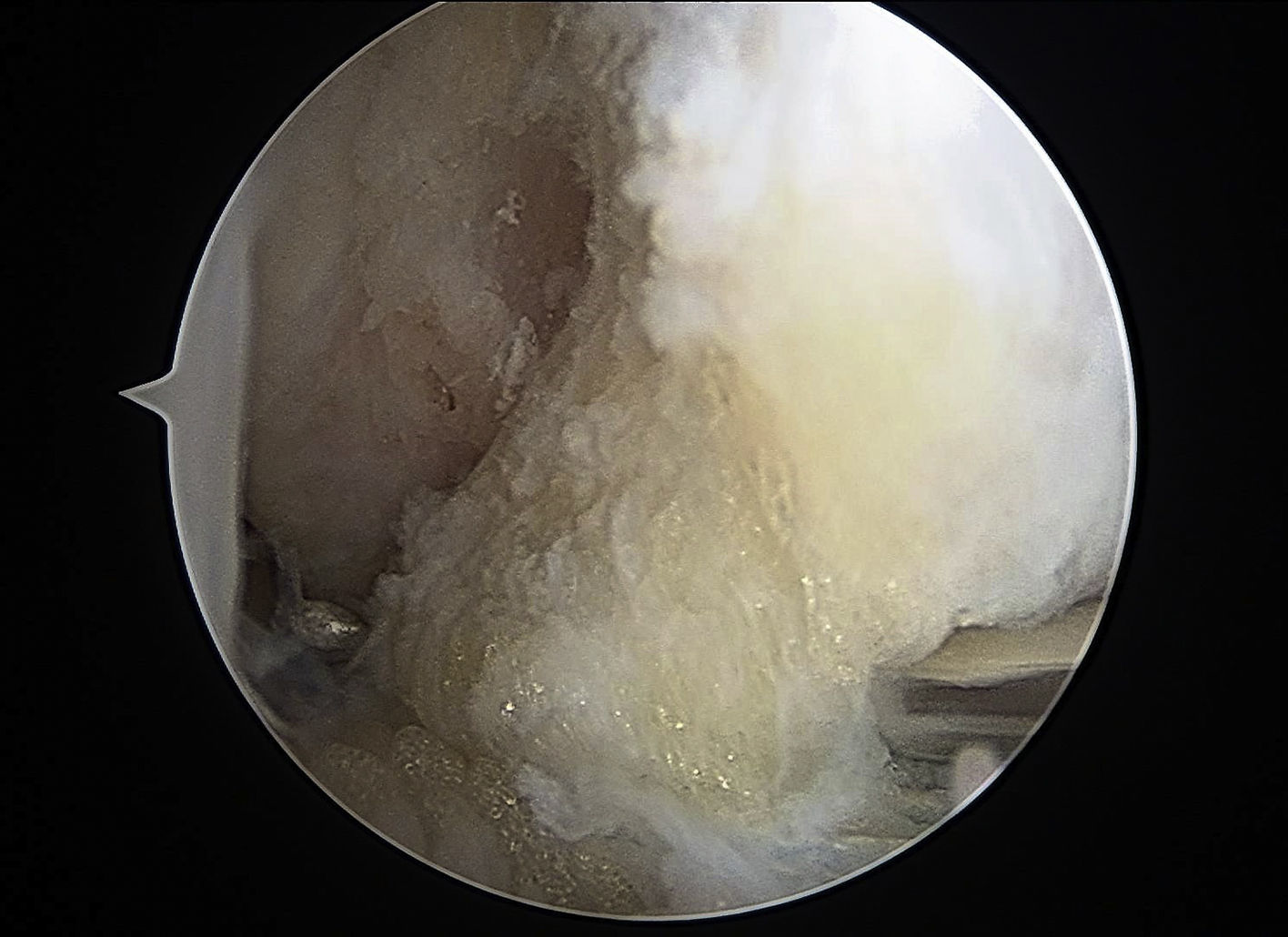
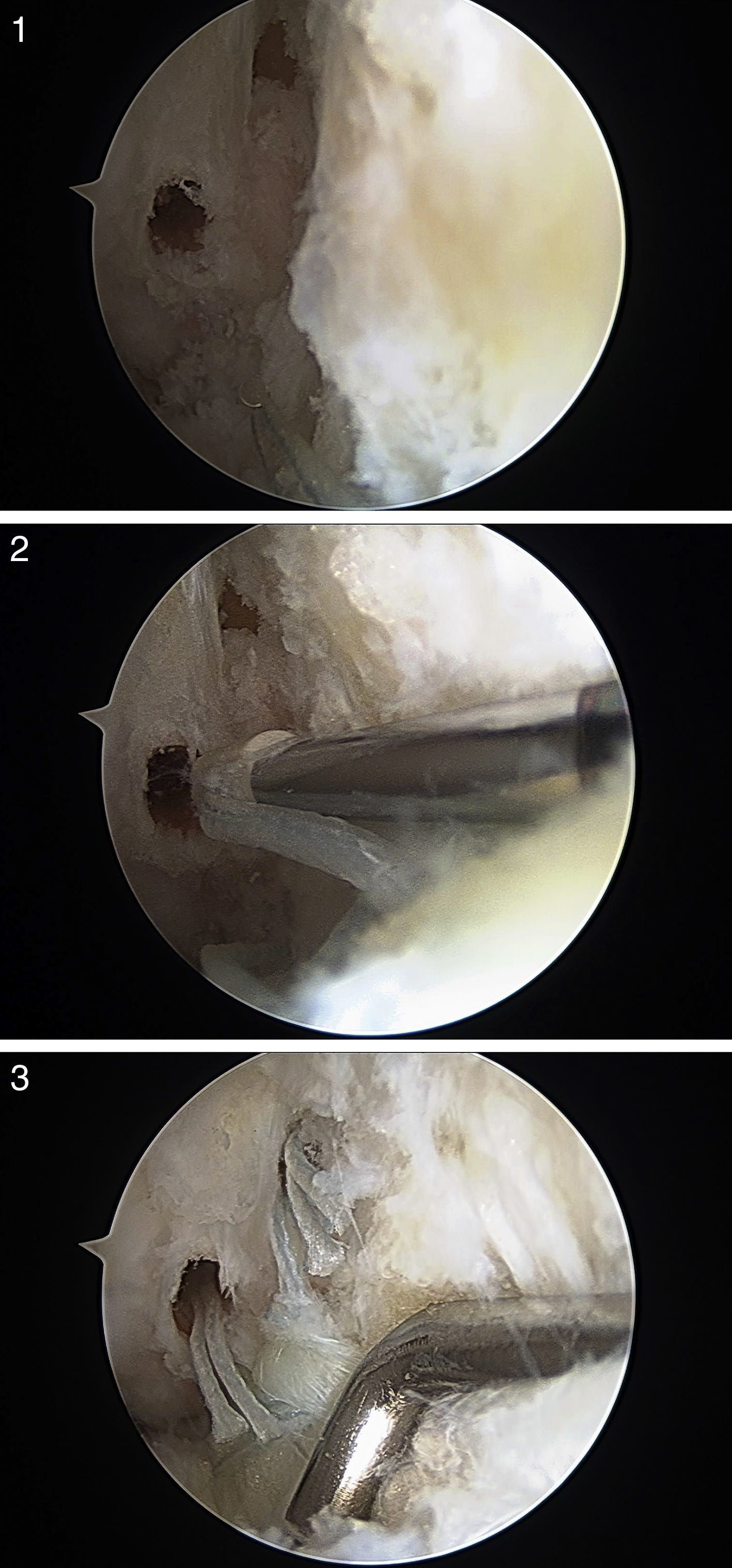
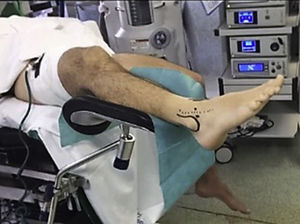
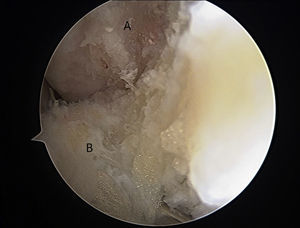
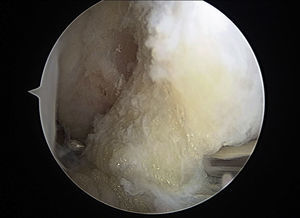
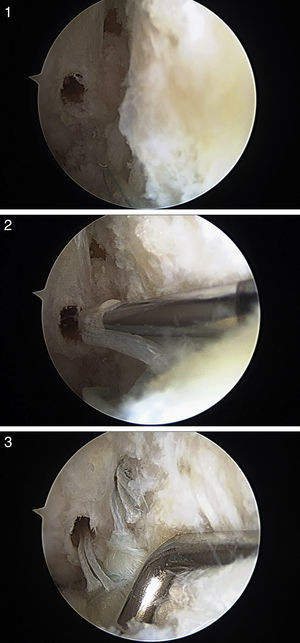
Después de realizar una exploración artroscópica completa de la cámara anterior, con el tratamiento de las lesiones asociadas, se procede a la reparación del LTFA bajo visión directa. Lo primero es la preparación de la inserción en la fíbula del LTFA; para ello, la huella ósea es desbridada utilizando un sinoviotomo a través del portal anterolateral (fig. 2). Posteriormente, se atraviesan los restos del LTFA, de lateral a medial, con un Micro SutureLasso (Arthrex, Naples, FL, EE.UU.) (fig. 3). Se pasa el nitinol y, a través de él, una sutura doble de 2/0 de alta resistencia. Todos estos pasos quirúrgicos se realizan a través del portal anterolateral, con la óptica situada en el portal anteromedial. A continuación, se repite la misma maniobra con un segundo punto de sutura proximal al anterior. De esta forma, el cirujano puede traccionar de los restos del ligamento para conocer la calidad del tejido a reparar. La guía de broca es introducida a través del portal anterolateral y situada en la huella ósea del LTFA, justo distal a la inserción del ligamento tibiofibular anteroinferior distal (LTFAID). La broca de 2,0mm se dirige de anterior a posterior y paralela al plano plantar y a la vertiente lateral. Se procede al fresado de 2 orificios, situados verticalmente en la huella ósea (fig. 4A). Posteriormente, se pasa el punto de sutura más distal a través de un anclaje sin nudo Bio-PushLock de 2,5mm (Arthrex, Naples, FL, EE.UU.) y se introduce en el primer agujero (fig. 4B). Durante la implantación de los anclajes Bio-PushLock, se debe mantener una posición fija del pie, en una discreta flexión dorsal de 5° y eversión de 5-10°. Se repite la misma operación con el segundo punto de sutura (el más proximal). Preferimos emplear 2 implantes ya que permiten una mayor superficie de contacto del LTFA con la huella ósea fibular, así como una mejor distribución de las tensiones, desde un punto de vista biomecánico (fig. 4C).
1) Fresado de dos orificios, situados verticalmente en la huella ósea; 2) se pasa el punto de sutura más distal a través de un anclaje sin nudo Biopush Lock de 2,5 mm (Arthrex, Naples, FL) y se introduce en el primer agujero; 3) se emplean 2 implantes ya que permiten una mayor superficie de contacto del LTFA con la huella ósea fibular, así como una mejor distribución de las tensiones, desde un punto de vista biomecánico.
Es importante seguir un adecuado postoperatorio protocolizado. Tras la intervención, se inmoviliza con una férula suropédica con el tobillo en posición neutra (90°) y discreta eversión (10°), durante 3 semanas. Pasado este periodo de tiempo se sustituye por una ortesis tipo Walker (DonJoy, Surrey, Reino Unido). A partir del mes postoperatorio, el paciente comienza a realizar carga parcial progresiva con 2 muletas según la tolerancia e inicia un programa de rehabilitación. En aquellos casos que precisaron tratamiento de las LOC, el paciente permaneció en descarga durante un periodo de 4 a 6 semanas. En los pacientes sometidos a osteotomía de calcáneo, no se modifican los protocolos postoperatorios previamente detallados.
A partir de las 8 semanas del postoperatorio, los pacientes comienzan a realizar ciertas actividades deportivas que no impliquen contacto físico (natación, bicicleta estática o elíptica) e inician carrera continua a partir de las 10-12 semanas. Los pacientes pueden reincorporarse a sus actividades deportivas de manera progresiva y supervisada en un periodo de tiempo de entre 4 y 6 meses.
ResultadosUn total de 21 pacientes con inestabilidad crónica de tobillo fueron tratados quirúrgicamente en nuestro hospital, realizándose reparación anatómica artroscópica del LTFA en todos los casos.
En 4 pacientes (19%), se diagnosticó mediante la exploración física una deformidad en varo del retropié asociada a la inestabilidad lateral de tobillo. Esta deformidad fue tratada, en el mismo acto quirúrgico, realizándose una osteotomía de Koutsogiannis inverso19.
En cuanto a los resultados radiológicos, las distintas proyecciones empleadas en las radiografías confirmaron la desaxación en varo del retropié en 4 pacientes y diagnosticaron el pinzamiento posterior de la articulación de 3 pacientes.
El 100% de los informes de las RMN concluyeron con una lesión del LTFA. En cuanto a las lesiones asociadas halladas, los resultados fueron los siguientes:
- -
En 6 casos (28,57%) se asoció a una LOC, confirmándose posteriormente en el momento de la artroscopia LOC asociadas en todos ellos.
- -
En 3 casos (9,52%) se asoció a un pinzamiento posterior de la articulación, que se confirmó con la artroscopia.
- -
El hallazgo más frecuentemente asociado a la rotura del LTFA en la RMN fue la rotura parcial del tendón peroneo corto, encontrada en 9 pacientes (42,86%). Sin embargo, en el momento de la cirugía, se objetivó que en 6 de los pacientes no existía ningún tipo de patología asociada; en un caso el único hallazgo asociado fue un pinzamiento posterior de tobillo (informado también en la RMN); y en 2 pacientes sí se objetivaron lesiones de los tendones peroneos, un caso de luxación intravaina y un caso de rotura parcial del tendón peroneo corto.
- -
Por último, en 4 pacientes (19,04%) la RMN informó de lesión del LTFA asociada a rotura completa del tendón peroneo corto. En estos casos tampoco existió buena correlación con los hallazgos intraoperatorios. En el momento de la cirugía se objetivaron 2 casos de rotura parcial del tendón peroneo corto, un caso de luxación intravaina y un caso de tenosinovitis aislada.
En cuanto a los resultados intraoperatorios, en 15 pacientes (71,4%) se diagnosticaron lesiones intraarticulares asociadas. Un total de 6 pacientes presentaron LOC, en 3 pacientes se objetivó un pinzamiento posterior de tobillo y, en 6 pacientes, algún tipo de patología de los tendones peroneos. Todas estas lesiones fueron abordadas quirúrgicamente en el mismo tiempo quirúrgico (tabla 1)4.
Descripción de la población estudiada
| N | Sexo | Edad | RMN | Cajón AL | Cajón P | Hallazgos artroscópicos y lesiones asociadas | AOFAS postoperatoria | Procedimientos asociados |
|---|---|---|---|---|---|---|---|---|
| 1 | V | 28 | 1 | + | – | LOC III+varo retropié | 100 | TEM+OC |
| 2 | V | 23 | 3 | + | – | Luxación intravaina | 100 | Profundización surco |
| 3 | M | 38 | 2 | + | – | Pinzamiento posterior tobillo | 97 | Resección osteofito |
| 4 | V | 47 | 1 | + | – | LOC IV | 90 | TEM |
| 5 | V | 31 | 3 | + | – | Varo retropié | 96 | OC |
| 6 | V | 33 | 3 | + | + | 100 | ||
| 7 | M | 40 | 1 | ++ | – | LOC III | 96 | TEM |
| 8 | V | 27 | 2-3 | ++ | – | Pinzamiento posterior tobillo | 100 | Resección osteofito |
| 9 | V | 29 | 3 | + | – | Rotura parcial PC | 100 | Tendoscopia |
| 10 | M | 35 | 3 | + | – | 90 | ||
| 11 | M | 22 | 1 | + | – | LOC III+varo retropié | 100 | TEM+OC |
| 12 | V | 19 | 2 | + | – | Pinzamiento posterior tobillo | 96 | Resección osteofito |
| 13 | V | 18 | 3 | ++ | + | 94 | ||
| 14 | V | 22 | 4 | + | – | Luxación intravaina | 100 | Profundización surco |
| 15 | V | 29 | 3 | + | – | 100 | ||
| 16 | V | 38 | 4 | + | – | Rotura parcial PC+varo retropié | 94 | Tendoscopia+OC |
| 17 | V | 48 | 1 | ++ | – | LOC III | 96 | TEM |
| 18 | V | 27 | 3 | + | + | 97 | ||
| 19 | M | 29 | 4 | + | – | Tenosinovitis | 100 | Tendoscopia |
| 20 | V | 20 | 1 | + | – | LOC IV | 94 | TEM |
| 21 | M | 36 | 4 | ++ | – | Rotura parcial PC | 96 | Tendoscopia |
AL: anterolateral; LOC: lesiones osteocondrales; LTFA: ligamento talofibular anterior; M: mujer; OC: osteotomía de calcáneo; P: posterior; PC: peroneo corto; RMN 1: lesión LTFA + LOC; RMN 2: lesión LTFA + pinzamiento posterior articular; RMN 3: lesión LTFA + rotura parcial PC; RMN 4: lesión LTFA + rotura completa PC; TEM: técnicas de estimulación medular; V: varón.
De los 6 casos con LOC (28,5%), 4 casos fueron grado IIIB y 2 casos fueron grado IV de la clasificación International Cartilage Repair Society (ICRS)20. Todos los casos fueron tratados con técnicas de estimulación medular que consistieron en desbridamiento de la lesión y microperforaciones.
Los 3 casos con pinzamiento posterior de la articulación del tobillo (14,2%) fueron tratados mediante resección del osteófito, por medio de los portales endoscópicos posteriores descritos por Van Dijk21. En estos casos, fue preciso recolocar al paciente en decúbito prono.
Los 6 pacientes con patología de los tendones peroneos (26,5%) precisaron cirugía tendoscópica: en un caso el hallazgo fue tenosinovitis aislada, en 3 casos existieron roturas parciales del tendón peroneo corto y 2 casos presentaron luxaciones intravaina. Los 4 casos con tenosinovitis y roturas parciales fueron tratados mediante sinovectomía tendoscópica, mientras que los 2 pacientes con luxación intravaina precisaron profundización del surco peroneo tendoscópica22.
Se llevó a cabo una revisión clínico-funcional, utilizando la escala AOFAS. La AOFAS media preoperatoria fue de 66,12 puntos (rango de 60-71) y la postoperatoria se incrementó hasta una media de 96,95 puntos (rango de 90-100). Todos los pacientes pudieron retomar sus actividades deportivas previas en una media de 21,5 semanas (rango de 17-28).
Encontramos complicaciones en 3 pacientes (14%). El primer paciente presentaba rigidez articular, que requirió desbridamiento artroscópico y rehabilitación inmediata, con buen resultado final. Otro paciente presentó infección de los portales artroscópicos, con celulitis superficial; este paciente fue tratado con antibiótico oral y evolucionó satisfactoriamente. Por último, existió un caso de neuropatía del nervio peroneo superficial, que también evolucionó de forma favorable, sin presencia de síntomas en el momento actual.
DiscusiónEl esguince de tobillo es la causa más frecuente de lesión del complejo ligamentoso lateral del tobillo. Aunque en la mayoría de los casos son tratados como una patología banal, el porcentaje de pacientes que desarrollan una inestabilidad crónica de tobillo tras este antecedente traumático oscila entre el 20 y el 40%3,4.
Es fundamental realizar en estos pacientes una historia clínica y exploración física adecuada. La exploración física debe focalizarse en descartar factores predisponentes para la inestabilidad crónica de tobillo, como es la coexistencia de un varo de retropié o la flexión plantar fija del primer metatarsiano. Estas deformidades deben ser tratadas quirúrgicamente, en el mismo acto quirúrgico, ya que son la causa fundamental del fracaso del tratamiento quirúrgico de la inestabilidad crónica de tobillo23. Así mismo, se deben asociar pruebas de imagen complementarias, muy útiles para descartar patologías intraarticulares asociadas, como LOC, fracturas, patología de los tendones peroneos, pinzamientos articulares.
Kim et al.24 analizaron la validez de las imágenes de la RMN en el diagnóstico de lesiones del LTFA y su relación con los hallazgos artroscópicos. En su artículo, concluyen que la sensibilidad y el valor predictivo positivo de la RMN para el diagnóstico de lesiones del LTFA son muy elevados. En nuestro estudio, existe también una correlación excelente de la RMN y los hallazgos artroscópicos, en cuanto al diagnóstico de las lesiones del LTFA, informándose la lesión del LTFA en el 100% de los casos.
Sin embargo, no hemos encontrado estudios publicados que analicen de forma específica la correlación de los hallazgos radiológicos y artroscópicos en lo que respecta a las lesiones asociadas. Las lesiones de pequeño tamaño son difíciles de diagnosticar mediante la RMN, por esta razón numerosos autores recomiendan realizar una exploración artroscópica de tobillo de forma rutinaria, previa al tratamiento de la inestabilidad crónica de tobillo25,26.
Lee et al.4 estudiaron las lesiones intraarticulares asociadas en pacientes con inestabilidad crónica de tobillo. Encontraron un 100% de sinovitis anterolateral, un 30% de lesiones superficiales del cartílago astragalino con un 7% de LOC, un 14% de pinzamiento articular anterolateral, un 14% de casos con osteófito anterior en la tibia distal y un 11% de presencia de cuerpos libres articulares. Por otro lado, Hintermann et al.25 describieron daño del cartílago articular hasta en el 66% de los casos y Ferkel y Chams26 objetivaron lesiones intraarticulares hasta en el 95%. Estos hallazgos concuerdan con nuestra serie, en la cual encontramos lesiones asociadas hasta en el 71% de los casos.
La cirugía artroscópica de tobillo es una técnica en constante evolución en el momento actual. El tratamiento artroscópico de pacientes con inestabilidad crónica de tobillo permite el diagnóstico y tratamiento de todas estas patologías intraarticulares asociadas. Hawkins27 fue el primero en describir, en el año 1987, la artroscopia de tobillo como posible tratamiento para la inestabilidad crónica de tobillo. Más recientemente, otros autores han descrito diferentes técnicas artroscópicas para esta patología, con resultados excelentes2,13,14.
Desde la primera técnica quirúrgica, descrita por Hawkins27, que utilizaba grapas para reanclar el LTFA, la evolución hasta las técnicas quirúrgicas más modernas ha sido progresiva. Cottom y Rigby13 describieron en el año 2013 una técnica artroscópica con arpones óseos implantados en la huella del LTFA y un miniopen, necesario para introducir los nudos de sutura. Vega et al.2 describieron su técnica artroscópica, con implantes sin nudos, pero con la necesidad de un portal accesorio en la parte más anterior del maléolo peroneo. Nuestra técnica permite la reparación artroscópica del LTFA con implantes sin nudos y sin necesidad de realizar portales accesorios. De esta forma, evitamos las complicaciones por prominencia de los nudos de sutura.
Otras complicaciones descritas en las técnicas artroscópicas son la neuritis del nervio peroneo superficial y del nervio sural28. Es recomendable marcar el trayecto subcutáneo del nervio peroneo superficial antes de comenzar la artroscopia de tobillo. Además, se debe tener en cuenta que este nervio puede desplazarse hacia lateral con la dorsiflexión del tobillo; de esta forma, cuando se cambia de una posición en flexión plantar e inversión, a una posición en dorsiflexión de 5°, el nervio se desplazará hacia lateral una media de 3,6mm. El daño del nervio sural está muy disminuido con las técnicas artroscópicas all inside, ya que no precisan incisión cutánea.
Es importante destacar que esta técnica está destinada a la reparación aislada del LTFA, sin abordar las posibles lesiones del ligamento calcáneo fibular (LCF), el cual puede estar lesionado hasta en el 15% de los casos. En al año 2011, Lee et al.4 publican un estudio de los resultados a largo plazo (10,6 años de seguimiento medio) de la técnica de Broström modificada, sin ningún procedimiento asociado en el LCF. Obtienen una AOFAS media de 91 puntos y observan integridad del LTFA reparado, con leve traslación anterior (6,9mm frente a 6,1mm en el contralateral). Las mediciones de la función del LCF son también satisfactorias, con un talar tilt de 3° en el tobillo intervenido frente a 2,5° en el contralateral.
Como posibles limitaciones de este estudio, cabe destacar el número relativamente pequeño de casos estudiados, así como el carácter retrospectivo, con ausencia de grupo control. Otra limitación del estudio es que la inestabilidad de tobillo no está cuantificada preoperatoriamente, aceptándose un diagnóstico clínico con apoyo radiográfico; esto es una limitación común para la mayoría de los estudios sobre inestabilidad crónica de tobillo. Estudios prospectivos, comparativos y aleatorizados serán necesarios para poder afirmar la superioridad de la cirugía artroscópica sobre la cirugía abierta.
ConclusionesLa cirugía artroscópica es fundamental en la confirmación de la existencia de lesiones intraarticulares asociadas a la inestabilidad crónica del tobillo y es esencial en caso de ser necesario el tratamiento de las mismas. Entre sus ventajas sobre la cirugía abierta, cabe destacar su menor agresividad, su menor morbilidad asociada y sus mejores resultados estéticos. Sin embargo, a día de hoy no se ha demostrado su superioridad sobre la cirugía abierta.
La reparación anatómica mediante la técnica all inside presenta unos resultados clínico-funcionales excelentes, con una temprana reincorporación del paciente a sus actividades deportivas y un bajo índice de reintervenciones y complicaciones.
Nivel de evidenciaIV.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.