La inclinación pélvica influye en la posición relativa de los componentes de la prótesis total de cadera (PTC) la cual a su vez se puede modificar por los cambios evolutivos que aparecen en la columna lumbar. Nuestro objetivo es estudiar la variación de la posición de la pelvis y del componente acetabular en pacientes con PTC durante 5 años y las posibles complicaciones.
Material y métodosEl actual estudio retrospectivo incluye 48 pacientes intervenidos de PTC entre 2008 y 2012. Se recogen los datos clínicos, complicaciones y los cambios radiológicos en relación a los ángulos sacrofemoropúbicos, inclinación acetabular en la radiografía anteroposterior de pelvis y la anteversión lateral según Woo-y-Morrey. Las mediciones se realizaron preoperatoriamente, a las 6 semanas, al año, a los dos años y a los cinco años de la intervención.
ResultadosEl sacrofemoropúbico disminuyó de 60,6° preoperatorio a 58,8° a los cinco años (p>0,05), más en mujeres (de 63,3° a 59,3°) que en varones (de 58,7° a 58,3°). La inclinación acetabular aumentó de 47,3° a las seis semanas después de la PTC a 48,2° a los cinco años (p>0,05) y la anteversión de 24,3° a 36,1° (p<0,04). Hubo cuatro luxaciones, una recurrente con cirugía de recambio.
ConclusionesA pesar de la tendencia de la disminución del ángulo sacrofemoropúbico y del aumento de la anteversión del componente acetabular cinco años después de la PTC, se necesitan estudios de mayor número de casos y seguimiento para confirmar si aumentan las complicaciones a largo plazo.
Pelvic tilt influences the relative position between total hip arthroplasty (THA) components. Changes in lumbar spine over time may affect clinical and radiological outcomes of THA during follow-up. We assessed the evolution of pelvic tilt and cup position after THA for a minimum follow-up of five years and the possible appearance of complications.
Material and methodsThis retrospective study includes 48 patients operated between 2008 and 2012. Clinical data, complication and radiological analysis included sacro-femoral-pubic and acetabular abduction angles on the anteroposterior pelvic view; and cup anteversion angle on the lateral cross-table hip view according to Woo and Morrey. All assessments were done pre-operatively and at 6 weeks, one, two and five years post-operatively.
ResultsMean sacro-femoral-pubic decreased from 60.6∘ preoperatively to 58.8∘ at five years (p > .05), more in females (from 63.3 to 59.3) than males (58.7 to 58.3). Acetabular abduction increased from 47.3 at six-week postoperatively to 48.2 at five years (p > .05) and acetabular anteversion varied from 24.3∘ to 36.1∘ (p < .04). There were four dislocations: one late recurrent dislocation which required cup revision.
ConclusionDespite the sacro-femoral-pubic angle tendency to decrease and anteversion tendency to increase after five years, larger studies with longer follow-up are needed to confirm the potential increasing in long term complications.
A pesar de los excelentes resultados a largo plazo de la prótesis total de cadera (PTC), la cirugía de recambio del componente acetabular –en primer lugar por desgaste, seguido de la luxación tardía– continúa siendo la cirugía de revisión más frecuente1. Aunque clásicamente estaba establecida la zona de seguridad de Lewinnek a la hora de posicionar dicho componente2, estudios recientes con gran número de casos han añadido controversia a la hora de indicar los parámetros más adecuados3,4. Además, se han añadido más factores a considerar como la adecuada reconstrucción del centro anatómico de la cadera, del mecanismo abductor de la cadera o la influencia del complejo columna lumbar-pelvis-cadera4–7 ya que se ha observado que los cambios posicionales en actividades de la vida diaria como sentarse o caminar pueden influir en la posición funcional del componente protésico8.
La alineación espino-pélvica en el plano sagital es un parámetro que ha ido adquiriendo relevancia a lo largo de los últimos años. El balance sagital es un ajuste de los parámetros pélvicos y raquídeos para permitir una postura que presente el eje de gravedad lo más fisiológico posible requiriendo el menor consumo energético y es el resultado de la morfología del raquis junto con los mecanismos de compensación. Basándose en radiografías laterales, Beaupere describió en 1998 los tres parámetros más utilizados actualmente y la relación entre ellos: la incidencia pélvica, la pendiente sacra (SS) y la inclinación o versión pélvica (IP)9, que describen la orientación sagital de la pelvis. La incidencia pélvica es un parámetro anatómico fijo propio de cada paciente, mientras que la SS y la IP varían de forma inversamente proporcional según la posición de la pelvis. Entre los mecanismos de compensación del equilibrio sagital descritos, el primero en activarse es la modificación de la retroversión pélvica o aumento de la IP. En el envejecimiento se produce una disminución de la lordosis lumbar, que hace que la SS disminuya y aumente la IP10. Esta verticalización de la pelvis provocaría un aumento de la anteversión del componente acetabular y afectaría a la función de la articulación coxofemoral11. Por ello, a pesar de que la IP no cambia significativamente en el postoperatorio inmediato de la PTC12, cabría esperar que con el aumento de la IP asociado al envejecimiento, haya un aumento de anteversión del componente acetabular respecto al vástago femoral.
El objetivo principal de nuestro estudio es comprobar si la variación de la IP a lo largo de un seguimiento mínimo de 5 años afecta a la posición del componente acetabular en pacientes intervenidos de PTC. Secundariamente, se estudió la evolución clínica de estos paciente, así como la aparición de posibles complicaciones asociadas.
Material y métodosRealizamos un estudio observacional retrospectivo de la recogida prospectiva de datos de pacientes intervenidos de PTC por coxartrosis entre 2008 y 2012. Se excluyeron pacientes intervenidos por fracturas de cuello femoral, tumores o con enfermedades neuromusculares asociadas. En el análisis solo se incluyen pacientes intervenidos con el mismo diseño de PTC no cementada con cúpula BiHapro (Zimmer-Biomet, Warsaw, IN, EE. UU.), inserto de polietileno altamente entrecruzado y vástago Bimetric (Zimmer-Biomet). En todos los casos se implantó una cabeza femoral metálica de Cr-Co con un diámetro de 32mm. En todos los casos se utilizó un abordaje posterolateral con reconstrucción de la cápsula y rotadores externos, o con preservación del piramidal13. El protocolo postoperatorio incluía las recomendaciones profilácticas antibióticas, tromboembólicas y de recuperación funcional de nuestro hospital. Se permitió la deambulación con dos muletas y carga parcial desde el segundo día postoperatorio hasta las seis semanas después de la intervención. Además de los datos demográficos, se clasificaron los pacientes en tres grupos según el estado de la columna lumbar en el momento de la cirugía: grupo 1, ausencia o mínimos cambios degenerativos; grupo 2, cambios moderados o avanzados degenerativos; y grupo 3, pacientes intervenidos de artrodesis de columna lumbar.
De los 57 pacientes intervenidos, 48 pacientes fueron finalmente incluidos con una edad media de 70,2 años (63-75) y un 58,3% de ellos varones. Diecinueve pacientes estaban intervenidos de PTC bilateral. A pesar de que en todos los casos se observaban signos degenerativos lumbares, en 28 casos los cambios eran leves, en 17 moderados o severos y 3 estaban intervenidos de artrodesis lumbar.
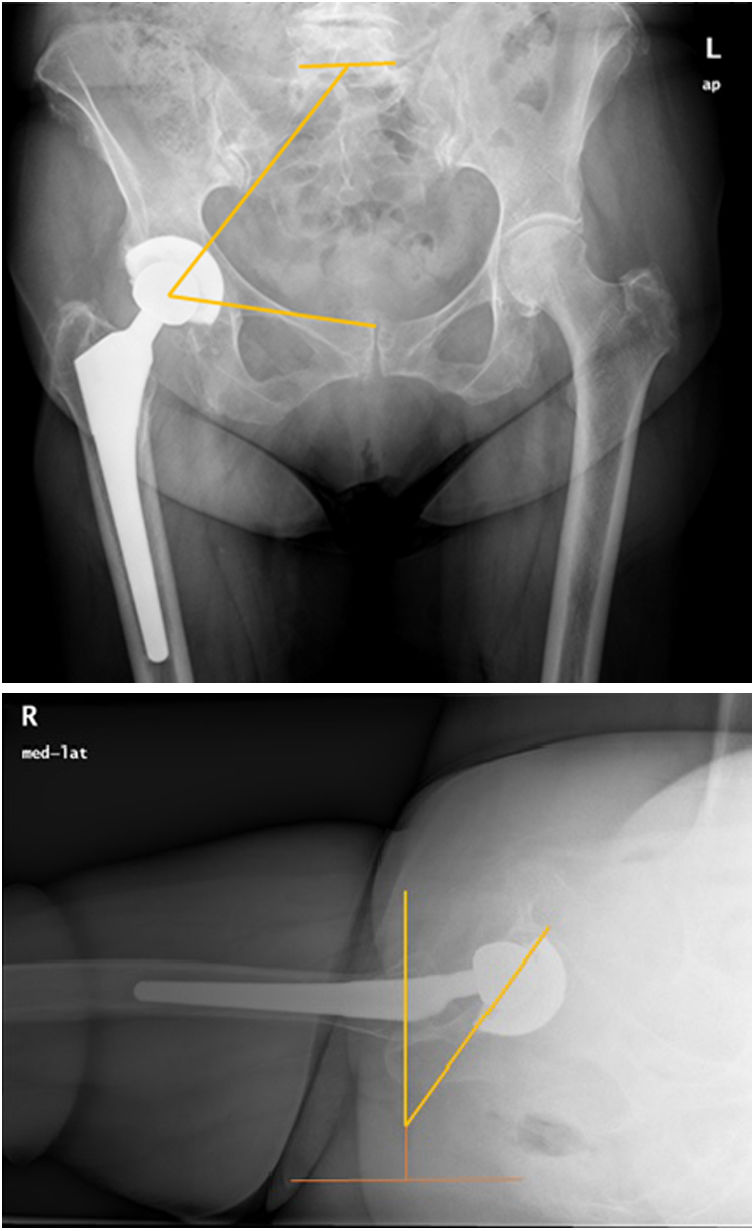
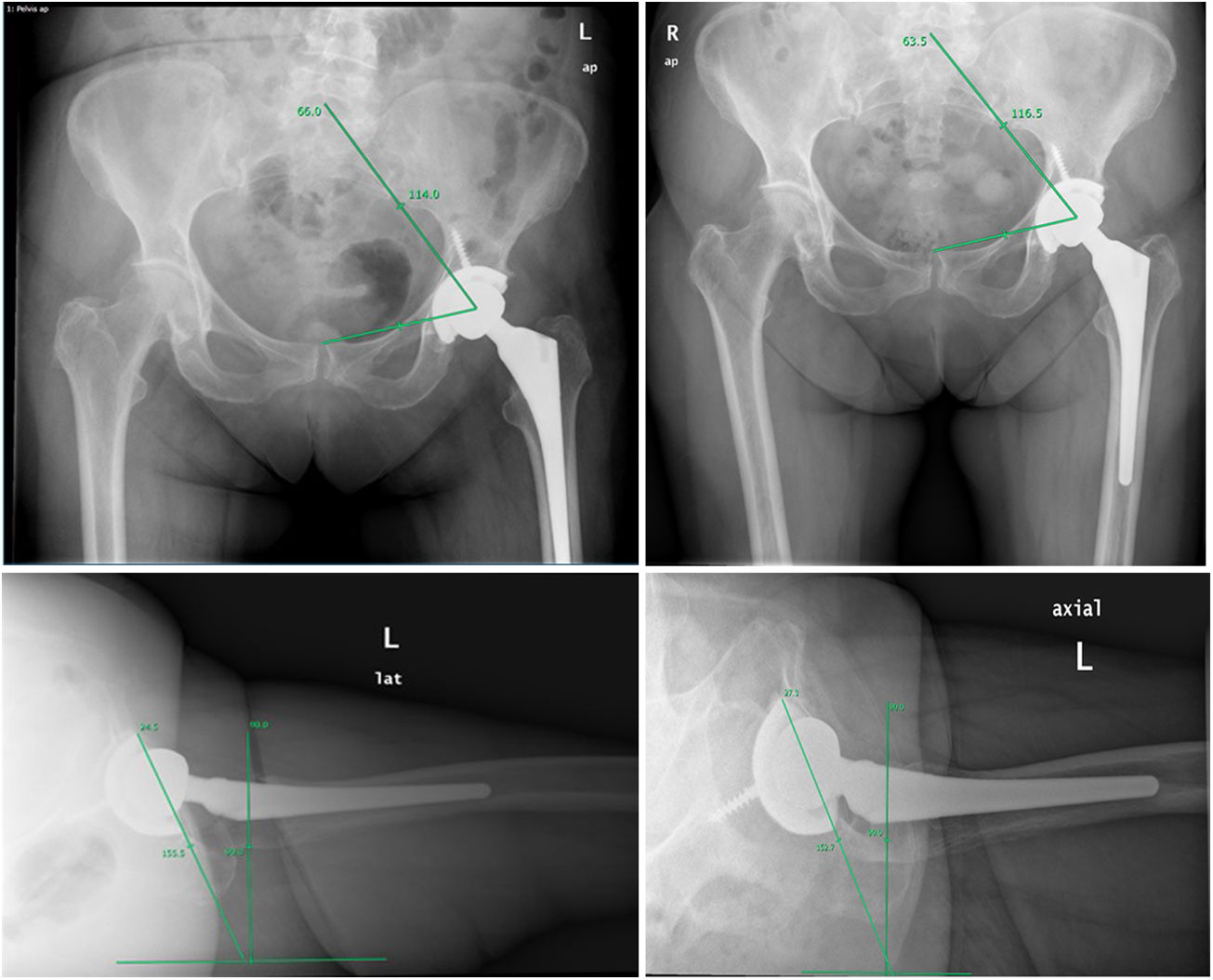
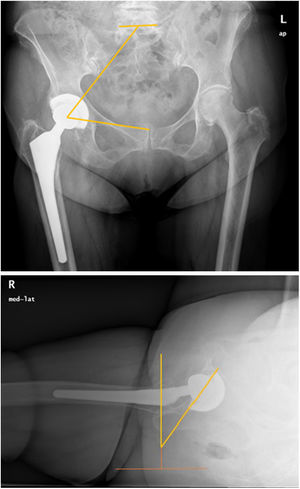
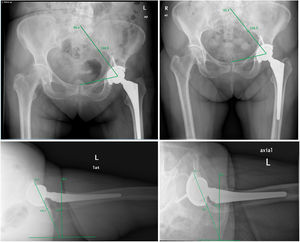
El análisis clínico de los pacientes incluyó la puntuación según la escala de Harris (HHS), que analiza resultados funcionales y de dolor antes de la PTC, a los 3 meses, al año y los cinco años de la cirugia. Para el análisis radiológico se utilizaron la proyección anteroposterior (AP) de pelvis para medir el ángulo sacrofemoropúbico (SFP) y la inclinación acetabular (IA) y la proyección lateral pura para la anteversión del cotilo (AV) de forma preoperatoria, a los 6 meses, al año, a los dos y a los cinco años después de la cirugía. Si bien es cierto que en cirugía de columna la obtención de radiografías laterales que permiten realizar de forma directa la medición de los parámetros sagitales es frecuente, en la práctica clínica la proyección más habitual es la radiografía AP de pelvis; por ello se han buscado nuevos parámetros que permitan establecer esta relación entre el plano frontal y el plano sagital como el SFP –ángulo que se establece entre la mitad del platillo superior de S1 y el centro de uno de los acetábulos, y desde este a su vez al centro de la sínfisis púbica (fig. 1A)–. Existen estudios previos que han validado la correlación del ángulo SFP con la IP, permite calcular el uno a partir del otro mediante la fórmula IP=74,6 – 0,942 × (SFP)14. Este método se ha descrito como fiable y reproducible a la hora de valorar la IP15. En la radiografía lateral se midió la AV mediante el método de Woo y Morrey que mide la anteversión de la cúpula con respecto a una línea perpendicular al borde horizontal de la radiografía (el ángulo es el correspondiente a la línea tangencial al borde anterior de la cúpula acetabular y la línea perpendicular a la horizontal de la radiografía)16 (fig. 1B). Un mismo investigador independiente de la cirugía realizó las mediciones de cada ángulo. Este mismo observador, realizó una segunda y tercera vez las mediciones para poder establecer la correlación intraobservador.
Análisis estadísticoSe utilizaron los valores medios (desviación estándar) para las variables cuantitativas y las frecuencias para las cuantitativas. Se utilizaron la prueba de t de Student y ANOVA para muestras independientes y el modelo general lineal para analizar los cambios del resultado clínico a lo largo del tiempo para distintos factores (estado de la columna lumbar y el tener una PTC uni- o bilateral).
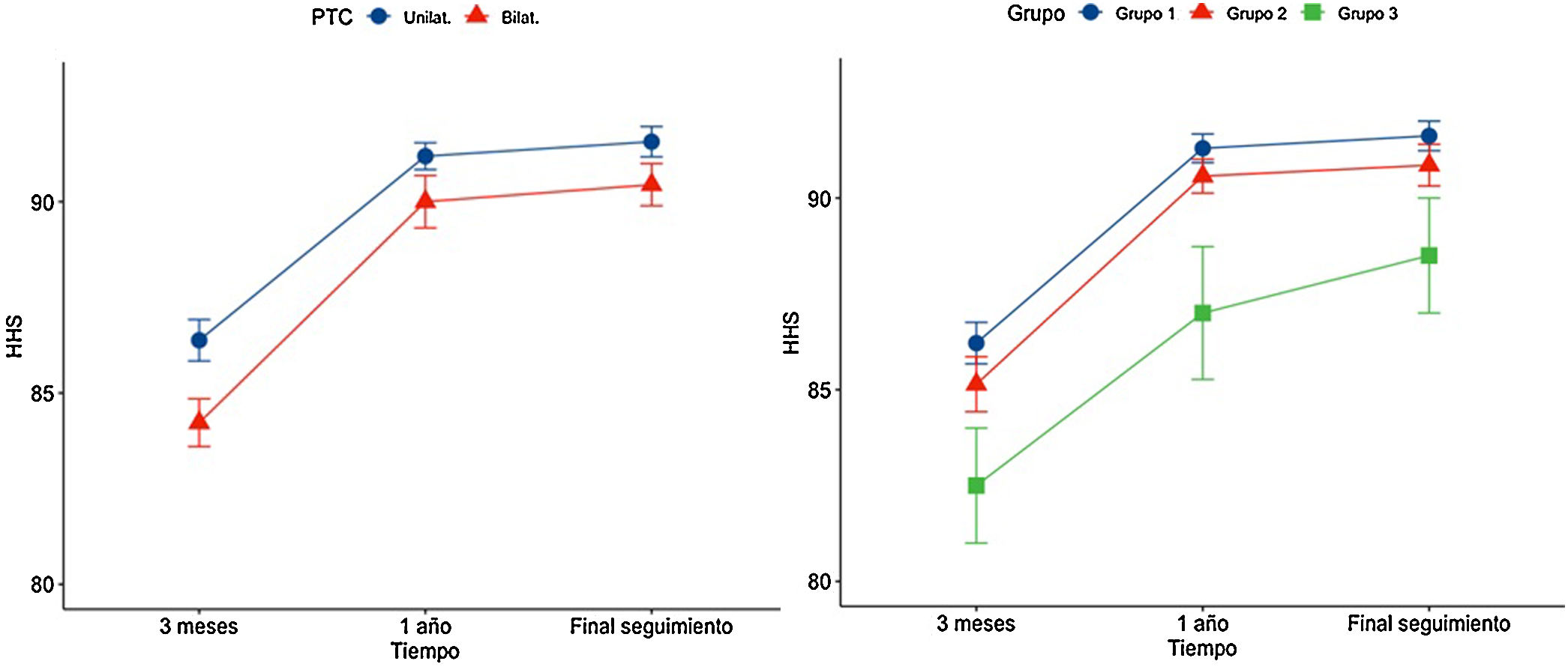
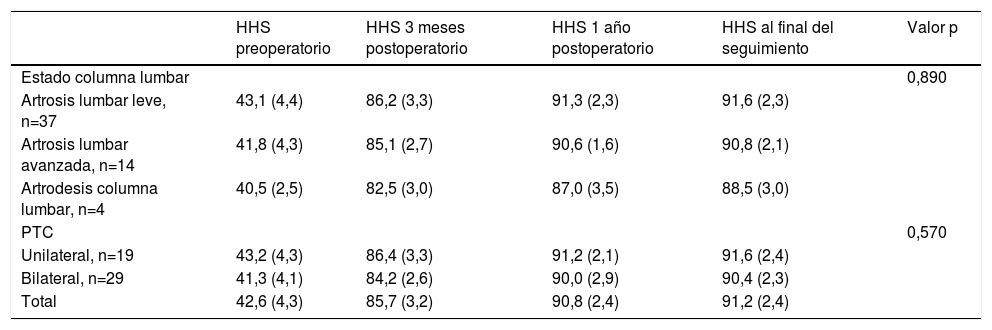
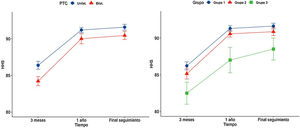
ResultadosLos resultados clínicos mejoraron desde un HHS preoperatorio medio de 42,6 (DE: 4,3) a 85,7 (DE: 3,2) a los 3 meses después de la PTC, 90,8 (DE: 2,4) al año y 91,2 (DE: 2,4) al final del seguimiento (p<0,001). Cuarenta y cuatro pacientes presentaban un resultado excelente (HHS>90) y los cuatro restantes presentaban un resultado bueno (80-90). El estar intervenido de una o dos PTC y el estado de la columna lumbar no influía en la evolución de los resultados clínicos a lo largo del tiempo en general (p<0,05) (tabla 1). Sin embargo, el modo lineal general detectó que la puntuación media del HHS a los tres meses postoperatorios en los pacientes con una PTC era mejor que en los que estaban intervenidos de ambas caderas (p<0,05) (fig. 2A). De igual modo, el mismo análisis mostró que los pacientes con artrosis lumbar leve, presentaban una mejor puntuación que los pacientes con artrodesis lumbar al año de la PTC y al final del seguimiento (fig. 2B).
Evolución de los resultados clínicos según la escala de Harris (media DE) en relación con el estado de la columna lumbar y estar intervenido de una o dos PTC
| HHS preoperatorio | HHS 3 meses postoperatorio | HHS 1 año postoperatorio | HHS al final del seguimiento | Valor p | |
|---|---|---|---|---|---|
| Estado columna lumbar | 0,890 | ||||
| Artrosis lumbar leve, n=37 | 43,1 (4,4) | 86,2 (3,3) | 91,3 (2,3) | 91,6 (2,3) | |
| Artrosis lumbar avanzada, n=14 | 41,8 (4,3) | 85,1 (2,7) | 90,6 (1,6) | 90,8 (2,1) | |
| Artrodesis columna lumbar, n=4 | 40,5 (2,5) | 82,5 (3,0) | 87,0 (3,5) | 88,5 (3,0) | |
| PTC | 0,570 | ||||
| Unilateral, n=19 | 43,2 (4,3) | 86,4 (3,3) | 91,2 (2,1) | 91,6 (2,4) | |
| Bilateral, n=29 | 41,3 (4,1) | 84,2 (2,6) | 90,0 (2,9) | 90,4 (2,3) | |
| Total | 42,6 (4,3) | 85,7 (3,2) | 90,8 (2,4) | 91,2 (2,4) |
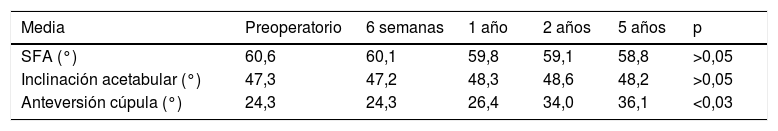
El ángulo SFP medio prequirúrgico fue 60,6°, con una evolución de 60,1° al año y 58,8° a los 5 años (p>0,05) (tabla 2). Al analizar los datos de hombres y mujeres, las mujeres presentaban un ángulo SFP inicial mayor (63,3° vs. 58,7°; p<0,02). A lo largo de las revisiones el ángulo SFP en los hombres se modificaba menos de 1° (p>0,05), mientras que las mujeres presentaban una tendencia a la retroversión pélvica disminuyendo este valor 2,1° al año y hasta 4,1° a los cinco años (p<0,04). Al calcular de forma indirecta la IP mediante la fórmula PT=4,6 – 0,94 × (SFP) supuso un cambio en la IP de 17,4° preoperatorio a 19,1° postoperatorio a 5 años. Respecto a la IA del componente acetabular evaluado en el plano coronal, apenas varió a lo largo del seguimiento, pasando de 47,3° a 48,2° (p>0,05). En la proyección lateral, la AV de la cúpula a los 6 meses era de 24,3° y aumentaba con el seguimiento a lo largo del tiempo hasta los 36,1°, variando en 11,8° tanto en hombres como en mujeres (p<0,03). La correlación intraobservador fue alta para todos los parámetros. Para el SFP en todos los tiempos la correlación mínima fue de 0,977 y máxima 0,989, en el caso de la inclinación lateral la correlación en cada tiempo osciló entre 0,876 y 0,976 y en el caso del ángulo de Woo y Morrey entre 0,977 y 0,983.
Evolución de los valores medios de los ángulos sacrofemoropúbicos (SFP), inclinación acetabular y de la anteversión de la cúpula a lo largo del tiempo
| Media | Preoperatorio | 6 semanas | 1 año | 2 años | 5 años | p |
|---|---|---|---|---|---|---|
| SFA (°) | 60,6 | 60,1 | 59,8 | 59,1 | 58,8 | >0,05 |
| Inclinación acetabular (°) | 47,3 | 47,2 | 48,3 | 48,6 | 48,2 | >0,05 |
| Anteversión cúpula (°) | 24,3 | 24,3 | 26,4 | 34,0 | 36,1 | <0,03 |
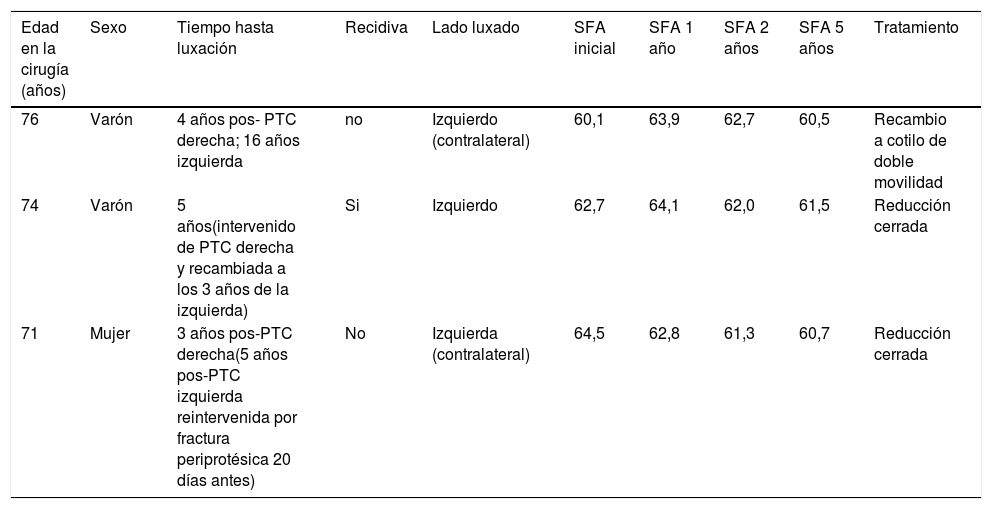
Al final del seguimiento no hubo ningún caso con aflojamiento aséptico de los componentes protésicos ni infecciones. Hubo un caso de fractura periprotésica al mes de la intervención que precisó de recambio del vástago femoral. En relación a los casos de inestabilidad (tabla 3), se observó un caso de luxación precoz antes del primer año postoperatorio a la cirugía, dos de luxación tardía de la cadera contralateral a la estudiada y una luxación tardía de la misma cadera, todos en relación con eventos traumáticos. Aunque en los tres casos los resultados clínicos fueron buenos o excelentes, presentaron puntuaciones del HHS ligeramente inferiores a la media (86, 86 y 90, respectivamente). Analizando los parámetros pélvicos de los casos de luxación tardía los tres casos presentaron un aumento del ángulo SPA de entre 2° y 4° (fig. 3). Tres casos se solucionaron con reducción cerrada, pero un varón de 73 años sufrió nuevos episodios a los 5 y a los 6 años de la PTC primaria precisó de recambio de la cúpula a un componente acetabular de doble movilidad sin haberse registrado nuevas luxaciones.
Datos clínicos y radiológicos de los pacientes con luxaciones tardías
| Edad en la cirugía (años) | Sexo | Tiempo hasta luxación | Recidiva | Lado luxado | SFA inicial | SFA 1 año | SFA 2 años | SFA 5 años | Tratamiento |
|---|---|---|---|---|---|---|---|---|---|
| 76 | Varón | 4 años pos- PTC derecha; 16 años izquierda | no | Izquierdo (contralateral) | 60,1 | 63,9 | 62,7 | 60,5 | Recambio a cotilo de doble movilidad |
| 74 | Varón | 5 años(intervenido de PTC derecha y recambiada a los 3 años de la izquierda) | Si | Izquierdo | 62,7 | 64,1 | 62,0 | 61,5 | Reducción cerrada |
| 71 | Mujer | 3 años pos-PTC derecha(5 años pos-PTC izquierda reintervenida por fractura periprotésica 20 días antes) | No | Izquierda (contralateral) | 64,5 | 62,8 | 61,3 | 60,7 | Reducción cerrada |
Para mantener el balance sagital, las interacciones que existen entre la columna lumbar, la pelvis y la articulación de la cadera precisan de un adecuado equilibrio y alineamiento17. De esta manera, si se produce un desequilibrio en estos parámetros estáticos y dinámicos aparecen mecanismos compensatorios que tratan de cambiar los ejes a expensas de la movilidad pélvica18. El envejecimiento fisiológico, asociado a una pérdida de lordosis lumbar y aumento de la retroversión pélvica10 supone una modificación en la posición de las extremidades inferiores, con una anteversión del acetábulo, extensión de cadera y flexión de rodillas en un intento de reequilibrar el perfil sagital19. Recientes investigaciones han confirmado la importancia de estos cambios en la orientación dinámica de los componentes acetabulares y en la movilidad de la articulación en la PTC8,11. A pesar de que la IP no cambia de manera significativa a corto plazo en pacientes intervenidos de PTC, hay pocos estudios que valoren la influencia de los cambios que el envejecimiento de la columna lumbar provoca en la posición de los implantes.
Los resultados clínicos de los pacientes incluidos en nuestro estudio fueron excelentes o buenos en la mayoría de los casos, si bien encontramos observaciones interesantes. A pesar de que no utilizamos ninguna escala que valorara los resultados específicos en relación con el dolor y la función lumbar, observamos que la mejoría clínica era mayor en los pacientes con patología leve de columna lumbar. Aunque la peor función podría justificar parcialmente estos resultados, somos conscientes que el dolor de columna irradiado a cadera es difícil de evaluar20. En la mayoría de los pacientes el dolor lumbar mejora tras la PTC, si bien en un porcentaje bajo este puede aumentar o presentar recurrencias. En el momento actual existe todavía una gran complejidad a la hora de evaluar la influencia de los resultados clínicos y el desequilibrio sagital asociado a la patología en pacientes intervenidos de PTC21.
En nuestro análisis hemos confirmado que los cambios observados en la disminución del SFA y, por tanto, aumento de la IP, a un seguimiento mínimo de cinco años, afecta a la posición de la cúpula acetabular. A pesar de que las radiografías simples son menos precisas que otras técnicas como la tomografía computerizada o sistemas de baja irradiación como la EOS que permiten reconstrucciones tridimensionales12,22, el método empleado ha sido previamente validado14,15 y proyecciones radiológicas que se utilizan de manera rutinaria y siguen siendo útiles a pesar de realizarse en decúbito supino23. Existen otras mediciones que puede evaluarse en la radiografía simple anterior de pelvis que han presentado diferentes grados de fiabilidad, siendo el más fiable el SFP24. La correlación intraobservador de nuestro estudio fue alta, por lo que las variables elegidas parecen reproducibles y fiables para un correcto seguimiento en consulta a lo largo del tiempo. Varios estudios previos han validado la correlación entre el ángulo SFP definido por Blondel con los parámetros sagitales, en particular con la IP9,11,12. Blondel et al. llegaron a definir una relación entre ambos siguiendo la fórmula IP=74,6 – 0,942 × (SFP)14. En nuestra serie el SFP evolucionó de 60,6° a 58,8°, lo que aplicando la fórmula de Blondel supondría una variación de la PT de 17,4° a 19,1°. Esto se corresponde con el aumento de retroversión pélvica esperada. Del mismo modo, al ver la variación de la anteversión acetabular esta aumentó 11,8°. Existen diferentes causas que pueden explicar estos cambios ya sean el envejecimiento que provoca el aumento de la artrosis lumbar o la posible aparición de fracturas osteoporóticas17; es posible que la mayor incidencia de fracturas osteoporóticas en mujeres25 justifiquen la mayor retroversión pélvica observada respecto a la escasa variación en hombres, si bien es cierto que hubiera sido necesario hacer un estudio de las mismas durante el seguimiento para poder afirmarlo. La disminución de la LL con el consecuente cambio de la IP debido a la interacción espino-pélvica es probablemente el factor más importante.
La luxación tardía de cadera es un problema infrecuente, con tasas publicadas que oscilan entre el 0% y el 5%. Sin embargo, cuando esta complicación ocurre, tiene una importante morbilidad ya que existe una tendencia a la recidiva26 y supone, junto con el aflojamiento, una de las principales causas de reintervención de PTC a medio y largo plazo1,27. La baja incidencia de este evento junto con el origen multifactorial ha supuesto una dificultad en el estudio de su causalidad y un reto en su tratamiento. Entre los factores descritos están los propios del paciente como la edad, la musculatura, el grado de colaboración del paciente o intervenciones previas, y otros propios de la técnica quirúrgica como el abordaje o la posición y el tamaño de los implantes6. Lewinnek et al. propusieron una «zona segura» para la colocación del componente acetabular, con una inclinación lateral del 40°± 10° respecto al plano sagital y una anteversión de 15°±10° respecto al plano coronal para minimizar el riesgo de luxación de la PTC2. A pesar de esto, un gran número de luxaciones tardías se producen en PTC en las cuales el componente acetabular se encuentra en la zona de seguridad28. Entre las posibles causas, se ha propuesto la anteversión funcional progresiva del componente acetabular asociada al envejecimiento, de manera que de forma dinámica no actúe en la zona de seguridad. Se ha descrito que en los pacientes con discopatía degenerativa, no solo hay una variación de la IP, sino que funcionalmente el acetábulo también adopta una posición funcional diferente a los pacientes sanos y aumenta su anteversión29. Actualmente se considera el desequilibrio pélvico como uno de los factores principales que causa la luxación a partir del primer año postoperatorio, una vez que la cápsula articular de la cadera ha cicatrizado30. En nuestro estudio, los pacientes con luxación tardía fueron dos varones y una mujer entre los 69 y 73 años y no presentaron una disminución del ángulo SFP mayor que la media. El paciente n.°1, que presentó una luxación de la cadera contralateral presentaba un SFP de 62,7° que pasó a 61,5°; el paciente n.°2, también con una luxación de la cadera contralateral varió de 64° a 60° y el paciente n.° 3 de 72° a 70°. Estas luxaciones estaban en relación con eventos traumáticos, por lo que la variación en el perfil sagital no parece haber sido la principal causa de la inestabilidad. Sin embargo sí existen casos reportados en los que a lo largo del tiempo la IP ha variado de forma significativa a lo largo del tiempo, principalmente secundario a fracturas osteoporóticas cifosantes, y se ha correlacionado con luxación anterior tardía de PTC31. Por último, a pesar de que la incidencia de cirugías de recambio protésico y de luxaciones está claramente relacionada en series de gran número de pacientes, en nuestro estudio ningún paciente precisó una cirugía de recambio y no se pudo establecer esta relación32,33.
Nuestro estudio presenta varias limitaciones. En primer lugar, aunque la tendencia es la esperada, el tiempo de seguimiento es solo de 5 años. El envejecimiento progresivo de la población y un seguimiento a más largo plazo probablemente permitieran una mayor variación en los parámetros sagitales. En segundo lugar, al realizar las radiografías en decúbito supino no permite estudiar la anteversión del componente acetabular en la vida diaria del paciente, por lo que sería interesante en próximos estudios realizarla en bipedestación y en sedestación para una mejor valoración de los cambios pélvicos. Aunque la clasificación de la artrosis lumbar está basada en los criterios clásicos de afectación artrósica, en este estudio se ha incluido la categoría de artrodesis lumbar o lumbosacra por sus implicaciones clínicas. Estudios que investigan con métodos de análisis de imagen más avanzados (EOS, TC) permiten valorar de manera más específica estos cambios, sin embargo, este estudio refleja el manejo rutinario clínico con radiología convencional. De igual modo, un mayor número de casos incluidos en el estudio podría aportar más datos clínicos y radiológicos y mayor potencia estadística. Por último, a pesar de que solo se incluyeron pacientes con coxartrosis primaria intervenidos con el mismo implante y la misma técnica quirúrgica, el bajo número de casos hace que los hallazgos obtenidos deben ser considerados preliminares.
Teniendo en cuenta las limitaciones anteriormente descritas, podemos concluir que la IP posterior aumenta a lo largo de los años en los pacientes intervenidos de PTC, principalmente en las mujeres. Estos cambios pueden aumentar la anteversión del componente acetabular y afectar al incremento de la tasa de luxaciones a medio y largo plazo. Se necesitan estudios con mayor número de casos para confirmar estos hallazgos preliminares.
Nivel de evidenciaNivel de evidencia IV.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.