La displasia del desarrollo de cadera es causa frecuente de dolor coxofemoral del adulto joven. La osteotomía periacetabular bernesa se perfila como una forma de abordar el problema de dolor, limitación funcional y necesidad de artroplastia a edades tempranas en estos pacientes.
Material y métodoEstudio descriptivo retrospectivo de 26 pacientes seleccionados con displasia del desarrollo de cadera sintomáticos, tratados mediante osteotomía periacetabular bernesa, entre 1996 y 2009 (mujeres 94%). La edad media en el momento de la cirugía era de 39,8 años (rango: 15-49), con seguimiento medio de 10 años. Valoramos radiológicamente evolución de artrosis (escala de Tönnis), índice acetabular y ángulo de Wiberg; funcionalmente utilizamos la escala de Merle-D’Aubigné-Postel.
ResultadosEl tiempo medio de hospitalización fue de 10 días. El valor radiográfico medio a los 10 años fue de índice acetabular: 9,03° y ángulo de Wiberg: 38,3° (corrección de 17° y 27° respectivamente, sobre valores medios preoperatorios). El 43% refería bloqueo articular y el 53% fallo del miembro no evidenciable. Valor promedio funcional de 14,30 (bueno). A los 5 años de seguimiento, el 20% progresó en al menos un grado según la escala de Tönnis respecto a su estado preoperatorio, y a los 10 años, el 55%. A largo plazo, el 83% de los pacientes no precisó artroplastia a los 10 años y el 85% de nuestros pacientes confesó alto grado de satisfacción.
ConclusionesLa osteotomía periacetabular bernesa es una alternativa terapéutica útil en adultos jóvenes con displasia del desarrollo de cadera sintomática, mejorando el dolor, la cobertura cefálica femoral y retrasando la progresión de osteoartrosis coxofemoral.
Developmental hip dysplasia is a frequent cause of coxofemoral pain in young adults. Bernese periacetabular osteotomy emerges as a possible option for the management of pain relief and functional limitation, in order to delay the need for arthroplasty in these patients.
Material and methodsA descriptive-retrospective study was conducted on 26 selected patients with symptomatic developmental hip dysplasia treated with bernese periacetabular osteotomy between 1996 and 2009 (94% women). Mean age at time of surgery was 39.8y (15-49y), with a mean follow-up of 10 years. Osteoarthritis (OA Tönnis scale), acetabular index and Wiberg angle were evaluated by radiology and functionality was valued by using the de Merle-D’Aubigné-Postel scale.
ResultsThe mean hospitalization time was 10 days. At 10 years, the mean radiography value of acetabular index was 9.03° and 38.3° for Wiberg angle (17° and 27° correction, respectively, above the mean pre-operative values). Joint lock was referred to by 43% of patients, and 53% to non-evidence based limb failure. Mean functional value was 14.30 (Good). At 5 years of follow-up, 20% advanced at least by one grade in OA Tönnis scale compared to their pre-operative status, increasing to 55% at 10 years. At 10 years after surgery, 83% patients did not need arthroplasty and 85% showed high satisfaction level.
ConclusionsBernese periacetabular osteotomy is a useful alternative in young adults with symptomatic developmental hip dysplasia that can improve pain relief, femoral head coverage, and slow down coxofemoral osteoarthrosis progression in order to delay arthroplasty.
La displasia del desarrollo de la cadera (DDC) es una patología con una incidencia en nuestro medio de aproximadamente 1:1.000 nacidos vivos, aunque algunos metaanálisis de la literatura creen que este es un dato infraestimado, pues con una correcta exploración por un cirujano ortopédico podría aumentar hasta 11:1.000, y si sumamos una prueba de imagen como la ecografía, incluso podríamos alcanzar los 25:1.000. La importancia del diagnóstico temprano radica en un precoz y correcto tratamiento, ya que si lo conseguimos durante los 6 primeros meses de vida, el porcentaje de éxitos asciende hasta un 85-95%1. En cambio, cuando pasamos esta fecha, el porcentaje de tratamientos satisfactorios va decayendo, a la vez que el de complicaciones va en ascenso, de forma más marcada a partir de los 3 años de edad.
La DDC no diagnosticada a tiempo durante la infancia genera una cadera displásica residual en el adulto, sintomática o no. Cuando lo es, entre los 20 y 40 años, los pacientes refieren: dolor2,3, limitación funcional, bloqueos, clics, fallo del miembro, la aparición de lesiones del labrum4 o artrosis precoz, que suponen al cirujano ortopédico un reto al que dar solución, y que si no atajamos en estadios iniciales mediante cirugía no protésica como son las osteotomías, abocan a la sustitución articular en edades tempranas5.
Las osteotomías pelvianas de reorientación exigen congruencia articular y esfericidad de la cabeza femoral. De todas ellas, analizaremos nuestros resultados a medio plazo de la osteotomía periacetabular bernesa (OPAB) descrita por Ganz, que permite a través de una única vía de abordaje (Smith-Petersen modificado), y sin interrupción del anillo pelviano, una reorientación del acetábulo6,7.
Material y métodoRevisamos una serie de 26 casos intervenidos en el Servicio de Traumatología del Hospital Clínico San Carlos de Madrid, en 26 pacientes afectados por DCA sintomática entre 1996 y 2004 (20 de ellos, como seguimiento de pacientes que formaron parte de otra serie ya publicada previamente en otro artículo). En cuanto a la distribución por sexo, 24 fueron mujeres y 2 hombres, 20 casos con afectación unilateral y 6 bilateralmente. La edad media ha sido de 39,8 años (mínimo: 15 y máximo: 49). Tuvimos una pérdida de un individuo en nuestro estudio y un caso de fallecimiento por TEP masivo en las primeras horas del postoperatorio.
Los pacientes revisados en este estudio fueron intervenidos en base a su sintomatología y se definía el procedimiento en base al estudio radiográfico:
- a)
Paciente con cartílago trirradiado cerrado y menor de 55 años.
- b)
Dolor refractario a manejo farmacológico adecuado según la escala analgésica de la OMS.
- c)
Con un BA adecuado.
- d)
Dentro de los siguientes parámetros radiográficos en una proyección AP de pelvis: congruencia esférica femoroacetabular en abducción y rotación interna, artrosis según la escala de Tönnis (tabla 1) grado menor o igual a II y ángulo de Wiberg <20° e índice acetabular >25°.
Tabla 1.Resultados de la valoración de pacientes de nuestra serie: (no quedan reflejados los resultados de los pacientes que no finalizaron la revisión)
1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 Movilidad, BA Flexión 110 100 110 120 90 120 100 90 100 120 100 100 110 110 90 100 120 100 110 100 100 120 100 100 120 90 Extensión 20 20 20 20 20 20 10 20 20 20 10 10 20 20 20 20 20 20 20 10 20 20 10 10 20 20 Rotación interna 35 35 20 20 20 30 30 20 20 30 20 30 10 35 20 35 20 35 10 30 20 30 30 20 30 20 Rotación externa 30 30 45 40 40 30 30 40 40 30 30 30 40 30 30 40 45 40 40 30 30 40 40 30 30 30 ABD 45 45 40 40 40 40 45 40 40 40 45 45 30 45 45 40 40 40 40 45 45 40 30 45 40 40 ADD 30 30 30 30 30 30 15 30 30 30 15 15 20 30 30 30 30 30 30 15 15 30 20 15 30 30 Presencia bloqueo No No No No Sí Sí Sí Sí No Sí Sí No No Sí No Sí Sí No Sí No No No Sí No No Sí Presencia chasquido No No No Sí Sí Sí Sí No No Sí Sí Sí No Sí Sí No Sí No Sí No No No Sí No Sí Sí Presencia de fallo No No No Sí Sí Sí Sí Sí No Sí Sí No No Sí No Sí Sí No Sí No No No Sí No Sí Sí Atrapamiento femoroacetabular No No No No Sí No Sí Sí No Sí Sí No No Sí No No Sí No Sí No No No Sí No No Sí ¿Volvería a operarse? Sí Sí Sí No Sí No Sí No Sí Sí Sí Sí Sí Sí Sí Sí Sí No Sí Sí Sí Sí Sí Sí Sí Sí Escala Merle D’Aubigne Dolor 5 3 6 4 5 4 5 4 5 2 2 4 5 5 3 2 5 3 5 5 6 3 5 4 4 2 Marcha 6 4 6 4 6 5 5 4 5 3 3 5 6 6 5 5 6 4 5 5 6 3 5 4 5 3 Movilidad 6 6 6 4 6 4 5 5 6 5 5 6 6 6 6 5 6 6 6 6 6 4 5 5 6 5 Total 17 13 18 12 17 13 15 13 16 10 10 15 17 17 14 12 17 13 16 16 18 10 15 13 15 10 Artrosis pre- 2 1 1 1 1 1 2 2 1 0 2 1 1 1 1 1 2 2 1 2 1 2 2 1 1 2 Artrosis pos- 10a 3 2 1 2 1 2 3 3 2 1 2 1 1 1 2 2 2 3 1 2 1 2 3 2 2 2 AW pos- 10a 40 28 42 58 41 45 39 50 40 40 34 43 32 45 46 44 39 43 45 35 42 52 36 47 37 33 IA pos- 10a 9 18 7 9 7 12 8 5 9 14 12 7 15 8 10 7 8 11 11 10 9 12 11 6 7 11 Pseudoartrosis No No Sí No No No Sí No No No No No No No Sí No No No Sí No No No No No No No OT intraarticular No No No No No No No No No No No No No No No No No NoNo No No No No No No No
Criterios de exclusión fueron los criterios de Matta8, un techo horizontal y corto por el riesgo de generar una oblicuidad inversa del mismo; así como un acetábulo en retroversión.
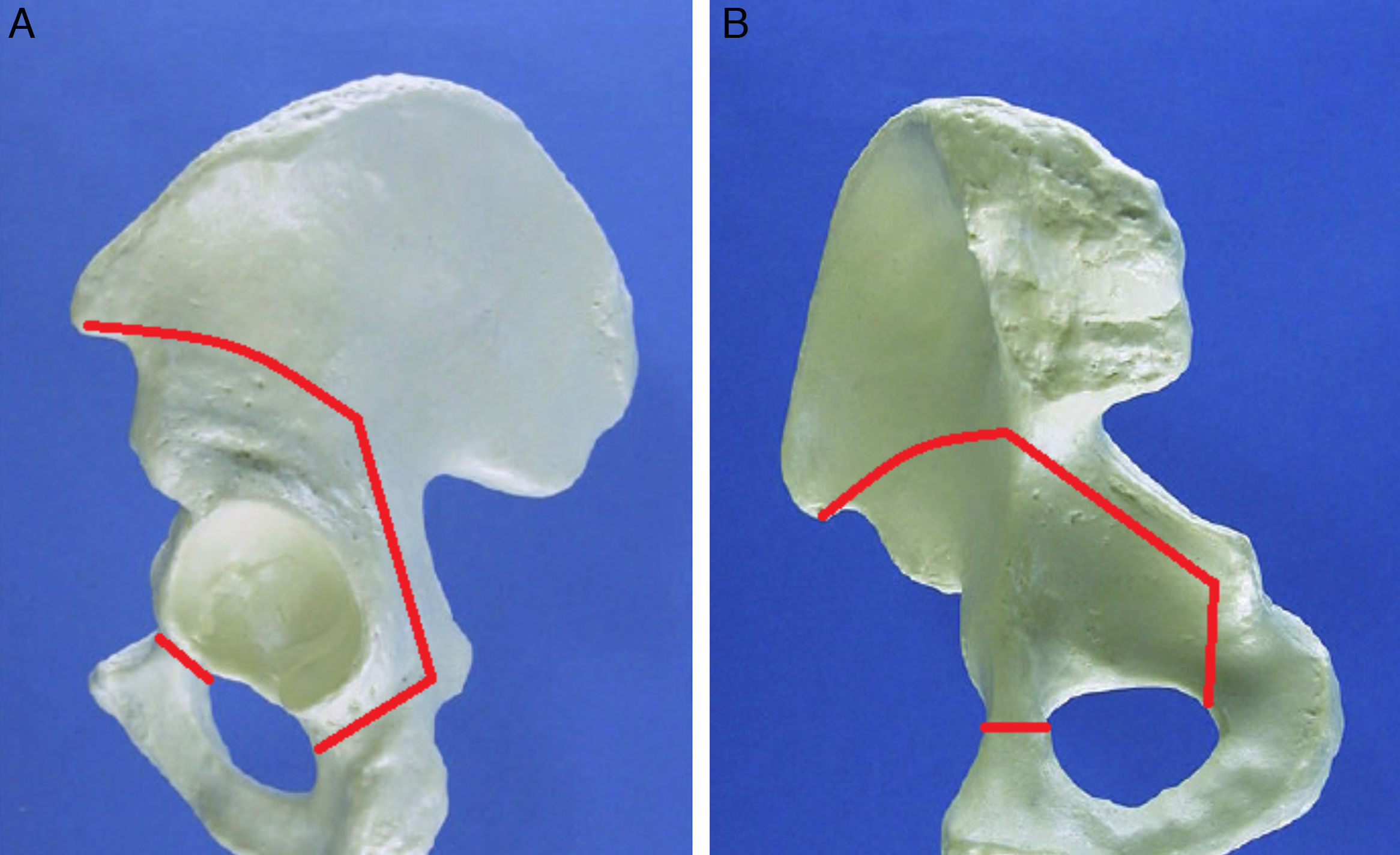
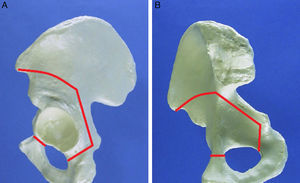
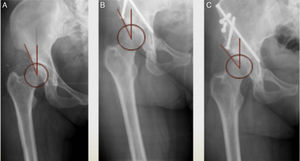
La técnica se basa en un abordaje de Smith-Petersen modificado, según lo descrito por Ganz31 (fig. 1). En nuestra serie no se realizaron gestos asociados como osteotomía femoral o revisión o sutura labral de forma rutinaria.
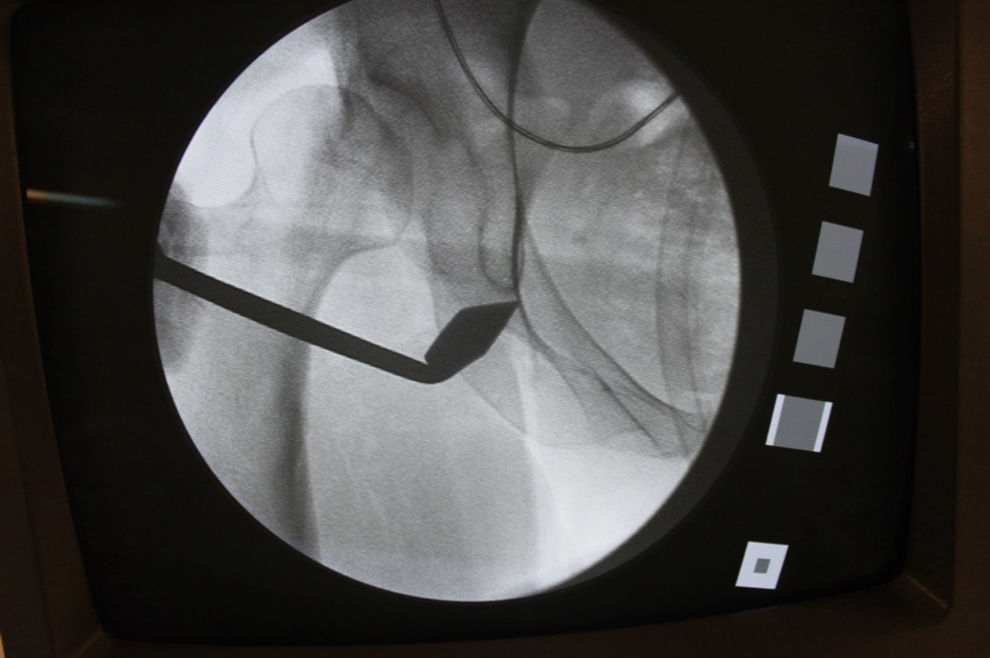
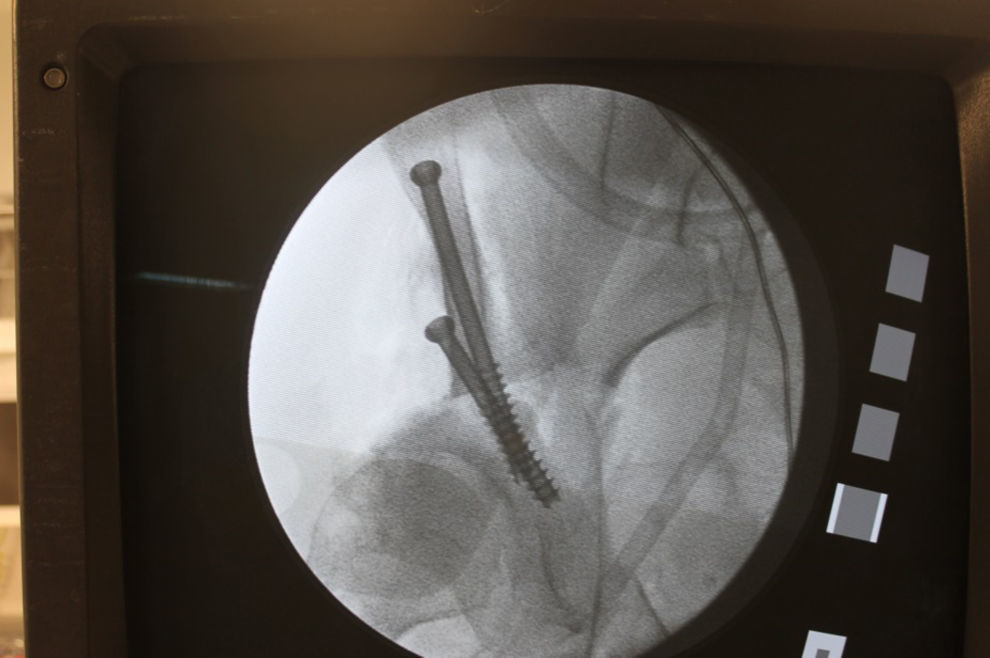
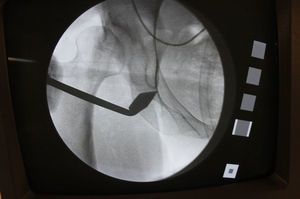
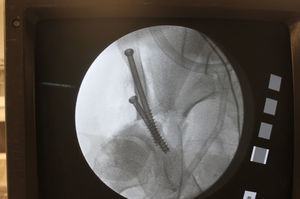
Una vez finalizada la manipulación del acetábulo se realiza un control fluoroscópico intraoperatorio que nos determina una correcta posición del acetábulo (fig. 2) con una proyección AP de pelvis centrada con el haz de rayos X a 1m de distancia con los fragmentos óseos fijos de forma provisional con agujas de Kirschner o clavos de Steinmann (fig. 3).
Estos criterios de correcta posición acetabular son: AW 25-35°, IA 0-10°, distancia entre la línea isquiática y la cabeza femoral <10mm, recuperación de la línea de Shenton y la congruencia articular con ausencia de signo de cruce (correcta anteversión)9.
Tras la cirugía, los pacientes mantienen una semana de encamamiento, seguido de 8 semanas de descarga del miembro, para empezar con carga parcial que progresivamente va aumentando hasta autorizar carga total sin muletas. Todos los pacientes siguieron un protocolo de profilaxis para la enfermedad tromboembólica venosa, con 6 semanas de heparina de bajo peso molecular.
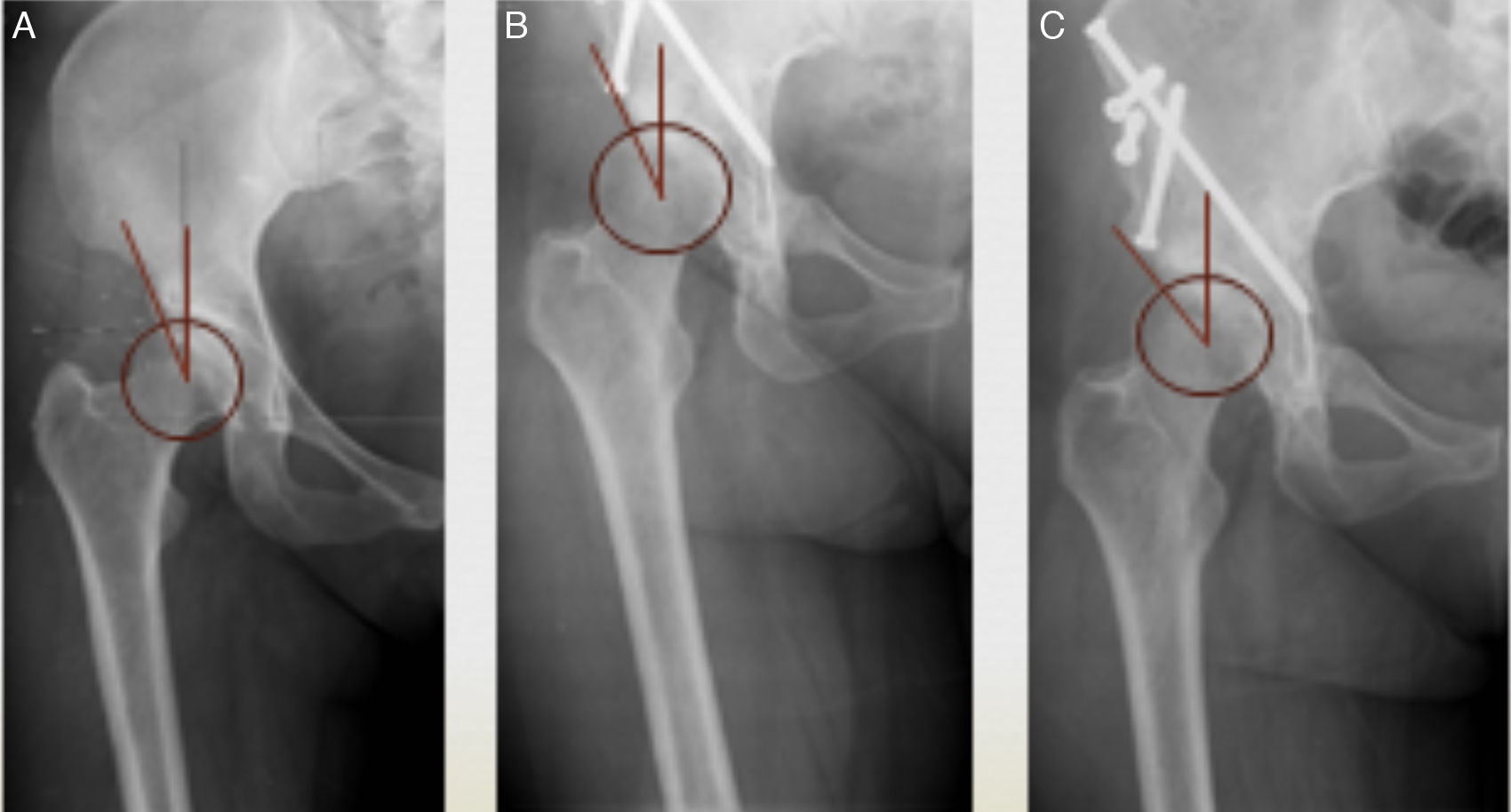
Ambulatoriamente, se realizó un seguimiento clínico y radiológico de todos ellos, al mes, tres y seis meses, y anualmente hasta la actualidad, donde comprobamos la presencia y características del dolor, bloqueos, chasquidos o fallo del miembro, el balance articular, el proceso de consolidación, y la evolución sobre radiografía AP de pelvis, del ángulo de Wiberg e índice acetabular (fig. 4).
ResultadosAl recoger la valoración funcional de nuestros pacientes, según la escala de Merle- D’Aubigne-Postel obtuvimos un resultado promedio de 3,89 puntos para valoración de dolor; 4,78 para marcha y 5,63 para movilidad; con un resultado promedio global de los tres apartados de 14,30 puntos (tabla 1) sobre los 18 posibles, que se corresponde con un buen resultado.
En cuanto al grado de satisfacción subjetiva del paciente, en base a la respuesta a la pregunta «Conociendo su estado previo, cómo se desarrolló la cirugía, sus consecuencias y su estado en la actualidad, ¿volvería a someterse al mismo tratamiento?»; el 85% de los mismos respondió en sentido afirmativo.
El rango de tiempo de seguimiento de estos pacientes fue de entre 10 y 17 años. A la exploración física a los 10 años de realizado el procedimiento comprobamos el BA medio: F:105,4°; E:17,7°; ABD:41°; ADD:25,7°; RI:25,2° y RE:35°.
El 46% de los pacientes referían bloqueo articular, no reproducibles durante la exploración física y en el 53,8%, se detectaban clics sin repercusión clínica o referían fallo del miembro y un 38,4% de casos con dolor evidenciado durante la realización de las maniobras de provocación de pinzamiento femoroacetabular.
En la cadera sintomática el valor preoperatorio del AW era de 11° y el del IA de 24°. El grado de OA preoperatoria era, según la escala de Tönnis, 0: 1, I: 16, II: 11, III: 0. Tras la cirugía obtuvimos una corrección media de 27° para el AW, y de 15° para el IA, observando un aumento de al menos un grado de OA en el 20% de los pacientes a los 5 años y del 54% a los 10 años. Tan solo en un paciente fue necesario realizar una artroplastia en menos de 5 años, a causa de dolor moderado-severo sin respuesta a manejo farmacológico del dolor en un paciente con grado II preoperatoriamente, según la escala de Tönnis. A los 10 años, el 83% de los individuos de la serie no habían necesitado rescate de la osteotomía para implantar PTC.
Durante la evolución a medio y largo plazo, se identificaron 4 casos (14%) de seudoartrosis, 2 de ellas en la rama iliopubiana y las otras 2 en la rama isquiopubiana sin repercusión clínica.
Se han constatado 3 casos de sobrecorrección del ángulo de Wiberg (>50° medido en el control radiográfico posquirúrgico), sin registrarse accesos intraarticulares durante la realización de la osteotomía.
Ninguna de las relaciones estudiadas utilizando el programa SPSSv22.0, entre balance articular, corrección angular y funcionalidad, fueron estadísticamente significativas, para un nivel de significación p<0,05.
DiscusiónEn 2012, Yasunaga et al., realizaron un metaanálisis en el que se han sentado las indicaciones actuales para la realización de una OPAB y son: a) paciente con cartílago trirradiado cerrado (15 años) y menor de 50 años, b) afectado por DDC dolorosa durante más de 6 meses a pesar de un manejo correcto, c) con un BA adecuado (al menos 90° de flexión, 15° de abducción y 10° de adducción y rotación externa según la Harris Hip Score), y d) dentro de los siguientes parámetros radiográficos en una proyeción AP de pelvis: congruencia esférica articular en abducción y rotación interna, artrosis según la escala de Tönnis grado 0-I (II y III, solo en pacientes menores de 30 años), ángulo de Wiberg <20°, y espacio articular >2,2mm10,11. En nuestro estudio compartimos varios de estos criterios de inclusión ya que debido al momento en que se intervinieron los pacientes de nuestra serie, no era posible realizar las nuevas técnicas de imagen que nos permiten estudiar el estado y viabilidad del cartílago articular, como el dGEMRIC, el T2 mapping o el T1ρ12,13, que podrían mejorar la indicación quirúrgica para la realización de la OPAG, al descartar aquellos pacientes con lesión cartilaginosa avanzada.
Es fundamental tener claros varios aspectos durante el acto quirúrgico:
- -
Un adecuado control fluoroscópico: especialmente durante el corte a nivel del isquion, en el que es muy importante la distancia al borde a la que se produce la osteotomía para conservar la estabilidad que otorga la continuidad del pilar posterior sin introducirnos en la articulación (siendo esta última peor circunstancia), con las consecuencias de daño para el cartílago articular o alterar la propia congruencia articular.
- -
Corte ilíaco vía endopélvica: para conservar de ese modo la vascularización del acetábulo, subsidiaria de las arterias glútea superior y obturatriz. Con ello se consigue una incidencia de necrosis del acetábulo muy baja (Hussell et al.14)
- -
Reparar el labrum mediante sutura transósea, si fuese necesario, como recomienda el propio Ganz32 para disminuir la sensación de bloqueo articular y fallo del miembro.
- -
Control radiográfico intraoperatorio (de mejor calidad que el radioscópico) de la posición acetabular. A pesar de que existen discrepancias entre las medidas con el aparato de rayos en quirófano y con un estudio radiológico reglado, según Lehmann y Nepple15, existe una correlación entre ambos estudios en el 88% de los casos para el AW y en el 60% para el IA. Siendo por este motivo que cuando decidimos fijar la osteotomía lo hacemos en función del AW obtenido intraquirófano en una proyección AP de la articulación coxofemoral.
En cuanto al grado de corrección angular, nuestros resultados están en consonancia con otras series ya publicadas, siendo nuestro AW medio a los 10 años de 38,3°, y el IA medio de 9,03°; siendo estos valores para las series de Kralj de 37° para AW; y Garras 36° para AW y 7,9° para IA (tabla 2). Es posible que el valor del IA aumentado a lo largo de los años, no sea necesariamente debido a una mejoría, sino todo lo contrario. Esto es, debido a un progreso de la enfermedad que hace progresar la formación osteofitaria en el borde superior del acetábulo aumentando la cobertura cefálica femoral a costa del mismo.
Comparación de resultados obtenidos en otros estudios previos
| Estudio | ÅW pre-Qx | ÅW 10 años pos-Qx | IA preQx | IA 10 años postQx | Progreso OA 10 años |
|---|---|---|---|---|---|
| Alcobía-Díaz B, Luque R, García-Bullón I, Torrecilla E, Moro E, López-Durán L. Evolución clínico-radiológica a medio y largo plazo en una serie de pacientes con displasia de cadera del adulto (DCA) sintomática tratados mediante osteotomía periacteabular triple (OPT) tipo Ganz | 11° | 38,3°Δ 27° | 24° | 9,03°Δ 17° | 54% |
| Kralj M, Mavcic B, Antolic V, Iglic A, Kralj-Iglic V. The Bernese periacetabular osteotomy: clinical, radiographic and mechanical 7-15-year follow-up of 26 hips. Acta Orthop. 2005;76(6):833-40 | 15° | 37° | |||
| Garras DN, Crowder TT, Olson SA. Medium-term results of the Bernese periacetabular osteotomy in the treatment of symptomatic developmental dysplasia of the hip. J Bone Joint Surg. 2007;89(6):721-4 | 14° | 36° | 23,6° | 7,9° | |
| De Kleuver M, Kooijman MAP, Pavlov PW, Veth RPH. Triple osteotomy of the pelvis for acetabular dysplasia results at 8 to 15 years. J Bone Joint Surg Br. 1997; 79-B (2) 225-229 | Δ 19° | Δ 12° | 20% |
En la serie de Tönnis et al.3 un 17% de los casos muestra una progresión clara de la artrosis como sucede en el 83% de los casos grado III en la serie de Matta et al.7 a los 10 años, muy por debajo de nuestros resultados hallados que superan el 50%. Además, puede observarse que la progresión de OA es mayor a partir del grado II, con lo que se cree que a partir de aquí se debe restringir este tipo de cirugías para los individuos menores de 30 años y sin afectación labral. Actualmente se tiende a dar una mayor importancia al defecto de cobertura posterior, frente al anterior, y se prefiere una valoración mediante TAC de forma previa a la cirugía para calcular la traslación que debemos dar en quirófano al fragmento acetabular16. El grado de corrección angular postoperatoria es junto a la artrosis preoperatoria, la edad y la rotura del labrum el otro factor determinante del resultado. Tanto Tönnis como Siebenrock17 asocian una mala evolución a unos ángulos de cobertura frontal (AW) y anterior postoperatorios superiores a 40° y un ángulo de inclinación del techo inferior (IA) a –10°. Aunque sin encontrar datos estadísticamente significativos en nuestra serie, sí se aprecia una tendencia a presentar mejores resultados funcionales cuando el ángulo de Wiberg postoperatorio a los 10 años es igual a 40°±5°.
Podríamos asociar una osteotomía varizante femoral en pacientes con coxa valga anteversa marcada y/o aquellos casos en que tras la OPAB se puede mejorar la congruencia femoroacetabular con el reposicionamiento19.
Desde el punto de vista funcional, nuestros pacientes presentaban a los 10 años un valor medio para la escala utilizada de 14,30 puntos frente a los casi 8 descritos en algunas series publicadas hasta la fecha, siendo el apartado de la capacidad de movilidad donde más mejoran nuestros pacientes. Por otro lado convendría conocer en un futuro la evolución de estos pacientes, pues está descrito en algunas publicaciones el hecho de que entre los 10 y los 20 años después de la cirugía los valores en la escala funcional vuelven a disminuir debido a un progreso de la enfermedad en esta franja temporal18,20,21.
Mientras en otras series se publican cifras de compromiso femoroacetabular de entre 18-24%19,20,22 el 38,4% de nuestros pacientes lo presentan. Esta diferencia podría deberse al hecho de que nuestra serie de pacientes tiene una edad media de 39 años, frente a los 33 años de la media de las series comparadas; o a la progresión del desgaste articular normal después de 10 años.
Puede aparecer una seudoartrosis de los diversos trazos de osteotomía siendo la pubiana la más frecuente, hasta un 16% en alguna serie23,24 y 14% en la nuestra, sin relevancia clínica; para evitar esta circunstancia está descrito por Tönnis la realización de un cerclaje a tensión.
En nuestra serie se objetivó un 7,5% de osificaciones heterotópicas, cifra comparable al 5% en la serie publicada en la Clínica Mayo25, que se relaciona con el respeto de la fosa iliaca externa y de la musculatura glútea.
El hecho de que el 83% de los pacientes en nuestra serie mantuviesen su propia articulación tras 10 años de nuestra intervención se aventura como un resultado en consonancia con lo publicado hasta ahora en la literatura en distintas series17,26–30. El único paciente en el que fracasó el proceso (entendiéndolo como la necesidad de artroplastia en menos de 5 años) corresponde a un caso con artrosis inicial grado II con un quiste subcondral de 10mm de diámetro y unos AW de 20° y un IA de 18° preoperatorios, que continuó con importante dolor y limitación funcional durante el primer año de evolución postoperatoria con una corrección de los mismos de 50° y 5°, respectivamente. La paciente presentaba obesidad, vida sedentaria y alteraciones de la coagulación en relación con patología reumatológica.
La reparación de lesiones del labrum, se asocia a una mejoría en la sensación de fallo del miembro y bloqueo articular.
Una cobertura posterior adecuada y AW entre 30° y 40° e IA entre 5° y 10°, se relacionan con un mejor pronóstico.
Los autores de este artículo somos conscientes de las limitaciones que puede presentar nuestro estudio, como el hecho de ser una serie de casos con pocos pacientes, revisada de forma retrospectiva. Sin embargo, dada la infrecuente realización de la técnica que nos ocupa, por los motivos ya mencionados, es una de las series más largas contrastadas en la literatura con tanto tiempo de seguimiento y sus resultados a pesar de no tener potencia estadística suficiente, nos impresionan con varias ideas.
Es una intervención técnicamente difícil que presenta una curva de aprendizaje pronunciada como recogen todos los autores. Sin embargo, cuando el cirujano ortopédico se ajusta a las indicaciones pertinentes y se realiza con una planificación y una técnica quirúrgica adecuadas conseguimos mejorar la función de nuestros pacientes, disminuir su dolor y enlentecemos la velocidad de desgaste del cartílago articular. De esta manera conseguimos enlentecer la degeneración articular coxofemoral y retrasar la artroplastia a edad temprana.
En resumen, proponemos la OPAB como una alternativa terapéutica para pacientes afectados por DDC dolorosa del adulto joven, entre 15 y 49 años, con una cabeza femoral no deformada, con congruencia articular, espacio articular >2,2mm, un AW entre 10 y 30° un grado de artrosis 0 o I de la escala de Tönnis; limitando los grados II o III a pacientes menores de 30 años.
Nivel de evidenciaNivel de evidencia IV.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.