REVISTA DE ORTOPEDIA Y TRAUMATOLOGÍA
Volumen 42, pp 231-242
© 1996 EDITORIAL GARSI
Espondilodiscitis tuberculosa. Mal de Pott
A. HERRERA RODRÍGUEZ, J. RODRÍGUEZ VELA, J. VICENTE THOMAS y A. CALVO DÍAZ
Servicio de Cirugía Ortopédica y Traumatología. (Dr. A. Herrera Rodríguez.)
Hospital Miguel Servet. Zaragoza.
TEMA DE ACTUALIZACIÓN
Correspondencia:
Dr. A. HERRERA RODRÍGUEZ.
Cesáreo Alierta, 15, 4.° B.
50008 Zaragoza.
RESUMEN: Se hace una actualización del tema de la tuberculosis de localización espinal. La aparición de pacientes inmunodeprimidos portadores de VIH ha cambiado la incidencia y la gravedad del mal de Pott. También hay un nuevo panorama microbiológico por mutaciones genéticas de las micobacterias. En los medios complementarios de diagnóstico la aparición de la RM ha supuesto un gran avance, sobre todo para conocer la topografía lesional y las complicaciones neurológicas. El tratamiento médico permite la curación de la tuberculosis vertebral, aunque hay discusión actual sobre si está o no indicado el tratamiento quirúrgico. Se exponen los criterios actuales de indicación de dicho tratamiento. Los problemas más serios que plantea la tuberculosis espinal son la aparición de las complicaciones neurológicas y la cifosis, que en los casos infantiles es claramente progresiva.
PALABRAS CLAVE: Raquis. Tuberculosis.
TUBERCULOSIS SPONDYLODISCITIS. POTT''S DISEASE
ABSTRACT: The topic of spinal tuberculosis is updated. The appearance of immune-depressed patients and HIV carriers has changed the incidence and severity of Pott''s disease. The microbiological panorama also is new as a result of genetic mutations in mycobacteria. Among the complementary diagnostic techniques, MRI has been an important development, particularly for determining the topography and neurological complications of the lesion. Medical treatment cures spinal tuberculosis, but the indication for surgical treatment is currently under debate. Current criteria for the surgical indication are described, The most serious problems of spinal tuberculosis are neurological complications and kyphosis, which is clearly progressive in pediatric cases.
KEY WORDS: Spine. Spinal tuberculosis.
Históricamente, la infección tuberculosa vertebral debe su nombre a Sir Percival Pott, que la describió en 1779, aunque esta afección se popularizó en 1788. Otra fecha trascendente es 1882, en que Koch identifica el Mycobacteriun tuberculosis. Entre 1945 y 198642 se descubrieron la estreptomicina, las hidrazidas, pirazinamimida y rifampizina. En 1956 se marca el inicio del abordaje directo del foco tuberculoso realizado por Hodgson.17
El mal de Pott o espondilodiscitis tuberculosa, término de origen francófono, que indica la localización anatomopatológica de la lesión, o la tuberculosis espinal, según la terminología anglosajona, constituye la localización más frecuente de la infección tuberculosa del Aparato Locomotor. Esta incidencia representa el 50% del total.5,12,42
Después de unos años de regresión de la infección tuberculosa se está asistiendo a una reaparición rápida de la enfermedad ligada al SIDA. Estudios realizados por Barnes y Barrows6 en EE. UU. indican que el 70% de pacientes con tuberculosis son portadores del VIH y que cierto tipo de poblaciones y en determinadas localizaciones geográficas americanas la incidencia de enfermedad tuberculosa es de 169 casos por 100.000 habitantes, cifra similar a la incidencia de los países africanos subsaharianos. Este incremento espectacular lo estamos apreciando también en nuestro país. Esta ligazón entre infección tuberculosa y SIDA ha dado lugar a que en asociación con mutaciones genéticas producidas en las Mycobacterias8,21,40 aparezcan hoy día tuberculosis osteoarticular producida por otros gérmenes que no son el Mycobacterium tuberculosis y con grandes dificultades para el tratamiento médico por ser resistentes a los fármacos utilizados habitualmente.40
Etiología
El agente etiológico clásico es el Mycobacterium tuberculosis, descubierto por Koch en 1882. Actualmente otros tipos de Mycobacterias, normalmente no agresivas, pueden hacerse patógenas por mutaciones genéticas y producir infecciones en pacientes imnunodeprimidos.21,29 Como se ha podido comprobar en nuestro medio, las Mycobacterias, más usualmente patógenas, aparte del M. tuberculosis, son la Mycobacterium avium intracelularis (MAI) y con menor incidencia el Mycobacterium kansasii. Estos datos coinciden con lo publicado por otros autores que dan unas cifras de incidencia entre el 10 y el 60% de MAI para los pacientes inmunodeprimidos.29
La puerta de entrada del bacilo a la columna vertebral es fundamentalmente la vía hematógena a través de los vasos arteriales19,41,42y por ello la localización de la lesión inicial es siempre la zona más irrigada de la vértebra, o sea, la región metafisoepifisiaria. Se admitía clásicamente una posible vía de entrada linfática metastásica con origen en procesos infecciosos localizados en vísceras vecinas, pero esta posibilidad parece más teórica que real. Hoy día tampoco se considera válida la puerta de entrada venosa a través del plexo de Batson. Lo que sí debe considerarse como un dato relevante de la espondilodiscitis tuberculosa es la coexistencia de infección en órganos viscerales o en otras zonas del Aparato Locomotor, bien en fase evolutiva o cicatricial.
Frecuencia y edad
El porcentaje de mal de Pott dentro de la incidencia total de tuberculosis del Aparato Locomotor es del 50% del total.5,12,42 En nuestra propia experiencia la rareza actual de la coxitis tuberculosa del niño que se veía hace 30 años ha hecho que las localizaciones vertebrales asciendan a este alto porcentaje. En nuestro medio la tuberculosis osteoarticular es la tercera localización más frecuente después de la infección pulmonar. El paso de los años ha cambiado la incidencia de este proceso según la edad. Se puede decir actualmente que el mal de Pott es una enfermedad del adulto, siendo cada vez más frecuentes los casos detectados en edades superiores a los 60 años.12,13,31,42 Sin embargo, en las publicaciones de autores de países subdesarrollados o del tercer mundo los casos infantiles o de adolescentes tienen una alta incidencia que se atribuye a las deficitarias condiciones higienicosanitarias y a que no existen campañas de vacunación generalizada.1,15,27,30,39 Dentro de la columna vertebral la localización más frecuente de la enfermedad es la zona comprendida entre T10 y L4.42
Anatomía patológica
El mal de Pott evoluciona en distintas fases. Hay dos hechos distorsionadores de este proceso, el primero es la presencia de la enfermedad en pacientes inmunodeprimidos, en los que la alteración de los linfocitos T impide la formación de anticuerpos, lo que condiciona la aparición de formas graves difusas con fases destructivas importantes que no evolucionan hacia la fase reparativa. El segundo hecho es la eficacia actual de los tratamientos médicos, con una combinación de fármacos que condicionan una rápida curación del foco con desaparición del germen casual. Por ello muchas veces la fase reparativa con anquilosis ósea no llega a producirse en su totalidad.
Clásicamente las tres fases del proceso desde el punto de vista lesional son: a) fase de comienzo; b) fase de destrucción, y c) fase reparativa.
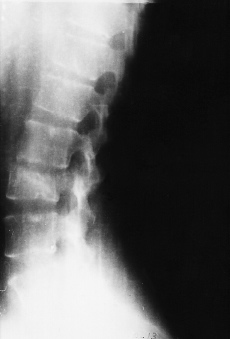
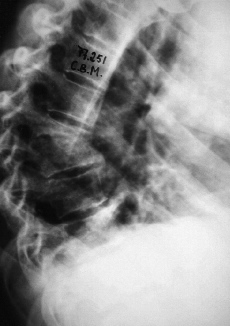
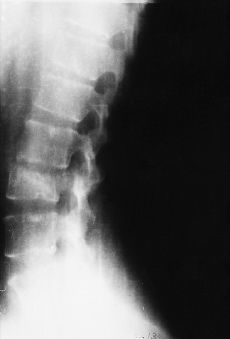
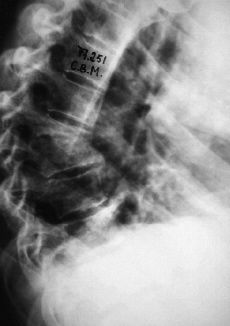
a) fase de comienzo. La lesión inicial puede adoptar dos tipos atendiendo a su extensión: 1) forma difusa: se denomina así cuando la infección abarca varios cuerpos vertebrales y produce abundante supuración. Es una forma afortunadamente rara y muy grave (Fig. 1), y 2) forma localizada: más frecuente. Se caracteriza por la existencia de una geoda que se abre paso hacia el platillo vertebral dando una imagen parecida a una caries (Fig. 2). La coexistencia de pinzamiento discal, signo precoz de diagnóstico, se explica por la penetración del disco en la esponjosa vertebral, a pesar de la integridad inicial del mismo; b) fase de destrucción. La geoda inicial localizada en el cuerpo evoluciona hacia la destrucción del mismo, quedando éste reducido a una mera cáscara cortical rellena en su interior de fungosidades, caseum y secuestros óseos. Esta desestructuración del cuerpo vertebral origina el hundimiento y colapso del mismo y da lugar a las deformidades mecánicas de la columna, y c) fase reparativa. Se caracteriza por la involución del proceso y la cicatrización y reparación del foco tuberculoso, que llega a producir una anquilosis ósea con puentes de tejido óseo intervertebral. No es frecuente la anquilosis ósea completa, y a veces persisten junto a los puentes óseos lesiones fibrosas cicatriciales (Fig. 3).
Figura 1. Forma difusa de mal de Pott.
Figura 2. Caries vertebral.
Figura 3. Anquilosis ósea incompleta tras curación.
En cuanto a las lesiones microscópicas, la infección tuberculosa tiene una lesión típica, que es la inflamación crónica granulomatosa.26 La característica fundamental de estos granulomas es la existencia de una zona de necrosis central de tipo caseoso, en torno a la cual se dispone una corona de células epiteloides y la presencia de células gigantes multinucleadas. En la periferia de la lesión se aprecia la existencia de un entorno linfocitario.
Los abscesos fríos tuberculosos son típicos del mal de Pott; su presencia puede a veces ser un dato crucial en el diagnóstico. Contienen un pus espeso donde se puede encontrar el bacilo de Koch. La virulencia clásica de estos abscesos ha disminuido con los tratamientos específicos utilizados actualmente. Una característica típica es su capacidad migratoria, que varía según la topografía de la lesión. Debe tenerse en cuenta que esta capacidad de migración del absceso no es sólo a través de las vías clásicas, que han hecho conocer también a este tipo de abscesos con el nombre de osifluentes, sino que se debe también tener muy presente la posible migración posterior del mismo. Ésta puede hacerse bien con integridad del ligamento vertebral común posterior y producir, por tanto, un puro efecto compresivo sobre el canal medular, en el que también puede influir la cifosis producida por la destrucción del cuerpo. Otras veces el problema es más grave, pues la posible rotura del ligamento pone en contacto las meninges con el pus, produciéndose una paquimeningitis o una mielitis infecciosa, lo que ensombrece el pronóstico de las lesiones neurológicas. No se deben desdeñar tampoco la asociación de lesiones vasculares acompañantes que da lugar a fenómenos isquémicos en la médula de carácter irreversible.
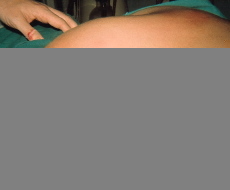
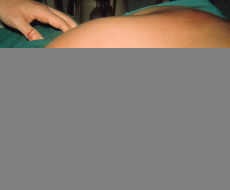
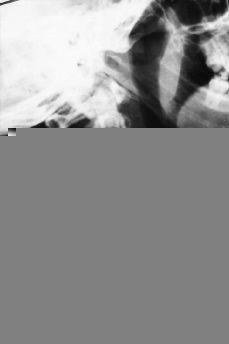
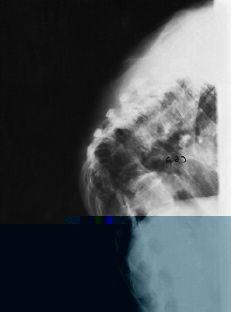
Los sitios habituales de migración del absceso frío varían, como decíamos anteriormente, según la topografía de la lesión, siendo las localizaciones más usuales las siguientes: a) en lesiones localizadas en C1-C2, el llamado mal de Pott suboccipital, la emigración típica es hacia la retrofaringe; b) en la región cervicodorsal, desde C3 a T3, pueden emigrar hacia la vaina del músculo largo del cuello o bien aparecer en la fosa supraclavicular con una localización pre o retroesternocleidomastoideo; c) en la región torácica lo normal es que se produzca el despegamiento del ligamento vertebral anterior y den lugar a una imagen radiográfica típica llamada el «nido de golondrinas» (Fig. 4). Menos habitualmente emigran a través de un espacio intercostal y a veces en las vértebras torácicas bajas pueden emigrar a través de la arcada del cuadrado lumbar, y d) en la región lumbar lo clásico es el descenso del absceso a través de la vaina del músculo psoas, pudiendo aparecer subcutáneo, bien en la región inguinal o trocantérea (Fig. 5).
Figura 4. Absceso en zona torácica en «nido de golondrinas».
Figura 5. Absceso frío en zona trocantérea.
Sintomatología y exploración clínica
La mayor dificultad para el diagnóstico viene dada porque en los períodos iniciales la sintomatología es mínima y a veces tarda mucho tiempo en manifestarse, existiendo un período silente de varias semanas o meses entre la infección y los primeros síntomas clínicos. En la anamnesis del enfermo deben considerarse los datos de antecedentes, edad, toxicomanías, origen geográfico y la existencia o no de síndrome de inmunodeficiencia. Hoy día se hace obligatorio ante un paciente con infección tuberculosa la práctica de una serología VIH.
En las formas localizadas el dolor suele estar presente siempre, pero al comienzo suele ser discreto y de características mecánicas, pudiendo evolucionar posteriormente a un dolor de tipo inflamatorio. Se investigará cuidadosamente la existencia de radiculalgias, contracturas musculares, deformidades y la presencia de signos deficitarios neurológicos. La alteración biológica del paciente suele ser al inicio muy discreta, pudiendo existir una febrícula persistente. En las formas difusas la afectación biológica del enfermo es mucho más manifiesta y la sintomatología derivada de la infección del raquis bastante más acusada. La inespecifidad y discreción de la sintomatología hacen que el diagnóstico no suela hacerse precozmente, excepto en las graves formas difusas que se acompañan de un inicio de enfermedad con importante afectación o en aquellos casos en que los antecedentes del paciente orienten hacia este diagnóstico.
Lo fundamental en la exploración clínica del paciente es la localización topográfica del dolor y la detección de signos reflejos, como la contractura muscular, que puede ser muy evidente en los niños. Se debe investigar la existencia de actitudes viciosas, como tortícolis en las localizaciones cervicales y escoliosis antiálgicas en las localizaciones torácicas y lumbares. Es fundamental detectar la presencia de una deformidad cifótica por leve que ésta sea. En nuestra experiencia con relativa frecuencia hemos objetivado abscesos fríos, que lógicamente deben buscarse en las localizaciones habituales. Es importante el realizar un cuidadoso examen neurológico del paciente buscando la existencia de déficit sensitivos o motores, la presencia de trastornos esfinterianos o si está presente el signo de Babinsky, que determinaría un mal pronóstico del caso, porque indica una afectación de haces piramidales medulares. Lógicamente, además, debe hacerse una exploración general del paciente por órganos y aparatos para determinar el estado de los mismos.
Exámenes complementarios
Los exámenes isotópicos permiten un diagnóstico precoz, pero tienen la dificultad de que éste es solamente orientativo y en modo alguno específico de la tuberculosis.24 La ventaja de la escintigrafía es la precocidad del diagnóstico y la posibilidad de detectar todas las posibles localizaciones infecciosas localizadas en la columna vertebral o en otras zonas del Aparato Locomotor.
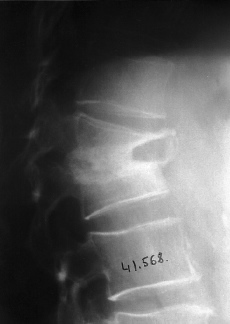
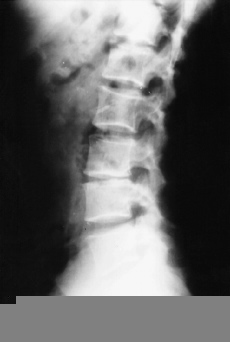
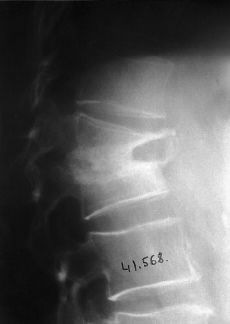
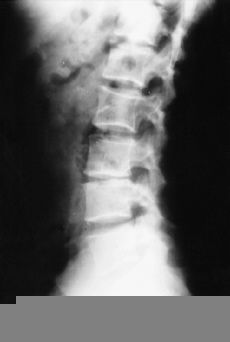
A pesar de todas las adquisiciones tecnológicas de los métodos de diagnóstico por la imagen se puede afirmar que la radiología convencional conserva todo su valor en el diagnóstico del mal de Pott.35,42 Deben realizarse radiografías simples en varias proyecciones y en caso necesario ampliar el estudio con topografías de la zona sospechosa. Mediante las radiografías, ante una espondilodiscitis tuberculosa, podemos identificar distintas lesiones dependiendo de los estadios evolutivos de la enfermedad: a) alteraciones en las partes blandas. La existencia de abscesos a nivel del foco tuberculoso producen claras alteraciones en las partes blandas identificables en las radiografías. Se puede así diagnosticar la existencia de abscesos retrofaríngeos, abscesos torácicos que alteran las líneas mediastínicas o bien alteraciones en la sombra del músculo psoas producidas por abscesos de localización torácica baja o lumbar. En los casos en que estas alteraciones de partes blandas denoten la presencia de abscesos puede mejorarse la visión con el uso de medios de contraste, como, por ejemplo, en la región cervical baja. También puede aprovecharse la eventual punción del absceso para introducir el contraste, aunque hoy día esta técnica no se practica por las ventajas que reporta sobre ella el estudio con RM; b) pinzamientos del espacio discal (Fig. 6). Es un signo de gran valor diagnóstico y que aparece muy precozmente, precisando para su detección de una exquisita técnica radiográfica. Se puede, además, encontrar un contorno difuminado del platillo vertebral o lesiones erosivas mínimas que pueden precisar la realización de una tomografía para su mejor identificación, y c) lesiones vertebrales. También la radiología permite mostrar geodas en el soma, a veces de contorno no bien preciso y en otras ocasiones secuestros dentro de estas geodas. Si están abiertas hacia el platillo vertebral se las denomina caries. Igualmente se puede apreciar la presencia de dos imágenes vecinas de caries en los platillos contiguos, lo que se denomina lesiones en espejo. En los casos evolucionados se aprecia la existencia de una auténtica destrucción del cuerpo vertebral. Pueden detectarse igualmente secuestros óseos, y la mayoría de las veces la vértebra está deformada en cuña, lo que da origen a la cifosis angular.
Figura 6. Imagen de pinzamiento del espacio discal.
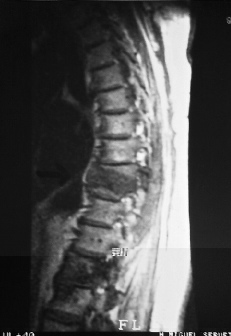
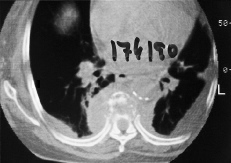
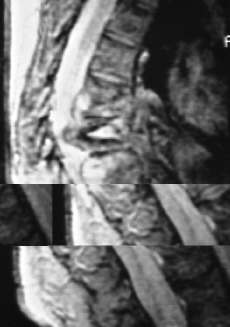
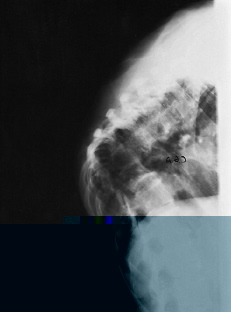
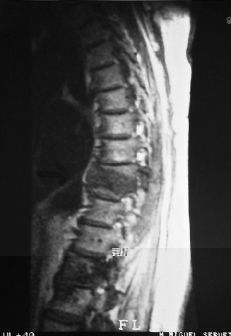
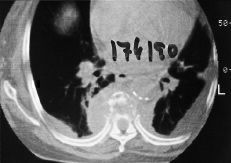
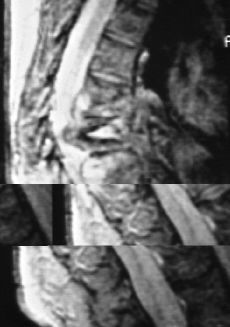
El uso del TAC y la RM ha supuesto un avance fundamental en el estudio de mal de Pott, ya que permiten un conocimiento exacto de la extensión de las lesiones y además conocer la repercusión del proceso en el canal medular. Aunque la TAC aporta un magnífico estudio de las lesiones óseas (Fig. 7), las ventajas de la RM es que, además de una mayor precisión, aporta una mejor imagen topográfica y permite conocer las posibles alteraciones meníngeas o medulares, así como las repercusiones del proceso en el canal medular22 (Fig. 8). Actualmente la incorporación de la TAC de tipo helicoidal ha mejorado los estudios clásicos anteriores.
Figura 7. Lesiones destructivas del cuerpo vertebral torácico con imagen de absceso prevertebral.
Figura 8. Imagen de RM con absceso intrarraquídeo.
Nuestra experiencia, coincidente con la de otros autores,4,20,22 indica que hay un menor número de cuerpos afectos en la osteomielitis vertebral. En T1 la intensidad es más homogénea en la osteomielitis que en las lesiones tuberculosas, y con respecto al estudio de los abscesos tras la administración de gadolinio en los de origen tuberculoso el reforzamiento de los bordes es mucho mayor que los de etiología inespecífica.
En cuanto a las pruebas biológicas e inmunológicas en la mayoría de los casos el síndrome infeccioso acompañante es poco manifiesto, por lo que la alteración biológica del paciente es discreta y, por tanto, bastante inespecífica. En todo caso se encuentra una elevación de la VSG que se puede acompañar de una leucocitosis con linfocitosis. Debe realizarse siempre una intradermorreacción de Mantoux que suele ser positiva y se debe valorar el diámetro de la reacción cutánea. Ahora bien, es importante saber que en paciente imnunodeprimidos con espondiloliscitis gravemente destructivas se han encontrado intradermorreacciones negativas. En la actualidad se están empleando nuevos métodos inmunológicos mediante radioinmunoanálisis o reacciones con anticuerpos monoclonales para poder llegar a diagnósticos serológicos de más exactitud y precisión.8,21
Diagnóstico
Para afirmar que una espondilodiscitis es tuberculosa hay que o bien que identificar el germen o bien encontrar en una preparación anatomopatológica la lesión granulomatosa típica tuberculosa. Las dificultades desde el punto de vista microbiológico vienen dadas por lo problemático que resulta encontrar la Mycobacteria en visión directa y en la lentitud de los cultivos clásicos empleados.8,21
Dado que estas premisas son condiciones imprescindibles para el diagnóstico y que actualmente se tiene una tendencia regresiva en la cirugía de abordaje directo del foco, hemos desarrollado y perfeccionado la técnica de punción con trocar bajo visión radiológica o con TAC para obtener el material que permita confirmar el diagnóstico, bien microbiológico o anatomopatológico.5,11 En la actualidad la última adquisición técnica es el abordaje directo del foco mediante toracoscopia, cuando la localización es torácica, que hemos iniciado, aunque es muy pronto para valorar las posibilidades de esta técnica.32
Afortunadamente el progreso tecnológico en el campo de la microbiología ha permitido disponer hoy de medios de cultivo y visión directa más rápidos que los clásicos de Lowenstein-Jensen y Zhiel-Nielsen. Los métodos actualmente más en uso son la visión directa mediante el método aurina-robaminna y los medios de cultivo radiométricos y no radiométricos. También la PCR permite un diagnóstico serológico rápido.8,21,29
Nuestra experiencia con el estudio combinado microbiológico y anatomopatológico del material obtenido mediante punción-biopsia es de un alto porcentaje de diagnósticos de certeza (en torno al 77%).
Formas especiales
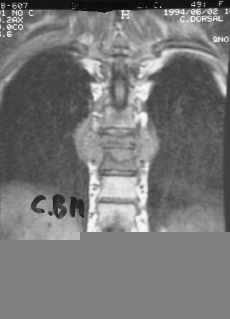
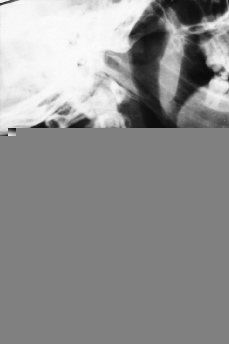
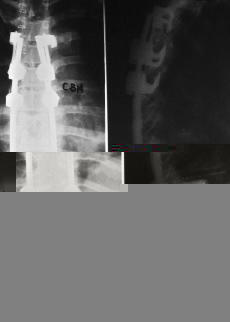
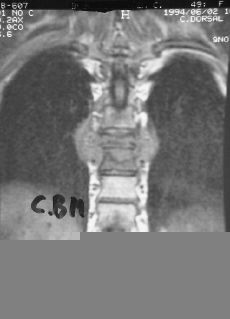
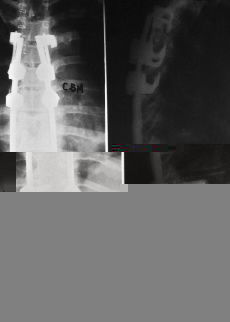
La topografía de la lesión puede influir seriamente en el pronóstico y evolución. El mal de Pott suboccipital representa el 1% del total de los casos.42 Afortunadamente es una localización rara. Existe una afectación de C1 y C2, lo que condiciona un tortícolis intenso muy doloroso. Fácilmente pueden existir complicaciones neurológicas y hasta producir la muerte. Es bastante frecuente el que deje, en caso de curación, una inestabilidad grave de la charnela craneocervical, lo que hace necesario una importante intervención quirúrgica estabilizadora. Las localizaciones cervicales (C3-C7) suelen ser altamente destructivas (Fig. 9), producen con facilidad trastornos de los órganos viscerales vecinos por compresión y conducen a una fácil destrucción del soma vertebral.1,16,25,34 Este proceso destructivo hace necesario el abordaje del foco para su estabilización al objeto de evitar problemas neurológicos. El mal de Pott torácico tiene unas características especiales. Por un lado, la facilidad de producción de una cifosis dorsal importante (Fig. 10), y por otro, la gran incidencia de complicaciones neurológicas, que pueden conducir a una paraplejia irreversible. Las complicaciones neurológicas se producen no sólo por el efecto mecánico, sino también por la facilidad con que se afectan las meninges y por problemas de déficit vascular-medular.23,36,37 Las localizaciones en la columna lumbar suelen ser las menos graves y las que producen menos deformidad, pero tienen como característica la gran facilidad para producir abscesos migratorios.9,13,42
Figura 9. Lesión gravemente destructiva cervical.
Figura 10. Grave cifosis discal en mal de Pott torácico.
Evolución
La evolución de la enfermedad es variable atendiendo al tipo de afectación (difusa o localizada), la edad de paciente y, por último, a factores personales, entre los que influye enormemente la capacidad inmunológica del individuo. Si la forma de comienzo es difusa y agresiva, la evolución viene caracterizada por la existencia de graves destrucciones, que a su vez producen secuelas importantes. Las formas localizadas son de evolución más benigna, afectan poco al estado general y se caracterizan por la dificultad a veces de llegar al diagnóstico, siendo más fácil en ellas obtener una curación.
Hoy día estamos viendo formas muy agresivas que producen una gran destrucción vertebral con importantes abscesos y una evolución rápida en pacientes inmunodeprimidos. En estos casos muchas veces el agente etiológico no es el Mycobacterium tuberculosis, sino otras Mycobacterias que sufren mutaciones genéticas que las hacen agresivas e inclusive resistentes a las drogas habituales empleadas en el tratamiento, lo que condiciona en gran manera el pronóstico.
La edad influye también en la evolución y pronóstico de la enfermedad. En el niño la evolución es rápida y agresiva con posibilidad de dejar deformidades angulares importantes, pero con anquilosis ósea tras la curación.27,30,37,38 No debe olvidarse en estos casos la agravación posterior de la cifosis con el paso de los años. Las formas del adulto suelen ser de una menor agresividad local, se caracterizan por una evolución más lenta y cuesta conseguir una buena anquilosis del foco una vez curado, pero la posibilidad de deformidades angulares es menor.39 En el anciano el comienzo y la evolución suelen ser muy insidiosos, lo que condiciona su dificultad diagnóstica, y además existe la posibilidad de confundir al inicio de la enfermedad la infección con un cuadro tumoral.
Complicaciones
Las dos más importantes son las deformidades angulares y los trastornos neurológicos. La cifosis es la angulación en el plano sagital, siendo la deformidad más frecuente. La incidencia mayor se da en las localizaciones torácicas y en menor frecuencia en la charnela toracolumbar. Las cifosis graves se producen en el 3% de los casos,37 pero cifosis de menor importancia se pueden encontrar en el 20-25%.2,27,30 Independientemente de las secuelas estéticas, existen las derivadas de la disminución y alteración de la capacidad torácica, lo que puede dar secundariamente trastornos cardiorrespiratorios, sin olvidarse la posibilidad de producir problemas neurológicos de tipo mecánico.
Los niños tienen una mayor facilidad para acabar el proceso con una cifosis importante, con un agravamiento progresivo de esta deformidad debido al crecimiento,27,37,38 provocando una agravación media de la deformidad entre 22 y 25° a lo largo de los años. Sin embargo, en el adulto esta agravación es menor y puede valorarse entre 12 y 17°.39
La más temible de las complicaciones neurológicas es la aparición de una paraplejia. La etiopatogenia de este problema ha sufrido distintas interpretaciones a lo largo de los años.9,13,18,23,42 Actualmente, y según Laifa,23 se pueden dividir en tres tipos: a)tipo I. Inflamatoria. De muy mal pronóstico y difícilmente reversible. Está producida por la existencia de paquimeningitis, que puede complicarse con la existencia de una mielitis infecciosa y a veces con fenómenos isquémicos producidos por trombosis de etiología infecciosa de los vasos que irrigan la médula; b) ti-po II. Mecánica. Como su propio nombre indica se produce por compresión originada por secuestros óseos, restos discales o por el mismo absceso, que simplemente desplaza el ligamento vertebral posterior o lo perfora, dando lugar a una ocupación retroligamentaria (Fig. 11). En este caso pueden agregarse una causa inflamatoria a la puramente mecánica. No debe olvidarse la subluxación vertebral que produce la destrucción del soma. Este tipo de paraplejia es de evolución lenta y de mal pronóstico, y c) tipo III. Degenerativa. Es de aparición tardía y está motivada por la existencia de una cifosis grave, dando lugar a un alargamiento mecánico de la médula; puede también asociarse un déficit vascular. A veces, si el proceso está en actividad, pueden coexistir factores inflamatorios. En la etiología degenerativa pura la instauración de la paraplejia es lenta, progresiva y de mal pronóstico.
Figura 11. Ocupación retroligamentaria de un absceso en un caso grave de mal de Pott con síndrome de inmunodeficiencia.
Diagnóstico diferencial
Es frecuentemente difícil realizar un diagnóstico diferencial, sobre todo en los estadios precoces, porque cuando nos encontramos ante un simple pinzamiento discal con raquialgia se puede confundir una tuberculosis vertebral con una patología puramente discal. Los antecedentes, las pruebas de laboratorio y la existencia de una gammagrafía positiva pueden dar la clave o, por lo menos, orientar ante la existencia de un proceso infeccioso. En el anciano la dificultad viene condicionada por la existencia de lesiones destructivas vertebrales, en las que se debe hacer un diagnóstico diferencial con lesiones tumorales.20 Se debe tener en cuenta que en la patología tumoral suele existir una conservación del disco intervertebral y además es frecuente la afectación lítica del pedículo. En estos casos una punción-biopsia puede dar a veces la clave diagnóstica. Otro proceso difícil de diferenciar es la asociación de una espondilodiscitis inespecífica con una enfermedad de Bechterew y, en general, la dificultad diagnóstica puede plantearse con otras espondilitis reumáticas.
El mayor problema se plantea en la diferenciación entre la osteomielitis vertebral y el mal de Pott. Aquí es importante conocer los antecedentes, valorar que el síndrome infeccioso suele ser más intenso en la osteomielitis, con mayor elevación de la VSG y la presencia de una leucocitosis con desviación a la izquierda. Hay características radiológicas fundamentales, pues en la osteomielitis aparecen siempre reacciones reconstructivas junto a lesiones óseas destructivas.7,42Suele haber un mayor número de cuerpos afectos en el mal de Pott.20,22,42 En la etiología brucelósica se puede tener una orientación diagnóstica por signos radiológicos típicos y la serología; la radiología simple en estos casos suele mostrar una desaparición del ángulo anterior del soma vertebral. En casos muy destructivos de ambas etiologías con presencia de absceso se puede hacer una diferenciación diagnóstica mediante los estudios con RM que muestran diferentes densidades y un refuerzo de los bordes completamente distinto.3,4,20,22
Tratamiento
La aparición de los antibióticos y quimioterápicos específicos contra el bacilo de Koch ha cambiado radicalmente el panorama terapéutico del mal de Pott y se puede afirmar que es el aspecto de esta enfermedad que ha tenido la más importante evolución a lo largo del tiempo. La aparición de estos agentes, que logran una protección del enfermo, despertaron el interés por el abordaje quirúrgico directo del foco, iniciado por Hodgson.9,17,18 Largas series de pacientes tratados posteriormente exclusivamente con tratamiento médico han ido relegando la indicación quirúrgica a casos muy específicos.13,27,28,31,42 Excepto en pacientes inmunodeprimidos o en casos de seria resistencia bacteria, un correcto tratamiento médico permite la curación del proceso.13,27,28,30,31,40,42
Tratamiento médico
Las pautas han variado a lo largo del tiempo. Actualmente se indica un período mínimo de 6 meses de tratamiento, pero parece conveniente aumentar este tiempo a 9-12 meses;28 debe siempre tenerse en cuenta el tipo evolutivo, la edad y el estado inmunológico. La pauta universalmente aceptada es la asociación de tres fármacos: isoniazida a dosis de 300 mg/día; rifampizina, 600 mg/día, y pirazinamida, a 1.500-2.000 mg/día. Cuando se sospeche resistencia a la isoniazida puede emplearse el etambutol o la estreptomicina. Si transcurrido el período de 6 meses se considera el proceso curado o en franca remisión puede utilizarse la rifampizina sola o asociada 2 días a la semana y mantener esta pauta entre 3 y 6 meses más. En pacientes con factores de riesgo (diabetes, alcoholismo, uremia, embarazo...) se debe tener en cuenta la toxicidad de la isonizada, capaz de producir polineuropatías, por lo que deberá administrarse piridoxina.
Tratamiento ortopédico
Es fundamental el tratamiento ortopédico del paciente para evitar la aparición de deformidades vertebrales y además dejar la zona lesional en reposo. El clásico lecho de escayola es cada vez menos empleado. En nuestra experiencia lo usamos en estadios iniciales, en casos con gran contractura y dolor intenso y en el postoperatorio del abordaje directo del foco. El corsé de yeso tiene una indicación en aquellos casos con graves deformidades en cifosis en que es necesaria una corrección ortopédica de la zona. Actualmente, tras el período inicial de tratamiento, se puede movilizar al enfermo bajo la protección de una ortesis ortopédica, cuyo tipo variará según la topografía de la lesión. Las condiciones mecánicas que deben cumplir estas ortesis son, además de inmovilizar la zona, impedir los movimientos de flexoextensión de la columna para prevenir las deformidades.
Tratamiento quirúrgico
El punto clave de la cuestión es si hoy día se justifica el abordaje directo del foco tuberculoso para obtener su curación. La experiencia propia y de otros autores2,13,15,42 demuestra que cuando se aborda tardíamente un foco, tras un tratamiento médico correcto, éste está abacteriano. Esto es una demostración de la efectividad del tratamiento médico, y este hecho ha reducido las indicaciones quirúrgicas.13,27,28,30,31,42 No obstante, persisten defensores a ultranza de la cirugía de abordaje directo del foco.1,9,10,15,17,39 Sin embargo, la limpieza quirúrgica del foco y colocación de injerto óseo en el mismo acorta el tiempo de curación de la lesión y evita o mejora la cifosis posterior.2,9,13,33,39
Sabiendo, pues, que el tratamiento quirúrgico de abordaje directo no está justificado alegando sólo la curación de la enfermedad, son otras razones de localización, graves cifosis o trastornos neurológicos, lo que deben hacer elegir la cirugía. También se debe considerar ésta cuando, agotados todos los procedimientos diagnósticos, incluida la punción biopsia, seamos incapaces de etiquetar un proceso destructivo vertebral. Después de estas consideraciones se puede concluir que la decisión quirúrgica debe valorarse individualmente en cada caso, teniendo en cuenta las características del proceso y las del paciente.
Indicaciones fundamentales
Evacuación de abscesos voluminosos que no permitan su drenaje por punción-aspiración. En nuestro medio hemos desarrollado bien la técnica de punción, que permite, aparte de su empleo para el diagnóstico, la posibilidad de evacuar el absceso, por lo que esta indicación parece actualmente innecesaria. Dando por segura la curación con tratamiento médico, se debe valorar más la grave cifosis resultante que quedará al instaurarse la fase reparativa y somos partidarios de hacer el abordaje directo del foco, relleno con injerto óseo del defecto, y si además consideramos que la columna es inestable o el defecto óseo muy importante, la asociación de una artrodesis posterior instrumentada.
Graves destrucciones vertebrales con absceso o ciertas localizaciones. Esta indicación se refiere a localizaciones topográficas especiales en que la inestabilidad vertebral resultante de la destrucción del cuerpo puede originar graves problemas neurológicos. Así, en los casos de mal de Pott suboccipital es necesaria la artrodesis occipitocervical para evitar problemas neurológicos que pueden ser mortales. También en la columna cervical las lesiones producen una destrucción importante de los cuerpos vertebrales, lo que origina graves inestabilidades que aconsejan el abordaje anterior por vía preesternocleidomastoidea.1,16,25
Trastornos neurológicos. La cirugía está indicada fundamentalmente en las paraplejias de origen mecánico que se acompañan de gran deformidad y con fenómenos compresivos por secuestros o abscesos en el canal, en las cuales somos partidarios del abordaje directo del foco combinada con una estabilización posterior (Fig. 12).13,15,18,23 En consonancia con lo opinado por otros autores,10,13,23,42 en las otras etiologías de la paraplejia consideramos al abordaje directo poco efectivo, y en algunos casos perjudicial, al incrementar los fenómenos de déficit vascular existentes. Puede estar indicado en estos casos la estabilización posterior de la zona tuberculosa con el objeto de inmovilizar la columna y evitar una progresión de la cifosis.
Figura 12. Tratamiento quirúrgico por doble abordaje.
Cirugía en las cifosis graves. Lo fundamental en estos casos debe ser el evitarlas mediante el tratamiento ortopédico correcto. Pero ello no siempre es factible al tratarse de afectaciones plurivertebrales, mal de Pott muy destructivos, o localizarse en niños o adolescentes. Podemos dividir esta indicación en dos tipos de procesos: a) tratamiento quirúrgico de la cifosis con tuberculosis en actividad: si la anulación es muy importante somos partidarios de colocar un halo-tracción, previa a la cirugía, que permite una reducción controlada de la cifosis y la estabilización externa del foco. A continuación debe realizarse abordaje directo por vía anterior, limpieza cuidadosa y colocación de injerto tricortical de cresta ilíaca encastrado que permitan una corrección de la cifosis. Es necesario un tiempo quirúrgico posterior con artrodesis instrumentada,14 lo que permite corregir además la cifosis por sus extremos y obtener una perfecta estabilización por la artrodesis de tipo circunferencial, y b) tratamiento quirúrgico de la cifosis con foco tuberculoso curado: se pueden seguir los criterios de Stagnara36 con un tiempo posterior con resección del arco del ápex de la curva y corrección instrumentada con artrodesis y después osteotomías anteriores con injerto encastrado, o invertir el tiempo quirúrgico y realizar primero las osteotomías anteriores y a continuación la fijación o corrección por vía posterior. La decisión de comenzar por vía anterior o posterior es a veces muy personal. Nosotros somos partidarios de tratar cada caso en particular, generalmente primero con halo-tracción y valorar la situación del canal medular. Si la angulación y la estenosis en el ápex de la curva es muy acentuada realizamos primero el abordaje anterior y mediante un motor de alta velocidad (70.000 rpm) hacemos una resección motorizada de la parte posterior del bloque óseo que produce la estenosis. La ventaja además
de la vía anterior es que permite resecar los discos de los espacios a artrodesar, lo que facilita una mayor corrección del segmento en la cirugía por vía posterior.14
Actualmente en cifosis donde no hay una estenosis con clara compresión medular, en el ápice de la curva, hemos iniciado la técnica de discectomía anterior por toracoscopia e instrumentación y artrodesis posterior. Como es lógico en estos casos es imprescindible un cuidadoso estudio con RM antes de tomar la decisión.
Figura 13. Cifosis residual grave con trastornos neurológicos.
Conclusiones
El mal de Pott es una entidad que conserva hoy día toda su actualidad, después de unos años de clara regresión de la infección tuberculosa. La presencia de pacientes inmunodeprimidos ha producido un incremento de esta patología y ha llevado a encontrar casos graves y de difícil enfoque terapéutico. Para llegar al diagnóstico hace falta la confirmación biológica o anatomopatológica o ambas. Gracias a los avances tecnológicos del laboratorio y a la incorporación de la punción-biopsia esto es hoy día más factible. Sin duda la RM ha supuesto un gran avance tecnológico para el estudio de esta patología, pero la radiología convencional es básica para el diagnóstico. En cuanto al tratamiento, puede afirmarse que con los antibióticos y quimioterápicos actuales se cura la espondilodiscitis tuberculosa, por ello la indicación del tratamiento quirúrgico debe sopesarse y validarse ante casos especiales por su localización o grave destrucción y para evitar o corregir graves cifosis o ante complicaciones neurológicas.
Bibliografía
1. Achouri, M; Hilmani, S; Lakhar, H; Ait Ben Ali; Naja, A; Ouboukblik, A; El Kamar, A; El Ezhari A, y Boucetta, M: Abord antérieur du rachis cervical dans le mal de Pott. A propos de 7 cases. Rev Chir Orthop, 83: 447-453, 1997.
2. çlvarez Galovich, I; Calvo Crespo, E; Aparicio Campillo J, y Vallejo Galbete, JC: Estudio retrospectivo a largo plazo del mal de Pott. Análisis clinicorradiológico de los resultados obtenidos en la Fundación Jiménez Díaz desde 1958. Rev Ortop Traumatol, 41: 372-380. 1997.
3. Antunes, JL: Infections of the spine. Acta Neurochir Wien, 116: 175-186, 1992.
4. Arizono, T; Opa, M; Shiota, E; Honda, K, y Sugioka, Y: Differentiation of vertebral osteomyelitis and toberculous spondylitis by magnetic resonance imaging. Int Orthop (SICOT), 19: 319-322, 1995.
5. Amstrong, P, y Chalmers, AH: Needle aspiration/biopsy of the spine on suspected disc space infection. Br J Radiol, 51: 333-337, 1978.
6. Barnes, PF, y Barrows, SA: Tuberculosis in the 90Õs. Am Intern Med, 119: 400-410, 1993.
7. Buchelt, M; Lack, W, y Kutschara, HP: Comparison of tuberculosis and pyogenic spondylitis. An analysis of 122 cases. Clin Orthop, 296: 192-199, 1993.
8. Casal, M: Métodos microbiológicos de diagnóstico de tuberculosis. Enf Infec Microbiolog Clín, 2: 60-63, 1984.
9. Cauchoix, H; Mechelang, ET; Tersen, G; Mosel, G, y Cotrel, Y: Le traitement chirurgicale du mal de Pott. Rev Chir Orthop, 47: 446-469, 1961.
10. Chen, VS; Chen, CH, y Shih, CH: Surgical treatment of tuberculous spondylitis. 50 patients followed for 2-8 years. Acta Orthop Scand, 66: 137-142, 1995.
11. Chevrot, A; Godefroy, D; Herreadr, P, y Conquy-Langer, S: Biopsie osseuse profonde au trocar sous radioscopie telévisée dans les infections disco-vertebrales. Rev Rhum, 48: 51-57, 1981.
12. David-Chausse, J; Dehais, J; Boyer, M; Darde, ML, e Imbert, Y: Les infections articulaires chez lÕadulte. Atteintes périphériques et vertebrales germes banals et bacilles tuberculeaux. Rev Rhum, 48: 69-76, 1981.
13. Debeyre, J: Mal de Pott. Taitement medical ou medico-chirugical. Table ronde. Rev Chir Orthop, 61 (suppl 1): 331-340, 1975.
14. Dubousset, J; Gopou, GP; Allieu, Y; Argenson, CL; Beaufils, JP; Bran, M; Bradford, DS; Bran, M; Cottin, B; Dersakissian, Y; Fauchet, R; Gibon, Y; Guillaumat, M; Herman, D; Lance, D; Lokietek, W; De Mauroy, JC; Mazoyer, D; De Mourgues, G; Pironet, CL; Poncet, CJ; Pouliquen, JCL; Rigault, P; Stragnara, P, y Tassin, P: Cyphoses et cypho-scolioses angulaires. Rev Chir Orthop, 69 (suppl 2): 23-59, 1983.
15. Garst, RJ: Tuberculosis of the spine: A review of 236 operated cases on an undeveloped region from 1994 to 1964. J Spinal Disord, 5: 286-300, 1992.
16 Ghanayen, AJ, y Zdeblick, TA: Cervical spine infections. Clin Orthop North Am, 27: 53-67, 1996.
17. Hodgson, AR, y Stock, FE: Anterior spine fusion for the treatment of tuberculosis of the spine: The operative findings and results of treatment in the first one hundred cases. J Bone Joint Surg, 49A: 295-310, 1960.
18. Hodgson, AR; Skinsness, OK, y Leong, CY: The pathogenesis of PottÕs paraplegia. J Bone Joint Surg, 49A: 1147-1156, 1967.
19. Hassler, O: The human intervertebral disc. Acta Orthop Scand, 40: 765-772, 1969.
20. Hovi, I; Lammineu, A; Salonen, O, y Rainintro, R: MR imaging of the lower spine. Differentiation between infections and malignant disease. Acta Radiol, 35: 532-540, 1994.
21. Kiehn, TE: The diagnostic mycobacteriology laboratory of the 1990Õs. Clin Infect (suppl 2): 447-454, 1993.
22. Kin, NH; Lee, HM, y Suh, JS: Magnetic resonance imaging for the diagnosis of tuberculous espondylitis. Spine, 19: 2451-2455, 1994.
23. Laifa, J: Les paraplegies pottiques. A propous de 83 cases.Tesis Doctoral. Tunis, 1982, n.¡ 888.
24. Lisbona, R; Derbekyan, V; Novales-Días, J, y Veksler, A: Gallium 67 scintigraphy on tuberculous and non-tuberculous infectious spondylitis. J Nucl Med, 34: 853-859, 1993.
25. Loemb, PM: Tuberculosis of the lower cervical spine (C3-C7) in adults: Diagnostic and surgical aspects. Acta Neurochir Wien, 131: 125-129, 1994.
26. Mazabraud, A: Modifications des lesions anatomopatologiques de la tuberculose osseuse et osteo-articulaires sous lÕinfluence du traitement antibiotique. Sem Hp Paris, 37: 643-644, 1961.
27. Medical Research Council. Working Party of Tuberculosis of the Spine. Ninth Report. A 10-years assessment of controlled trials of in patient and outpatient treatment and of paster of Paris sockets for tuberculosis of the spine in children on standard chemoterapy. Studies in Masan and Pusan Korea. J Bone Joint Surg, 67B: 103-110, 1985.
28. Medical Research Council. Working Party on Tuberculosis of the Spine. Twelveth Report. Controlled trial of short course regimens of chemoterapy in the ambulatory treatment of spinal tuberculosis. Results at three years of study in Korea. J Bone Joint Surg, 75B: 240-248, 1993.
29. Miralles Martín, P (Ed): Tuberculosis e infecciones por micobacterias. En: Comentarios a la literatura en enfermedades infecciosas. Tema IX. Madrid. Editorial Elba, 1994.
30. Moon, MS; Kim, I; Woo, YK, y Park, YO: Conservative treatment of tuberculosis of the thoracic and lumbar spine in adults and children. Int Orthop (SICOT), 2: 310-322, 1987.
31. Onahes, M, y Martine, M: Resultat du traitement conservateur de 171 maux de Pott sans atteinte neurologique. Rev Chir Orthop, 74: 563-566, 1988.
32. Parker, LM; McAfee, PC; Fedder, IL, Weis, JC, y Geis, WP: Minimally invasive surgical techniques to treat spine infections. Orthop Clin North Am, 27: 183-199, 1996.
33. Roca, J; Fernández Fairén, M: Verge, J, y Ferrer, G: Perspectivas actuales en el diagnóstico y tratamiento del mal de Pott. Rev Ortop Traumatol, 24IB: 359-368, 1980.
34. Ruiz, A; Post, JD, y Gauz, WJ: Inflamatory and infections processes of the cervical spine. Neuroimag Clin North Am, 5: 401-425, 1995.
35. Sapico, FL, y Montgomerie, JZ: Pyogenic vertebral osteomyelitis: Rapport of nine cases and review of the literature. Rev Infect Dis, 1: 754-776, 1979.
36. Stagnara, P (Ed): Les déformations du rachis. París. Masson et Cie., 1985.
37. Tuli, SM: Sever kiphotic deformity in tuberculosis of the spine. Int Orthop (SICOT), 19: 327-331, 1995.
38. Upadhayay, SS: Saji, MS; Sell, P, y Yau, AC: The effect of age on the change in deformity after radical resection and anterior arthrodesis for tuberculosis of the spine. J Bone Joint Surg, 76-Am: 701-708, 1994.
39. Upadhayay, SS: Saji, MS; Sell, P, y Yau, AC: Longitudinal changes in spinal deformity after anterior spinal surgery for tuberculosis of the spine in adults. A comparative analysis between radical and debridement surgery. Spine, 19: 542-549, 1994.
40. Weltman, AC, y Rose, DN: Tuberculosis susceptibility patterns predictors of multidroug resistence and implications for initial therapeutic regimens at a New York City Hospital. Arch Intern Med, 154: 2161-2167, 1994.
41. Wiley, AM, y Trueta, J: The vascular anatomy of the spine and its relationship to pyogenic vertebral osteomyelitis. J Bone Joint Surg, 41B: 769-768, 1955.
42. Zlitni, M, y Kassab, MT: Spondylodiscites tuberculeuses (mal de Pott). Encycl Med Chir, Appareil Locomoteur. Paris, 15852 a-10, 4-1988, 14.