En la actualidad se concibe necesaria la realización sistemática de pruebas cruzadas preoperatorias en las intervenciones por artroplastia en la mayor parte de hospitales. Nuestro objetivo es analizar si la solicitud de pruebas cruzadas (PPCC) preoperatorias de forma sistemática es necesaria en todo paciente intervenido de prótesis total de cadera (PTC) primaria; para ello determinamos la tasa de transfusión sanguínea en pacientes intervenidos de PTC primaria, factores de riesgo clínicos asociados y el impacto económico derivado de su solicitud.
Material y métodosEstudio retrospectivo incluyendo los pacientes intervenidos de PTC por coxartrosis primaria durante los años 2021 a 2023. Excluimos pacientes con fracturas y sus complicaciones, así como recambios protésicos. Se evalúan variables epidemiológicas, clínicas y analíticas, así como el coste de realizar PPCC preoperatorias de forma rutinaria.
ResultadosSe incluyeron 273 pacientes (152 hombres). Edad media 66,9 años [27-89]. Se administró ácido tranexámico a 207 pacientes (75,8%) y se colocó drenaje en 133 pacientes (48,7%). El uso de ácido tranexámico y de drenaje fueron a criterio del anestesista y cirujano, respectivamente, basados en la evidencia disponible. La media de ingreso fue 2,5 días [1,2-3,7]. Se realizó abordaje posterolateral en todos los casos. Todas las PTC fueron Polar R3 (Smith & Nephew®) no cementadas. La hemoglobina (Hb) preoperatoria media fue de 14,3g/dl [10-19,7], y la postoperatoria fue de 11,1 [7,2-14,7]. Se transfundió a 20 pacientes (7,3%). Ninguna transfusión fue urgente y ninguna se realizó durante el día de la cirugía (siendo bajo criterio del cirujano responsable del paciente teniendo en cuenta una Hb por debajo de 8g/dl). El sexo femenino, el uso de drenaje y la Hb preoperatoria <13g/dl fueron factores de riesgo para transfusión sanguínea (p<0,05). El coste de realizar PPCC de forma rutinaria fue de 21.840 euros en total.
ConclusionesEl porcentaje de transfusión sanguínea tras PTC primaria fue menor del 10% (7,3%). Parece razonable dejar de realizar PPCC sistemáticas a todo paciente intervenido de PTC primaria e individualizar la indicación de transfusión según cada caso concreto.
Currently, most hospitals systematically request preoperative crossmatching tests for patients undergoing arthroplasty. The aim of this study is to assess whether routine preoperative crossmatch testing (CMT) is necessary for all patients undergoing primary total hip arthroplasty (THA). To this end, we evaluated the transfusion rate, associated clinical risk factors, and the economic impact of routine crossmatch testing.
Material and methodsA retrospective study including patients undergoing primary THA for coxarthrosis from 2021 to 2023. Patients with fractures and their complications, as well as prosthetic revisions, were excluded. Epidemiological, clinical, and analytical variables, as well as the cost of routinely performing preoperative CMT were evaluated.
ResultsA total of 273 patients were included (152 males), with a mean age of 66.9 years [27–89]. Tranexamic acid was administered to 207 patients (75.8%), and surgical drains were used in 133 cases (48.7%). The decision to use tranexamic acid and drains was made by the attending anesthesiologist and surgeon, respectively. The mean length of hospital stay was 2.5 days [1.2–3.7]. All surgeries were performed using a posterolateral approach, and all prostheses implanted were uncemented Polar R3® (Smith & Nephew) components. The mean preoperative hemoglobin level was 14.3g/dL [10–19.7], and the postoperative level was 11.1g/dL [7.2–14.7]. Blood transfusion was required in 20 patients (7.3%). No urgent or intraoperative transfusions were recorded; all were prescribed postoperatively at the discretion of the attending surgeon. Female sex, the use of surgical drains, and preoperative hemoglobin <13g/dL were identified as statistically significant risk factors for transfusion (p<0.05). The estimated cost of routine PPCC was €21,840.
ConclusionsThe blood transfusion rate following primary THA was less than 10% (7.3%). It seems reasonable to stop routinely performing CMT for every patient undergoing primary THA and to individualize the indication for transfusion based on each specific case.
La artrosis de cadera constituye una de las patologías musculoesqueléticas más prevalentes a nivel global, con una estimación de afectación del 7,6% de la población mundial en 2020, lo que equivale a aproximadamente 595 millones de personas1. El envejecimiento progresivo de la población y el consecuente aumento en la esperanza de vida han contribuido a una creciente demanda de prótesis totales de cadera (PTC) primarias en los últimos años2.
La pérdida sanguínea asociada a la artroplastia total de cadera y la consecuente necesidad de transfusión de hemoderivados han constituido históricamente un aspecto clave del manejo perioperatorio. A comienzos de la década de 2000, las tasas de transfusión en este tipo de cirugía eran considerablemente elevadas, situándose entre el 30% y el 50%3. En la actualidad, gracias al manejo perioperatorio de los pacientes, estas tasas se han reducido de manera significativa, alcanzando cifras entre el 2% y el 7% en algunos estudios4. No obstante, persisten factores predisponentes que incrementan el riesgo de sangrado, entre los que destacan la edad avanzada, el bajo índice de masa corporal, la anemia preoperatoria sin tratar y la presencia de coagulopatías5.
La solicitud sistemática de pruebas cruzadas (PPCC) en pacientes candidatos a PTC primaria ha sido objeto de controversia en los últimos años, debido a que su realización indiscriminada conlleva un consumo significativo de recursos materiales y humanos, además de un coste económico considerable para el sistema sanitario. Por otro lado, la transfusión sanguínea no está exenta de riesgos clínicos, incluyendo sobrecarga de volumen, reacciones inmunológicas, inmunosupresión, con el consecuente aumento del riesgo infeccioso, así como alteraciones hidroelectrolíticas, todo lo cual puede incrementar la morbimortalidad global del procedimiento6,7.
Es por ello que, diversos centros están abogando por la implementación de estrategias de gestión de la sangre del paciente, cuyo objetivo es minimizar las transfusiones en la práctica clínica, así como reducir el riesgo de sangrado en el contexto quirúrgico4.
El objetivo del presente estudio es analizar si la solicitud de PPCC preoperatorias de forma sistemática son realmente necesarias para todos los pacientes que van a ser intervenidos de PTC. Para ello determinamos la tasa de transfusión sanguínea en pacientes sometidos a PTC primaria, los factores de riesgo clínicos asociados y el impacto económico derivado de solicitar dichas pruebas.
Material y métodosRealizamos un estudio retrospectivo que incluye a todos los pacientes mayores de 18 años intervenidos de PTC primaria por coxartrosis durante los años 2021 a 2023 en nuestro centro. Se excluyen pacientes intervenidos por fracturas, sus complicaciones, así como cirugía protésica de revisión. Asimismo, fueron excluidos aquellos pacientes con trastornos de la coagulación, ya que estos pueden ver aumentado su riesgo de sangrado.
Nuestras variables incluyeron el sexo, la clasificación del riesgo anestésico según la escala ASA (American Society of Anesthesiologists), la lateralidad de la cadera intervenida, el abordaje realizado, la administración de ácido tranexámico, el uso de drenaje, la transfusión sanguínea postoperatoria y el momento en el que se realizó (distinguiendo aquellas transfusiones urgentes o en el primer día postoperatorio respecto a las que se realizaron en el segundo o tercer día postoperatorio); variables específicas del paciente tales como toma de anticoagulantes y de antiagregantes antes de la intervención, hipertensión arterial (HTA) y diabetes mellitus (DM); y variables cuantitativas como la edad, el número de días de ingreso desde la intervención quirúrgica hasta el alta hospitalaria, el valor de hemoglobina (Hb) preoperatoria, postoperatoria y su diferencia, y el valor del hematocrito (Hto) preoperatorio, postoperatorio y su diferencia.
Además de los antecedentes cardiovasculares previamente registrados, como HTA y DM, se recogió la presencia de antecedentes personales de cardiopatía isquémica, así como de patologías hematológicas y oncológicas relevantes. Estos datos fueron considerados con el objetivo de identificar comorbilidades potencialmente condicionantes en la toma de decisiones clínicas relacionadas con la indicación de transfusión sanguínea en el contexto perioperatorio.
Las decisiones relacionadas con la indicación de transfusión sanguínea postoperatoria (las indicaciones generales según la Sociedad Española de Hematología son Hb <7 o de <8 con clínica anémica o patología hematológica u oncológica)8, el uso de drenaje y el tipo de abordaje quirúrgico empleado (anterolateral o posterolateral)9 quedaron a criterio del cirujano responsable de cada procedimiento. De forma similar, la administración de ácido tranexámico fue determinada por el anestesiólogo, «generalizando su uso salvo en casos de presencia de patología cardiovascular». En consecuencia, durante el periodo de estudio no existió un protocolo estandarizado para su administración.
Como profilaxis tromboembólica postoperatoria, todos los pacientes recibieron tratamiento con heparina de bajo peso molecular a dosis profiláctica (40mg cada 24h), siguiendo las recomendaciones establecidas para cirugía ortopédica mayor8.
Todos los datos fueron registrados de las historias clínicas de los pacientes y recopilados en una hoja de cálculo del programa estadístico IBM SPSS v 29.9 (Nueva York, Estados Unidos) para su análisis estadístico.
Establecimos dos grupos de acuerdo con la transfusión postoperatoria. Usamos el test de Kolmogorov-Smirnov para identificar la distribución normal de las variables. Realizamos un análisis descriptivo de las variables cualitativas, definiendo su frecuencia absoluta y porcentaje, y de las variables cuantitativas mediante la media y desviación estándar.
El análisis comparativo de las variables cualitativas se realizó mediante la prueba de Chi-cuadrado y su medida de asociación Phi para valorar su independencia y correlación. Para la estimación del riesgo se utilizó la odds ratio para cada variable. En el caso de las variables cuantitativas se analizaron mediante la t de student para muestras independientes.
Se utilizó un nivel de significación α de 0,05 para todos los contrastes de hipótesis.
ResultadosDel total de PTC primarias que se llevaron a cabo en nuestro centro entre los años 2021 y 2023, cumplen criterios de inclusión 273 pacientes (152 hombres, 121 mujeres). La edad media fue de 66,9 años [27;89]. Fueron intervenidos del lado derecho 157 pacientes (69,2%) y del lado izquierdo 116 (38,8%). El riesgo ASA se dividió en I (20), II (161), III (89), IV (3). Del total incluido, 135 pacientes eran hipertensos (49,5%) y 56 pacientes diabéticos (20,5%). Además, 40 pacientes tomaban antiagregantes (14,6%) y 15 pacientes anticoagulantes (5,4%).
Se administró ácido tranexámico en perfusión intravenosa a 2mg/kg/h en quirófano a 207 pacientes (75,8%) y se colocó drenaje en 133 pacientes (48,7%). La media de días de ingreso fue de 2,5 días (1;16). El abordaje fue posterolateral en los 273 pacientes incluidos en nuestro estudio. Todas las PTC fueron Polar R3 (Smith & Nephew®) y todas fueron no cementadas tanto en su componente acetabular como en su componente femoral.
La Hb preoperatoria media fue de 14,3g/dl [10;19,7], la Hb postoperatoria de 11,1g/dl [7,2;14,7] y la diferencia entre Hb preoperatoria y postoperatoria fue de 3,27g/dl (0;6,9). El Hto preoperatorio fue de 43,3% (30,3;55,9), el Hto postoperatorio de 33% (20,8;44,9) y la diferencia entre Hto preoperatorio y postoperatorio de 10,3% (0;19,9).
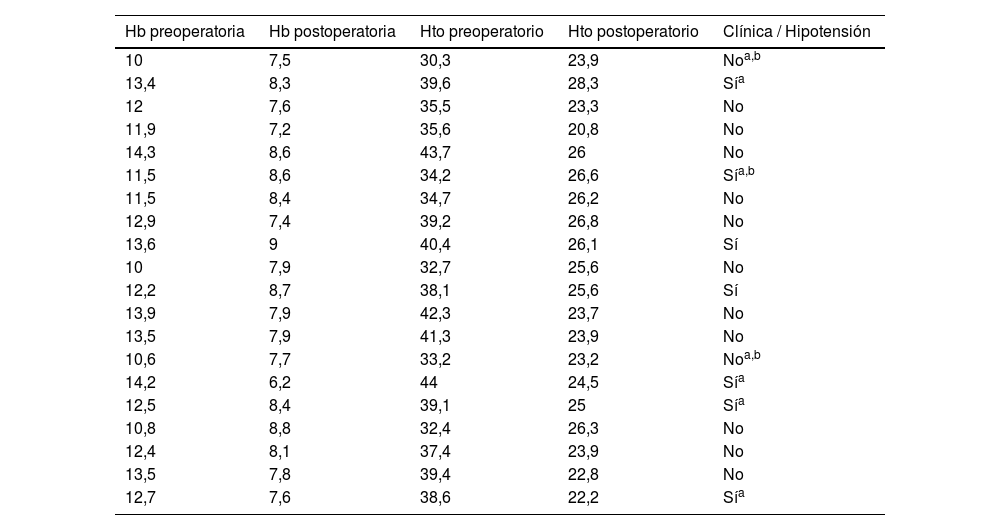
Se llevó a cabo transfusión sanguínea postoperatoria en 20 pacientes (7,3%), 11 de las cuales (55%) se realizaron el primer día postoperatorio y 9 (45%) el segundo día postoperatorio, siempre administrando un solo concentrado de hematíes. La Hb media postoperatoria de los pacientes en los que se realizó transfusión sanguínea fue de 8,1 (7,2;8,8) y solo 7 de ellos presentaron clínica anémica, hipotensión arterial, patología hematológica u oncológica, siendo cuestionable la indicación de transfusión en los 13 pacientes restantes teniendo en cuenta los criterios de transfusión de la Sociedad Española de Hematología8 (tabla 1).
Datos analíticos y clínicos de pacientes transfundidos
| Hb preoperatoria | Hb postoperatoria | Hto preoperatorio | Hto postoperatorio | Clínica / Hipotensión |
|---|---|---|---|---|
| 10 | 7,5 | 30,3 | 23,9 | Noa,b |
| 13,4 | 8,3 | 39,6 | 28,3 | Sía |
| 12 | 7,6 | 35,5 | 23,3 | No |
| 11,9 | 7,2 | 35,6 | 20,8 | No |
| 14,3 | 8,6 | 43,7 | 26 | No |
| 11,5 | 8,6 | 34,2 | 26,6 | Sía,b |
| 11,5 | 8,4 | 34,7 | 26,2 | No |
| 12,9 | 7,4 | 39,2 | 26,8 | No |
| 13,6 | 9 | 40,4 | 26,1 | Sí |
| 10 | 7,9 | 32,7 | 25,6 | No |
| 12,2 | 8,7 | 38,1 | 25,6 | Sí |
| 13,9 | 7,9 | 42,3 | 23,7 | No |
| 13,5 | 7,9 | 41,3 | 23,9 | No |
| 10,6 | 7,7 | 33,2 | 23,2 | Noa,b |
| 14,2 | 6,2 | 44 | 24,5 | Sía |
| 12,5 | 8,4 | 39,1 | 25 | Sía |
| 10,8 | 8,8 | 32,4 | 26,3 | No |
| 12,4 | 8,1 | 37,4 | 23,9 | No |
| 13,5 | 7,8 | 39,4 | 22,8 | No |
| 12,7 | 7,6 | 38,6 | 22,2 | Sía |
Hb: hemoglobina; Hto: hematocrito.
De todas las variables evaluadas en el estudio, el sexo femenino, la presencia de drenaje y la Hb preoperatoria menor de 13g/dl tuvieron una relación estadísticamente significativa con el riesgo de transfusión sanguínea (p<0,05). Los pacientes que requirieron transfusión sanguínea estuvieron ingresados más tiempo que los que no la requirieron (2,53 vs. 4) (p<0,05).
El coste de realizar pruebas cruzadas preoperatorias a todos los pacientes intervenidos de cirugía protésica fue de 21.840 euros (273test×80euros), sin poder evaluar económicamente el resto de costos indirectos derivados tales como las molestias al paciente que debe acudir un día antes al hospital (coste de la jornada laboral del paciente o no rentabilidad del trabajador para la empresa), los costes de enfermería y el traslado de la muestra, entre otros.
DiscusiónLa anemia preoperatoria supone un factor de riesgo destacado de transfusión sanguínea tras una cirugía ortopédica, lo cual aumenta los costos derivados de la actuación sanitaria, tanto por costes directos como indirectos, debido a la comorbilidad que conlleva la propia transfusión. Es por ello por lo que se recomienda su tratamiento temprano tras ser detectada en el estudio preoperatorio de cirugías traumatológicas electivas con alto riesgo de sangrado, como es el caso de la artroplastia primaria de cadera10. En nuestro estudio observamos que, excepto 2, todos los pacientes que requirieron transfusión sanguínea presentaban una Hb <13g/dl.
Actualmente, la concentración de Hb preoperatoria es considerada el predictor más fiable de transfusión postoperatoria en estos pacientes, por lo que la evidencia nos indica que el principal objetivo es optimizar dicha concentración con carácter previo a la cirugía11.
Además, se ha visto un aumento de las tasas de infección y morbimortalidad en aquellos pacientes que requieren transfusión de sangre postoperatoria, visibilizando así la necesidad de seleccionar bien a estos pacientes, ya que no es una técnica exenta de riesgos12.
En los últimos años se han buscado estrategias para administrar más eficientemente los recursos del banco de sangre y reducir lo máximo posible los costes innecesarios. Recientemente se está abogando por la implantación de estrategias de gestión de la sangre del paciente en los centros sanitarios, cuyo objetivo es minimizar las transfusiones innecesarias en la práctica clínica, como tratan de demostrar Pinilla et al. en un estudio retrospectivo observacional de pacientes intervenidos de PTC primaria entre 2017 y 2019 tras la implantación del programa PBM de ahorro de sangre en su centro hospitalario, obteniendo tasas de transfusión del 2,34% en un total de 384 pacientes4.
Estos datos difieren de los obtenidos en nuestro estudio, en el cual la tasa de transfusión fue del 7,3%; si bien es cierto, 13 de las 20 transfusiones realizadas tuvieron una indicación cuestionable si nos ceñimos a los criterios de transfusión de la Sociedad Española de Hematología (Hb <8g/dl asociado a clínica anémica, hipotensión, patología cardiovascular importante, SCACEST, trombocitopenia severa, trastornos hematológicos u oncológicos; o Hb <7g/dl)8, sin embargo, existen estudios que asocian un aumento dramático de la mortalidad cuando la Hb desciende por debajo de 7g/dl. Asimismo, nuestra estancia media fue menor, de 2,5 días.
Por ello, cada vez se aboga más por la creación de programas de ahorro de sangre que logren optimizar al paciente previamente a la intervención quirúrgica. Además, existen mecanismos para disminuir la pérdida de sangre intraoperatoria, tales como el uso de ácido tranexámico intravenoso13. En nuestro centro se está desarrollando por parte del servicio de hematología el PBM4 para cirugía ortopédica con el fin de disminuir el riesgo quirúrgico en pacientes con anemia preoperatoria.
To et al.11 diseñaron un estudio de cohortes que identificaba los factores de riesgo estadísticamente significativos en un total de 1.390 pacientes (737 en el grupo de derivación y 653 en el grupo de validación) sometidos a artroplastia de cadera y de rodilla, incluyendo la concentración de Hb preoperatoria, el tipo de procedimiento quirúrgico y la edad superior a 65 años en combinación con el sexo femenino, siendo las tasas de transfusión postoperatoria del 25 y el 15%, respectivamente, en cada grupo; nuestros datos mostraron que el género femenino era factor de riesgo, mientras que el valor de la edad no fue estadísticamente significativo.
En cuanto al uso de estrategias complementarias para disminuir el riesgo de sangrado, el beneficio de administrar ácido tranexámico por vía intravenosa es cada vez más conocido. En un metaanálisis basado en estudios de evidencia de nivel 1 realizado en 2018 por Borsinger et al.14, que evaluaba la eficacia del ácido tranexámico en cirugía de artroplastia primaria de cadera, concluyeron que la seguridad y eficacia de este fármaco, así como la reducción de la pérdida sanguínea, las transfusiones alogénicas y la estancia hospitalaria, respaldan su uso de forma sistemática en este tipo de intervenciones, siempre y cuando se tengan en cuenta las contraindicaciones por las cuales un paciente no debería recibirlo. En nuestro estudio, el ácido tranexámico produjo una disminución del riesgo de transfusión sanguínea, sin embargo, esta no resultó estadísticamente significativa, probablemente por una muestra de pequeño tamaño.
Finalmente, se ha investigado acerca de la petición excesiva de pruebas cruzadas rutinarias en la cirugía electiva ortopédica. Los resultados combinados de un metaanálisis realizado por Núñez et al.15 que analizan esta variable concluyeron tasas del 96,3% de PPCC excesivas entre pacientes sometidos a PTC primaria y prótesis de rodilla primaria. Si tenemos en cuenta el coste económico calculado en nuestro estudio de 21.840 euros, creemos que la no solicitud de PPCC sistemática supondría un ahorro importante para el sistema sanitario de salud, siempre teniendo en cuenta que debe individualizarse cada caso.
ConclusionesLa tasa de transfusión tras ATC primaria fue del 7,3%, identificándose como factores de riesgo el sexo femenino, el uso de drenaje quirúrgico y una Hb preoperatoria inferior a 13g/dl. Estos resultados respaldan la necesidad de abandonar la solicitud sistemática de PPCC preoperatorias, favoreciendo una indicación individualizada, lo que implicaría un ahorro económico significativo para el sistema sanitario. Las estrategias futuras deben centrarse en la optimización preoperatoria del paciente y en el desarrollo de protocolos de transfusión consensuados con el servicio de hematología.
Nivel de evidenciaNivel de evidencia IV.
Consideraciones éticasEn este artículo no aparecen datos de pacientes. En esta investigación no se han realizado experimentos en seres humanos ni en animales
FinanciaciónNo existe financiación de ningún tipo.
Conflicto de interesesNinguno.
Bierbaum BE, Callaghan JJ, Galante JO, Rubash HE, Tooms RE, Welch RB. An analysis of blood management in patients having a total hip or knee arthroplasty. J Bone Joint Surg Am. 1999;81:2–10, https://doi.org/10.2106/00004623-199901000-00002. PMID: 9973048.
Cai L, Chen L, Zhao C, Han G, Wang Q, Kang P. Do Patients with Borderline Anemia Need Treatment before Total Hip Arthroplasty? A Propensity Score-Matched Cohort Study. Orthop Surg. 2024;16:123–31, https://doi.org/10.1111/os.13955.
García-Dobarganes-Barlow FE, Romo-Aguilera IJ, Negrete-Corona J, Guevara Álvarez A, Garcini-Munguía FA, Téllez-Hoyos S. Effectiveness of tranexamic acid for decreased allogenic blood transfusion in total hip arthroplasty. Acta Ortop Mex. 2020;34. PMID: 33230992.
Liu KC, Bagrodia N, Richardson MK, Piple AS, Kusnezov N, Wang JC, et al. Risk Factors Associated with Thromboembolic Complications After total Hip Arthroplasty: An Analysis of 1,129 Pulmonary Emboli. J Am Acad Orthop Surg. 2024;32:e706–15, https://doi.org/10.5435/JAAOS-D-23-01213.
Molko S, Dasí-Sola M, Marco F, Combalía A. El proceso de atención de las artroplastias primarias totales de rodilla y cadera en España: un estudio a nivel nacional. Rev Esp Cir Ortop Traumatol. 2019;63:408–15, https://doi.org/10.1016/j.recot.2019.06.005.
Nú̃nez JH, Colomina J, Anglès F, Pallisó F, Acosta HF, Mateu D, et al. Routine pretransfusion testing before primary total hip or knee arthroplasty are an expensive and wasteful routine. Systematic review and metaanalysis. Arch Orthop Trauma Surg. 2024;144:1585–95, https://doi.org/10.1007/s00402-024-05243-3.