La patología del cartílago articular desde el punto de vista de la imagen, había estado relegada a un segundo plano al no poderse visualizar de forma directa y adecuada con ninguna técnica disponible hasta la aparición de la resonancia magnética (RM) a mediados de los años ochenta. Desde el inicio de la radiología, los datos obtenidos eran indirectos, basados en criterios poco fiables y las alteraciones detectadas lo eran de lesiones avanzadas, a excepción de lesiones focales de gran tamaño con componente subcondral o en aquellas en las que se apreciaban cambios de la densidad. La artrografía con contraste intra-articular, positivo o negativo (contraste yodado o aire) o la combinación de ambas, mejoraba la sensibilidad.
Los ultrasonidos (US) aparecieron como técnica diagnóstica en los años sesenta, si bien no se generalizó su aplicación a la patología musculoesquelética hasta los años ochenta, dirigiéndose principalmente a la patología de partes blandas y siendo su participación en el estudio del cartílago, casi anecdótica. El estudio isotópico del cartílago articular se empleó principalmente para la valoración de la patología inflamatoria articular, para la detección de lesiones óseas traumáticas o inflamatorias no detectables con otras técnicas y en el estudio de las osteocondrosis (osteocondritis disecante). Esta técnica requiere la presencia de cambios en el hueso subcondral, por lo que aportará información en fases avanzadas de lesión.
La aparición de la RM ha desbancado al resto de técnicas al ofrecer una mayor sensibilidad y especificidad, siendo la única que permite una valoración directa del cartílago y fibrocartílago. Esta técnica, al detectar lesiones en fases precoces, ha favorecido la aparición de nuevas terapias tanto médicas (agentes condroprotectores, factor de crecimiento cartilaginoso) como quirúrgicas (trasplantes de condrocitos y osteocondrales), encaminadas al tratamiento de las múltiples afectaciones de este tejido. En los últimos años, la aplicación de medios de contraste asociados a la RM (artro-RM) ha mejorado la detección de lesiones muy superficiales y de pequeño tamaño, permitiendo detectar y catalogar los diferentes grados de lesión, evitando la realización de artroscopias diagnósticas.
VALORACION DEL CARTILAGO SEGUN TÉCNICAS Y SU SEMIOLOGIA
Radiología simple
Aunque sea la más antigua, la radiología simple sigue empleándose con profusión, como primera técnica de diagnóstico en patología osteoarticular. Ello es debido a que sigue siendo la técnica más accesible y económica, aunque no debemos olvidar que emplea radiaciones ionizantes y que no debe ser empleada sin una justificación clara. De las indicaciones para la solicitud de una radiografía simple, el dolor articular y la limitación en su movimiento son dos de las más frecuentes, aunque no siempre están indicadas en un primer momento y dependerá de la edad del paciente, la evolución de la sintomatología y la orientación clínica el que se solicite1.
En esta técnica únicamente se detecta una sola capa de cartílago, cuyo grosor variará en función de la localización anatómica, la edad y la actividad del paciente, y que se extiende desde la interlínea articular hasta la zona de transición con el hueso subcondral donde se localiza la zona IV calcificada. Su capacidad de atenuación es similar a la del resto de estructuras de partes blandas, observándose como una banda homogénea de baja densidad.
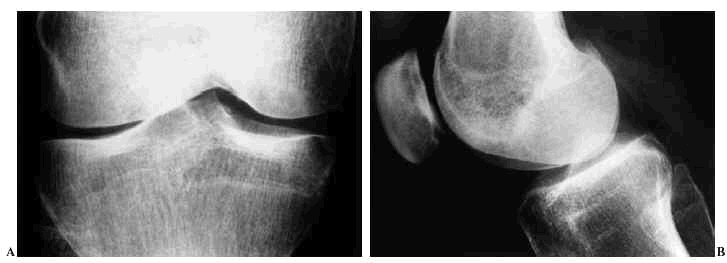
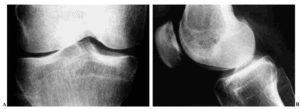
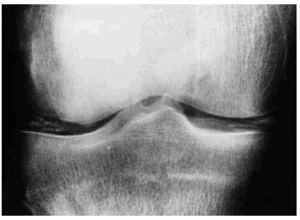
En general, si se pretende valorar la alteración cartilaginosa en una articulación, la proyección radiológica deberá hacerse de la forma más fisiológica posible, es decir en ortostatismo o en carga, pudiendo entonces determinar la amplitud real del espacio articular que, de otra manera, puede estar ampliada como consecuencia de laxitudes ligamentosas, derrame, etc. Sin embargo, esta proyección también puede inducir a errores cuando exista desviación en varo o valgo por apreciarse mayor amplitud de la real en el compartimento abierto y valora únicamente la zona de apoyo, no aportando información del resto del cartílago2 (Fig. 1).
Figura 1. Radiografías AP, (A) y Lateral (B) de rodilla con fenómenos degenerativos articulares, caracterizados por pinzamiento del espacio articular femorotibial interno, con fenómeno de vacío en su interior.
En la rodilla, articulación donde la incidencia de patología cartilaginosa es mayor, las proyecciones incluyen, además de las realizadas en ortostatismo antero-posterior (AP) y lateral (lat.)3, la proyección axial de rótula4, existiendo también proyecciones axiales en otras articulaciones que permiten evaluar diferentes zonas de la superficie articular, y la proyección de túnel o intercondílea5. Algunos autores recomiendan además una proyección lateral en flexión de 45° a 90° para evaluar el cartílago en los compartimentos medial y lateral de la rodilla2. Proyecciones similares se han descrito para cada una de las articulaciones del organismo, con una mayor o menor utilidad. En las diferentes proyecciones de la radiología convencional podremos detectar datos semiológicos importantes, tales como:
La amplitud articular
Cuando existe una alteración cartilaginosa precoz, dicha amplitud no se ve afectada, sin embargo la progresiva desestructuración y pérdida de sustancia favorece una disminución de la amplitud junto con la aparición de fenómenos reactivos como la esclerosis del hueso subcondral, la aparición de geodas de tamaño diverso y la formación de picos osteofíticos en los márgenes de la articulación. En las articulaciones que no sufren carga, esta disminución de la amplitud puede no ser tan llamativa y la aparición de los signos degenerativos es más tardía. La asociación con derrame articular, puede incluso simular una amplitud normal a pesar de existir una alteración ya intensa.
El «fenómeno de vacío»
La aparición de una línea o banda de baja densidad en el espacio articular es bien conocida en los espacios discales vertebrales y en la rodilla. Este fenómeno, que en los discos intervertebrales fue interpretado durante mucho tiempo como la consecuencia de la deshidratación y pérdida de volumen del disco, sin disminución proporcional del espacio intervertebral, en realidad se relaciona con la formación de gases derivados de la degradación de las proteínas. Por el contrario, en la rodilla, sí que se genera un vacío cuando existe una alteración degenerativa severa y habitualmente se acompaña de rotura y desestructuración meniscal.
Los cambios en la densidad
La alteración más frecuente es la aparición de calcificaciones puntiformes en el contexto de una enfermedad por depósito de cristales de pirofosfato cálcico, alteración que se muestra cada vez con mayor incidencia.
La esclerosis subcondral
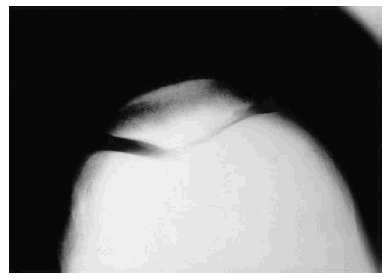
Esta frecuente alteración es la manifestación de una reacción de defensa del hueso subcondral ante la progresiva disminución de grosor del cartílago articular y su desaparición, con el consiguiente roce de hueso contra hueso (Fig. 2).
Figura 2. Proyección axial de rótula. Disminución de la amplitud articular y esclerosis subcondral, como signos de disminución del grosor del cartílago.
Lesiones subcondrales
La aparición de imágenes redondeadas de baja densidad en el hueso subcondral, habitualmente se corresponde con quistes secundarios a la fisurización cartilaginosa y a la entrada de líquido hacia el hueso, con aumento de la presión intraósea. Generalmente presentan un borde bien definido, levemente hiperdenso, aunque en casos de pacientes con osteoporosis importante, pueden pasar desapercibidos hasta que alcanzan un tamaño importante.
Este tipo de imágenes también se aprecia en artropatías inflamatorias en las que la hiperplasia sinovial destruye el cartílago e invade el hueso, aunque lo hacen preferentemente por el borde yuxtaarticular. Una tercera causa de quiste subcondral es la invasión del hueso subcondral por parte de la sinovial que recubre ligamentos intra- o paraarticulares, también denominados gangliones intraóseos, pero a diferencia de los anteriores, éstos suelen ser únicos y situados en zonas de inserción ligamentaria.
Lesiones osteocondrales
Este tipo de lesión puede ser detectado con cierta facilidad en radiología simple, al apreciarse una solución de continuidad de una porción del hueso subcondral, con un borde bien definido, ligeramente hiperdenso y con la porción superficial más densa que el hueso normal. Cuando el fragmento se desprende, actúa como cuerpo libre situándose en los diferentes recesos de la articulación, pudiendo variar de posición con el movimiento articular y creciendo de tamaño además de redondearse. La detección de estos fragmentos, en ocasiones requiere proyecciones específicas que muestren el receso articular de forma desenfilada.
La artrografía
Esta técnica fue durante muchos años la más fiable, ya que el contraste delimitaba el cartílago con mayor precisión, permitiendo valorar su grosor y detectar sus posibles irregularidades. El contraste inyectado en la cavidad articular distiende los recesos permitiendo la detección de fragmentos libres, plicas sinoviales, quistes, etc. Además, en los casos de condromalacia se produce una absorción o imbibición del contraste por parte del cartílago, que permite mejorar la apreciación de fisurizaciones, adelgazamientos o nodulaciones6. La realización de cortes tomográficos mejoraba la visualización del cartílago7. Actualmente sigue empleándose para mejorar los resultados de otras técnicas como la TC y a la RM.
Tomografía computarizada
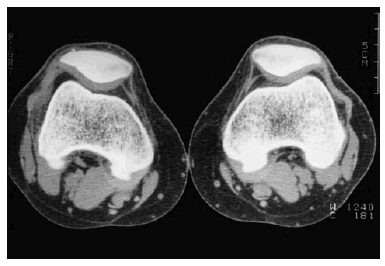
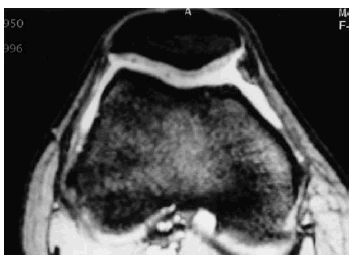
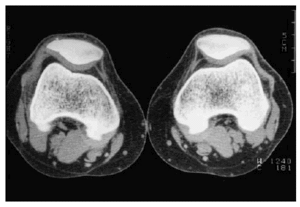
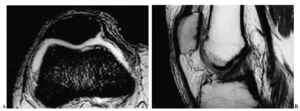
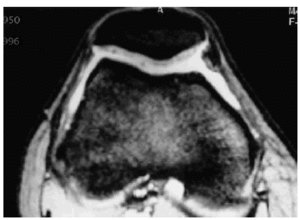
La aparición de la tomografía computarizada (TC) albergó algunas esperanzas de una mayor sensibilidad. Sin embargo, su limitación al plano axial, tampoco permitía una valoración adecuada en la mayoría de las articulaciones (Fig. 3). La TC en la actualidad, empleando técnicas de reconstrucción informática en coronal, sagital u otros planos, permite apreciar la superficie cartilaginosa como una banda de atenuación intermedia (entre la del agua y la del músculo), pudiendo detectarse variaciones del grosor aunque de forma grosera. Sin embargo su verdadera utilidad está en la detección de pequeñas lesiones subcondrales, de cuerpos libres o de los cambios en la capacidad de atenuación en el espacio articular, principalmente pequeñas calcificaciones.
Figura 3. Imagen de TAC de la articulación femoropatelar. En esta técnica el cartílago se aprecia como una banda de densidad intermedia y homogénea.
Sus resultados todavía son mejores cuando se aplica contraste intraarticular, habiendo sido una técnica muy empleada en el estudio de la inestabilidad del hombro para la valoración de lesiones del labrum glenoideo, en la condromalacia de rótula, en lesiones meniscales y en las osteo-condrales8. La necesidad de realizar reconstrucciones y de introducir contraste en la articulación, hizo que decayera rápidamente tras la aparición de la RM. Sin embargo algunos autores preconizan su uso basados en que para determinadas zonas esta técnica muestra una mayor sensibilidad9.
Ultrasonidos
Los US permiten determinar el grosor del cartílago en aquellas zonas superficiales y accesibles como: determinadas áreas del surco intercondíleo femoral, zonas anteriores del astrágalo, zonas periféricas de las cabezas de húmero y fémur, etc. El cartílago se manifiesta como una banda de ecogenicidad baja y homogénea, pero resulta difícil determinar irregularidades de su superficie y variaciones de su grosor, dado que dependerá del ángulo de incidencia de las ondas de ultrasonido y de la presencia de anomalías articulares que alteren dicho contorno o dificulten su diferenciación respecto de los tejidos que lo rodean.
Diversos estudios10,11 analizaron la utilidad de los US en la evaluación del cartílago en pacientes con artritis inflamatorias y demostraron la capacidad de medir su grosor, intentando monitorizar su evolución con métodos que no emplearan radiaciones ionizantes. Sin embargo, la evolución de esta enfermedad, con aumento de las partes blandas sinoviales, dificultaba la delimitación del cartílago, existiendo además una gran variabilidad en la interpretación de los hallazgos inherente a la propia técnica que es dependiente del operador.
La resonancia magnética
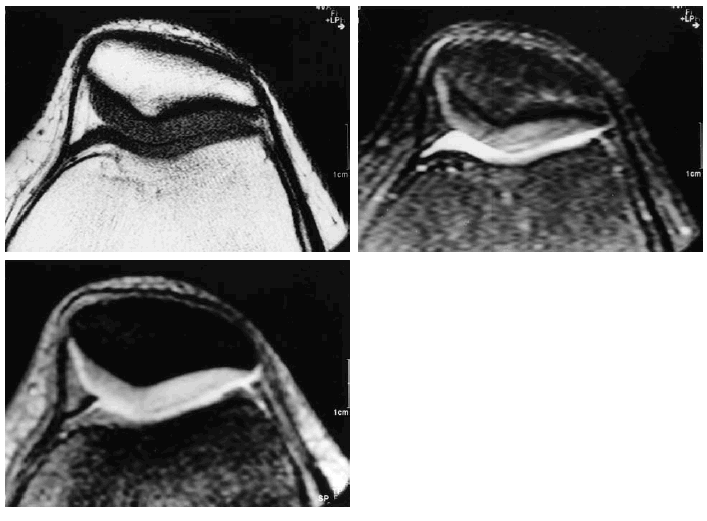
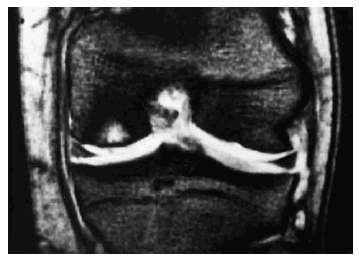
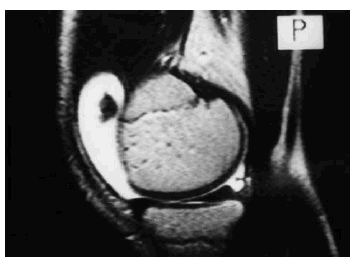
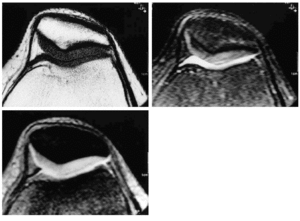
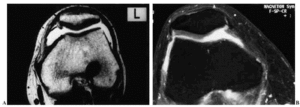
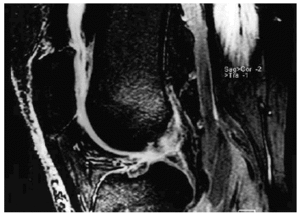
La RM es la técnica de elección en la valoración del cartílago, ya que permite apreciar tanto su contorno como su estructura. El aspecto del cartílago dependerá de la secuencia empleada para su estudio, del tipo de bobina y del equipo empleado (Fig. 4). A lo largo de los algo más de 15 años de aplicación de esta técnica se han desarrollado múltiples secuencias y prácticamente la totalidad han sido aplicadas al estudio del cartílago. En el momento actual, todavía no existe consenso para decidir cuál es la más adecuada, ya que continuamente aparecen nuevas secuencias que sustituyen a las anteriores y que parecen mejorar la sensibilidad y especificidad. Además el tema se complica cuando se asocia la aplicación de contraste, ya sea de forma directa (intraarticular) (Fig. 5A) o indirecta (intravenosa) (Fig. 5B).
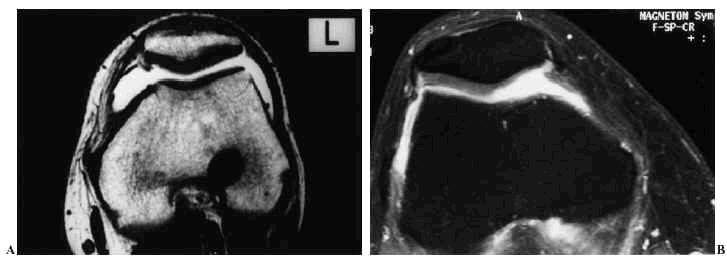
Figura 4. Imagen de RM axial del cartílago femoropatelar. A: Secuencia spin-echo potenciada en T1 con cartílago normal de IS intermedia. B: Secuencia «spin-echo» potenciada en T2 con cartílago normal hipointenso. C: Secuencia de echo de gradiente con potenciación intermedia y saturación grasa, con cartílago normal hiperintenso.
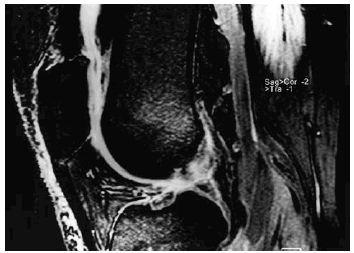
Figura 5. Imágenes axiales de rodilla en estudio de artro-RM, A: Directa, con distensión articular y buena diferenciación del reborde cartilaginoso y B: Indirecta, con menor distensión, mostrando una disminución del grosor cartilaginoso en la faceta patelar interna (condromalacia grado II).
Los criterios de selección de la secuencia incluyen:
* El contraste entre el tejido cartilaginoso y el líquido sinovial.
* La apreciación del hueso subcondral, permitiendo medir la amplitud del cartílago.
* La detección de cambios de señal en el interior del cartílago.
* La resolución espacial debe permitir apreciar defectos de pequeña entidad.
Las secuencias «spin-echo» (SE) ponderadas en T1 muestran una buena correlación anatómica y una buena apreciación del contorno cuando apenas existe líquido sinovial. En ellas el cartílago adopta una intensidad de señal (IS) o brillo intermedio bajo (gris oscuro). El empleo de secuencias de matriz 512 x 512, permite diferenciar hasta tres capas en el interior del mismo. La más superficial, compuesta principalmente por colágena, muestra una IS baja. La capa intermedia o zona transicional, más celular y proteica, muestra un mayor brillo o IS, y la profunda, correspondiente a las zonas radiada profunda y calcificada, muestran una baja IS12. Sin embargo, estudios más recientes atribuyen las diferentes capas observadas al efecto del ángulo mágico derivado de la anisotropía de las diferentes capas13-14.
Una manera de mejorar la apreciación cartilaginosa en estas secuencias es asociarlas a una saturación espectral de la grasa («fat saturation» --FS--) permitiendo apreciar el cartílago ligeramente más intenso y disminuyendo el componente de la señal emitida por la grasa del hueso subcondral. Este tipo de secuencias tiene aplicación en los casos en los que exista una pequeña cantidad de líquido articular, al mejorar el contraste entre cartílago y líquido, y cuando se emplee contraste paramagnético intraarticular o por vía indirecta.
Las secuencias SE ponderadas en T2 permiten una buena diferenciación con el líquido. La IS normal es baja, por lo que los aumentos en la IS se correlacionan con un incremento del contenido en agua, indicativo de condromalacia. Como contrapartida, estas secuencias presentan una baja relación señal/ruido y su resolución no suele ser la óptima. Las secuencias de densidad protónica (DP) muestran una mala delimitación del cartílago respecto al líquido, pero buena respecto al hueso subcondral, permitiendo la detección de lesiones profundas.
Las secuencias «echo» de gradiente permiten apreciar el cartílago con IS alta, por lo que una potenciación intermedia o T1 permite diferenciarlo bien del entorno. Si se asocian a pulsos de saturación de la grasa, mejora la apreciación de los cambios internos de la IS, correlacionándolos mejor con la patología y diferenciándolo del líquido articular.
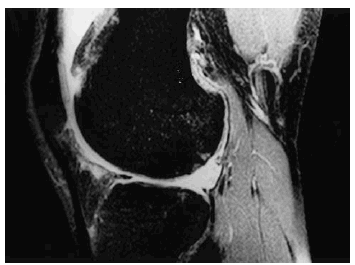
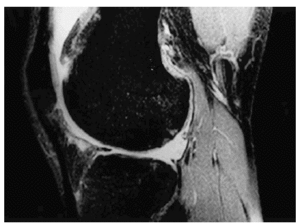
En el momento actual, la aplicación de contraste por vía directa o indirecta, con secuencias ponderadas en T1 o secuencias echo de gradiente 3-D, ambas con saturación grasa, parecen ser las preferidas cuando se trata de detectar lesiones de pequeño tamaño (Fig. 6). A ello se le han añadido en determinados casos, reconstrucciones volumétricas en 3-D y aplicación de color que permiten la realización de cálculos de volumen cartilaginoso15-16. Asimismo, se están desarrollando secuencias que permiten detectar cambios bioquímicos en el cartílago17-19.
Figura 6. Imagen sagital de rodilla, de secuencia «echo» de gradiente 3-D con saturación grasa, que muestra irregularidad del reborde cartilaginoso o condromalacia grado II.
No debemos olvidar que la RM también presenta algunos fallos, como los derivados de artefactos como el «chemical shift» o desplazamiento químico, que puede generar falsas imágenes de IS en áreas donde se produce un cambio brusco de tejido y generando falsas apreciaciones del grosor cartilaginoso2.
PATOLOGIA CARTILAGINOSA
Condromalacia
La condromalacia es un término aplicado a un síndrome doloroso y con crepitación sobre el aspecto anterior de la rótula, especialmente en flexión y que frecuentemente ocurre en adolescentes y adultos jóvenes. Los cambios patológicos hallados en la condromalacia consisten en hinchazón y edema de la superficie cartilaginosa20. También se han observado hiperactividad celular y colágeno desorganizado21. Los intentos de reparación son evidentes por la presencia de tejido fibroso inmaduro. La única anormalidad que ha sido detectada en el hueso subcondral es la osteoporosis22.
Los estudios por métodos de imagen deben ir encaminados, tanto a la detección de los cambios cartilaginosos, como a la valoración de las posibles causas etiológicas de la misma. En la valoración de los cambios cartilaginosos, la única técnica válida de aplicación clínica es la RM que permite detectar cambios de señal en el interior del cartílago y que pueden ser correlacionados con los diferentes grados de condromalacia. Muchas de las clasificaciones de esta entidad han sido basadas en la patología rotuliana y orientadas desde el punto de vista de la artroscopia23,24, pero se precisa una clasificación más amplia que englobe las diferentes articulaciones.
Se han descrito 5 grados, que podemos correlacionar con sus respectivos hallazgos en imagen de RM (Tabla 1). El grado específico de enfermedad tiene implicaciones terapéuticas. La radiología simple detecta únicamente estadios avanzados, apreciándose una disminución de la amplitud articular, pero es útil en la valoración de determinadas alteraciones que conducen o favorecen esta alteración. Por ejemplo, el aumento del estrés articular por ejercicio o desequilibrios musculotendinosos, los defectos en la alineación o en la congruencia de los elementos que conforma una articulación, etc.25
La evaluación de la inestabilidad fémoro-patelar, también se ha estudiado con otras técnicas como la TC, con diferentes grados de flexión e incluso con contracción del cuádriceps para determinar las variaciones en la posición. Del mismo modo puede realizarse un estudio dinámico mediante RM26.
Osteoartrosis
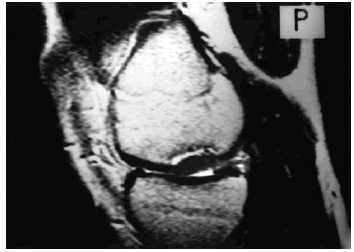
Hallazgos similares a la condromalacia se aprecian en los casos de patología degenerativa relacionada con la edad, donde la potencialidad de reparación disminuye y el desgaste progresivo conlleva a desequilibrios articulares no compensados por la musculatura. A diferencia de la condromalacia, el dolor no es un síntoma frecuente, salvo en estadios avanzados de degeneración. Los hallazgos radiológicos precoces pasan desapercibidos en radiología simple, y los detectados en RM consisten en variaciones del grosor y cambios en la IS (Fig. 7).
Figura 7. Imagen del cóndilo femoral en secuencia sagital potenciada en T2, que muestra una desaparición completa del cartílago en la zona posterior, con cambios en la señal, indicando condromalacia grado IV, en paciente con antecedentes de meniscectomía.
En fases más avanzadas se detectan signos como el adelgazamiento y fisurización cartilaginosos u otros relativos al hueso subcondral como la esclerosis y la formación de picos osteofíticos. También pueden estar presentes las lesiones quísticas subcondrales. La inmovilización o la inflamación asociada, pueden generar además osteoporosis regional periarticular (Fig. 8).
Figura 8. Degeneración articular estudiada con imágenes A: axial potenciada en T2 y B: Sagital DP que demuestran lesiones degenerativas profundas, con alteración del hueso subcondral.
La detección de los estadios precoces de degeneración, tiene actualmente cierta relevancia, al aparecer en el mercado diversos tratamientos que pudieran mejorar el estado del cartílago, ya sea mediante el aporte de sustancias sustitutivas o mediante la reparación con cartílago homólogo de los defectos focales. Los hallazgos en radiología simple, al detectarse en fases avanzadas, resultan poco útiles, pero esta técnica permite la determinación de las posibles consecuencias de esta degeneración, como pueden ser: las desviaciones del eje articular, la presencia de cuerpos libres o derrames y la asociación con otros síndromes como la condromatosis sinovial, la condrocalcinosis, gota, etc.
Traumatismos y osteocondritis disecante (OD)
Las lesiones traumáticas que afectan a zonas articulares, tienen repercusión sobre la superficie osteocartilaginosa, generando zonas de edema, líneas de fractura y en ocasiones hundimiento óseo. Estas lesiones, frecuentemente se asocian a las ligamentarias como los cruzados en la rodilla, los colaterales en el tobillo, etc. En la mayoría de los casos pasan desapercibidas en radiología simple, salvo las alteraciones derivadas de una pérdida de la alineación, o en casos de hundimiento importante de la superficie articular.
Estas lesiones pueden consistir en: roturas superficiales del cartílago, sin afectación ósea, fracturas que se extienden desde la superficie cartilaginosa y afectan al hueso subcondral, o bien pueden afectar al hueso, sin alterar el cartílago. En estos casos pueden darse reacciones de edema y hemorragia del hueso subcondral sin o con líneas de fractura trabeculares.
En RM los hallazgos más habituales consisten en la presencia de edema óseo subcondral (con áreas hiperintensas en secuencias T2 o STIR), cuando se trata de una contusión, o con líneas de baja IS en secuencias T1, rodeadas del edema en los casos de fracturas trabeculares. Cuando la lesión afecta al cartílago, pueden apreciarse cambios del grosor, de IS (adelgazamiento o edema), o cuerpos libres. También es posible detectar irregularidades en la superficie articular (pequeños hundimientos) y lesiones ligamentarias asociadas (roturas o distensiones).
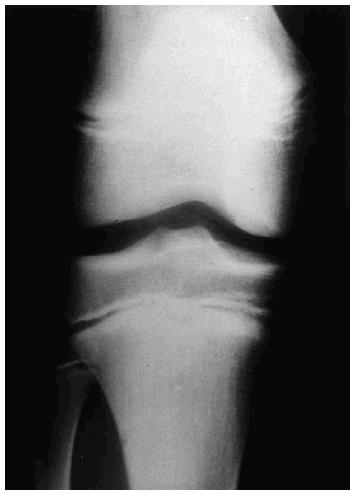
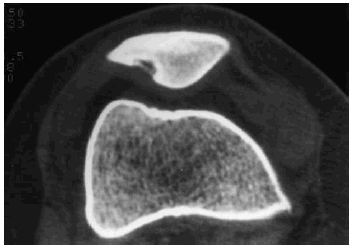
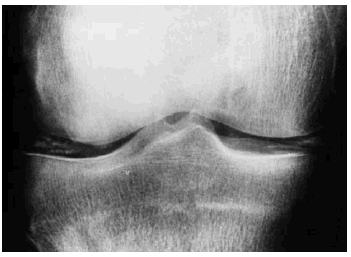
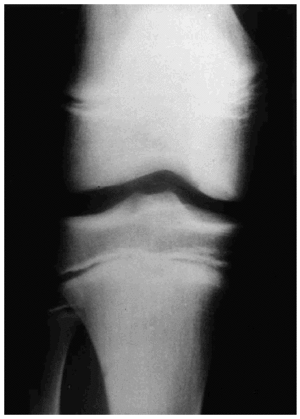
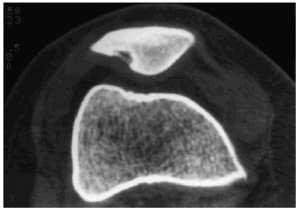
En el caso de las osteocondritis disecantes (OD), cuya etiología sigue siendo controvertida, ocurre en adolescentes y puede estar o no relacionada con traumatismos agudos o repetitivos27. Para su estudio debe comenzarse por la radiología simple, aunque la detección puede ser tardía, valorando si existen signos de fractura en forma de media luna, cambios en la densidad con defectos superficiales o áreas esclerosas, o fragmentos desprendidos28 (Fig. 9). La TC permite detectar lesiones osteocondrales de tamaño pequeño, pero su visión axial y la escasa aportación de información acerca de la viabilidad del fragmento, la han relegado a un segundo plano (Fig. 10).
Figura 9. Radiología simple de un niño con osteocondritis disecante del cóndilo interno.
Figura 10. Imagen de TC de rótula con lesión correspondiente a osteocondritis disecante. Fragmento óseo incluido en el nicho.
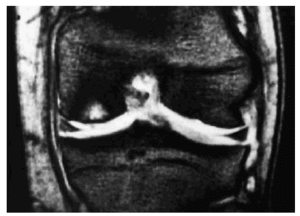
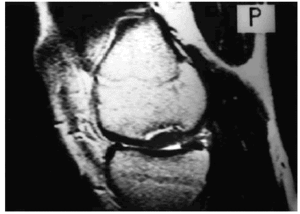
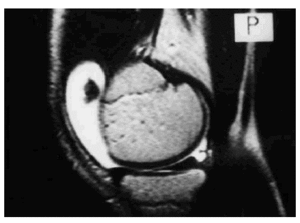
La RM aporta información importante acerca de la estabilidad (existencia de desprendimiento) y viabilidad (vascularización) del fragmento. Basándose en hallazgos artroscópicos se han descrito diversos estadios, correlacionables con la RM (Tabla 2). La RM detecta tanto lesiones incipientes (Fig. 11) como avanzadas (Fig. 12), permitiendo determinar la viabilidad del fragmento, mediante el análisis de las variaciones de la IS tras la administración de contraste intravenoso, apreciándose incremento de la señal proporcional al grado de vascularización, en el fragmento, o mediante artro-RM con una mayor sensibilidad para determinar el grado de inestabilidad29. Sin embargo, en RM, pueden existir dificultades para la detección de pequeños fragmentos desprendidos, dado que su baja IS se entremezcla con otras estructuras como los meniscos o los ligamentos, salvo cuando existe un importante derrame o el fragmento es grande (Fig. 13).
Figura 11. Imagen coronal de rodilla en secuencia STIR que permite detectar un foco de alta IS correspondiente a osteocondritis disecante en estadio I.
Figura 12. Osteocondritis disecante en fase avanzada (Grado III) en una imagen sagital de rodilla potenciada en T2. Se detecta línea hiper intensa entre el hueso sano y el fragmento parcialmente desprendido.
Figura 13. Imagen sagital potenciada en T2 de la rodilla de un niño, con derrame articular y presencia de un fragmento osteocondral desprendido (cuerpo libre).
Condrocalcinosis
Esta entidad denominada enfermedad por depósito de cristales de pirofosfato cálcico, se caracteriza por presentar en líquido sinovial una concentración de estos cristales superior a la normal. Existe controversia con relación a si se trata de una entidad independiente o es una variante de la osteoartritis30. En cualquier caso podemos encuadrarla dentro de los síndromes con afectación cartilaginosa y que está caracterizada por el depósito de cristales sobre fibrocartílagos, cartílagos, tendones y, en menor medida, algunos ligamentos. Este depósito se caracteriza por aumentar la densidad de estas estructuras fibrocartilaginosas (Fig. 14), haciéndolas visibles a la radiología convencional como son: los meniscos de la rodilla, de la articulación temporomandibular, del codo, o de la muñeca, además del rodete glenoideo en el hombro, del labrum acetabular o de la sínfisis pubiana.
Figura 14. Radiografía AP de rodilla con presencia de calcificaciones puntiformes en ambos meniscos, en relación con una enfermedad por depósito de cristales de pirofosfato cálcico.
Es frecuente que en la rodilla se detecten también pequeños focos de calcificación puntiforme sobre el cartílago de los cóndilos, y sobre las inserciones tendinosas de los gemelos. Las alteraciones articulares, simulan múltiples cuadros clínicos. Así, puede simular una artritis inflamatoria autoinmune, similar a la artritis reumatoide, puede aparecer en brotes como la gota, o provocar destrucciones cartilaginosas y alteraciones articulares similares a la osteoartritis degenerativa.
Uno de los datos característicos de esta entidad es el predominio en la afectación femoropatelar, con importante adelgazamiento e incluso desaparición, del cartílago patelar y de la tróclea femoral, generando un adelgazamiento y roce entre huesos subcondrales mucho más llamativa que en el resto de compartimentos, incluso con articulación femoro-tibial conservada. En TC es posible detectar también estos pequeños y grumosos acúmulos de cristales en el interior del cartílago, como puntos de atenuación intermedia o alta, distribuidos por las zonas antes mencionadas.
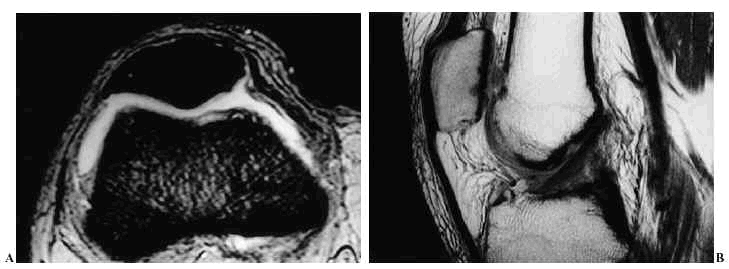
De forma similar, la resonancia puede detectar los localizados en el cartílago, pero no los situados sobre los fibrocartílagos o tendones, al mostrar éstos una IS muy baja, similar a la de los cristales. En estos casos, son las secuencias de echo de gradiente las que permiten apreciarlos con mayor nitidez (Fig. 15). Ello es debido a que, en este tipo de secuencias, el cartílago es hiperintenso, generando un alto contraste respecto a los acúmulos de cristales que son hipointensos. La presencia de derrame articular puede mejorar la delineación del cartílago.
Figura 15. Imagen axial de rótula en secuencia potenciada en «echo» de gradiente T2* con presencia de pequeñas imágenes puntiformes de baja IS en el cartílago, correspondientes a cristales de pirofosfato cálcico.
En conclusión, el diagnóstico de la patología cartilaginosa debe estar basado principalmente en 2 técnicas. La radiología simple, que nos permitirá detectar gran cantidad de patologías que pueden generar molestias articulares inespecíficas entre las que se incluirían los estadios avanzados de patología degenerativa, las anomalías de la alineación y los cambios en la densidad generados por fenómenos reactivos, reabsortivos o por depósito.
En segundo lugar, la RM facilita el estudio completo de las articulaciones, permitiendo valorar y cuantificar el grado de patología cartilaginosa. Las secuencias más empleadas para su estudio son las spin-echo potenciadas en T2 o las echo de gradiente 3-D con potenciación intermedia y con saturación de la grasa, técnica que permite un postprocesado con reconstrucción en diferentes planos y el cálculo de cantidad de cartílago.