Fracturas femorales periprotésicas
Periprosthetic femoral fractures
PAZ JIMÉNEZ, J.; NÚÑEZ BATALLA, D., y DE LA RÚA, C. R.
Facultad de Medicina de la Universidad de Oviedo. Hospital Central de Asturias. Oviedo.
Correspondencia:
Dr. J. PAZ JIMÉNEZ.
Facultad de Medicina de Oviedo.
Julián Clavería, 6, 6.° izda.
33006 Oviedo.
Recibido: Diciembre de 1998.
Aceptado: Marzo de 1999.
RESUMEN: Se hace un estudio de la evolución que puede seguir una prótesis implantada, analizando sobre todo los tipos de fracturas femorales: motivo de que se produzcan, frecuencia, mecanismo de producción, clasificación y factores predisponentes. El estudio y el cuidado en todos estos puntos hace que la incidencia de fracturas periprotésicas femorales disminuya y que el resultado del implante sea mejor.
PALABRAS CLAVE: Fractura. Fémur. Periprotésica.
ABSTRACT: The evolution of implanted prostheses was studied, focusing mainly on the analysis of femoral fracture types: cause of fracture, frequency, mechanism of production, classification, and predisposing factors. The study of these points and addressing them is reducing the incidence of femoral periprosthetic fractures and improving the results of implantation.
KEY WORDS: Fracture. Femur. Periprosthetic.
Desde el inicio de la cirugía sustitutiva de cadera se han podido observar complicaciones relacionadas con la colocación de los diversos componentes o con la preparación del lecho que tiene encomendada la recepción de los mismos. Esto ocurre en las prótesis parciales, en las biarticulares o en las totales, y en éstas tanto en el componente acetabular como en el femoral, cementado o no.
El interés de este estudio se centra exclusivamente en analizar lo que sucede con el componente femoral, en el que hay que estudiar diversos factores: etiología, frecuencia, mecanismo de instauración, clasificación y factores predisponentes, especialmente cuándo y cómo se producen soluciones de continuidad en la vecindad del vástago femoral tanto intra como postoperatoriamente.
Etiología
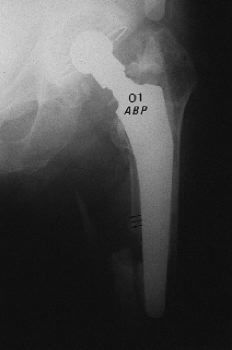
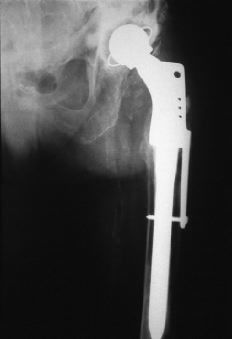
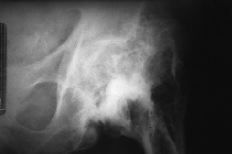
Los motivos de instauración más habituales de fracturas femorales periprotésicas son: 1) un inadecuado acceso quirúrgico que no permite una correcta visión del campo operatorio1 y defectos en el restablecimiento de la musculatura seccionada.8 Revisiones previas en un fémur deforme (curvo) o maniobras para cambiar un vástago bien fijado, sobre todo si está cementado,10 o al preparar el canal medular;17 2) deficiente técnica quirúrgica, con desvitalización de los tejidos blandos y/o del hueso. Mal uso de los instrumentos motorizados, fragilizando el hueso24 (Tabla 1). Maniobras bruscas para luxar la cadera en los casos en que se realiza esta maniobra. Defecto de la cementación, con lo que se produce aflojamiento precoz del implante tanto en la interfaz hueso-cemento como en la cemento-prótesis. También por fractura del metacrilato;1,2 3) dificultades para colocar los implantes, con mal alineamiento de los mismos,10 que puedan dar origen a fracturas en el 16% de los casos y luxaciones en el 6%;1 4) aflojamiento aséptico en una etapa precoz a la colocación de los componentes,1,28 reseñándose la osteolisis de la interfaz a consecuencia de las partículas liberadas del polietileno y/o a la fragmentación del cemento (Fig. 1);18 5) sobreesfuerzo puntual o repetido en el uso de la prótesis2,7 o por concentración de cargas;18,24 6) traumatismo en cualquier momento de su utilización,2 incluso de baja energía.1,15,16 En algunas series5 se observa la suma de diversos factores, como la cortical fina o defectuosa, varias operaciones previas y/o deficiente cementación.5,30 Se han descrito granulomas provocados por el polietileno o una infección;9 7) infección, tanto precoz como tardía,12 y 8) osteopenia que en el implante de las prótesis cementadas puede originar fracturas en el 1% de las primarias y en el 4,2% de las revisiones.17 A partir de los 40 años se produce una mayor reabsorción ósea.18
Tabla 1. Etiología de las fracturas periprotésicas (Palacios, 1997).24 |
| Enfermedad de las partículas |
| -- Polietileno. |
| -- Metales. |
| -- Cerámica. |
| -- Cemento. |
| Transferencia inadecuada de solicitación mecánica |
| Lesiones al preparar el hueso |
| -- Calor. |
| -- Vibraciones. |
| -- Causas mecánicas. |
| Fallos en la fijación |
| -- P. cementadas. |
| -- P. no cementadas. |
| Infección |
| -- Precoz. |
| -- Tardía. |
| Respuesta inmune |
| Generación de productos tóxicos |
Figura 1. Fractura periprotésica tipo B de Duncan y Masri.11
Frecuencia
Los datos referidos en las diferentes series, varían si se tienen en cuenta circunstancias especiales. La frecuencia general oscila entre el 0,1% postoperatorias27 y el 6,3% intraoperatorias.3 Otros trabajos cifran estas últimas entre el 6,515 y el 27%.1 En artroplastias primarias es del 7%,1 aunque puede ser mayor en las no cementadas de alguna serie (3 a 28%), sobre todo en las que intenta colocarse el vástago de mayor tamaño posible.17 En artroplastias por revisión la tasa de aflojamientos femorales radiográficos se sitúan en el 10%.14 En implantes femorales cementados se señala el 2,1%, con un plazo medio de presentación de 3,6 años.9 Este plazo (3,7 años postoperatorio) también se cumple en la referencia de García-Cimbrelo y cols., aunque su incidencia es del 1,6%.12 En implantes femorales no cementados es del 3,3%, sobre todo por osteolisis femorales (16 de 474 casos), que aparecieron en un plazo de 2 a 3 años.1 En el 33 a 60% de los casos se trata de pacientes operados previamente en dos ocasiones.5
En el 80% de los casos la fractura suele ser invisible durante un prolongado período de tiempo, aunque acaba por confirmarse.16 La experiencia refiere que son más frecuentes en las prótesis no cementadas debido a la dificultad para buscar el punto exacto del tamaño del vástago y su precisión con respecto al lecho metafisario.23
También se describen fracturas con mayor frecuencia en vástagos rectos (18%) que en los anatómicos (1,5%).29
Mecanismo de producción
Se produce por la respuesta inmunológica al polimetilmetacrilato (también al titanio o al cromo-cobalto). Los fragmentos del polimetilmetacrilato debilitan el hueso, ya que producen una respuesta histológica de macrófagos e histiocitos, lo que provoca una membrana característica parecida a la sinovial, que contiene pocas células inflamatorias. El estudio de dicho tejido revela que tiene la capacidad de generar interleukina I, prostaglandina E2 y colagenasa que causan la lisis progresivas del hueso.1
La respuesta inmunológica se caracteriza por: 1) pérdida relativa de fibroblastos; 2) partículas de titanio y/o cromo-cobalto; 3) detritus de polietileno (procedentes seguramente del plástico del acetabulo), y 4) fractura del núcleo cefálico, de cerámica.1
Por otro lado, la inestabilidad mecánica y la concentración de cargas superan la resistencia ósea, siendo una situación desfavorable progresiva. En la concentración de cargas la pérdida de masa ósea se produce como consecuencia de la ausencia o disminución de los mecanismos fisiológicos de transferencia de carga, capaces de mantener el equilibrio celular entre los procesos de aposición y de reabsorción.
Una distribución anormal de esfuerzos dejaría desinformadas determinadas áreas de la metáfisis femoral, con el consiguiente déficit en la aposición ósea durante los procesos de remodelación habituales.18
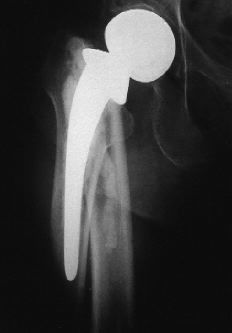
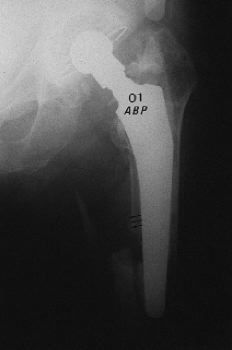
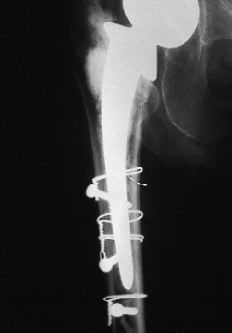
También se pueden producir por un mecanismo traumático directo o indirecto (fractura o movilidad aséptica),2 especialmente cuando predomina la torsión del miembro4,8,19,20,25 (Fig. 2). En algunas ocasiones un primer síntoma de fractura puede ser un dolor inveterado en el muslo, sin visualizarse de momento, aunque se confirma en el 60% de los casos.5 Suele tener relación con micromovimientos repetidos y/o defectos de inserción del tendón del glúteo mediano cuando se realiza la vía de Hardinge.6
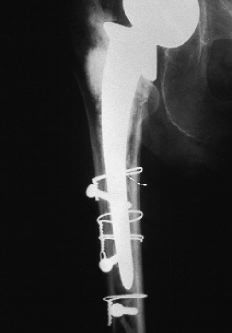
ABFigura 2. Fractura tipo C de Duncan y Masri11 tratada mediante tornillos y cerclajes.
También son factores a tener en cuenta en la instauración de las fracturas las alteraciones biológicas durante la implantación del vástago, sobre todo si es cementado, debido a la preparación del cemento, al calor durante su polimerización, a la toxicidad del monómero o al mal sellado del «espacio articular efectivo» que no cierra el paso de las partículas hacia la cavidad medular22,24 (Tabla 1).
Clasificación
Son muy variadas y no siempre fáciles de emplear cotidanamente, lo que produce confusión en la identificación de los tipos, o seguir las referencias bibliográficas. Algunas de ellas son poco utilizadas actualmente por su complejidad o escasa información, tales como las de Mallory o Stuchia.3 Sin embargo, las más empleadas actualmente son las de Johansson (1981), Bethea (1982), Jensen (1988), Cooke (1988), Schwartz (1989), AAOS (1991) y Duncan y Masri (1995),3,5,9,17,26 aunque las citadas más frecuentemente son las de Johansson12,13 y la de Duncan y Masri11 (Tablas 2 a 7),11 siendo esta última la más recomendada.
Tabla 2. Clasificación de los defectos femorales según la AAOS.18 |
| Segmentarios |
| -- Proximal: |
| -- * Parcial. |
| -- * Completo. |
| -- Intercalar. |
| -- Trocánter mayor. |
| Cavitarios |
| -- Esponjoso. |
| -- Cortical. |
| -- Ectasia. |
| Combinación de segmentarios y cavitarios |
| Defecto del alineamiento |
| -- Rotacional. |
| -- Angular. |
| Estenosis femoral |
| Discontinuidad femoral |
Tabla 3. Clasificación de Bethea.5 |
| Tipo A (distal) |
| -- Fractura en el extremo distal del vástago. |
| Tipo B (espiral) |
| -- Fractura espiral alrededor del vástago (1/3 medio). |
| Tipo C (conminuta) |
| -- Fractura conminuta alrededor del vástago femoral. |
Tabla 4. Clasificación de Cooke (Bethea modificada).9 |
| Tipo I |
| -- «Explosión», conminuta alrededor del implante. |
| Tipo II |
| -- Oblicua alrededor del vástago. |
| Tipo III |
| -- Transversa a nivel del extremo distal del implante. |
| Tipo IV |
| -- Fractura distal al implante. |
Tabla 5. Clasificación de Duncan y Masri.11 | ||
| Tipo | Localización | Subtipo |
| A | Regíón trocantérea. | A1 Trocánter mayor. |
| A2 Trocánter menor. | ||
| B | Alrededor o inmediatamente distal al vástago. | B1 Prótesis estable. |
| B2 Prótesis inestable | ||
| B3 Soporte óseo inadecuado. | ||
| C | Muy por debajo del vástago. | |
Tabla 6. Clasificación de Johansson.13 |
| Tipo I. Fractura proximal del fémur situada en la región |
| del trocánter menor |
| -- Trazo único. |
| -- Trazo múltiple. |
| Tipo II. Fractura distal al trocánter menor situada |
| en la extremidad del implante |
| -- Trazo único. |
| -- Trazo múltiple. |
| Tipo III. Fractura distal a la prótesis |
| -- Trazo único. |
| -- Trazo múltiple. |
Tabla 7. Clasificación de Schwartz.26 |
| Tipo I. Proximal |
| -- Incompleta. |
| -- Completa. |
| Tipo II. Distal |
| -- Incompleta. Mínimamente desplazada. |
| -- Incompleta. Desplazada. |
| -- Completa. |
Factores predisponentes
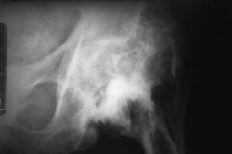
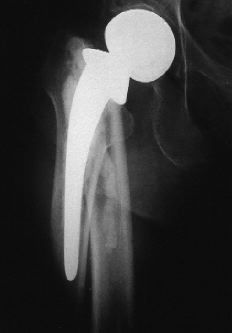
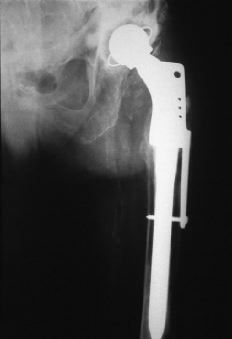
Las fracturas periprotésicas femorales dependen de numerosos factores, entre los que destacan: 1) diseño del implante. Los vástagos cementados suelen ser finos, rectos, con ángulos marcados, costado fino y con dificultades para la cementación. Si se acompañan de algún defecto en los ángulos de antever-sión y/o cervicodiafisario van a ser asiento de puntos de sobrecarga que pueden producir una fractura. Si el vástago está fabricado en titanio, su flexibilidad permite romper el cemento.2 En los vástagos no cementados son factores de riesgo fracturario el que no se fijen en la metáfisis, que sean desproporcionados en las dimensiones AP y lateral y que estén confeccionadas con material poco elástico. En este caso el que se asemeja más al módulo de elasticidad del hueso es el titanio,2 siendo poco frecuente la rotura del implante;22 2) orientación del vástago en el canal medular. En los modelos no comentados se produce una sobrecarga sobre algunos puntos si el vástago queda deficientemente centrado, si adopta una posición en varo o valgo o contacta su extremo con una cortical. En los cementados se recomienda, por este motivo, que la capa de cemento sea homogénea, no mayor de 3-4 mm de anchura y sin burbujas (preparado al vacío y centrifugado);2,4,10,22 3) otro riesgo es el provocar lesiones que fragilicen el hueso durante la intervención,1,2 aunque sean fracturas parciales, orificios de tornillos previos o ventanas durate la revisión;5,10 4) las características de los pacientes tienen también notable importancia, ya que los jóvenes activos y con exceso de peso podrían favorecer la presencia de stress shielding y la fragilidad metafisaria. La osteoporosis o zonas de osteolisis son favorecedoras de fracturas;4 5) también son importantes las particularidades que tiene el fémur, como son el estrechamiento cortical, un traumatismo previo, una luxación previa, la osteopenia o la descementación;21 6) ya en el postoperatorio tienen trascendencia las características metálicas y de composición de los implantes o de las diversas partes que lo constituyen. En ese sentido no es buen par de contacto el titanio con el cemento, ni el cromo-cobalto con las cerámicas.2 Existen reacciones granulomatosas contra el titanio, cromo-cobalto, níquel, metacrilato o polietileno. Esta reacción va a producir partículas de unas 10 µ de tamaño, que provocan una reacción tisular. Las mayores van a estimular la producción de células gigantes y las pequeñas de macrófagos,1 y 7) otro factor predisponente es la coexistencia de procesos generales o locales, como la obesidad, la espondilitis anquilopoyética, la artritis reumatoide, la cirugía previa, etc (Tabla 8 y Fig. 3).5,31
Tabla 8. Factores predisponentes de fracturas periprotésicas, según Laredo, 1997.17 |
| Factores generales |
| -- Cambios frecuentes de prótesis. |
| -- Curva de aprendizaje. |
| -- Osteopenia. |
| Factores intraoperatorios |
| -- Diseño inadecuado del implante. |
| -- Utilización de vástagos rectos. |
| -- Instrumental inadecuado. |
| -- Intentar el máximo press-fit. |
| Cirugía previa |
| -- Fracturas previas. |
| -- Zonas líticas en el fémur. |
| -- Enfermedad de las partículas. |
| -- No quitar bien el cemento previo. |
| -- Tras revisión laboriosa. |
Figura 3. Fractura tipo A de Duncan y Masri en la que se extrajo la prótesis y se colocó una prótesis cervicodiafisaria en un segundo tiempo.
Conclusiones
De esta revisión, aunque parcial, de los problemas fracturarios que pueden presentarse al nivel del fémur en pacientes que han sufrido una sustitución artroplástica de su cadera se pueden extraer las siguientes conclusiones:
1.a Las fracturas tienen una relación muy directa con las condiciones locales del fémur, con la cirugía que se realice y con la técnica que se emplee.
2.a La incidencia de estos problemas es muy variable, dependiendo de que se trate de cirugía primaria o de revisión, ya que la segunda es de mayor riesgo. El mecanismo de producción es variado, aunque es de notar el cuidado que se tenga en la cirugía previa.
3.a La clasificación de estas fracturas es muy variada, lo que hace difícil identificar cada una de ellas y un lenguaje común. Sería interesante llegar a una unificación en este sentido, y en nuestro criterio la clasificación de Duncan y Masri sería la más adecuada.
Bibliografía
1.Actualización en Cirugía Ortopédica y Traumatología (Orthopaedic Knowledge Update, 4). AAOS y SECOT. Madrid. Garsi, 1993, 540-552.
2.Alfageme Cruz, A; Ruiz Sánchez, A, y Goicoechea Uriarte, X: Rotura de componentes protésicos. En: Vaquero, DH (Dir), y Burgos Flores, J (Cor). Cirugía ortopédica y traumatología: La cadera. Madrid. Médica Panamericana, 1997, 359-368.
3.De Anta, J (Ed): Revisión protésica de cadera. Principios y técnica. Murcia. Galindo Artes Gráficas, 1997, 44-52.
4.Aranda Izquierdo, E; Cotarelo Pérez, EJ; Riquelme García, O; Herradón Jiménez, F, y Riquelme Arias, G:Fracturas de fémur en pacientes portadores de artroplastia de cadera homolateral. Libro de Comunicaciones Jornadas Científicas SECOT. Madrid, 1997.
5.Bethea JS III; De Andrade, JR; Fleming, LL; Lindenbaum, SD, y Welch, RB: Proximal femoral fracture following total hip arthroplasty. Clin Orthop, 170: 95-106, 1982.
6.Blanco Pozo, A, y Perales Ruiz, M: Defectos óseos en la cirugía de revisión de la cadera. En: Vaquero, DH (Dir), y Burgos Flores, J (Cor): Cirugía ortopédica y traumatología: La cadera. Madrid. Médica Panamericana, 1997, 379-388.
7.Blasco Molla, C; Sangüesa Nebot, MJ; Fernández Gallart, J, y Gomar Sancho, F:Uso de fijadores externos monolaterales como osteosíntesis en fracturas de huesos largos en miembros inferiores con sustitución articular. Libro de Comunicaciones Jornadas Científicas SECOT. Madrid, 1997.
8.Cecilia López, D; Vidal Bujanda, C, y Olaguibel Álvarez-Valdés, R: Fractura periprotésica de cadera. Estudio de 20 casos. Libro de Comunicaciones Jornadas Científicas SECOT. Madrid, 1997.
9.Cooke, PH, y Newman, JH: Fracturas of the femur in relation to cemented hip protheses. J Bone Joint Surg, 70B: 386-389, 1988.
10.Chandler, HP, y Tigges, RG: The role of allografts in the treatment of periprosthetic femoral fractures. J Bone Joint Surg, 79A: 1422-1432, 1997.
11.Duncan, CP, y Masri, BA: Fractures of the femur after hip replacement. En: Jackson, DW, y Rosemont, JL (Ed): Intructional Course Lectures 44. American Academy of Orthopedic Surgeons, 1995, 293-304.
12.García-Cimbrelo, E; Munuera, L, y Gil-Garay, E: Femoral shaft fractures after cemented total hip arthroplasty. Int Orthop, 16: 97-100, 1992.
13.Johansson, JE; McBroom, R; Barrington, TW, y Hunter, GA: Fracture of the ipsilateral femur in patients with total hip replacement. J Bone Joint Surg, 63A: 1435-1442, 1981.
14.Katz, RP; Callaghaam, JJ, y Sullivan, PM: Cemented revision total hip arthroplasty using contemporary techniques: A minimum ten year follow-up study. J Arthroplasty, 9: 103, 1994.
15.Kershaw, CJ; Adkins, RM, y Dodd, CAF: Revision total hip arthroplasty for aseptic failure: A review of 276 cases. J Bone Joint Surg, 73B: 564-568, 1991.
16.Kolstad, K: Revision THR after periprosthetic femoral fractures. An analisis of 23 cases. Acta Orthop Scand, 65: 505-508, 1994.
17.Laredo Filho, J; Takehiro Takata, E, y Toribio, FM: Fracturas femorales en artroplastias de cadera. En: Vaquero, DH (Dir), y Burgos Flores, J (Cor): Cirugía ortopédica y traumatología: La cadera. Madrid. Médica Panamericana, 1997, 353-358.
18.Martínez Grande, M; Hidalgo Ovejero, A, y García Mata, S: Revisión del vástago. En: Vaquero, DH (Dir), y Burgos Flores, J (Cor): Cirugía ortopédica y traumatología: La cadera. Madrid. Médica Panamericana, 1997, 405-415.
19. Martínez Jiménez, JE; Salinas Gilabert, JE; Pagan Conesa, JA; Mas Martínez, JJ; Morales Santias, M, y De Anta de Barrio, J: Resultados en el tratamiento de las fracturas periprotésicas de cadera. Libro de Comunicaciones Jornadas Científicas SECOT. Madrid, 1997.
20. Mont, MA; Marr, DC, y Krackow, KA: Hoop-stress fractures of the proximal femur during hip arthroplasty: Management in 19 cases. J Bone Joint Surg, 74B: 257-260, 1992.
21.Murcia Mazón, A; Acebal Cortina, G; Rodríguez López, L, y Suárez Suárez, MA:Fracturas femorales periprotésicas. Libro de Comunicaciones Jornadas Científicas SECOT. Madrid, 1997.
22.Murcia Mazón, A; Rodríguez López, A, y Acebal Cortina, G: Utilización de injertos óseos. En: Vaquero, DH (Dir), y Burgos Flores, J (Cor): Cirugía ortopédica y traumatología: La cadera. Madrid. Médica Panamericana, 1997, 389-403.
23. Orthopaedic Knowledge Update: Hip and knee reconstruction. Hip society, knee society. USA. Published by American Academy of Orthopaedic Surgeons, 163-170, 1995.
24.Palacios, y De Carvajal, J: Cirugía de revisión de las artroplastias totales. Introducción. En: Vaquero, DH (Dir), y Burgos Flores, J (Cor): Cirugía ortopédica y traumatología: La cadera. Madrid. Médica Panamericana, 1997, 369-378, 1997.
25.Puig Verdie, LL; Marqués López, F, y Navarro Quilis, A:Fracturas periprotésicas de cadera. Experiencia en la Ciudad Sanitaria Vall D''Hebron. Treinta casos. Libro de Comunicaciones Jornadas Científicas SECOT. Madrid, 1997.
26.Schwartz, JT Jr; Mayerr, JG, y Engh, HA: Femoral fracture during non-cement total hip arthroplasty. J Bone Joint Surg, 71A: 1135-1142, 1989.
27.Scott, RD; Turner, RH; Leitzes, SM, y Aufranc, OE: Femoral fractures in conjunction with total hip replacement. J Bone Joint Surg, 57A: 494-501, 1975.
28.Sandra Miralles, F; Poyatos Campos, J, y Díaz Almodovar, JL:Fracturas periprotésicas postoperatorias tras PTC. Libro de Comunicaciones Jornadas Científicas SECOT. Madrid, 1997.
29.Toni, A; Ciaroni, D, y Sudanese, A: Incidence of intraoperative femoral fractures straightstemmed versus anatomic cementless total hip artroplasty. Acta Orthop Belg, 60: 43-54, 1994.
30.Trilla de Dios, JC; Sánchez Martín, MM; Díaz Pérez, A; Knörr Jiménez, G, y Eguileta Sáenz, D: Fracturas periprotésicas de cadera. Libro de Comunicaciones Jornadas Científicas SECOT. Madrid, 1997.
31. Zeni, EJ Jr; Pomeroy, DL, y Caudle, RJ: Ogden plate and other fixations for fractures complicating femoral endoprotheses. Clin Orthop, 231: 83-90, 1988.