Las fracturas de meseta tibial más frecuentes son las tipo AO 41B3/Schatzker tipo2 (lesiones unicondilares externas con línea de fractura vertical). El objetivo del tratamiento de estas fracturas es la restauración satisfactoria de la alineación mecánica, la reducción anatómica de la superficie articular y la fijación estable para permitir un rango de movimiento temprano. El objetivo de nuestro estudio es conocer los factores que más influyen en los resultados funcionales y de calidad de vida a largo plazo tras el tratamiento quirúrgico mediante la selección estricta de pacientes previamente sanos que afrontan una fractura inesperada de meseta tibial externa.
Material y métodoSe realizó un estudio retrospectivo en nuestro hospital de tercer nivel tras obtener la aprobación por parte del comité de ética. Se analizaron datos de pacientes con fractura de meseta tibial externa hospitalizados entre los años 2013 y 2018 con más de 3años de evolución. Todos los pacientes que cumplieron los estrictos criterios de inclusión completaron los cuestionarios KOOS, EQ-5-D Profile y VAS. Además, se les realizó un examen físico y un estudio radiológico mediante telemetría y tomografía computarizada (TC). Los datos clínicos recogidos de los pacientes fueron: edad, sexo, lado de la fractura, uso de implante, uso de injerto, días transcurridos hasta la cirugía, años tras la cirugía, ASA, rango de movilidad en extensión y flexión. Los datos radiológicos fueron: en la telemetría se analizó la desviación en mm del eje de carga respecto al miembro contralateral, el MPTA de ambos miembros y la diferencia en grados entre ellos; en la TC se midió el escalón articular máximo y se calculó el área afecta en cm2 así como el diámetro mayor anteroposterior y la anchura máxima en mm (diámetros máximos anteroposterior y transversal).
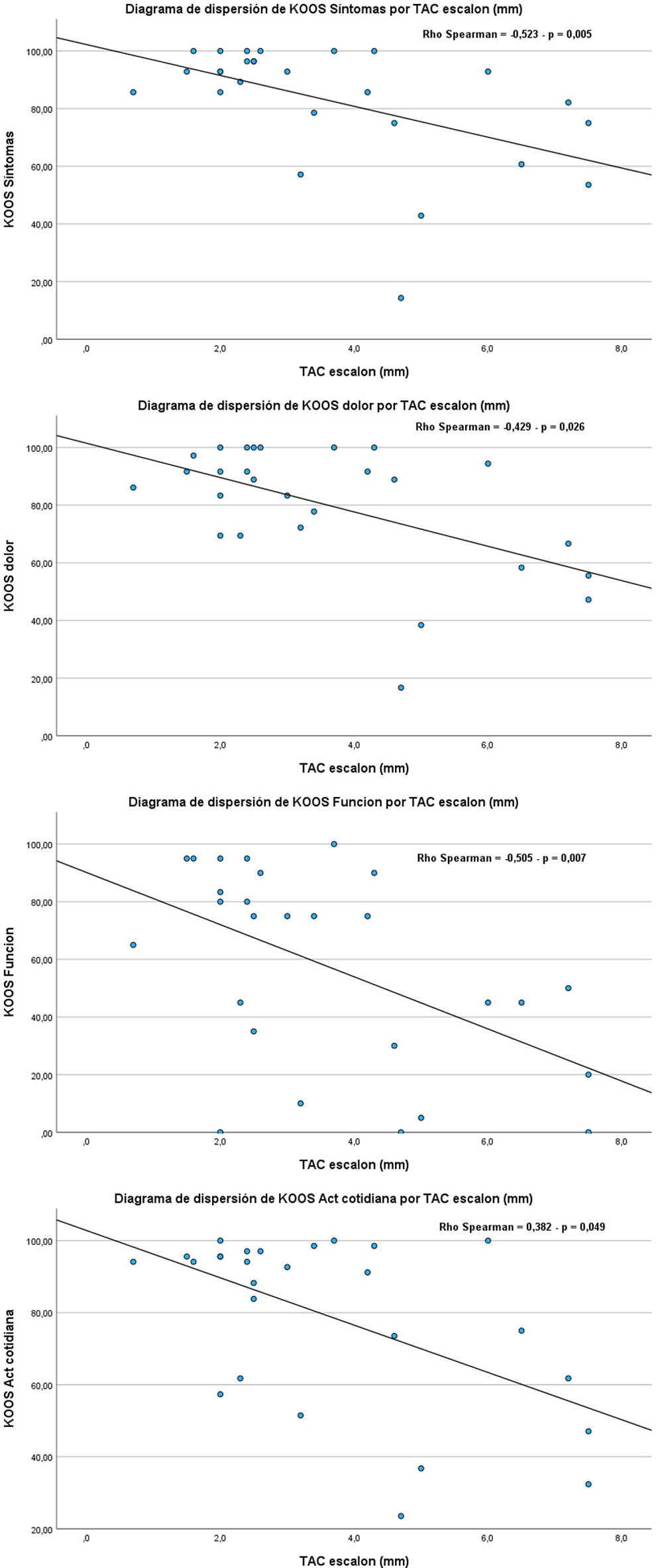
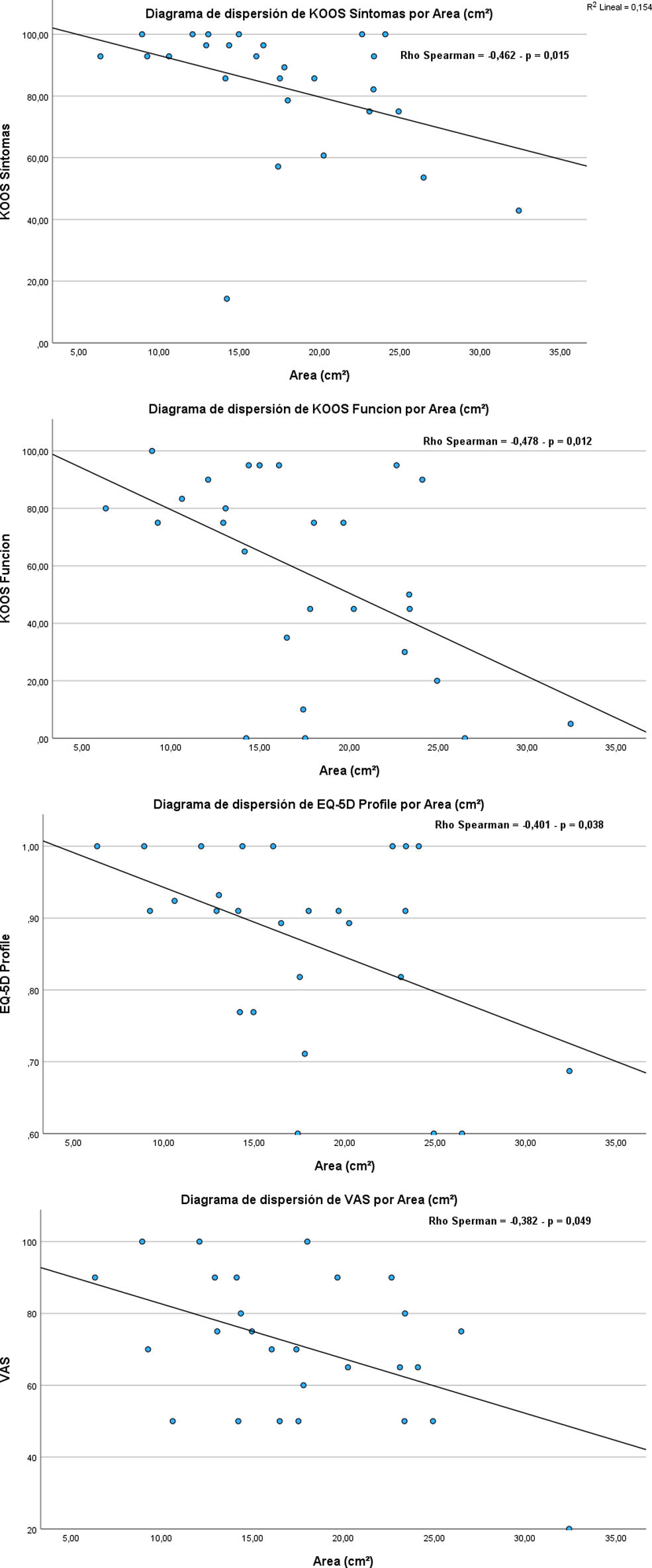
ResultadosSe analizaron un total de 27 pacientes, con edad media de 53,3años y tiempo de evaluación medio desde la fractura de 4,8años. Encontramos correlaciones estadísticamente significativas (p<0,05) entre: días hasta cirugía y tamaño del área en cm2 (p=0,042) y del escalón en mm (p=0,028), es decir, a más días de demora mayor área y mayor escalón; ser hombre presentó una correlación positiva con tener mayor escalón (p=0,025), mayor área (p=0,007) y mayor slope (p=0,039) frente a las mujeres. Se observó relación estadísticamente significativa entre el área de fractura residual y los valores de KOOS síntomas (p=0,015), KOOS función (p=0,012), EQ-5D profile (p=0,038) y VAS (p=0,049), siendo a mayor área afectada peor estado del paciente. También detectamos correlaciones significativas entre el escalón articular aumentado y KOOS síntomas (p=0,005), KOOS dolor (p=0,026), KOOS actividades cotidianas de la vida diaria (p=0,049) y KOOS función (p=0,007), siendo a mayor escalón peor situación del paciente.
ConclusiónEn conclusión, se puede observar que el aspecto más importante a la hora de obtener buenos resultados en cuanto a la satisfacción del paciente a largo plazo es la restauración de la línea articular evitando grandes depresiones y disminuyendo al máximo el área de afectación articular residual.
The most common tibial plateau fractures are AO 41B3/Schatzker type2 (external unicondylar lesions with a vertical fracture line). The goal of treatment for these fractures is the satisfactory restoration of mechanical alignment, anatomic reduction of the articular surface, and stable fixation to allow early range of motion. The aim of our study is to determine the factors that most influence long-term functional and quality of life outcomes after surgical treatment by strictly selecting previously healthy patients facing an unexpected external tibial plateau fracture.
Material and methodA retrospective study was conducted in our tertiary hospital after obtaining approval from the ethics committee. Data from patients with external tibial plateau fracture hospitalized between 2013 and 2018 with more than 3years of evolution were analyzed. All patients who met the strict inclusion criteria completed the KOOS, EQ-5-D profile and VAS questionnaires. In addition, they underwent a physical examination and radiological study using telemetry and computed tomography (CT). The clinical data collected from the patients were: age, sex, fracture side, implant use, graft use, days elapsed until surgery, years after surgery, ASA, range of motion in extension and flexion. The radiological data were: in the telemetry, the deviation in mm of the load axis with respect to the contralateral limb was analyzed, the MPTA of both limbs and the difference in degrees between them; in the CT, the maximum joint step was measured and the affected area was calculated in cm2 as well as the largest anteroposterior diameter and maximum width in mm (maximum anteroposterior and transverse diameters).
ResultsA total of 27 patients were analysed, with a mean age of 53.3years and a mean evaluation time since the fracture of 4.8years. We found statistically significant correlations (P<.05) between: days until surgery and size of the area in cm2 (P=.042) and step in mm (P=.028), that is, the more days of delay, the greater the area and the greater the step; being a man presented a positive correlation with having a greater step (P=.025), greater area (P=.007) and greater slope (P=.039) compared to women. A statistically significant relationship was observed between the area of residual fracture and the values of KOOS symptoms (P=.015), KOOS function (P=.012), EQ-5D profile (P=.038) and VAS (P=.049); the greater the affected area, the worse the patient's condition. We also detected significant correlations between increased joint step and KOOS symptoms (P=.005), KOOS pain (P=.026), KOOS activities of daily living (P=.049) and KOOS function (P=.007); the higher the step, the worse the patient's situation.
ConclusionIn conclusion, it can be observed that the most important aspect when it comes to obtaining good results in terms of patient satisfaction in the long term is the restoration of the joint line, avoiding large depressions and minimizing the area of residual joint involvement.
Las fracturas de meseta tibial representan el 1-2% de las fracturas. El 70% afectan a la meseta lateral, el 10-30% son bicondilares y menos del 10% afectan solo al cóndilo medial1-6.
Presentan una distribución bimodal: en pacientes jóvenes resultan de traumatismos de alta energía (caídas de altura o accidentes de tráfico), mientras que en pacientes de edad avanzada con osteoporosis suelen resultar de traumatismos de baja energía. El mecanismo que ocasiona estas fracturas es el resultado de una carga axial con desviación en varo o valgo1-3. En las últimas décadas se ha observado un aumento de fracturas osteoporóticas en mujeres con mecanismo de baja energía4.
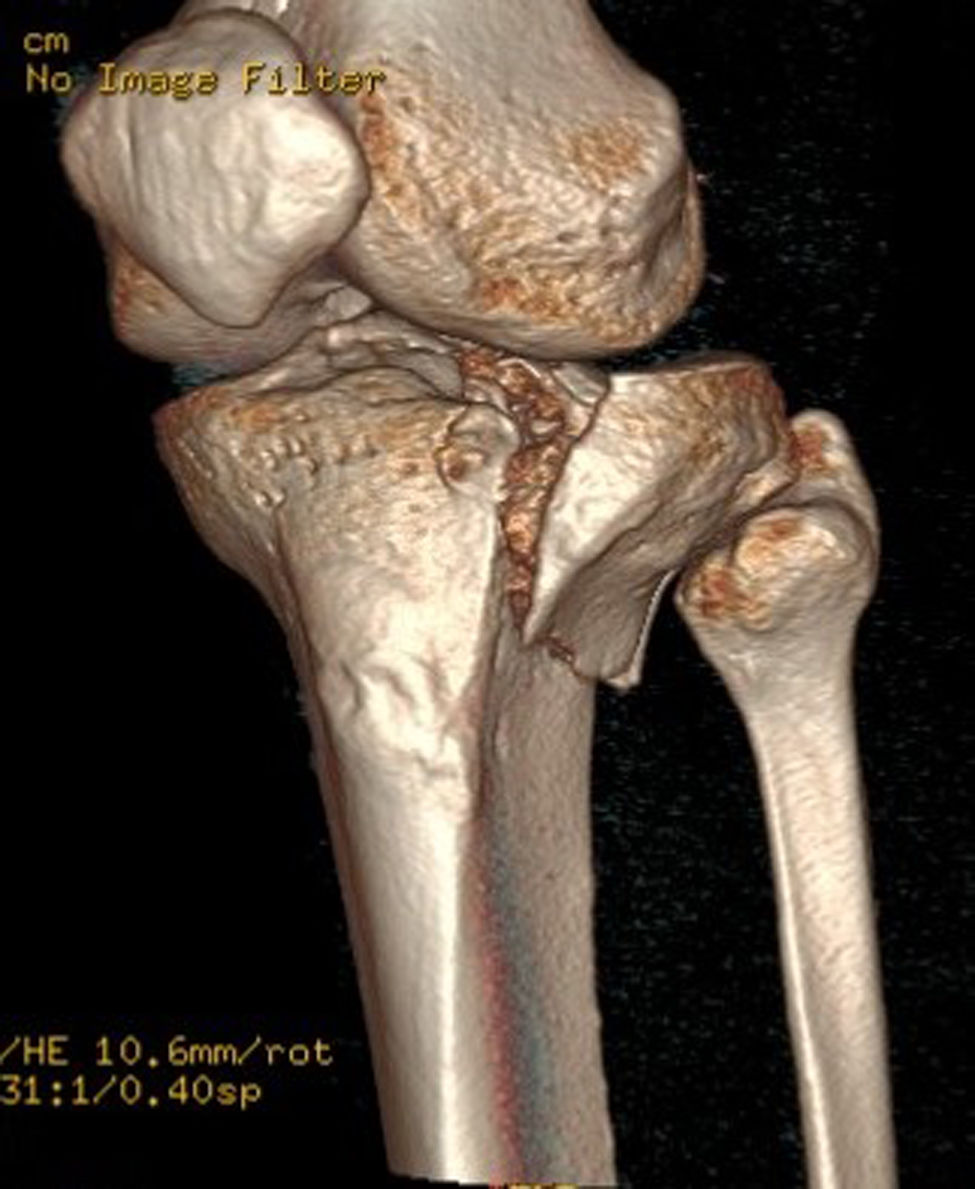
Existen varias clasificaciones de las fracturas de la meseta tibial basadas en su localización y en su desplazamiento. La más utilizada es la de Schatzker, que divide las fracturas en 6tipos, de menor a mayor gravedad. La clasificación AO es la más integral y extensiva que correspondería con las 41 A-B-C. La clasificación de Luo de las tres columnas es la más simple con vistas a una posible planificación quirúrgica. En todos los estudios epidemiológicos las fracturas más frecuentes son las Schatzker tipo2 o las 41B3 de la AO que corresponden al patrón de fractura unicondilar externo debido a mecanismo en valgo con depresión y línea de fractura vertical1-7. La aparición de la TC y de los modelos 3D ha contribuido enormemente a la descripción de los diferentes patrones de fractura con vistas a una adecuada planificación quirúrgica1-6, describiéndose el área posterolateral como la de mayor incidencia en líneas de fractura y mala reducción2,6 (fig. 1).
El objetivo del tratamiento de estas fracturas, como en el resto de las fracturas de meseta tibial, es la restauración satisfactoria de la alineación mecánica, la reducción anatómica de la superficie articular y la fijación estable para permitir un rango de movimiento temprano. El tratamiento de las lesiones unicondilares externas con línea de fractura vertical requiere con frecuencia una reducción abierta y fijación interna, lo que implica elevar la superficie articular deprimida, en ocasiones con aporte de injerto en el defecto óseo y realización de una osteosíntesis7,8.
Como objetivo del tratamiento quirúrgico en fracturas de meseta tibial, diversos estudios han determinado la importancia de restablecer la anatomía de la superficie articular, objetivándose mejores resultados y menor desarrollo de artrosis secundaria cuanto menor es la depresión articular residual9-15. La alteración del eje mecánico de la extremidad afectada y el área de afectación articular son otros factores relacionados con el pronóstico de estas fracturas10-12.
La mayoría de los estudios sobre fracturas de meseta tibial investigan resultados funcionales y de calidad de vida a corto y a medio plazo, mientras que hay relativamente pocos que exploren dichos resultados a largo plazo11,15-19. Los resultados a corto plazo de la reducción quirúrgica son buenos9-13. Recientes estudios estiman que la conversión a artroplastia total de rodilla de fracturas de meseta tibial a largo plazo está sobre el 10%18,19, siendo mayor en fracturas bicondilares, pero asocian un riesgo mucho mayor en fracturas unicondilares cuando la reducción es inadecuada18.
Muchos de los estudios son heterogéneos, sin seleccionar un tipo concreto de fractura, con estudios radiológicos simples y sin diferenciar las características particulares de cada paciente, con lo que muchos resultados funcionales a largo plazo se ven sesgados en su configuración.
El objetivo de nuestro estudio es conocer los factores que más influyen en los resultados funcionales y de calidad de vida a largo plazo tras el tratamiento quirúrgico de las fracturas Schatzker tipo2/AO 41B3 mediante la selección estricta de pacientes previamente sanos que afrontan una fractura inesperada de meseta tibial externa. Para ello utilizaremos pruebas radiológicas, realizándose telemetría y TC, y escalas de valoración funcional y de calidad de vida que estudien dichos factores a medio/largo plazo.
Material y métodosSe realizó un estudio retrospectivo en nuestro hospital de tercer nivel tras obtener la aprobación por parte del comité de ética.
Se analizaron datos de pacientes con fractura de meseta tibial externa según la clasificación AO41B3 y Schatzker tipo2 hospitalizados entre los años 2013 y 2018 recogidos en la base de datos informática de nuestro hospital.
Los criterios de inclusión fueron:
- 1
Fracturas AO 41B3/Schatzker tipo2 no patológicas (definidas con TC preoperatorio).
- 2
ASA menor o igual deIII.
- 3
Sin lesión quirúrgica previa en el mismo miembro o en el contralateral.
- 4
Con deambulación independiente previa a la fractura.
- 5
Mínimo 3años de evolución desde la fractura.
- 6
Edad entre 18 y 85años.
- 7
Sin artroplastia de rodilla como tratamiento tras la fractura.
Se excluyeron todos los pacientes que no cumplían los criterios anteriores, así como los que no pudieron ser contactados para su seguimiento. Todos los pacientes que cumplieron los criterios de inclusión completaron un cuestionario y se les realizó un examen físico y un estudio radiológico (telemetría y tomografía computarizada [TC]).
Los datos clínicos recogidos de los pacientes fueron: edad, sexo, lado de la fractura, uso de implante, uso de injerto, días transcurridos hasta la cirugía, años tras la cirugía, ASA, rango de movilidad (ROM) en extensión y flexión.
Los pacientes completaron los cuestionarios KOOS —donde se analizó: dolor, actividades cotidianas, funcionalidad y calidad de vida—, el EQ-5-D Profile y el VAS.
Las pruebas radiológicas realizadas previas a la cirugía fueron valoradas por los autores y de forma consensuada se determinó la clasificación de la fractura según la clasificación OTA/AO. A todos los pacientes con más de 3años de evolución tras su fractura se les realizó una telerradiografía de miembros inferiores y una TC. Los análisis radiográficos fueron evaluados por dos radiólogos independientes.
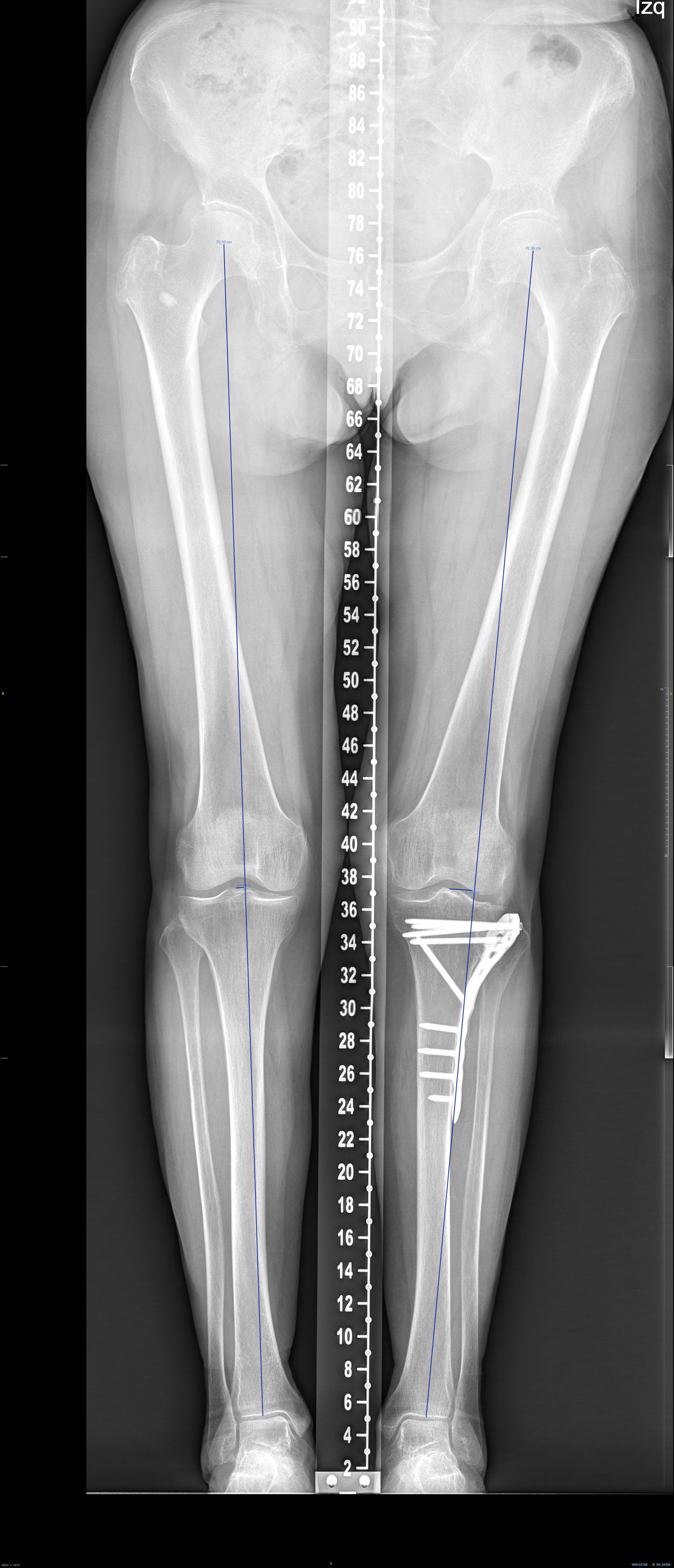
En la telemetría se analizó la desviación en mm del eje de carga respecto al miembro contralateral, el medial proximal tibial angle [MPTA) de ambos miembros y la diferencia en grados entre ellos (fig. 2).
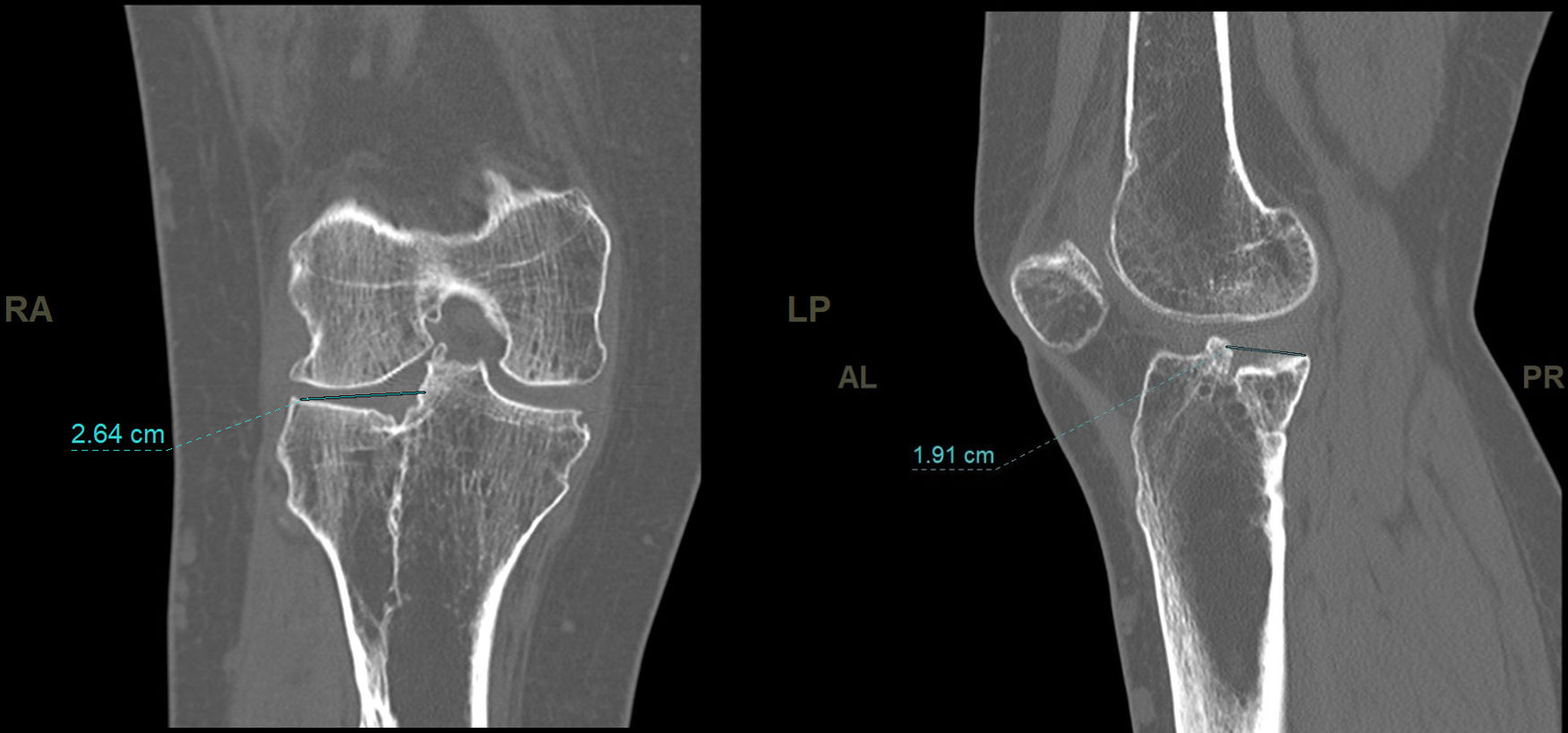
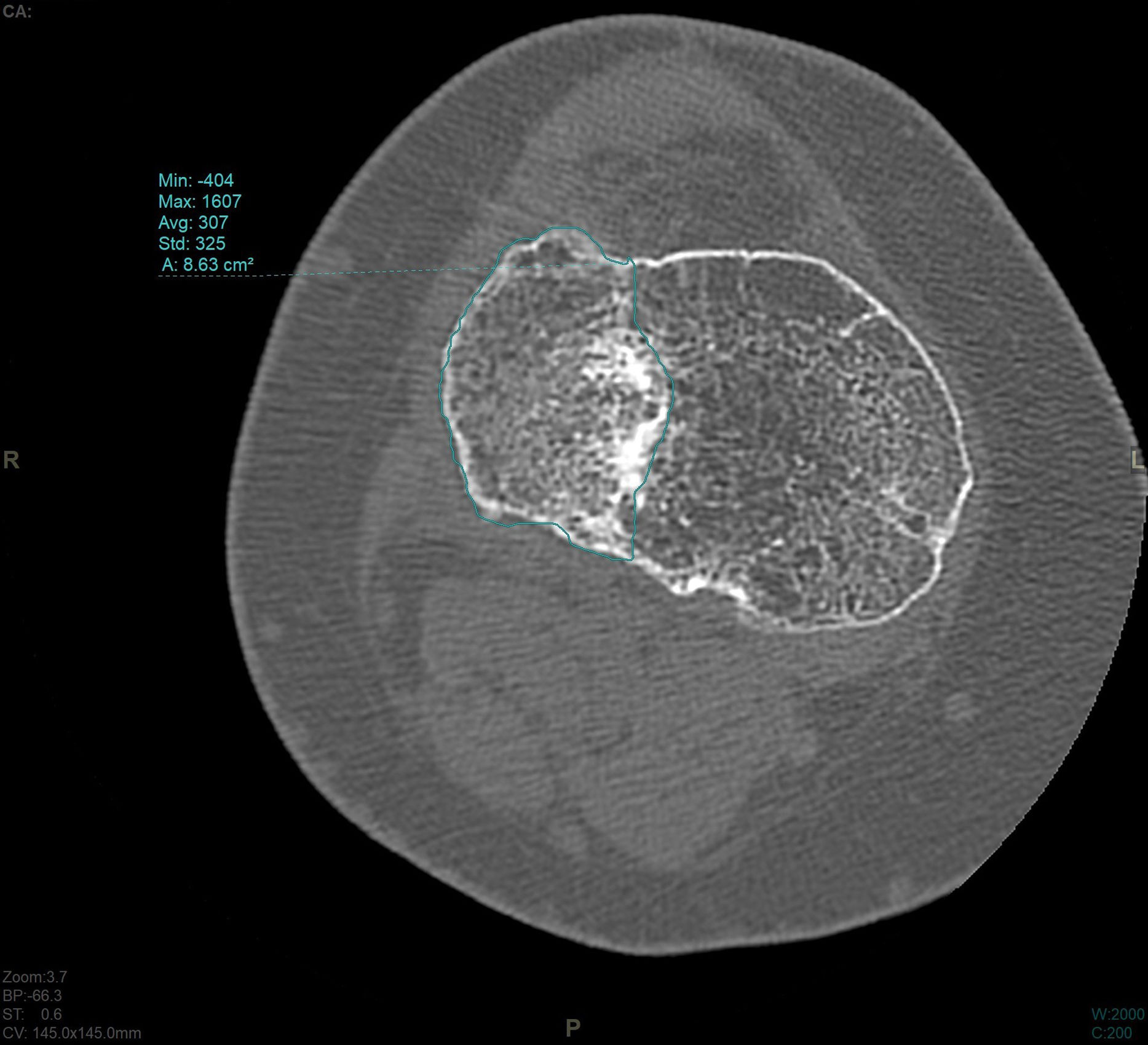
En el estudio de TC se hizo una adquisición volumétrica en un equipo multicorte a 0,6mm con posteriores reconstrucciones multiplanares de 1,5mm de espesor y 1,0mm de intervalo. En la reconstrucción en el plano coronal se analizó el punto de mayor depresión de la fractura en mm que se corresponde con el escalón articular máximo y la anchura máxima/diámetro transversal en mm; en el plano sagital se midió el diámetro máximo anteroposterior en mm del escalón articular y la caída máxima (slope) de la meseta tibial externa en grados (fig. 3). En el post-procesado en el plano axial se delimitó el contorno de la fractura y se calculó el área afecta en cm2, así como el diámetro mayor anteroposterior y la anchura máxima en mm (diámetros máximos anteroposterior y transversal) (fig. 4).
Los resultados se analizaron mediante el test no paramétrico U de Mann Whitney y el coeficiente de correlación no paramétrico Rho de Spearman. Se tomó valor p<0,05 para indicar significancia estadística.
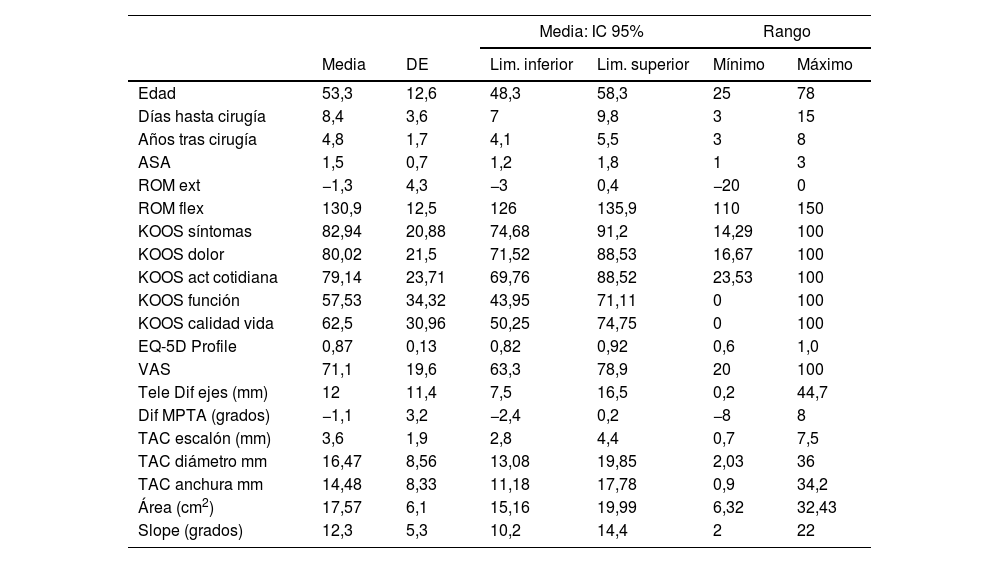
ResultadosSe recogieron 203 fracturas de meseta tibial en la base informática de nuestro hospital entre los años 2013 y 2018. De estas, 73 fracturas (36%) se correspondían con la clasificación AO41B3/Schatzker2. Treinta y seis pacientes cumplieron los criterios de inclusión y 37 no los cumplieron (5 por ser sometidas a artroplastia total de rodilla y 32 pacientes no pudieron ser localizados o no cumplían los criterios de inclusión antes descritos). De los 36 que contestaron al cuestionario, 9 declinaron realizar la TC tras informárseles de la exposición radiológica, por lo que finalmente se analizaron un total de 27 pacientes. La edad media de los pacientes fue de 53,3años, con una desviación estándar (DE) de 12,6años, rango 25-78años. El 70,4% (n=19) de los pacientes eran mujeres. La mayoría de los pacientes fueron ASAII o inferior. Trece fracturas lo fueron en el lado derecho y 14 en el izquierdo.
La media de tiempo hasta la cirugía fue de 8,4días (DE: 3,6días). El tiempo de seguimiento (exploración, cuestionarios, pruebas radiográficas) desde la cirugía fue de 4,8años (rango 3-8años).
Salvo un paciente (3,7%) en el que se usaron tornillos canulados, el resto de pacientes (n=26) fueron tratados mediante placas bloqueadas LCP. El 44,4% (n=12) requirieron injerto. Todos los cirujanos del servicio participaron en este tipo de fracturas sin subespecialización, considerándose como patología de traumatología general. No se detectó ninguna infección profunda de la herida, pero en 3 pacientes hubo problemas superficiales que se solucionaron sin cirugía. En el momento del cuestionario 12 pacientes habían realizado una nueva cirugía para extracción de material de osteosíntesis tras más de un año de evolución de la fractura.
En el análisis de la telerradiografía la diferencia de la desviación media del eje con respecto a la pierna contralateral fue de 12mm. La diferencia media del MPTA fue de −1,1grados.
El escalón medio medido en TC fue de 3,6mm (DE: 1,9mm). El área media medida en TC fue de 17,57cm2 (DE: 6,1cm2) El slope medio fue 12,3grados (DE: 5,3grados).
El resto de medidas analizadas, así como las escalas KOOS, EQ-5D Profile y VAS, aparecen en la tabla 1.
Variables
| Media: IC 95% | Rango | |||||
|---|---|---|---|---|---|---|
| Media | DE | Lim. inferior | Lim. superior | Mínimo | Máximo | |
| Edad | 53,3 | 12,6 | 48,3 | 58,3 | 25 | 78 |
| Días hasta cirugía | 8,4 | 3,6 | 7 | 9,8 | 3 | 15 |
| Años tras cirugía | 4,8 | 1,7 | 4,1 | 5,5 | 3 | 8 |
| ASA | 1,5 | 0,7 | 1,2 | 1,8 | 1 | 3 |
| ROM ext | −1,3 | 4,3 | −3 | 0,4 | −20 | 0 |
| ROM flex | 130,9 | 12,5 | 126 | 135,9 | 110 | 150 |
| KOOS síntomas | 82,94 | 20,88 | 74,68 | 91,2 | 14,29 | 100 |
| KOOS dolor | 80,02 | 21,5 | 71,52 | 88,53 | 16,67 | 100 |
| KOOS act cotidiana | 79,14 | 23,71 | 69,76 | 88,52 | 23,53 | 100 |
| KOOS función | 57,53 | 34,32 | 43,95 | 71,11 | 0 | 100 |
| KOOS calidad vida | 62,5 | 30,96 | 50,25 | 74,75 | 0 | 100 |
| EQ-5D Profile | 0,87 | 0,13 | 0,82 | 0,92 | 0,6 | 1,0 |
| VAS | 71,1 | 19,6 | 63,3 | 78,9 | 20 | 100 |
| Tele Dif ejes (mm) | 12 | 11,4 | 7,5 | 16,5 | 0,2 | 44,7 |
| Dif MPTA (grados) | −1,1 | 3,2 | −2,4 | 0,2 | −8 | 8 |
| TAC escalón (mm) | 3,6 | 1,9 | 2,8 | 4,4 | 0,7 | 7,5 |
| TAC diámetro mm | 16,47 | 8,56 | 13,08 | 19,85 | 2,03 | 36 |
| TAC anchura mm | 14,48 | 8,33 | 11,18 | 17,78 | 0,9 | 34,2 |
| Área (cm2) | 17,57 | 6,1 | 15,16 | 19,99 | 6,32 | 32,43 |
| Slope (grados) | 12,3 | 5,3 | 10,2 | 14,4 | 2 | 22 |
Se realizó análisis estadístico cuantitativo entre edad, días hasta la cirugía, ROM en extensión, ROM en flexión, ASA, sexo, lateralidad y uso o no de injerto con la diferencia de ejes en telemetría, diferencia en grados de MPTA, grados de slope, área en TC y escalón en TC.
Encontramos correlaciones estadísticamente significativas (p<0,05) entre: días hasta cirugía y tamaño del área en cm2 (p=0,042) y del escalón en mm (p=0,028); es decir, a más días de demora, mayor área y mayor escalón; ser hombre presenta una correlación positiva con tener mayor escalón (p=0,025), mayor área (p=0,007) y mayor slope (p=0,039) frente a las mujeres.
Se realizó análisis estadístico cualitativo entre KOOS síntomas, KOOS dolor, KOOS actividades cotidianas, KOOS función, KOOS calidad de vida, EQ-5D Profile y VAS con diferencia de ejes en telemetría, diferencia en grados de MPTA, grados de slope, área en TC y escalón en TC.
Se observó relación estadísticamente significativa entre el área de fractura residual y los valores de KOOS síntomas (p=0,015), KOOS función (p=0,012), EQ-5D profile (p=0,038) y VAS (p=0,049), siendo a mayor área afectada, peor estado del paciente. También detectamos correlaciones significativas entre el escalón articular aumentado y KOOS síntomas (p=0,005), KOOS dolor (p=0,026), KOOS actividades cotidianas de la vida diaria (p=0,049) y KOOS función (p=0,007), siendo a mayor escalón peor situación del paciente (figs. 5 y 6).
El resto de análisis (diferencia de ejes en telemetría, diferencia en grados de MPTA, grados de slope) no detectaron significación estadística.
DiscusiónLa fractura de la meseta tibial involucra la superficie de soporte de peso de la articulación de la rodilla. Es importante restablecer su anatomía para mejorar la función general y minimizar la discapacidad y las tasas de artrosis postraumática6-19.
El tratamiento óptimo de las fracturas de meseta tibial ha sido un tema de controversia durante varias décadas, y sigue siéndolo actualmente. Los estudios publicados en la literatura en los últimos años que analizan las fracturas de meseta tibial AO41B3 tras tratamiento quirúrgico muestran buenos resultados; sin embargo, la mayoría son estudios con grupos pequeños de pacientes, heterogéneos en el tipo de fractura o con seguimiento a corto plazo9-13. Recientes estudios a largo plazo demuestran que una reducción anatómica es crítica a la hora de prevenir la necesidad de una artroplastia18,19.
Para preservar la función de la rodilla es primordial garantizar una reducción lo más cercana posible a la anatómica en el momento de la cirugía y permitir la movilización temprana de la rodilla restaurando la alineación, la longitud, la estabilidad y la congruencia articular9-19. Teniendo en cuenta esto, es importante comprender la forma de la fractura y elegir el método quirúrgico adecuado1-8.
En nuestro estudio hemos analizado los resultados funcionales y radiológicos a largo plazo de las fracturas de meseta tibial más frecuentes (AO=41B3/Schatzker2) tratadas mediante cirugía (osteosíntesis), y los factores predictores que influyen en los resultados a largo plazo. Pocos estudios7,13 lo hacen solo con el patrón más frecuente de fractura de meseta tibial, y menos aún seleccionando pacientes sin comorbilidades que puedan deteriorar el resultado final del estudio.
Para valorar la eficacia del tratamiento tras procedimientos quirúrgicos la medida más efectiva son los resultados notificados por el paciente, ya que reflejan la percepción del paciente y no son reportados por un observador. Las medidas de resultados más utilizadas incluyen escalas de dolor (VAS) y cuestionarios de calidad de vida como el EQ5. En nuestro estudio hemos utilizado también el cuestionario Knee injury and Osteoarthritis Outcome Score (KOOS) como método de medición validado reportado por el paciente para el resultado funcional a corto y a largo plazo tras las fracturas de la rodilla9,16.
Los estudios clásicos20-21 en los que se valoraban cuáles son los aspectos más importantes para conseguir buenos resultados tras las fracturas de meseta tibial no encontraban relación entre el grado de hundimiento articular y los resultados funcionales. Estudios como el de Lansinger et al.20, consideraron que los resultados funcionales eran aceptables si la depresión articular era inferior a 10mm. La principal limitación de estos estudios muchas veces se debía a un análisis inadecuado de las radiografías, dado que las mediciones realizadas mediante radiografías simples y/o telemetrías son menos precisas y más dependientes del observador. Posteriores estudios publicados2,9,12,13 analizan los resultados mediante TC. En los estudios de Singleton et al.9 se analizan cortes mediante tomografía para evaluar la depresión articular. Tras un seguimiento de 3,9años observan que los pacientes con menores cantidades de depresión articular residual (<2,5mm) presentaban menor discapacidad y puntuaciones significativamente mejores en las escalas IOWA, Oxford, KOOS y WOMAC. En el estudio de Rosteius et al.12 se realiza una TC postoperatoria en las primeras 72horas tras la cirugía. Se estudió el gap y escalón articular, así como el área de afectación. Alteraciones en dichos parámetros, junto a la desviación del MPTA, se correlacionan con peores escalas funcionales. Ambos estudios analizan varios tipos de fracturas de meseta tibial. Por lo tanto, las posibles limitaciones de estos estudios es que tienen un tiempo de seguimiento estrecho, con pocos pacientes y estudian varios tipos de fractura. Nuestro estudio, a pesar de tener una baja muestra, analiza un único tipo de fractura en pacientes sanos con un seguimiento mayor a 3años y teniendo en cuenta el estudio de telemetría y TC postoperatorios a largo plazo, analizando además resultados funcionales mediante test subjetivos que permiten valorar el estado del paciente.
Las exploraciones con TC post-cirugía permiten hacer mediciones más precisas tanto de la cantidad de hundimiento como de la remodelación de los defectos óseos. Aun cuando la reducción inicial parece correcta, existe un grupo significativo de pacientes donde el hundimiento de la superficie articular aumenta9-15. Esto puede depender de la valoración posquirúrgica con Rx y no con TC, que infraestime el grado de reducción, pero también de las diferentes estrategias de tratamiento tanto quirúrgico (tipo de osteosíntesis y estabilidad del montaje) y postoperatorio como la carga sobre la articulación. La carga temprana sigue siendo un tema controvertido en los diversos estudios recientes. Si bien la tendencia es hacia la carga y la movilización tempranas22,23, todavía no está claro en qué situaciones y de qué forma concreta debe realizarse, ya que algunos estudios muestran alteraciones en parámetros como la anchura condilar24 que podrían condicionar los resultados a largo plazo, por lo que parecen necesarios estudios más específicos22-24.
La mayoría de estudios recientes observan correlación entre escalón articular/gap y el estado funcional del paciente. Actualmente nuestros resultados corroboran los hallazgos de la última década que abogan por mejores resultados funcionales cuanto menor es el escalón articular, concluyendo que hundimientos tan pequeños como de 2mm pueden tener repercusiones en la calidad de los resultados funcionales de los pacientes, por lo que la reducción anatómica de las articulaciones debería ser una prioridad9-13. El escalón medio obtenido en nuestra serie a largo plazo es de 3,6mm, lo que explica peores puntuaciones en las escalas KOOS.
Uno de los aspectos más destacados de nuestro estudio es el análisis del área de afectación articular a largo plazo. Existe una clara correlación entre el área de platillo tibial afectado tras la fractura y la clínica del paciente15,18,19: cuanto mayor es el área afecta, mayor es la probabilidad de una peor evolución. Este resultado está en clara sinergia con la afectación del escalón articular máximo; sin embargo, tiene en cuenta toda el área de afectación articular, independientemente de su grado de hundimiento. El área posterolateral es la más afectada en nuestro estudio y la que con más frecuencia está mal reducida, en consonancia con otros estudios2, lo que puede explicarse por el difícil acceso a esta área anatómica y, por lo tanto, con precaria fijación. Esto ha propiciado nuevas estrategias de tratamiento para acceder a la misma25-27, ya que tradicionalmente (como en el caso de nuestro estudio) estas fracturas eran tratadas con osteosíntesis mediante placas bloqueadas laterales6-8 con la adición de injerto óseo o no, pero con la dificultad de obtener una buena fijación en la columna posterolateral.
Otro dato a tener en cuenta en cuanto a pronóstico es la alteración del eje del miembro afectado. Diversos estudios correlacionan la desviación en valgo de estas fracturas con peores resultados9-12. En nuestro estudio no encontramos diferencias significativas, si bien cabe destacar que la comparación entre la diferencia en ambos miembros puede concluir que rodillas previamente varas terminen con una alineación neutra menos sintomática. El análisis particular de aquellas rodillas con valgo residual podría obtener peores puntuaciones.
En nuestro estudio, la demora quirúrgica se correlacionó con peores resultados funcionales. En ningún caso se utilizó fijación externa provisional, sino férulas de inmovilización. No se describió ninguna complicación neurovascular previa a la cirugía. Como en otras fracturas, la integridad de partes blandas y la urgencia relativa a la hora de realizar el tratamiento quirúrgico parecen datos a tener en cuenta en cuanto al pronóstico funcional. Ser varón también se correlacionó con peores resultados.
En cuanto a debilidades de nuestro estudio se podría considerar el pequeño tamaño de la muestra, ya que se siguieron solo 27 pacientes de las 73 fracturas tipo Schatzker2 recopiladas. Se encontraron dificultades en el seguimiento, ya que hubo pacientes que no pudieron ser contactados, que no cumplieron criterios de selección y otros que declinaron realizar la TC.
Otra debilidad puede ser el estudio de 5 pacientes que recibieron una artroplastia de rodilla previa realización del estudio. Aunque descartados en criterios de inclusión, las causas que han llevado a dicho tratamiento podrían condicionar los resultados finales. También lo es la ausencia de un estudio pormenorizado de las lesiones de partes blandas asociadas que pueden influir en los resultados.
A pesar del número relativamente pequeño de pacientes, se obtuvo significación estadística en múltiples resultados. Los criterios de selección estrictos retirando pacientes con patologías que puedan afectar al resultado funcional definitivo es una fortaleza del estudio, pese a que disminuyen la muestra definitiva y la edad general de los pacientes. Nuestro estudio puede extrapolarse a pacientes de edad media, pero saca pocas conclusiones en pacientes ancianos con elevada comorbilidad.
Otra limitación es la comparabilidad con la literatura disponible, ya que existen pocos estudios y la mayoría estudian todos los tipos de fractura de meseta tibial sin diferenciar comorbilidades que afecten al resultado.
La variabilidad en cuanto a los cirujanos (no pertenecientes a unidades específicas) podría ser una debilidad del estudio; sin embargo, nos puede aportar una clara perspectiva de la complejidad y necesaria especialización en el tratamiento de estas fracturas en los diferentes servicios de cirugía ortopédica y traumatología.
Este estudio nos podría hace pensar en la necesidad de desarrollar nuevas estrategias de tratamiento quirúrgico en fracturas unicondilares externas con hundimiento y línea de fractura vertical basado en imágenes TC y 3D para mantener la anatomía articular, e incluso en desarrollar nuevas clasificaciones que tengan en cuenta el hundimiento y la conminución previos. También en la posibilidad desarrollar protocolos de tratamiento postoperatorios con el fin de permitir la carga y el movimiento sin que se produzcan hundimientos que condicionen el resultado final, o en la necesidad de protocolizar la TC como prueba de control a corto plazo para valorar la depresión articular con repercusión posterior en la calidad de vida de estos pacientes.
En conclusión, en nuestro estudio se puede observar que el aspecto más importante a la hora de obtener buenos resultados en cuanto a la satisfacción del paciente a largo plazo puede ser la restauración de la línea articular evitando grandes depresiones y disminuyendo al máximo el área de afectación articular residual.
Nivel de evidenciaNivel de evidencia II.
Conflicto de interesesNinguno de los autores manifiesta conflicto de intereses.