Número especial: Avances y retos en la psiquiatría regional en Latinoamérica
Más datosLas enfermedades mentales pueden afectar a la capacidad de decisión del individuo, lo cual obliga a los familiares a tomar decisiones sobre el tratamiento. Se han descrito variaciones culturales en las preferencias y el grado de participación en el cuidado. El objetivo es identificar y caracterizar las opiniones, las preferencias de participación y los métodos de toma de decisiones sobre el tratamiento de los familiares de pacientes con enfermedades mentales atendidos en instituciones de salud mental en Bogotá, Colombia.
MétodosEstudio cualitativo de grupos focales con 37 familiares adultos de pacientes con enfermedad mental atendidos en 2 clínicas psiquiátricas y análisis de discurso sobre la toma de decisiones con base en teoría fundamentada constructivista.
ResultadosSe presentan 4 categorías iniciales, congruentes con la literatura, y surge una nueva categoría denominada «acompañamiento», que es culturalmente relevante. Las categorías deductivas iniciales descritas son: acompañamiento, herramientas, método, síntomas y tratamiento. Se derivan temas específicos y excluyentes que dieron por resultado 31 subcategorías emergentes finales. Se evidencia que los miembros de la familia desean participar activamente en el proceso de toma de decisiones junto con el psiquiatra y el paciente, pero se enfrentan a algunas dificultades específicas de la enfermedad mental que les dificultan actuar como cuidadores eficientes. Se plantea un esquema sistémico sobre la interacción de las categorías en la toma de decisiones.
ConclusionesLos familiares de la persona con enfermedad mental buscan participar en la toma de decisiones clínicas con afecto, responsabilidad e intuición, en una relación de colaboración con el psiquiatra y la institución encargada de su tratamiento.
Mental illnesses can affect an individual's decision-making capacity, forcing family members to make decisions about treatment. Cultural variations in preferences and degree of participation in care have been reported. The objective was to identify and characterise opinions, preferences concerning participation and decision-making methods regarding treatment among relatives of patients with mental illnesses treated in mental health institutions in Bogotá, Colombia.
MethodsA qualitative focus-group study with 37 adult relatives of patients with mental illness seen in two psychiatric clinics and discourse analysis on decision-making based on constructivist grounded theory.
ResultsFour initial categories consistent with the literature, as well as a new culturally relevant category that emerged, called “companionship”, are presented. The initial deductive categories described are: companionship, tools, method, symptoms and treatment. Specific and exclusive themes were derived that resulted in 31 final emerging subcategories. Family members were seen to want to actively participate in the decision-making process along with the psychiatrist and the patient, but to face some specific difficulties in relation to mental illness making it difficult for them to act as efficient caregivers. A systemic scheme on the interaction of the categories in decision-making is proposed.
ConclusionsFamily members of individuals with mental illness seek to participate in clinical decision-making with affection, responsibility and intuition, in a collaborative relationship with the psychiatrist and the institution in charge of their treatment.
Se considera que los familiares son el principal apoyo para los pacientes con enfermedades de salud mental1,2, pero la participación de la familia en la toma de decisiones (TD) en la clínica psiquiátrica no tiene un estatus formal3. Algunas veces se considera a los familiares cuidadores1,4,5; otras, asistentes en asuntos legales6, y en otras se los excluye de los procesos de TD7. Muchas decisiones clínicas, relacionadas con temas como la hospitalización y el alta, la prescripción de terapia conyugal o familiar, la modificación de hábitos o la vigilancia del cumplimiento de la medicación prescrita, involucran directamente a familiares del paciente8. De otra parte., las enfermedades mentales pueden afectar a las relaciones familiares de múltiples formas y aumentar la incertidumbre de la familia sobre cómo actuar e intervenir en las decisiones clínicas9–11. La mayoría de los pacientes quieren que sus familiares participen en el cuidado y en la TD clínicas12–14.
Las enfermedades mentales pueden afectar a la capacidad de decisión y la autonomía de los pacientes6,15–18 transitoria o permanentemente7,19. Es común que los miembros de la familia actúen como cuidadores informales4. Se han realizado algunas investigaciones para evaluar la carga de los cuidadores familiares de pacientes con enfermedades mentales crónicas como la demencia o la esquizofrenia5,20,21, pero poco se conoce sobre la opinión de los familiares de su participación en las decisiones clínicas de su pariente afectado22.
En muchas culturas «occidentales», el énfasis en la autonomía individual puede limitar, o incluso excluir, a los miembros de la familia de la TD referidas a su pariente enfermo3; pero en otras culturas, como en algunas sociedades asiáticas, los grupos familiares se consideran una parte importante en las elecciones de tratamiento21–24. Colombia tiene un trasfondo multicultural, con influencias europeas, africanas y nativas americanas; estas culturas pueden dar diferentes valores a la participación familiar en el tratamiento; incluso dentro de Colombia existen varios complejos culturales25, cada uno de ellos con diferentes antecedentes raciales, organización familiar y roles de género que pueden relacionarse con el cuidado de familiares enfermos. En general, cuando hay enfermedades mentales graves que aparecen durante la adolescencia, las familias colombianas quieren participar conociendo lo que ocurre con su familiar, colaborando y siguiendo indicaciones para el tratamiento.
Teniendo esto en cuenta, el presente estudio pretende identificar las opiniones, las preferencias y los métodos de los familiares de pacientes con enfermedades mentales con respecto a su participación en la TD en entornos de psiquiatría clínica en 2 clínicas de salud mental en Bogotá. Este es el primer estudio cualitativo sobre esta materia en Colombia.
MétodosDiseñoSe llevó a cabo un estudio cualitativo mediante el análisis de contenidos de grupos focales con familiares de personas en tratamiento por enfermedad mental en 2 clínicas psiquiátricas de Bogotá, Colombia. Para ello se obtuvieron y se analizaron las opiniones, las preferencias y los métodos sobre la TD de los familiares de pacientes con enfermedad mental grave con base en teoría fundamentada constructivista26. Se conformaron 3 grupos focales.
Aprobación ética y consentimientoEl estudio fue aprobado por el Comité de Ética e Investigación de la Pontificia Universidad Javeriana y el Hospital Universitario San Ignacio (número FM-CIE-0080-18), teniendo en cuenta que los pacientes con enfermedades mentales son considerados población vulnerable debido a su enfermedad mental. Igualmente, los participantes leyeron y firmaron el consentimiento informado diseñado para este estudio y revisado por el CEI.
Participantes y lugarEl estudio se realizó con 37 familiares que actúan como acudientes de personas con enfermedad mental grave en 2 clínicas psiquiátricas privadas de 11 con hospitalización psiquiátrica en Bogotá (Inmaculada, Retornar, La Paz, Funsabiam, Montserrat, Santo Tomás, Renovar, Campo Abierto, Psicorrehabilitar, Emmanuel y Remy); no se incluyen servicios de psiquiatría en hospital general. Fueron elegibles los familiares mayores de edad que asistieran como acudientes en alguna de las 2 instituciones que tratan a sus familiares y expresaran su voluntad de participar mediante la firma de consentimiento informado, sin consideración de diagnóstico, edad, sexo, condición socioeconómica o parentesco del familiar enfermo.
Se invitó a participar en grupos focales a familiares que asistieron en las instituciones a reuniones familiares y consultas médicas o que habían firmado como acudientes en las historias clínicas de los pacientes. Miembros del equipo de salud (psiquiatra, psicólogo, enfermero, trabajador social o terapeuta ocupacional) contactaron con los familiares y los citaron a participar en una reunión familiar de 2 h sin ninguna información adicional previa sobre el tema o la metodología del estudio.
Se organizaron 3 sesiones de grupos focales con familiares de pacientes psiquiátricos en las 2 clínicas de salud mental que tratan diversas condiciones mentales graves, en especial esquizofrenia, enfermedad bipolar y depresión grave.
Recolección de datosLas sesiones grupales se llevaron a cabo durante 2 meses de 2018, moderadas por el investigador principal (médico psiquiatra, epidemiólogo clínico y terapeuta sistémico), con un médico residente de psiquiatría como asistente. El moderador del grupo focal comenzó presentándose a sí mismo y al asistente y los objetivos y métodos que se utilizarían durante las sesiones del grupo focal; ninguno de ellos formaba parte del equipo de salud que atendía a los pacientes. A continuación, se leyó el consentimiento informado y se pidió a los participantes que lo firmaran; aunque la participación era voluntaria, nadie se negó a participar en el estudio.
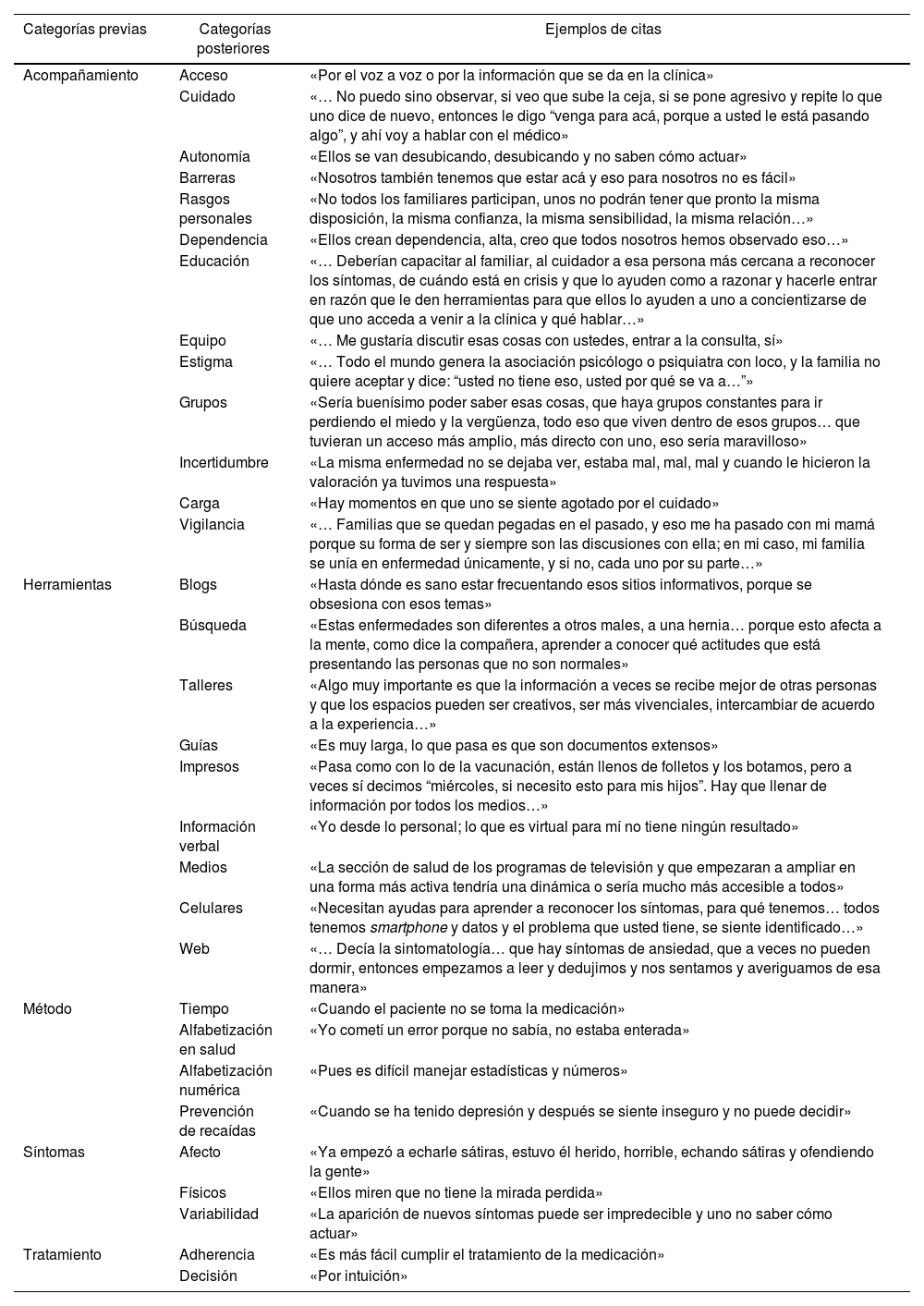
Cada sesión de 2 h se centró en la TD clínicas, centrada en temas identificados en una revisión bibliográfica previa del autor: herramientas, capacidad de decisión, desenlaces y preferencias; la categoría toma de decisiones conjunta (TDC) no se consideró, dado que el grupo no se enfocaría en esta técnica específica; de otra parte, ya que el grupo se formó con familiares, emergió la categoría acompañamiento, y quedaron 5 categorías iniciales (tabla 1) que sirvieron para la formulación de preguntas, que se relacionaron con situaciones que evidenciaran la TD sobre el tratamiento, promoviendo la participación de todos los miembros para expresar sus experiencias, preferencias y opiniones sobre la participación familiar en la TD clínicas para pacientes psiquiátricos.
Categorías de análisis
| Categorías previas | Categorías posteriores | Ejemplos de citas |
|---|---|---|
| Acompañamiento | Acceso | «Por el voz a voz o por la información que se da en la clínica» |
| Cuidado | «… No puedo sino observar, si veo que sube la ceja, si se pone agresivo y repite lo que uno dice de nuevo, entonces le digo “venga para acá, porque a usted le está pasando algo”, y ahí voy a hablar con el médico» | |
| Autonomía | «Ellos se van desubicando, desubicando y no saben cómo actuar» | |
| Barreras | «Nosotros también tenemos que estar acá y eso para nosotros no es fácil» | |
| Rasgos personales | «No todos los familiares participan, unos no podrán tener que pronto la misma disposición, la misma confianza, la misma sensibilidad, la misma relación…» | |
| Dependencia | «Ellos crean dependencia, alta, creo que todos nosotros hemos observado eso…» | |
| Educación | «… Deberían capacitar al familiar, al cuidador a esa persona más cercana a reconocer los síntomas, de cuándo está en crisis y que lo ayuden como a razonar y hacerle entrar en razón que le den herramientas para que ellos lo ayuden a uno a concientizarse de que uno acceda a venir a la clínica y qué hablar…» | |
| Equipo | «… Me gustaría discutir esas cosas con ustedes, entrar a la consulta, sí» | |
| Estigma | «… Todo el mundo genera la asociación psicólogo o psiquiatra con loco, y la familia no quiere aceptar y dice: “usted no tiene eso, usted por qué se va a…”» | |
| Grupos | «Sería buenísimo poder saber esas cosas, que haya grupos constantes para ir perdiendo el miedo y la vergüenza, todo eso que viven dentro de esos grupos… que tuvieran un acceso más amplio, más directo con uno, eso sería maravilloso» | |
| Incertidumbre | «La misma enfermedad no se dejaba ver, estaba mal, mal, mal y cuando le hicieron la valoración ya tuvimos una respuesta» | |
| Carga | «Hay momentos en que uno se siente agotado por el cuidado» | |
| Vigilancia | «… Familias que se quedan pegadas en el pasado, y eso me ha pasado con mi mamá porque su forma de ser y siempre son las discusiones con ella; en mi caso, mi familia se unía en enfermedad únicamente, y si no, cada uno por su parte…» | |
| Herramientas | Blogs | «Hasta dónde es sano estar frecuentando esos sitios informativos, porque se obsesiona con esos temas» |
| Búsqueda | «Estas enfermedades son diferentes a otros males, a una hernia… porque esto afecta a la mente, como dice la compañera, aprender a conocer qué actitudes que está presentando las personas que no son normales» | |
| Talleres | «Algo muy importante es que la información a veces se recibe mejor de otras personas y que los espacios pueden ser creativos, ser más vivenciales, intercambiar de acuerdo a la experiencia…» | |
| Guías | «Es muy larga, lo que pasa es que son documentos extensos» | |
| Impresos | «Pasa como con lo de la vacunación, están llenos de folletos y los botamos, pero a veces sí decimos “miércoles, si necesito esto para mis hijos”. Hay que llenar de información por todos los medios…» | |
| Información verbal | «Yo desde lo personal; lo que es virtual para mí no tiene ningún resultado» | |
| Medios | «La sección de salud de los programas de televisión y que empezaran a ampliar en una forma más activa tendría una dinámica o sería mucho más accesible a todos» | |
| Celulares | «Necesitan ayudas para aprender a reconocer los síntomas, para qué tenemos… todos tenemos smartphone y datos y el problema que usted tiene, se siente identificado…» | |
| Web | «… Decía la sintomatología… que hay síntomas de ansiedad, que a veces no pueden dormir, entonces empezamos a leer y dedujimos y nos sentamos y averiguamos de esa manera» | |
| Método | Tiempo | «Cuando el paciente no se toma la medicación» |
| Alfabetización en salud | «Yo cometí un error porque no sabía, no estaba enterada» | |
| Alfabetización numérica | «Pues es difícil manejar estadísticas y números» | |
| Prevención de recaídas | «Cuando se ha tenido depresión y después se siente inseguro y no puede decidir» | |
| Síntomas | Afecto | «Ya empezó a echarle sátiras, estuvo él herido, horrible, echando sátiras y ofendiendo la gente» |
| Físicos | «Ellos miren que no tiene la mirada perdida» | |
| Variabilidad | «La aparición de nuevos síntomas puede ser impredecible y uno no saber cómo actuar» | |
| Tratamiento | Adherencia | «Es más fácil cumplir el tratamiento de la medicación» |
| Decisión | «Por intuición» |
Es de anotar que, pese a que la convocatoria era únicamente para familiares, 4 pacientes estuvieron presentes durante las sesiones de los grupos focales; solo 1 de ellos expresó comentarios, que se omitieron en los análisis, por lo que no consideramos que sus intervenciones modificaran la participación de sus familiares.
Análisis de datosLos contenidos de audio de las sesiones fueron grabados y se tomaron notas para la transcripción textual en Windows Word®. Las frases de análisis de transcripción se codificaron y se agruparon por tema en categorías con características inductivas comunes (tabla 1).
El análisis de categorías inductivas se organizó para facilitar la búsqueda de un modelo o teoría surgidos de los datos, partiendo desde las frases transcritas hacia una conceptualización más general, mediante los siguientes pasos: selección de datos, descripción, relación entre variables, revisión de datos, conceptos generales y formulación de nuevas hipótesis, si las hubiera. Las transcripciones no fueron devueltas a los participantes para comentarios o correcciones.
A continuación se presenta el concepto general o la formulación de hipótesis de cada categoría deductiva; las transcripciones (en español) y los análisis previos están disponibles a solicitud de los autores.
ResultadosSe realizaron 3 sesiones de grupos focales en las que participaron en total 37 familiares adultos. Todos los participantes se identificaron como familiares de pacientes; no hubo otros cuidadores informales o profesionales. Las siguientes secciones están organizadas según las categorías deductivas finales utilizadas; se incluyen el concepto general o la formulación de hipótesis.
Surgieron 5 categorías deductivas iniciales (acompañamiento, herramientas, método, síntomas y tratamiento); luego, los nuevos códigos para temas específicos y excluyentes dieron como resultado 31 categorías finales, se presentan citas ilustrativas (tabla 1). Se ilustra cada categoría con transcripciones de frases incluidas en la categoría.
AcompañamientoEn esta categoría se exploran temas relacionados con el tipo de compañía que los miembros de la familia pueden o desean ofrecer a su pariente con enfermedad mental.
Descripción: las familias se sienten parte del cuidado del paciente y la TD se da por situaciones externas y de relación ineludibles, como el parentesco o el amor, no por una decisión explícita por ellos mismos. El cuidado en la enfermedad se valora de manera positiva, como prueba de amor y compromiso, pero los familiares reconocen las dificultades en el cuidado de los pacientes, como el tiempo, los límites y la protección personal. Los familiares utilizan diferentes formas de acceder a la información institucional, como charlas informales con otros familiares, pacientes y profesionales o sesiones clínicas individuales y grupales. Actuar como cuidador incluye tener conocimientos generales sobre la enfermedad y cuestiones específicas como el manejo reactivo y proactivo; los familiares reconocen el conocimiento y la información como herramientas adecuadas para el cuidado.
Relación entre variables: los miembros de la familia indican que deben hacer frente a diferentes barreras mientras actúan eficazmente como cuidadores; algunos de los aspectos relevantes mencionados incluyen la subjetividad en el proceso de TD, los prejuicios sobre la enfermedad mental y la falta de conocimiento, información específica e incertidumbre sobre el proceso de atención en curso.
Revisión de los datos: los familiares describen que sus roles frente a la enfermedad incluyen «mantener la calma» y «expresar esperanza cuando los síntomas están presentes», con vigilancia por la recaída. Indican que les resulta difícil cambiar estas estrategias y «dejar ir» a los pacientes cuando se logra el control de los síntomas. Los familiares también mencionan que el estigma de las enfermedades mentales, los psiquiatras y los hospitales de salud mental aumentan las dificultades en la TD; superar el estigma está vinculado al conocimiento y las experiencias personales. Los familiares expresan que la participación de la familia en grupos terapéuticos y de apoyo es deseable, pero opcional; encuentran obvias las ventajas de la participación grupal para apoyar a las familias, mejorar el conocimiento y superar el estigma, pero existen barreras institucionales y personales que pueden utilizar para acceder a ellas de manera adecuada.
Posibles explicaciones: la autonomía del paciente es considerada ideal por la mayoría de los miembros de la familia; presenciaron diversas alteraciones debido a la enfermedad mental; reconocen que los pacientes y sus familias deben afrontar el impacto en la TD, pero deben afrontar problemas adicionales tratando de no intervenir en la TD asistenciales. Las enfermedades mentales inciden en aspectos centrales de la identidad personal y las relaciones más allá del círculo familiar. El énfasis en la autonomía del paciente en el encuentro terapéutico puede socavar la participación de la familia en el proceso de atención y limitar la participación de los cuidadores en la TD terapéuticas. Las familias basaron sus acciones en el desconocimiento y la incertidumbre, como algo impuesto, pero al principio esperaban superar mágicamente la enfermedad, por lo que hay una búsqueda activa de información para brindar una atención eficaz.
Conceptualización más general: existe el temor de que el paciente dependa de los cuidadores. Tanto el paciente como el familiar que actúa como cuidador tienen dificultades para mantenerse alejados de esos «guiones familiares»27, incluso cuando se logra el conocimiento y el control sintomático, pero a veces las familias no pueden interpretar adecuadamente las solicitudes de apoyo y cómo recuperar la vinculación como era antes de la aparición de la enfermedad. Los familiares que actúan como cuidadores deben aprender no solo a reconocer los signos y síntomas, deben identificar las vulnerabilidades y el papel de las dificultades en la comunicación y las relaciones intrafamiliares para lograr la recuperación de su familiar enfermo.
Formulación tentativa de nuevas hipótesis: los familiares experimentan una carga ineludible cuando actúan como cuidadores, basada en el parentesco, el amor y el compromiso, partiendo del desconocimiento, el temor y la incertidumbre; pero les resulta difícil aceptar la enfermedad y actuar como familiares solidarios, y pospondrían la búsqueda de ayuda o no desarrollarían estrategias para prevenir el agotamiento.
HerramientasAluden a estrategias o instrumentos que ayudan en el proceso de decisión.
Descripción: una herramienta importante es tener información. Los encuentros terapéuticos son la fuente privilegiada de información para las familias. Sin embargo, la información del equipo de salud mental parece rígida y, a veces, no específica para los cuidadores. A pesar de la existencia de guías clínicas específicas en psiquiatría, no se han extendido a la ciudadanía y aún son desconocidas para la mayoría de las familias; quienes las conocen las consideran documentos largos, inaccesibles y de poca aplicabilidad al caso de su familiar. Los blogs se consideran herramientas de información débiles; los familiares que usan internet con frecuencia los usan a veces, y existen algunas barreras para esto, como ideas sobre posibles riesgos adictivos. El material escrito, como folletos o folletos institucionales, a pesar de su disponibilidad, no se valora como fuente de información; los familiares buscan material impreso (libros de autoayuda o artículos de divulgación científica) como material complementario a la información verbal que conduzca a la comprensión y la gestión de casos. Los programas de televisión son una fuente de información sobre enfermedades de salud mental, pero con una interacción limitada; los familiares valoran la información obtenida de la televisión como útil y de alto impacto; otros medios (periódicos o radio) tienen menor impacto como fuentes de información.
Relación entre variables: los familiares buscan información individualizada y accesible, teniendo en cuenta los puntos de vista de las familias y los pacientes. Existen algunas formas informales como el contacto con otros familiares enfermos mentales durante la atención de salud, o reuniones sociales que buscan los miembros de la familia. Los familiares buscan información complementaria de varias formas, pero existen muchos malentendidos y dificultades para acceder a información de buena calidad, personalizada y útil, enfocada al reconocimiento de síntomas, la detección precoz y el tratamiento de recaídas.
Revisión de datos: las familias tienen una alta valoración por las aplicaciones y herramientas basadas en la web, pero las utilizan poco; se consideran opciones útiles e interesantes, con alta disponibilidad, pero limitadas al uso de teléfonos inteligentes. Las familias consideran las películas como fuentes de educación creíbles, a pesar de la naturaleza ficticia de la mayoría de ellas. Tienen un alto impacto y recuerdo, por lo que el caso de las celebridades con enfermedades mentales se considera una buena forma de educar y aprender sobre las enfermedades mentales. Internet es una importante fuente de información sobre enfermedades mentales, las familias lo utilizan incluso antes de buscar atención profesional, y valoran criterios diagnósticos especiales y señales de alarma ante la enfermedad.
Posibles explicaciones: el recorrido que realizan los familiares que actúan como cuidadores es de búsqueda individual, con herramientas que incrementen la información o partan de la experiencia, pues están poco familiarizados con escalas, algoritmos y guías.
Conceptualización más general: si bien hay una alta valoración de la tecnología y de la evidencia científica como ayudas en la TD, existe un componente relacional vivencial que otorga credibilidad a pares y personas que experimentan situaciones similares para recoger la experiencia «de primera mano».
Formulación tentativa de nuevas hipótesis: los familiares deciden mayormente basados en la intuición, y respaldan sus decisiones con conocimiento adquirido por diversas fuentes; las más importantes, las experiencias propia y ajena de pares y profesionales.
Capacidad de decisiónEn esta categoría se incluyen temas relacionados con el modo de evaluar la información para la TD acerca del tratamiento.
Descripción: las mujeres tienen un papel claro en el cuidado de su familiar enfermo mental, tienen un conocimiento más cercano sobre los problemas de alfabetización en salud, lo que lleva a una actitud más abierta sobre las enfermedades mentales y las personas con enfermedades mentales; los hombres pueden ser marginados, tienden a tener actitudes más negativas debido a una falta específica de conocimiento.
Relación entre variables: se duda de las habilidades de interpretación de cifras, pese a la valoración de la evidencia en la mayoría de los participantes, donde priman los elementos subjetivos y relacionales en el momento de decidir.
Revisión de datos: A pesar de una actitud negativa generalizada hacia las estadísticas entre los participantes, algunas cifras sobre enfermedades fueron muy valoradas en el proceso de TD sobre opciones de tratamiento, particularmente cuando parecen cercanas al caso específico o se trata de suicidio. No hubo referencias a TDC con el equipo profesional.
Posibles explicaciones: los familiares no están familiarizados con la prevención de recaídas, por lo que el cuidado se centra en la intervención de crisis; hay dificultad para comprender las intervenciones familiares para prevenir crisis futuras. En la TD hospitalarias predomina el modelo paternalista.
Conceptualización más general: las familias respetan la autonomía del paciente a la hora de tomar decisiones e intentan limitar su acción ante situaciones de crisis, cuando el cumplimiento del tratamiento se ve afectado o hay evidencia de inseguridad del paciente sobre su capacidad de decisión; entonces las acciones de cuidado son más reactivas y posteriores.
Formulación tentativa de nuevas hipótesis: los familiares desconocen el uso de herramientas en la TD y necesitan más instrucción; actúan de manera reactiva y puede dificultárseles tener herramientas de TD para la prevención de recaídas.
DesenlacesEn esta categoría, las familias consideran diferentes signos y síntomas a la hora de decidir sobre el cuidado del enfermo mental.
Descripción: la agresión y la irritabilidad perturban las relaciones familiares. La ansiedad y la tristeza permiten que las familias intervengan como cuidadores, más por la observación del familiar que por la comunicación con el paciente.
Relación entre variables: los familiares buscan evidenciar signos, explicaciones causales, en un intento de comprender los cambios percibidos relacionándolos con experiencias propias, no necesariamente relacionadas con enfermedad mental.
Revisión de datos: se atribuye importancia a la expresión facial y la mirada y se califican el afecto (ansiedad, tristeza, irritabilidad) y los cambios en la conducta habitual.
Posibles explicaciones: ante la imposibilidad de acceder a las funciones mentales internas del paciente, las familias se apoyan en manifestaciones externas. Existe un componente preverbal en el reconocimiento de los cambios mentales en los pacientes que permite a las familias identificar en el rostro y los ojos algunos elementos no expresados verbalmente o atribuidos a situaciones externas. La enfermedad mental es difícil de delimitar y comprender para los pacientes y familiares que actúan como cuidadores. Existe la necesidad de diferentes modos y modelos para integrar y presentar la información para lograr la aceptabilidad.
Conceptualización más general: los familiares abordan empáticamente la vivencia del pariente con enfermedad mental, con importancia de la experiencia personal, dadas las dificultades del enfermo para expresar sus síntomas.
Formulación tentativa de nuevas hipótesis: los elementos relacionales subjetivos permiten a los familiares calificar empáticamente los signos observados en su pariente enfermo buscando explicaciones causales e intentando cuantificar los cambios para poder ejercer su rol de cuidado.
PreferenciasEn esta categoría se incluyen diferentes aspectos relacionados con las alternativas terapéuticas o modos de tratar la enfermedad.
Descripción: se hace énfasis en el tratamiento farmacológico, el cumplimiento de la toma de la medicación y la supervisión.
Relación entre variables: los familiares que actúan como cuidadores se imponen la tarea de vigilar y controlar el cumplimiento del tratamiento, aunque se involucran menos en aspectos del tratamiento no farmacológico.
Revisión de datos: en la muestra no hubo comentarios acerca de la psicoterapia como forma de tratamiento no farmacológico, pero sí de recomendaciones de ejercicio y dieta.
Posibles explicaciones: los familiares que actúan como cuidadores tienen un rol centrado en la supervisión, más que un rol más participativo con el paciente, en aspectos que pueden involucrarlos como modificaciones de hábitos, ejercicio o dieta. La interacción de los familiares con los profesionales en la clínica se centra en el rol del psiquiatra y del trabajador social, por lo que las recomendaciones sobre tratamiento farmacológico y rol de cuidado se enfatizan. Según los familiares que actúan como cuidadores, su rol está ligado al logro de algunas competencias basadas en el conocimiento, pero también hay una valoración de las decisiones intuitivas.
Conceptualización más general: el rol de cuidado ejercido por los familiares en el tratamiento farmacológico de los pacientes con trastorno mental grave que requieren atención hospitalaria puede estar reforzado por la institución médica que centra su actuación en el tratamiento farmacológico de las condiciones, lo cual lleva a los parientes a ejercer como cuidadores y verificadores del cumplimiento de las recomendaciones del equipo profesional.
Formulación tentativa de nuevas hipótesis: los familiares que actúan como cuidadores o acudientes tienen interacciones en la institución, que enfatiza en la necesidad de verificación del cumplimiento del tratamiento, lo que los sitúa en muchos casos como observadores externos y no se involucran en la modificación de hábitos y estilo de vida.
DiscusiónNuestros resultados muestran que los miembros de la familia que actúan como cuidadores de un enfermo mental parten de elementos subjetivos, de empatía, intuición y de relación para ejercer el cuidado, en muchos casos con desconocimiento, temor e incertidumbre, para lo cual aluden a elementos de experiencia y conocimiento previos, y les resulta difícil ejercer el rol de cuidado, ya sea por la naturaleza de la enfermedad mental, por la interpretación correcta de señales o por desconocer de qué modos pueden ayudar a su pariente enfermo. El conocimiento de elementos sistémicos28 y andragógicos se perfila central para abordajes psicoeducativos e involucrar a los familiares en el tratamiento29.
Los familiares desean participar en las decisiones clínicas de su familiar durante las fases aguda y de recaída de la enfermedad, buscan una relación que brinde mayores elementos de información y opinión por el psiquiatra sobre el tratamiento y la interpretación de los síntomas de sus familiares, tal como se ha encontrado en estudios previos30,31. La decisión del familiar de acompañar al paciente parte de ciertos síntomas y la evaluación informal del deterioro de la capacidad de decisión en su pariente enfermo, sin uso de herramientas que vuelvan objetiva esta evaluación, existe la percepción de falta de alfabetismo numérico que impide traducir los datos a una forma útil que ayude en la TD sobre el tratamiento.
Existen muchas barreras que dificultan a los familiares ejercer un rol de cuidado ante la enfermedad mental, tales como el temor a causar dependencia al cuidado, o la evaluación clara de cuándo intervenir y cuándo no hacerlo, lo que en algunos casos provoca mayor distanciamiento32.
De manera similar a los resultados de otros estudios, encontramos que la información es fundamental para que los miembros de la familia acepten intervenir en el cuidado de la persona con enfermedad mental30,33. Los familiares prefieren información obtenida de primera mano en la consulta clínica, pero puede resultar insuficiente para tomar decisiones más acertadas; los familiares también consultan otras fuentes, mediante encuentros informales, búsqueda de información en medios de comunicación e investigaciones en internet34,35. Acorde con los resultados de estudios previos, los miembros de la familia identifican muchas barreras que deben superar para obtener información clara, relevante y oportuna; estos incluyen la participación limitada de la familia en los encuentros médicos y la falta de conocimiento sobre la búsqueda y evaluación de información (alfabetización y alfabetización numérica en salud)36-38.
Las familias quieren información como clave para participar en la TD sobre el tratamiento del paciente, considerando la información no solo como la adquisición de datos, sino también su integración, recuperación, intercambio39 y uso posterior en decisiones críticas.
Las familias involucradas en el cuidado de su pariente con enfermedad mental toman decisiones sobre el tratamiento principalmente supervisando la toma de medicamentos y modificando el tratamiento farmacológico según valoraciones subjetivas40,41; las intervenciones no farmacológicas son más difíciles de supervisar, porque en ocasiones requieren modificaciones en la dieta, el ejercicio y el estilo de vida de los familiares que también actúan como cuidadores42,43.
Algunas familias tienen dificultades para entender las enfermedades mentales tal como se entienden las enfermedades no psiquiátricas44,45 e intentan encontrar pistas para el tratamiento adecuado provenientes de fuentes médicas y no médicas; algunos aspectos, como la prevención de recaídas46 y la evaluación de la capacidad de decisión, parecen particularmente difíciles de comprender y gestionar; ambas pueden determinar cuándo las familias se involucran en el tratamiento del paciente.
Nuestras familias asumen el cuidado como un deber ligado al parentesco y el amor, y quieren participar en el tratamiento, tal como se reporta en culturas orientales23,47; algunas familias muestran la dicotomía «cura frente a cuidado», y afirman que los profesionales deben curar a su paciente, mientras que brindar atención es su responsabilidad47.
Las familias de los enfermos mentales muestran similitudes con el concepto de cobertura descrito en otras enfermedades como el cáncer, al manejar algunos problemas personales que llevan a ser efectivos en las actividades de cuidado33; la participación de la familia en el cuidado de pacientes con cáncer avanzado se ha descrito como «bailar en un escalón», con diferentes pasos33. Las familias de personas con enfermedad mental pueden bailar ritmos diferentes, a veces en compañía del paciente; en otras, dejan que el paciente tome sus decisiones.
Nuestros resultados se alinean con la literatura que muestra que las familias con un miembro con una enfermedad mental buscan apoyo social principalmente dentro de la propia familia y de las consultas médicas48, los pacientes pueden buscar que sus familiares intervengan en el cuidado y tomen decisiones por ellos cuando su capacidad de decisión se vea comprometida14.
Fortalezas y limitacionesEste es el primer estudio que aborda las preferencias y opiniones sobre la TD de los familiares que ejercen como cuidadores de un pariente con enfermedad mental en Colombia. Los pacientes reciben tratamiento en clínica especializada en salud mental, lo puede considerarse un indicador de gravedad. No hubo abordaje de diagnóstico o condiciones que puedan modificar la TD de los familiares, como edad, sexo o parentesco. Los familiares que asistieron a los grupos no necesariamente cumplen los criterios para considerarlos cuidadores informales ni se descartó enfermedad mental en ellos; algunas frases indican una experiencia de primera persona o la identificación con su familiar enfermo. La presencia de algunos pacientes durante las sesiones de los grupos focales no era deseable pero fue inevitable y puede haber influido en la participación de los familiares.
Implicaciones para la práctica clínica y la investigaciónEs importante comprender las necesidades y cómo los familiares que cuidan a un paciente con enfermedad mental toman las decisiones sobre el tratamiento para mejorar su rol y sus competencias, a la par que se respeta la autonomía del paciente. Reconocer las preferencias y barreras para el uso adecuado de la información en las decisiones clínicas puede ayudar a mejorar el cuidado del enfermo. De otra parte, la comunicación centrada en la persona debe incluir a los familiares. En la cultura colombiana, los equipos de salud consideran cuidadores del enfermo a los miembros de la familia; esto puede causar conflictos con las decisiones de los pacientes, como cuando rechazan la hospitalización o solicitan el alta hospitalaria; además, los psiquiatras pueden hacer hincapié en la autonomía y el empoderamiento del paciente, más que en la participación de la familia en el proceso de atención. Determinar claramente las indicaciones para la TD sobre tratamiento con los familiares ayudará a mejorar el proceso del individuo evitando sobrecargas y conflictos.
ConclusionesLa muestra de familiares de personas con enfermedad mental que cuidan a su pariente evidencia su deseo de ser parte de la TD clínicas y resalta los elementos del vínculo, el deber, el amor y el compromiso; para ello, expresan necesidades no limitadas a la educación en salud. Las decisiones sobre la enfermedad mental son complejas por las manifestaciones clínicas, las barreras para comprender y evaluar la situación y el curso variable que pueden tener la enfermedad y las alteraciones del comportamiento y la capacidad de decidir del enfermo, que pueden presentarse en diversos momentos16,49,50; las familias pueden apoyar el proceso de TD clínicas cuando los síntomas afecten a la capacidad de decisión; existen dificultades en comprender los alcances y límites para intervenir en la TD y cuándo el paciente recupera la capacidad de decidir autónomamente.
El papel de los familiares en las decisiones en psiquiatría clínica puede ser ambiguo; a veces los profesionales los consideran parte de los procesos de decisión, otras los excluyen de este proceso; de otra parte, los familiares no se describen a sí mismos como cuidadores, consideran que el cuidado que brindan es intrínseco a la relación, evidencia de su parentesco y su amor.
Es fundamental para una atención eficaz de pacientes que requieren tratamiento hospitalario determinar cómo sus familiares pueden involucrarse efectivamente cuando se necesitara en el proceso de TD clínicas; podría darse un conflicto ético entre la autonomía del enfermo, que excluye de las decisiones a los familiares, y la beneficencia cuando el paciente tiene una capacidad decisoria limitada1,51.
En el caso de pacientes que requieren tratamiento hospitalario por psiquiatría, se debe considerar a las familias no solo receptoras de información, sino también actores en las decisiones concernientes a un familiar con enfermedad mental que requiera ayuda, lo cual los lleva a actuar como aliados o socios con el equipo de salud mental51–53.
Al momento no se evidencia que los familiares empleen herramientas adecuadas en la TD ni que haya un modelo de relación diferente del paternalista en el que las decisiones recaen en el profesional15,17; la participación de la familia en la TD clínicas debe considerar los cambios en el relacionamiento de los profesionales de la salud con los pacientes, quienes tienen un rol más activo en las decisiones concernientes a su tratamiento, a la vez que reconoce al individuo en sus relaciones como ser social, integrando a otros actores del proceso: paciente, médico, comités de ética y tribunales; este proceso debe reconocer también el interés del que no es paciente54.
Conflicto de interesesNinguno.
Al programa de Doctorado (PhD) en Epidemiología Clínica de la Facultad de Medicina de la Pontificia Universidad Javeriana, Bogotá, Colombia, al que está inscrito el doctor Ricardo de la Espriella como candidato a doctor.