Este trabajo propone el concepto de criterio apropiado en el tratamiento quirúrgico de las fracturas de platillos tibiales compuesto por 10 elementos. Dentro de estos se incluye el abordaje, la calidad de la reducción, la estabilidad de la fijación y el tiempo para la fijación, entre otros. El estudio busca correlacionar el puntaje de esta escala propuesta con la escala funcional descrita por Rasmussen.
Materiales y métodosEstudio tipo cohorte retrospectiva que incluye los pacientes con fracturas de platillos tibiales tratadas quirúrgicamente entre enero de 2013 y junio de 2017. Se registraron variables demográficas, las variables de interés para establecer el criterio apropiado y el resultado funcional con la escala de Rasmussen.
Resultados75 pacientes fueron incluidos, logrando seguimiento mínimo de 6 meses en 89% (n=67). La mediana para edad fue 39 años y el predominio masculino (56.7%). La etiología principal fue accidente de tránsito en moto (67%). En 78% se presentó compromiso de alguna columna posterior. El tratamiento fue apropiado en 61% de los casos, mientras 89% tuvieron resultado bueno o excelente en la escala de Rasmussen. La correlación fue lineal y estadísticamente significativa entre el criterio apropiado y la escala funcional de Rasmussen, correlación Pearson: 0.6279 (p<0.001).
DiscusiónEl concepto de criterio apropiado puede ser aplicado en la toma de decisiones y planeamiento quirúrgico de las fracturas de platillos tibiales. Sus buenos resultados se asocian con mejores resultados en la escala de Rasmussen y mayor satisfacción para el paciente.
Nivel de evidencia: II
This study presents the use of benchmark criteria for the surgical treatment of tibial plateau fractures. It has 10 elements, including: quality of fracture reduction, fixation stability, time elapsed to fixation, among others. The purpose of the study is to correlate the benchmark criteria used with Rasmussen's functional score system.
Materials and methodsA retrospective cohort study that included patients with a tibial plateau fracture that required surgical treatment between January 2013 and June 2017. Baseline characteristics, outcomes related with the benchmark criteria, and Rasmussen's score variables, were registered.
ResultsA total of 75 patients were included, with a 6-months minimum follow-up for 89% (n=67). The median age was 39 years old, and the majority (56.7%) were men. The first cause of fracture was motorcycle accident (67%). There was compromise of a posterior column in 78% of the cases. Treatment was considered appropriate in 61%, and 89% had a good/excellent result in Rasmussen's functional score. There was a significant linear correlation between the benchmark criteria and Rasmussen's score, with a Pearson correlation coefficient of 0.6279 (P<.001).
DiscussionBenchmarking criteria may be useful in the evaluation and planning of surgical treatment of tibial plateau fractures. They are associated with better functional results and satisfaction in the Rasmussen's score.
Level of evidence: II
El tratamiento de las fracturas de los platillos tibiales ha presentado cambios importantes en los últimos años1–2. Es frecuente que requieran manejo quirúrgico, en especial cuando hay compromiso de la superficie articular, separación o depresión de los fragmentos, y su tratamiento exige una planeación cuidadosa3. La tendencia en la clasificación para fracturas de platillos tibiales se concentra ahora en columnas, tres o cuatro. Para algunos autores son tres: anterolateral, anteromedial y posterior; para otros son cuatro: anterolateral, anteromedial, posteromedial y posterolateral. 4–6. Esta clasificación por columnas permite conocer mejor la fractura y planear los abordajes necesarios. Adicional a esto se debe escoger el material de osteosíntesis y definir la necesidad de injertos óseos. La escanografía es considerada hoy como un elemento fundamental para entender y planear adecuadamente el tratamiento de estas fracturas.
El patrón de una fractura de platillos tibiales depende de dos factores: la posición de la rodilla en el momento del trauma (flexión o extensión) y de la fuerza deformante (varo o valgo). Las fracturas que comprometen la columna anteromedial son en extensión y varo; la columna anterolateral en extensión y valgo; mientras que las fracturas de la columna posterior se presentan cuando la rodilla está en flexión o semiflexión.
La escanografía y la clasificación por columnas son una guía para escoger el abordaje quirúrgico. Los abordajes clásicos, medial y lateral, no siempre permiten reducción adecuada y fijación estable de los fragmentos de la columna posterior. En muchos casos se requiere más de un abordaje e incluir vías posteriores con el paciente en decúbito prono.
A pesar del amplio conocimiento que se tiene hoy en día sobre el tratamiento de estas fracturas, que incluyen guías clínicas y literatura médica, se siguen encontrando en la práctica clínica tratamientos con resultados radiológicos y clínicos no satisfactorios. En este trabajo se pretende evaluar el tratamiento quirúrgico de las fracturas de platillos tibiales que recibieron pacientes en una institución de alta complejidad con su resultado clínico y radiológico. Adicionalmente se han establecido diez parámetros para analizar el resultado obtenido, construyendo una escala que permita en cada caso concluir si el tratamiento fue apropiado, parcialmente apropiado o poco apropiado. Evaluaciones de este tipo se han realizado previamente para fracturas de cadera7. Se busca correlacionar el puntaje de la escala de criterio apropiado con el resultado en la escala funcional descrita por Rasmussen. 8 Finalmente, se cuantificará el porcentaje de compromiso de las columnas posteriores9–10.
Materiales y métodosSe realizó un estudio de tipo cohorte retrospectiva incluyendo pacientes que ingresaron a la institución y recibieron tratamiento quirúrgico por fractura de platillos tibiales durante el período comprendido entre enero de 2013 y junio de 2017. Los criterios de inclusión fueron: pacientes adultos, hombres y mujeres, mayores de 18 años, con fractura de los platillos tibiales, con radiografía y escanografía. Se excluyeron los pacientes con fracturas patológicas o que fueron operados antes de ingresar a la institución. Antes de iniciar el estudio se obtuvo aval por parte del comité de ética en investigación biomédica y el centro de investigaciones de la institución.
Se revisaron todas las historias clínicas y los estudios de imágenes diagnósticas de los pacientes incluidos. Se registraron los datos demográficos, la causa de la fractura, se clasificó cada fractura de acuerdo al número de columnas (medial, lateral, posteromedial y posterolateral) comprometidas, como se ilustra en la figura 1. Además, se registraron las variables de interés para establecer el criterio apropiado.
Los pacientes requerían un seguimiento mínimo de seis meses al cabo de los cuales se estableció consolidación de la fractura, retardo de consolidación o no unión. Además, presencia o no de infección, deformidad, necesidad o no de nueva intervención quirúrgica.
Escala Funcional de RasmussenTodos los pacientes fueron evaluados en la consulta o telefónicamente con la escala descrita por Rasmussen que valora cinco parámetros: dolor, marcha, extensión completa, movilidad articular y estabilidad8. De acuerdo al puntaje obtenido se consideran los resultados: excelente entre 27-30 puntos; bueno entre 20-26 puntos; regular entre 10-19 puntos; y malo menor a 10 puntos. La puntuación se establece así para cada dominio:
Dolor: ausencia de dolor (6 puntos), dolor ocasional (5 puntos), dolor en cierta posiciones (4 puntos), dolor en las tardes o después de actividad (2 puntos), dolor día y noche (0 puntos).
Marcha: normal para la edad (6 puntos), tolera caminar una hora: (4 puntos), camina 15 minutos (2 puntos), camina solo en casa (1 punto), no camina (0 puntos).
Extensión de la rodilla: completa (6 puntos), entre 0-10° (4 puntos), deformidad en flexión mayor de 10° (2 puntos).
Movilidad de rodilla: hasta 140° (6 puntos), hasta 120° (5 puntos), hasta 90° (4 puntos), hasta 60° (2 puntos), hasta 30° (1 punto), 0° (0 puntos).
Inestabilidad: estabilidad completa en extensión (6 puntos), inestabilidad en flexión de 20° (5 puntos), inestabilidad en extensión <10° (4 puntos), inestabilidad en extensión>10° (2 puntos).
Escala de Criterio ApropiadoPara establecer el criterio de tratamiento apropiado de la fractura se diseñó una escala analizando los siguientes criterios de manera ciega para cada caso por parte del autor senior de este estudio. Esto se pueden ver en la tabla 1.
Elementos de la escala de criterio apropiado para el tratamiento quirúrgico de las fracturas de platillos tibiales y puntos de acuerdo a su presencia
| Criterio | Descripción | Presente | Ausente | |
|---|---|---|---|---|
| 1 | Indicación de cirugía | Valorar que por las características de la fractura el tratamiento quirúrgico es la mejor opción | 1 punto | 0 |
| 2 | Cantidad de abordajes | Se utilizaron los abordajes necesarios para tratar la fractura de acuerdo al compromiso de las columnas | 1 punto | 0 |
| 3 | Abordaje adecuado | El abordaje utilizado es consecuente con la localización y desplazamiento de la fractura | 1 punto | 0 |
| 4 | Calidad de la reducción | Se consiguió adecuada congruencia articular, sin fragmentos desplazados o deprimidos | 1 punto | 0 |
| 5 | Estabilidad de la fijación | La fijación obtenida es estable y suficiente para el tipo de fractura | 1 punto | 0 |
| 6 | Injertos óseos | Se utilizaron en fracturas con?10mm de depresión | 1 punto | 0 |
| 7 | Tiempo para la cirugía | Fijación definitiva en las primeras 48 horas del evento traumático | 1 punto | 0 |
| 8 | Consolidación | Completa, clínica y radiológica, a los 6 meses | 1 punto | 0 |
| 9 | Infección | Infección en el postoperatorio | 0 | 1 punto |
| 10 | Reintervención | Reintervención en los primeros 6 meses | 0 | 1 punto |
Cada uno de estos criterios tiene un respuesta positiva o negativa. Según la respuesta, se asigna o no, un punto a cada criterio. Se considera tratamiento apropiado entre 8 y 10 puntos; parcialmente apropiado entre 5 y 7 puntos; y poco apropiado ≤ 4 puntos.
Análisis EstadísticoSe utilizó Stata 12.0 para el análisis de la información. Los datos se agruparon en porcentajes y promedios, utilizando medianas cuando no había normalidad en los resultados. Se consideraron valores de P menores a 0.05 como estadísticamente significativos. Las variables categóricas se presentan en proporciones y las comparaciones entre estas se hacen con chi cuadrado o prueba exacta de Fisher según el caso. Las variables continuas se expresan como media, mediana, promedios,±desviación estándar y rangos intercuartílicos y fueron analizadas con T de Student o Mann-Whitney test, según se cumplan o no los supuestos de normalidad. La correlación entre los resultados de la escala de Rasmussen y de la escala de criterio apropiado se hizo con la prueba de correlación de Pearson, para evaluar si había relación lineal entre ambas.
ResultadosDurante el período de tiempo del estudio se presentaron 82 pacientes con fracturas de los platillos tibiales, de los cuales 75 cumplieron los criterios de inclusión y fueron ingresados al estudio, consiguiendo el seguimiento mínimo de 6 meses en 89% de estos (n=67). Estos últimos fueron incluidos en el análisis. El tiempo de seguimiento promedio fue de 12 meses.
En la tabla 2 se pueden observar las características demográficas de la población donde la mediana de edad fue 39 años y la mayoría fueron hombres (57%). En 75% de los casos la fractura ocurrió en un accidente de tránsito, siendo 67% del global de las fracturas secundaria a accidente en moto. Solo en 12% se trató de una fractura abierta (n=8). En 31% se presentaron lesiones asociadas (n=21), siendo lo más frecuente la fractura en la extremidad contralateral (25%), seguido por fractura en la extremidad ipsilateral (13%) y el trauma de cráneo (9%).
Datos demográficos y características generales de los pacientes incluidos
| Características basales de los pacientes incluidos n=67 | |
|---|---|
| Edad, mediana (RIC) | 39 (28-46) |
| Género masculino, n (%) | 38 (56.7) |
| Días desde el accidente hasta la cirugía, mediana (RIC) | 1 (1-3) |
| Mecanismo, n (%) | |
| Accidente Deportivo | 3 (4,8) |
| Accidente tránsito bicicleta | 3 (4,5) |
| Accidente tránsito moto | 45 (67,2) |
| Accidente tránsito peatón | 2 (3) |
| Caída altura | 8 (11,9) |
| Caída bicicleta | 1 (1,5) |
| Caída simple | 5 (7,5) |
| Tipo de fractura, n (%) | |
| Cerrada | 59 (88,1) |
| Abierta GI | 3 (4,5) |
| Abierta GII | 2 (3) |
| Abierta GIII | 3 (4,5) |
| Lateralidad, n (%) | |
| Bilateral | 3 (4,5) |
| Derecho | 27 (40,3) |
| Izquierdo | 35 (52,2) |
| Sin dato | 2 (3) |
| Lesiones asociadas, n (%) | 21 (31,3) |
| Lesiones asociadas por región, n (%) | |
| Tórax | 5 (7,5) |
| Cráneo | 6 (9) |
| Abdomen | 4 (6) |
| Pelvis | 2 (3) |
| Misma extremidad | 9 (13,4) |
| Otra extremidad | 17 (25,4) |
| Número de columnas afectadas, n (%) | |
| 1 | 17 (25,4) |
| 2 | 30 (44,8) |
| 3 | 18 (26,9) |
| 4 | 1 (1,5) |
| Sin dato | 1 (1,5) |
| Compromiso por columna, n (%) | |
| Lateral | 39 (58,2) |
| Medial | 34 (50,8) |
| Posteromedial | 29 (43,3) |
| Posterolateral | 30 (44,8) |
| Lesión neurológica / vascular, n (%) | 2 (3) |
| Mortalidad, n (%) | 2 (3) |
En 75% de los casos se presentó fractura en 2 o más columnas, con compromiso de alguna columna posterior en 78% de los pacientes (n=52). Todos los pacientes recibieron tratamiento quirúrgico con reducción abierta y osteosíntesis con una o dos placas, la cirugía se realizó en los primeros cuatros días del evento traumático en todos los pacientes (1-4). En 29 pacientes (43%) se colocaron injertos óseos autólogos por las características de la fractura.
Como se puede ver en la tabla 3, en la mayoría sólo se utilizó un abordaje (61%), siendo el más frecuente el anterolateral, usado en 69% de los pacientes. En 63 pacientes (94%) se utilizó al menos una placa en la fijación de la fractura. En 20 pacientes (30%) se utilizaron dos o más placas en la osteosíntesis definitiva.
Abordajes, categorías de tratamiento apropiado y resultados funcionales en la escala de Rasmussen
| Variables Desenlace del Estudio | n (%) |
|---|---|
| Escala de tratamiento apropiado | |
| Apropiado | 41 (61,2) |
| Parcialmente apropiado | 23 (34,3) |
| Poco apropiado | 3 (4,5) |
| Número de abordajes | |
| 1 | 41 (61,2) |
| 2 | 26 (38,8) |
| Abordajes | |
| Anterolateral | 46 (68,7) |
| Anterior | 2 (3) |
| Medial | 16 (23,9) |
| Posterior | 4 (6) |
| Posteromedial | 16 (23,9) |
| Posterolateral | 8 (11,9) |
| Seguimiento en meses, media (rango) | 12 (7-15) |
| Consolidación | 62 (92,5) |
| Infección | 6 (9) |
| Deformidad | 5 (7,5) |
| Escala Rasmussen | |
| Excelente | 23 (34,3) |
| Bueno | 37 (55,2) |
| Regular | 5 (7,5) |
| Malo | 1 (1,5) |
Referente a los criterios de tratamiento apropiado de la fractura se encontró en 41 pacientes (61%) un tratamiento apropiado, en 23 pacientes (34%) parcialmente apropiado y en 3 pacientes (5%) poco apropiado. Los resultados de acuerdo a la escala funcional de Rasmussen mostraron resultado excelente en 23 casos (34.3%), buenos en 37 casos (55.2%), regular en 5 casos (7.5%) y malo en 2 casos (3%). El promedio de Rasmussen fue de 26 puntos (24-26), dentro de la categoría de bueno.
A los seis meses del tratamiento se encontró consolidación clínica y radiológica en 93% de los casos (n=62). Hubo mortalidad en 3% (n=2), en todos los casos relacionado con las lesiones asociadas. Seis pacientes, que habían presentado fracturas abiertas, tuvieron infección posoperatoria (9%) que requirió lavado y desbridamiento sin necesidad de retirar el material de osteosíntesis. En 5 casos se diagnosticó deformidad con la consolidación final de la fractura (7.5%).
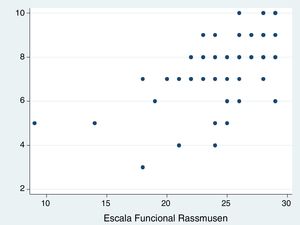
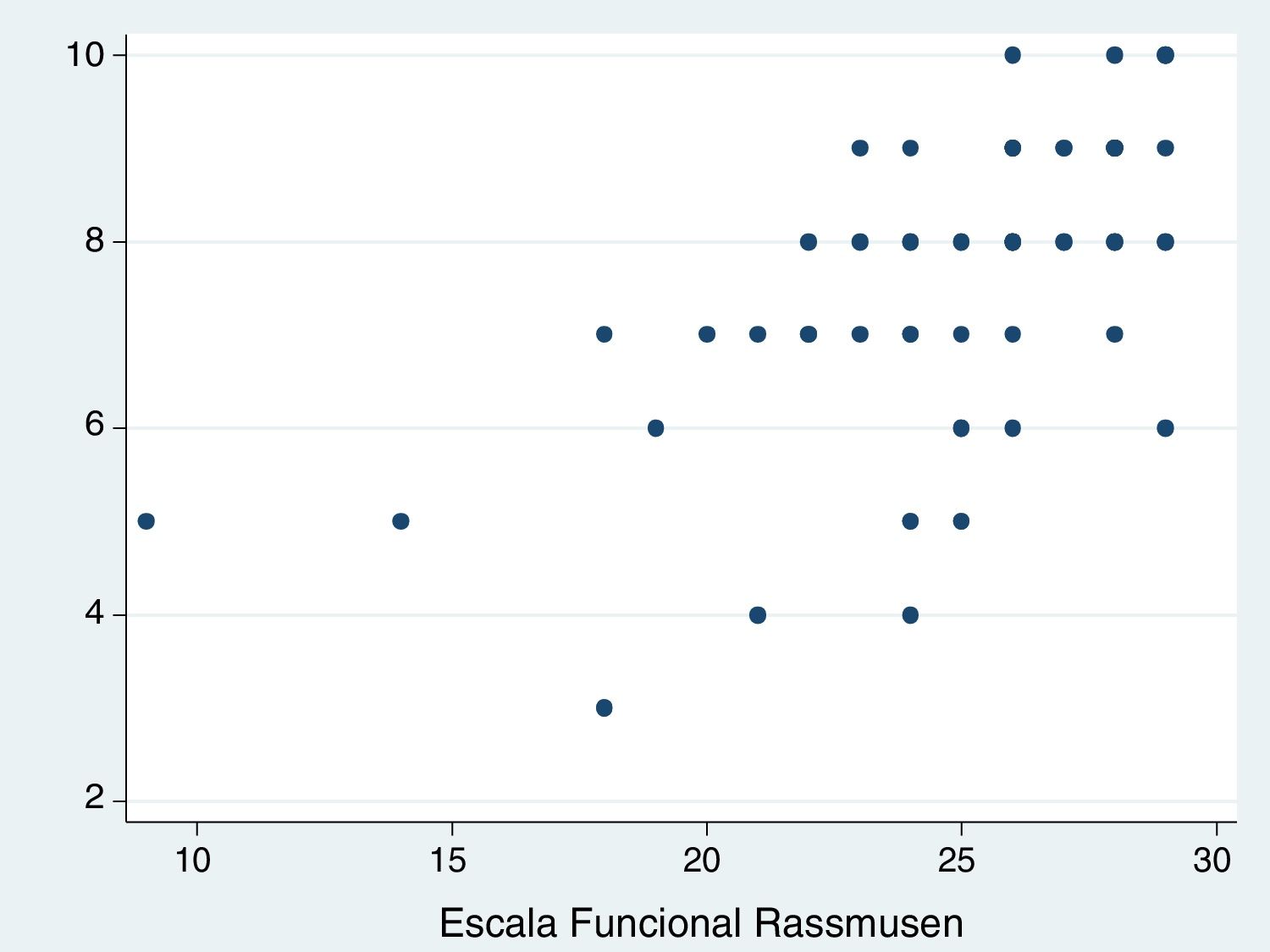
Con la correlación de Pearson entre la escala de tratamiento apropiado y la Escala Funcional Rasmussen, se obtuvo un coeficiente de correlación de 0.6279 (p<0.001), como se presenta en la figura 2. Evidenciando una relación lineal entre ambas escalas para el tratamiento apropiado y lo que el paciente expermienta como buena función.
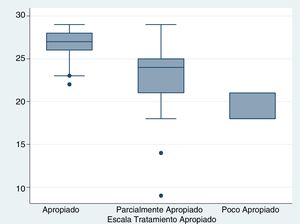
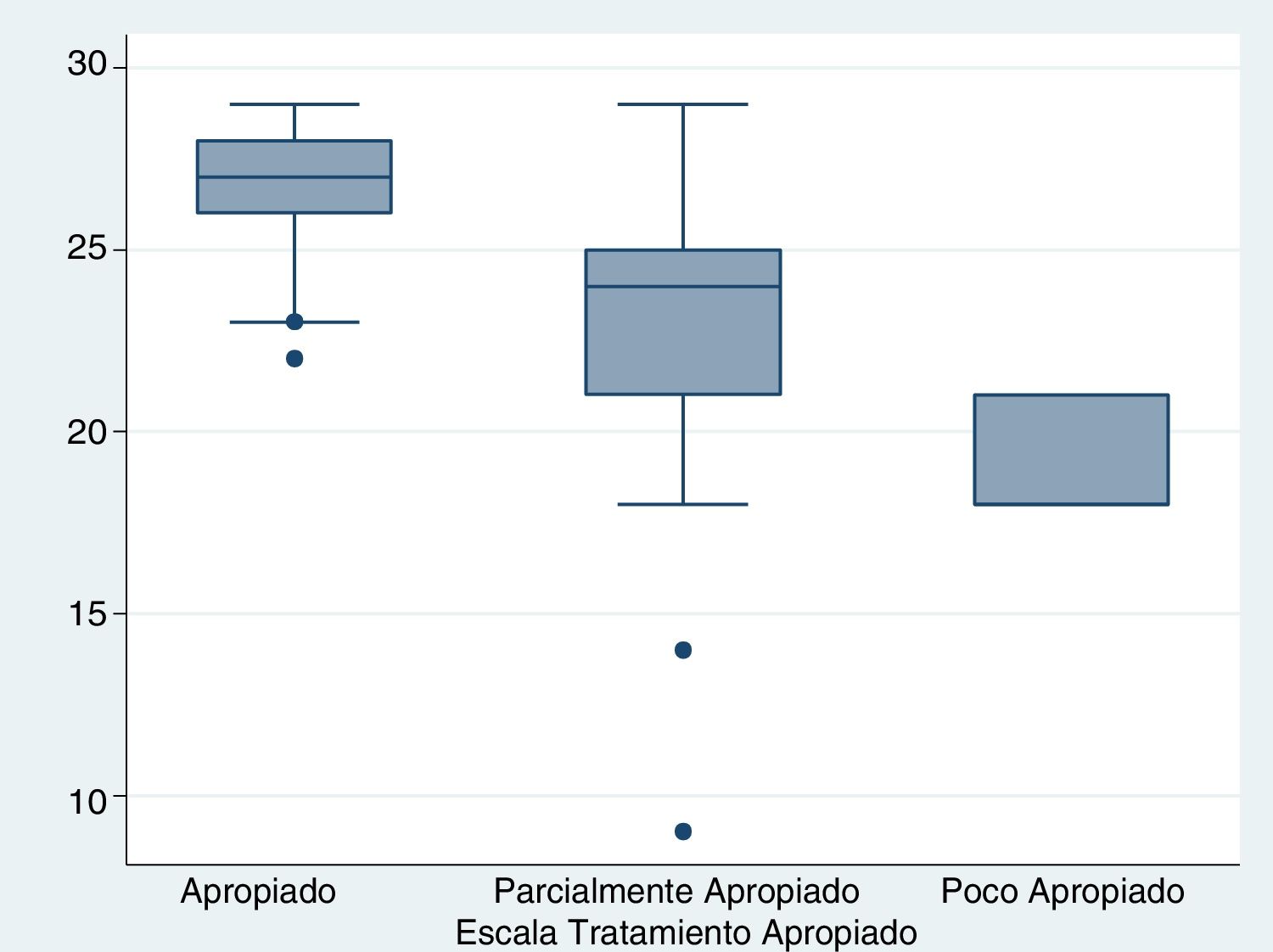
En la figura 3 se visualiza la agrupación por categorías para los pacientes con la escala de tratamiento apropiado en relación al puntaje de Rasmussen. Se encontró una media para apropiado de 27 puntos (26-28), parcialmente apropiado de 24 puntos (21-25) y poco apropiado de 18 puntos (18-21). Con una diferencia estadísticamente significativa entre grupos (p=0.0001).
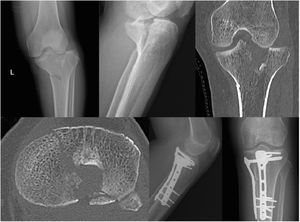
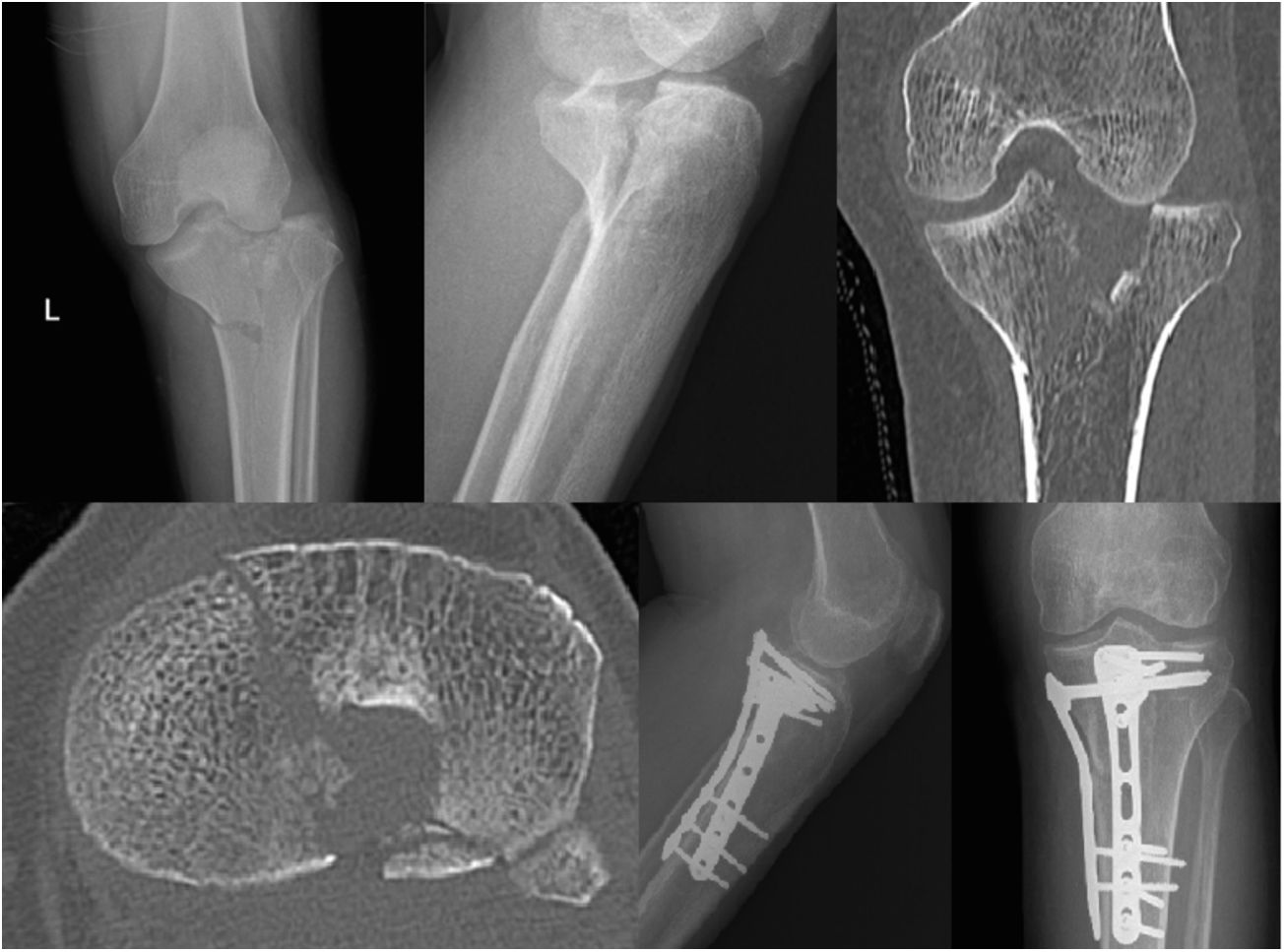
En total, 60 pacientes presentaron un valor en la escala Rasmussen mayor o igual a 20, en las categorias de bueno y excelente resultado funcional. Para este subgrupo, se compararon 2 variables de la escala de tratamiento apropiado que se consideran críticas para evaluar su efecto individual en la correlación con Rasmussen. Estas variables fueron calidad de la reducción y estabilidad de la fijación. Para calidad de la reducción, un total de 45 pacientes tuvieron buena calidad de la reducción con mediana de Rasmussen de 26 puntos (25-28), comparado con los que no tuvieron buena calidad de reducción que tuvieron mediana de 24 puntos (22-25) y una diferencia estadisticamente significativa entre ambos puntajes (p=0.0012). Respecto a fijación estable, 49 pacientes presentaron resultado favorable con mediana de 26 puntos (25-28), comparado con la mediana del grupo que no se consideró con fijación estable de 25 puntos (24-26), diferencia que no fue estadísticamente significativa (p=0.06). En la figura 4 se presenta uno de los casos del estudio.
DiscusionLos resultados de este estudio evidencian que los diez parámetros que componen la escala de criterio apropiado, permiten establecer una guía para el tratamiento de las fracturas de platillos tibiales que tiene una relación lineal con la mejoría en la escala funcional de los pacientes. En general, los resultados que se obtuvieron fueron en su mayoría excelentes y buenos. En la medida que el tratamiento fue más apropiado, su función y calidad de vida fue mayor.
La clasificación de las fracturas por columnas es una guía importante para escoger el abordaje quirúrgico. Los abordajes clásicos medial y lateral no permiten reducción adecuada y fijación estable de los fragmentos de la columna posterior. Ha sido la escanografía en sus tres cortes: axial, coronal y sagital, sumado a las reconstrucciones tridimensionales, lo que permite identificar mejor la fractura para su tratamiento. Es importante dividir la columna posterior en dos grupos medial y lateral porque los patrones de fractura son diferentes, en la mayoría de los casos cuando hay fractura compleja de la columna posteromedial y posterolateral es muy traumático realizar un solo abordaje para reducir y fijar adecuadamente estas fracturas. Desde el punto de vista anatómico la parte posterior del extremo proximal de la tibia tiene dos caras, en planos diferentes, lo que sumado a la presencia de las estructuras vasculares y nerviosas dificulta y aumenta el riesgo de realizar un solo abordaje posterior para la reducción y fijación cuando están comprometidas las dos columnas posteriores11–13.
Determinar el mapa de la fractura de los platillos tibiales por columnas es necesario, pero también es importante determinar el número de fragmentos, su separación, depresión y desplazamiento en todos los planos para poder realizar un planeamiento adecuado del tratamiento14–16. En 50 pacientes de nuestro estudio estaban comprometidas dos o más columnas, pero en 41 pacientes se utilizó un solo abordaje, debido a que las fracturas mediales con un compromiso importante de la columna posterior y medial se pueden reducir y fijar con una placa posterior y otra medial si es necesario con un solo abordaje medial17.
En 30 casos (45%) se diagnosticó compromiso de la columna posterolateral pero solo en 8 casos (12%) se realizó un abordaje posterolateral. Esta es una de las motivaciones para realizar este estudio y entender la importancia de un criterio apropiado en el tratamiento de las fracturas de platillos tibiales. El abordaje posterolateral es el más exigente en el tratamiento de las fracturas de los platillos tibiales por la masa muscular de los gastronemios y las estructuras vasculares y nerviosas que deben disecarse y respetarse. Es el menos familiar a la mayoría de los cirujanos ortopedistas y esto explica porque no se utiliza cuando en algunos casos está indicado18,19.
Existen en la literatura médica guías que recomiendan el tratamiento de cada una de las fracturas, especialmente las de platillos tibiales. En los últimos años, las publicaciones han sido numerosas en este campo, con discusiones sobre diferentes tópicos como: el tipo de clasificación según la morfología o columnas comprometidas, cuántos abordajes y dónde realizarlos, el concepto de reconstruir todas las columnas en 360°, el papel de la artroscopia para valorar y tratar lesiones asociadas de meniscos y/o ligamentos20–22.
El analizar el tratamiento de las fracturas de platillos tibiales con los criterios de juicio apropiado, donde hemos establecido diez parámetros, nos permite analizar desde el punto de vista de una auditoría interna la calidad de tratamiento que estamos realizando para este tipo de fracturas siguiendo las recomendaciones de la literatura médica actual o mejor de acuerdo a la medicina basada en la evidencia. Con esas recomendaciones se construyeron estos diez parámetros. Es muy interesante observar en los resultados la correlación lineal que hay entre un mejor resultado en la escala de tratamiento apropiado y la escala funcional de Rasmussen. Esto se traduce en la clínica en que en la medida que nos podamos apegar más a los criterios de tratamiento apropiado, el resultado funcional será mejor para nuestros pacientes.
Es una limitación que el estudio que no cuente con seguimiento a más largo plazo. Los resultados de las fracturas de platillos tibiales a mediano plazo podrían tener algunas diferencias con los resultados a largo plazo. Esto podría generar un beneficio para los buenos resultados. Sin embargo, la correlación lineal de los resultados de criterio apropiado con la escala funcional no se limitó a los buenos resultados, sino que también se dio en los resultados regulares y malos.
En conclusión, los elementos de criterios apropiado en el tratamiento de las fracturas de platillos tibiales son una herramienta valiosa, que pueden ayudar a mejorar los resultados clínicos, radiológicos y funcionales de nuestros pacientes.
Fuentes de FinanciaciónEste estudio no recibió financiamiento.
Conflicto de InterésNo hay conflictos de interés que reportar.




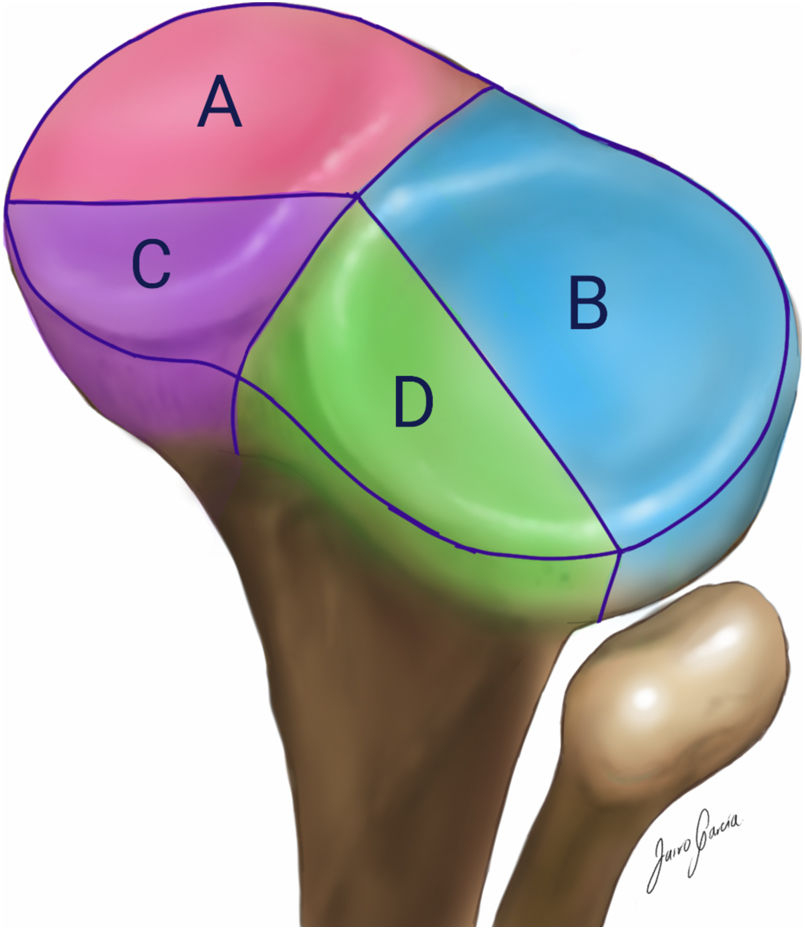



![Dibujo con la clasificación por columnas de los platillos tibiales. Se dividen en cuatro columnas: A: anteromedial, B: posterolateral, C: posteromedial y D: posterolateral. [4]. Dibujo con la clasificación por columnas de los platillos tibiales. Se dividen en cuatro columnas: A: anteromedial, B: posterolateral, C: posteromedial y D: posterolateral. [4].](https://static.elsevier.es/multimedia/01208845/0000003400000003/v1_202011170739/S0120884520300766/v1_202011170739/es/main.assets/thumbnail/gr1.jpeg?xkr=ue/ImdikoIMrsJoerZ+w96p5LBcBpyJTqfwgorxm+Ow=)