Las biopsias percutáneas tienen la ventaja de ser rentables, disminuyen la morbilidad y además proporcionan un diagnóstico más rápido de la enfermedad. El propósito de este artículo es determinar cuáles son la frecuencia y los factores de riesgo que se asocian con la conversión de biopsia percutánea en biopsia abierta para el diagnóstico histopatológico.
Materiales y métodosSe realizó un estudio descriptivo retrospectivo de una serie de casos de 152 pacientes intervenidos con realización de biopsia percutánea en un período de 5 años.
ResultadosSe evaluaron 152 casos de biopsia por vía percutánea. El 54% de los casos fueron mujeres, la mayoría de biopsias fue de fémur o cadera (47,4%); con diagnóstico maligno (35,5%), y el 9,2% requirió conversión a biopsia abierta, sin diferencias significativas entre las variables por sexo. La media de edad de los casos fue 41,6 años en mujeres y 40,1 años en hombres; no se encontraron diferencias significativas por sexo (p = 0,678). El tipo de tumor más frecuentemente reportado en la patología fue el tumor de células gigantes (22,37%), seguido del tumor productor de cartílago (13,82%); no se apreciaron diferencias significativas respecto a la realización del test de inmunoperoxidasa entre los tipos de tumor.
DiscusiónLa biopsia percutánea mostró ser una técnica adecuada y confiable con bajo riesgo de conversión a biopsia abierta.
Nivel de evidencia clínicaNivel IV.
Pecutaneous biopsies have the advantage of being cost-effective, lower morbidity, and provide a more rapid diagnosis of the disease. The purpose of this article is to determine the frequency and risk factors for the conversion of percutaneous to open biopsy for histopathologic diagnosis.
MethodsThis is a retrospective descriptive case-series of 152 patients who underwent percutaneous biopsy over a period of 5 years.
Results152 cases of percutaneous biopsy were evaluated, 54% were performed on females. Most biopsies were done on femur or hip (47.4%); 35.5% of biopsies were diagnostic of malignancy; 9.2% of percutaneous biopsies were converted to open biopsies, without significant difference between genders. Average age was 41.6 in females and 40.1 years in males, and no significant differences were found in sexes (p = 0.678) The most frequent tumors reported were giant cell tumor (22.37%), cartilage-producing tumors (13.82%); no significant differences were found in immunoperoxidase testing between the types of tumor.
DiscussionPercutaneous biopsy was found to be technically adequate and reliable with low risk for conversion to open biopsy.
Level of evidenceIV.
El estudio de las neoplasias óseas integra tres áreas médicas: ortopedia, radiología y patología. El ortopedista inicia el estudio con una historia clínica y un examen físico completos donde se genera una primera impresión diagnóstica. Posteriormente complementa su investigación con estudios de imágenes de radiología convencional y especializada (radiografía, tomografía contrastada y resonancia nuclear magnética), lo cual permite la clasificación de las lesiones, definir su localización, las características al contraste que orienten hacia el tipo de tumor y el nivel de compromiso de los tejidos; por último, según los hallazgos, se procede a la realización de una biopsia.
La biopsia permite obtener una muestra de los tejidos musculoesqueléticos que determinan la naturaleza de la lesión para identificar lesiones malignas o benignas, lo cual orienta la conducta terapéutica definitiva (fig. 1)1.
Se utilizan dos vías en la realización de la biopsia: abierta (excisional o incisional) y percutánea (o por punción). Esta última puede realizarse mediante aguja gruesa, ya sea con Tru-Cut® o agujas de hueso de tipo core que extraen un cilindro. La biopsia de aguja fina, también denominada BACAF, se utiliza con mucha frecuencia para carcinomas, pero en lesiones musculoesqueléticas no es lo recomendado porque sólo permite el análisis celular sin estroma.
La decisión del tipo de biopsia de dependerá de la localización de la lesión, del diagnóstico diferencial y de la experiencia del patólogo (figs. 2 y 3)2.
Al comparar ambos procedimientos, la biopsia abierta permite obtener mayor cantidad de tejido, con mayor confiabilidad y precisión. Sin embargo, es un procedimiento más costoso, se debe realizar en salas de cirugía con anestesiólogo, presenta mayor riesgo de fractura, de compromiso de tejidos periféricos y complicaciones en la herida, como infecciones, seromas, hematomas, dehiscencia de la herida o contaminación del tumor3,4.
La biopsia percutánea es un procedimiento mínimamente invasivo, se puede realizar en una sala de procedimientos, a menor coste, presenta menor morbilidad con menor riesgo de complicaciones y permite la obtención de una adecuada cantidad de tejido para establecer el diagnóstico. Sin embargo, requiere un patólogo con experiencia5.
Las biopsias percutáneas son ampliamente usadas en las etapas intermedias y finales del diagnóstico de lesiones musculoesqueléticas y han demostrado una precisión diagnóstica entre el 68 y el 96%6,7. Existen casos donde el tejido del espécimen puede ser insuficiente y requieren repetir la biopsia o cambiar a una técnica de biopsia abierta.
El Servicio de Ortopedia en varias ocasiones ha tenido la necesidad de repetición de biopsia y/o conversión a biopsia abierta. Por lo tanto, es apropiado llevar a cabo este estudio para identificar características generales de los hallazgos histopatológicos en biopsias percutáneas, así como explorar factores de riesgo para la conversión de una biopsia percutánea a abierta y corregir los problemas que llevan a incrementar la morbilidad de los pacientes y los costes de la operación.
Materiales y métodosEste trabajo es un estudio observacional, descriptivo-retrospectivo, de tipo serie de casos, en que se incluyó un total de 152 pacientes intervenidos con realización de biopsia percutánea en un período de 5 años.
Se realizó una búsqueda en la base de datos de la clínica teniendo en cuenta que fueran pacientes de ortopedia oncológica a quienes se les realizó biopsia percutánea dentro de este período de tiempo. Posteriormente se buscaron los reportes histopatológicos de patología y se analizó qué pacientes tuvieron la necesidad de repetición de biopsia y/o conversión a biopsia abierta debido a insuficiencia de la muestra o no conclusión histopatológica.
Los datos fueron registrados en una matriz de datos apilados, en una hoja de cálculo de Microsoft Excel donde se validaron los campos en el momento de su ingreso (con formato de validación de columnas). Posteriormente se exportaron para su análisis al software estadístico SPSS versión 22.0; en caso de no contarse con información en alguno de los datos, éste se dejó en blanco y se asumió en el análisis como dato perdido.
El estudio fue autorizado por el comité de ética institucional, cumpliendo así con lo establecido en las normas técnicas, científicas y administrativas para investigación en salud incluidas en la resolución 8430 de 1.993 del Ministerio de Salud de la República de Colombia.
Se presentaron las variables cualitativas con frecuencias absolutas y relativas, las variables cuantitativas con medidas de tendencia central y dispersión. Se realizaron análisis exploratorios (post hoc) de contrastes para muestras independientes entre la frecuencia de conversión a biopsia abierta y la edad mediante pruebas de la t de Student para muestras independientes. Se construyeron tablas cruzadas por sexo, diagnóstico histopatológico y localización de la biopsia mediante el test de chi cuadrado para muestras independientes, lo anterior para un nivel definido de significación estadística del 95%.
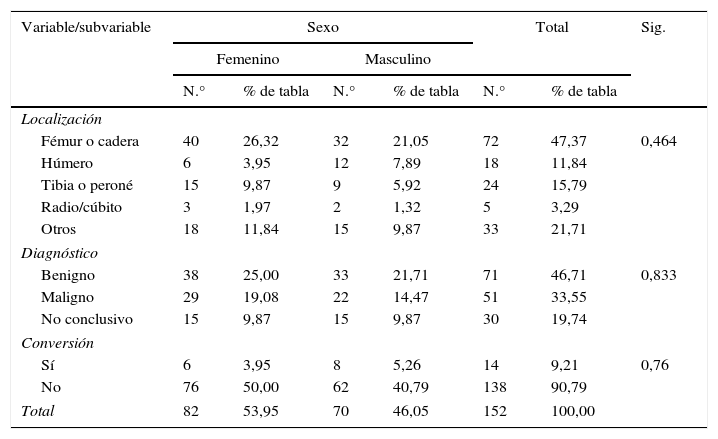
ResultadosSe evaluaron 152 casos de biopsia ósea por vía percutánea. El sexo femenino aportó el 54% de los casos. La mayoría de las biopsias fueron de fémur o cadera (47,4%), con diagnóstico maligno (33,5%).
Entre las biopsias realizadas, el 9,2% requirió conversión a biopsia abierta, sin diferencias significativas entre las variables por sexo (tabla 1).
Características generales
| Variable/subvariable | Sexo | Total | Sig. | ||||
|---|---|---|---|---|---|---|---|
| Femenino | Masculino | ||||||
| N.° | % de tabla | N.° | % de tabla | N.° | % de tabla | ||
| Localización | |||||||
| Fémur o cadera | 40 | 26,32 | 32 | 21,05 | 72 | 47,37 | 0,464 |
| Húmero | 6 | 3,95 | 12 | 7,89 | 18 | 11,84 | |
| Tibia o peroné | 15 | 9,87 | 9 | 5,92 | 24 | 15,79 | |
| Radio/cúbito | 3 | 1,97 | 2 | 1,32 | 5 | 3,29 | |
| Otros | 18 | 11,84 | 15 | 9,87 | 33 | 21,71 | |
| Diagnóstico | |||||||
| Benigno | 38 | 25,00 | 33 | 21,71 | 71 | 46,71 | 0,833 |
| Maligno | 29 | 19,08 | 22 | 14,47 | 51 | 33,55 | |
| No conclusivo | 15 | 9,87 | 15 | 9,87 | 30 | 19,74 | |
| Conversión | |||||||
| Sí | 6 | 3,95 | 8 | 5,26 | 14 | 9,21 | 0,76 |
| No | 76 | 50,00 | 62 | 40,79 | 138 | 90,79 | |
| Total | 82 | 53,95 | 70 | 46,05 | 152 | 100,00 | |
La exploración de la asociación en tablas cruzadas del hallazgo histopatológico y la necesidad de conversión a biopsia abierta para el diagnóstico sugirieron el diagnóstico de tumor de células gigantes como factor de riesgo para la conversión de la biopsia percutánea a biopsia abierta.
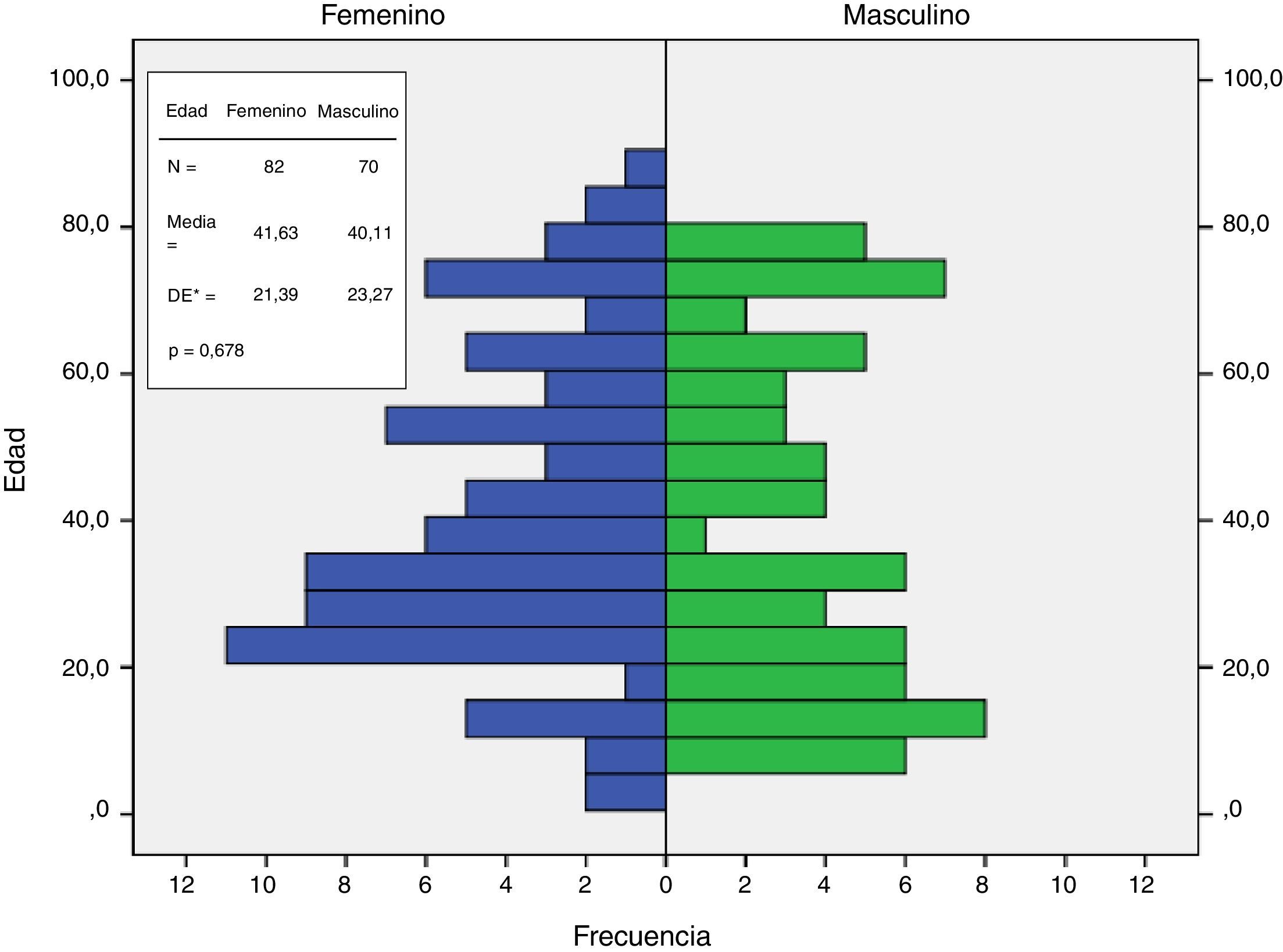
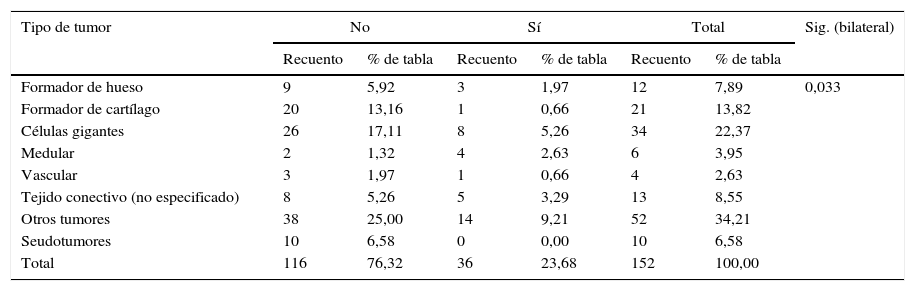
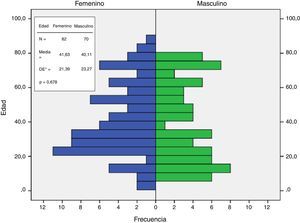
La media de edad de los casos evaluados fue 41,6 años (+/–21,39 años) en mujeres y 40,1 años (+/–23,27 años) en hombres; no se encontraron diferencias significativas por sexo (p = 0,678; fig. 4). No se apreciaron diferencias significativas respecto a la realización del test de inmunoperoxidasa (p = 0,033; tabla 2).
Tipo de tumor reportado y frecuencia de realización de inmunoperoxidasa
| Tipo de tumor | No | Sí | Total | Sig. (bilateral) | |||
|---|---|---|---|---|---|---|---|
| Recuento | % de tabla | Recuento | % de tabla | Recuento | % de tabla | ||
| Formador de hueso | 9 | 5,92 | 3 | 1,97 | 12 | 7,89 | 0,033 |
| Formador de cartílago | 20 | 13,16 | 1 | 0,66 | 21 | 13,82 | |
| Células gigantes | 26 | 17,11 | 8 | 5,26 | 34 | 22,37 | |
| Medular | 2 | 1,32 | 4 | 2,63 | 6 | 3,95 | |
| Vascular | 3 | 1,97 | 1 | 0,66 | 4 | 2,63 | |
| Tejido conectivo (no especificado) | 8 | 5,26 | 5 | 3,29 | 13 | 8,55 | |
| Otros tumores | 38 | 25,00 | 14 | 9,21 | 52 | 34,21 | |
| Seudotumores | 10 | 6,58 | 0 | 0,00 | 10 | 6,58 | |
| Total | 116 | 76,32 | 36 | 23,68 | 152 | 100,00 | |
El estadístico de chi cuadrado es significativo en el nivel 0,05.
El tipo de tumor más frecuentemente reportado en la patología fue el tumor de células gigantes (22,37%; tabla 3).
Hallazgos histopatológicos en las biopsias
| Histopatología | N.° | % |
|---|---|---|
| Tumores de células gigantes | 34 | 22,40 |
| Otro tumor mal diferenciado | 14 | 9,20 |
| Quiste aneurismático | 10 | 6,60 |
| Metástasis | 10 | 6,60 |
| Condrosarcoma | 10 | 6,60 |
| Osteosarcoma | 10 | 6,60 |
| Reporte normal | 9 | 5,90 |
| Encondroma u osteocondroma | 8 | 5,28 |
| Sarcoma fusocelular atípico | 7 | 4,60 |
| Sarcoma de Ewing | 5 | 3,30 |
| Fibroma | 4 | 2,60 |
| Sarcoma sinovial | 4 | 2,60 |
| Mieloma múltiple | 4 | 2,60 |
| Infección | 3 | 2,00 |
| Linfomas de Hodgkin/no Hodgkin | 2 | 1,30 |
| Condroma | 2 | 1,30 |
| Liposarcoma mixoide | 2 | 1,30 |
| Hemangioma | 2 | 1,30 |
| Tumor neuroectodérmico | 2 | 1,30 |
| Displasia fibrosa | 2 | 1,30 |
| Linfangioma | 2 | 1,30 |
| Hematolinfoide | 1 | 0,70 |
| Osteoma osteoide | 1 | 0,70 |
| Tumores de células de Langerhans | 1 | 0,70 |
| Condroblastoma | 1 | 0,70 |
| Neurofibroma | 1 | 0,70 |
| Osteoblastoma | 1 | 0,70 |
| Total general | 152 | 100,00 |
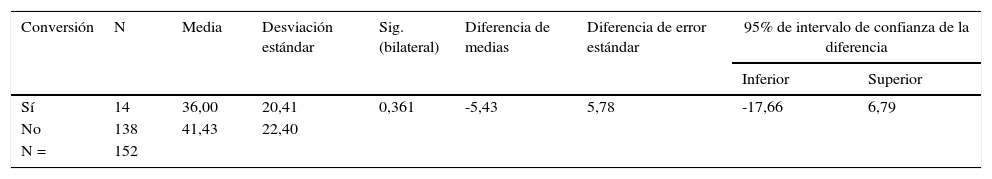
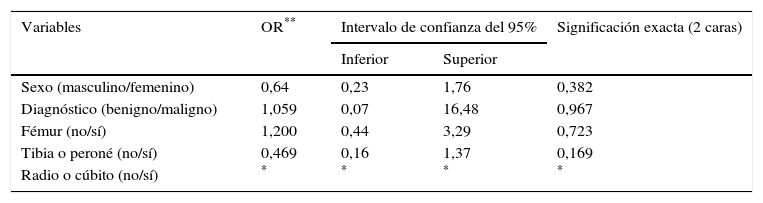
Se exploró la diferencia de medias por edad, así como la diferencia de proporciones por sexo, localización y diagnóstico de malignidad, para la necesidad de conversión sin encontrarse diferencias significativas entre subgrupos (tablas 4 y 5).
Diferencia de medias por edad para la necesidad de conversión
| Conversión | N | Media | Desviación estándar | Sig. (bilateral) | Diferencia de medias | Diferencia de error estándar | 95% de intervalo de confianza de la diferencia | |
|---|---|---|---|---|---|---|---|---|
| Inferior | Superior | |||||||
| Sí | 14 | 36,00 | 20,41 | 0,361 | -5,43 | 5,78 | -17,66 | 6,79 |
| No | 138 | 41,43 | 22,40 | |||||
| N = | 152 | |||||||
Odds ratio y nivel de significancia para conversión a biopsia abierta por sexo, diagnóstico y localización de la biopsia
| Variables | OR** | Intervalo de confianza del 95% | Significación exacta (2 caras) | |
|---|---|---|---|---|
| Inferior | Superior | |||
| Sexo (masculino/femenino) | 0,64 | 0,23 | 1,76 | 0,382 |
| Diagnóstico (benigno/maligno) | 1,059 | 0,07 | 16,48 | 0,967 |
| Fémur (no/sí) | 1,200 | 0,44 | 3,29 | 0,723 |
| Tibia o peroné (no/sí) | 0,469 | 0,16 | 1,37 | 0,169 |
| Radio o cúbito (no/sí) | * | * | * | * |
Una biopsia adecuada proporciona material suficiente para realizar un diagnóstico correcto sin modificar el curso clínico ni el tratamiento quirúrgico8. Las biopsias abiertas tienen alta morbilidad, incluso cuando se realizan en las mejores condiciones. Por lo tanto, se deben buscar otras alternativas para la obtención de muestras de tejido musculoesquelético.
La biopsia percutánea es una técnica implementada de forma progresiva en los últimos años, es menos agresiva, tiene menores complicaciones, menor impacto económico y con ésta se logra una mayor o similar efectividad diagnóstica que con la biopsia abierta.
Tanto en la bibliografía como en este estudio se considera que es una excelente alternativa para cualquier lesión ósea focal que precise determinación histopatológica.
Para confirmar las ventajas y la fiabilidad de la prueba se realizó un estudio descriptivo retrospectivo de una serie de 152 casos, de reporte de biopsia percutánea en un centro de diagnóstico oncológico de ortopedia.
A este efecto se presentaron las características generales de las biopsias y se halló la frecuencia de conversión en esta serie de la biopsia percutánea a biopsia abierta y se exploraron medias de asociación para el riesgo de esta conversión.
Dentro del estudio no se hallaron tasas de complicaciones ni lesiones de estructuras neovasculares, hematomas e infecciones, lo cual estaría reflejando una planificación cuidadosa de la técnica. Estos resultados concuerdan con los de la bibliografía y corroboran la baja tasa de complicaciones de la biopsia percutánea (ocurren en un porcentaje inferior al 1%)9,10.
La precisión de la biopsia en la bibliografía oscila entre el 69 y el 96%. Durante la última década se han realizado trabajos que analizan la biopsia musculoesquelética percutánea.
En el año 2002, Hau et al. realizaron un estudio retrospectivo de 359 biopsias musculoesqueléticas percutáneas guiadas por TC. Se calculó la exactitud diagnóstica para el conjunto de casos y se obtuvo el 71%11.
En el año 2004, Yang et al. publicaron un estudio prospectivo de 50 biopsias para las lesiones musculoesqueléticas primarias, que alcanzó una tasa de precisión diagnóstica por biopsia con aguja fina del 88% por la naturaleza de la lesión, el 64% para el diagnóstico específico, el 78% para el grado histológico y el 74% para la tipificación histológica12.
En el año 2005, Altuntas et al. realizaron un estudio retrospectivo de 127 biopsias musculoesqueléticas. En todos los casos se practicó una biopsia percutánea guiada por TC y quirúrgica. Compararon los resultados histológicos de ambas técnicas y la exactitud diagnóstica de la biopsia percutánea fue del 80%13.
En el año 2006, Puri et al. realizaron un estudio prospectivo de 136 biopsias percutáneas realizado en el año 2006, obtuvieron un porcentaje de biopsias diagnósticas del 79% y una exactitud diagnóstica del 95%14.
En el año 2008, Wu et al. realizaron un estudio prospectivo de 151 biopsias. La exactitud diagnóstica fue del 92%15.
Un estudio retrospectivo publicado en el año 2010 que analizó el resultado de 207 biopsias percutáneas, llevado a cabo por Tsukushi et al., obtuvo una exactitud diagnóstica del 90%16.
En el año 2010, Riamodli et al., con un estudio de 1.567 casos el diagnóstico correcto se hizo con la primera biopsia con aguja guiada por tomografía computarizada (el 77,3% de tasa de precisión)17.
Omura et al. en el año 2011 publicaron un estudio retrospectivo de 444 biopsias. El porcentaje de biopsias diagnósticas fue del 71% y la exactitud diagnóstica, del 86%18.
En el presente estudio se determinó una tasa de precisión del 92%, de la biopsia percutánea, lo cual resulta similar a los resultados mostrados en los estudios mencionados anteriormente.
En caso de no obtenerse un diagnóstico histopatológico por biopsia percutánea, se discute la actitud más adecuada. Puede optarse por repetición de la biopsia, realizar seguimiento clínico-radiológico o la conversión a biopsia abierta. En este estudio, el riesgo de conversión de la biopsia percutánea fue inferior al 9% en la serie analizada. En la bibliografía, el rango de repetición se encuentra entre el 3 y el 25%19.
La edad no se mostró como factor sugerido de riesgo de conversión. El diagnóstico histopatológico de tumor de células gigantes sugiere ser un factor de riesgo para la conversión del estudio de biopsia percutánea a biopsia abierta; esto se relaciona con lo presentado en la bibliografía, donde los hallazgos radiológicos orientan hacia la repetición de la biopsia por vía abierta cuando el hallazgo en la biopsia inicial percutánea es benigno o no conclusivo20.
El presente estudio presenta las limitaciones descritas para los estudios de serie de casos, donde no se trata de explicar ninguna relación causa-efecto (no cuentan con grupo de control) sino simplemente describen o constatan una situación determinada al lanzar primeras hipótesis sobre un aspecto. Las hipótesis lanzadas siempre requieren ser verificadas por medio de estudios analíticos. Por lo tanto, al ser una serie de casos, no se puede comparar la prueba diagnóstica con el método de referencia (biopsia abierta) y en este estudio no se calcula la sensibilidad, especificidad, valor predictivo negativo y valor predictivo positivo del procedimiento.
Las biopsias percutáneas realizadas en el centro clínico, de acuerdo con nuestros resultados, sugieren ser un estudio confiable con bajo riesgo de conversión a biopsia abierta.
Los datos de esta serie sugieren el diagnóstico histopatológico de tumor de células gigantes como factor de riesgo para la conversión a biopsia abierta. Se requieren estudios adicionales, de tipo prospectivo y con mayor tamaño de muestra para explorar otros tipos de asociaciones.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores no hemos recibido ayuda económica alguna para la realización de este trabajo. Tampoco hemos firmado ningún acuerdo por el que vayamos a recibir beneficios u honorarios por parte de alguna entidad comercial. Además, ninguna entidad comercial ha pagado ni pagará a fundaciones, instituciones educativas u otras organizaciones sin ánimo de lucro a las que estemos afiliados.