Describir mediante un estudio transversal observacional la situación clínica y funcional, al mes del alta hospitalaria, de los pacientes ingresados con COVID-19 en la UCI del hospital entre marzo y diciembre del 2020.
Material y métodosSe estudiaron 59 pacientes mediante distintas escalas clínicas y pruebas de análisis biomecánico (dinamometría de mano, valoración del riesgo de caídas, análisis de la marcha y del equilibrio).
ResultadosAl mes del alta los pacientes referían sintomatología persistente: disnea (47,5%) artromialgias (45%) y tos (22%). En el cuestionario EQ-5D-5L hasta el 73% de los pacientes refirieron niveles de ansiedad o depresión. El 74,6 y el 69,5% presentaban alteración en la fuerza de la mano derecha e izquierda, respectivamente. En el 38% de los pacientes el riesgo de caídas fue de moderado a muy alto. El índice somatosensorial se mantuvo en parámetros normales, mientras que los índices vestibular y, en menor medida, el visual se mostraron alterados. En la marcha, en el 81,4% de pacientes no se objetivaron alteraciones fuera de la normalidad, con una velocidad de marcha media normal.
ConclusionesA corto plazo, tras una infección grave por COVID-19 los pacientes presentan sintomatología persistente, ansiedad/depresión, deterioro del equilibrio con aumento del riesgo de caídas y pérdida de fuerza de empuñamiento en ambas manos.
To describe by an observational cross-sectional study the clinical and functional situation, at one month after hospital discharge, of patients admitted with COVID-19 in the hospital ICU between March and December 2020.
Material and methods59 patients were studied using different clinical scales and biomechanical analysis tests (hand dynamometry, fall risk assessment, gait and balance analysis).
ResultsAt one month after discharge, patients reported persistent symptoms: dyspnea (47.5%), arthromyalgia (45%) and cough (22%). In the EQ-5D-5L questionnaire up to 73% of patients reported levels of anxiety or depression. 74.6% and 69.5% presented alterations in the strength of the right and left hand, respectively. The risk of falls in 38% of patients was moderate to very high. The somatosensory index remained within normal parameters, while the vestibular and, to a lesser extent, the visual indexes were altered. In gait, 81.4% of patients showed no abnormalities outside the normal range, with a normal average walking speed.
ConclusionsIn the short term after severe COVID-19, patients have persistent symptomatology, anxiety/depression, impaired balance with increased risk of falls and loss of grip strength in both hands.
Nos encontramos ante una emergencia sanitaria, económica, social y ambiental debido a la pandemia global originada por el virus SARS-CoV-2. Aunque la enfermedad predominantemente afecta al sistema respiratorio, actualmente puede ser considerada como una enfermedad multisistémica.
Mientras que la mayoría de las personas con COVID-19 desarrollan solo una enfermedad leve o no complicada, aproximadamente el 14% desarrollan una enfermedad grave que requiere hospitalización y oxigenoterapia, y el 5% pueden requerir ingreso en una unidad de cuidados intensivos (UCI). En casos severos, la COVID-19 puede complicarse por el síndrome de dificultad respiratoria aguda (SDRA), sepsis, shock séptico y fracaso multiorgánico1. Carecemos de estudios a largo plazo que evalúen la capacidad funcional tras el SARS-CoV-2, pero algunos han sido capaces de objetivar la disminución considerable de la capacidad de ejercicio y de la salud general de los supervivientes al SARS en 2005 a los 6meses. Esta capacidad es proporcional al daño pulmonar y está relacionada con factores adicionales como el desacondicionamiento muscular o la miopatía esteroidea2.
Atendiendo a la literatura, hasta el 40% de los pacientes ingresados en la UCI sufren un cuadro de debilidad severa englobada en lo que se conoce como debilidad adquirida en la UCI (DAUCI). El origen de la debilidad parece relacionado con una variedad de patologías que incluyen la miopatía del paciente crítico, polineuropatía del paciente crítico o ambas. El desarrollo de DAUCI se ha asociado a una serie de factores: estancia prolongada en UCI/reposo en cama, hiperglucemia/terapia con insulina, intubación orotraqueal, uso de corticoesteroides y bloqueantes neuromusculares. El síndrome DAUCI tiene consecuencias importantes en el paciente: dificultad en el destete, incremento de la estancia hospitalaria y aumento de la mortalidad. A largo plazo se ha descrito una debilidad persistente y reducción de la calidad de vida hasta un año después del ingreso en la UCI3.
Entre las manifestaciones no respiratorias se ha descrito la capacidad del SARS-CoV-2 de invadir el sistema nervioso por su potencial neurotrópico a través de vías hematógenas y transneuronales, causando daños al sistema nervioso y produciendo un amplio espectro de manifestaciones que incluyen dolor de cabeza, alteración de la conciencia, delirio, pérdida del olfato y del gusto, polineuropatías, encefalitis, accidentes cerebrovasculares, mielitis o encefalomielitis diseminada aguda, entre otras4.
Es posible que en la evolución funcional de pacientes graves con COVID 19, a las consecuencias del síndrome DAUCI se sumase el especial neurotropismo del virus.
La diversidad de manifestaciones clínicas de la COVID-19 y la orientación terapéutica desde un Servicio de Rehabilitación hacen necesario profundizar en la evaluación de pacientes, en su sintomatología y en su valoración funcional. Para ello disponemos de herramientas validadas que nos permiten estudiar distintos aspectos de la enfermedad, como la calidad de vida (EQ-5D-5L)5, la intensidad de dolor (EVA)6 y la escala de disnea (MRC)7 percibidos por el paciente.
En este sentido, la valoración funcional basada en el empleo de pruebas biomecánicas es hoy en día una fuente válida, fiable y objetiva de información para el clínico. Las pruebas de valoración biomecánica proporcionan información sobre la repercusión funcional de una lesión sobre el sistema musculoesquelético y tienen su utilidad en la valoración funcional, la planificación de tratamientos, el control de la evolución del paciente y la valoración de las posibilidades de rehabilitación.
El objetivo del estudio es evaluar las secuelas de los pacientes ingresados en la UCI por COVID-19 e identificar su perfil de deterioro funcional, físico y emocional al mes del alta hospitalaria.
Material y métodosDiseñamos un estudio transversal y descriptivo. El estudio se llevó a cabo en las instalaciones del Servicio de Medicina Física y Rehabilitación, en las consultas externas y en el Laboratorio de Valoración Funcional Biomecánica. Este estudio fue aprobado por el Comité de Ética e Investigación Clínica de nuestro centro.
Inicialmente se incluyeron todos los pacientes dados de alta de la UCI del CHGUV por SARS grave por la COVID-19 desde marzo de 2020 hasta diciembre de 2020, un total de 66 pacientes. Tras excluir 7 pacientes por dependencia severa previa o deterioro cognitivo previo, la muestra final fue de 59 pacientes. Todos los participantes firmaron un consentimiento informado para poder utilizar sus datos en el estudio.
Los pacientes fueron evaluados al mes del alta hospitalaria, registrándose distintas variables sociodemográficas, clínicas y de valoración biomecánica.
Cuestionarios/Escalas clínicas- a.
Índice de Barthel. Escala para la valoración del grado de dependencia en las actividades de la vida diaria8. Instrumento de medida, con alto grado de fiabilidad y validez, para medir la capacidad física de la persona en la realización de las actividades básicas de la vida diaria, obteniéndose una estimación cuantitativa del grado de dependencia del individuo. A mayor puntuación, mayor independencia.
- b.
Escala Visual Analógica dolor. Valoración de 0 a 10 del dolor percibido. Consiste en una línea horizontal de 10cm, en cuyos extremos se encuentran las expresiones extremas de este síntoma6.
- c.
EQ 5D-5L (calidad de vida relacionada con la salud física y mental): El sistema descriptivo comprende 5 dimensiones: movilidad, autocuidado, actividades habituales, dolor/malestar y ansiedad/depresión. Cada dimensión tiene 5 niveles: sin problemas, problemas leves, problemas moderados, problemas graves y problemas extremos. Se pide al paciente que indique su estado de salud marcando la casilla situada junto a la afirmación más adecuada en cada una de las cinco dimensiones. Esta decisión da lugar a un número de un dígito que expresa el nivel seleccionado para esa dimensión. Los dígitos de las 5 dimensiones pueden combinarse en un número de 5 dígitos que describe el estado de salud del paciente5.
- d.
Escala de disnea del Medical Reasearch Council. Valoración de la dificultad respiratoria percibida por el paciente 0-4 (0: ausencia de ahogo excepto al realizar ejercicio intenso; 1: sensación de ahogo al andar muy rápido o al subir una cuesta poco pronunciada; 2: sensación de ahogo al andar en llano al mismo paso que otras personas de mi edad y necesidad de parar a descansar; 3: sensación de ahogo que obliga al paciente a parar antes de los 100m o después de pocos minutos andando en terreno llano; 4: sensación de ahogo al realizar esfuerzos del día a día, como vestirse o salir de casa y necesidad de descanso)7.
- a.
Valoración fuerza de empuñamiento mediante el sistema NedMano/IBV, que registra la fuerza máxima mediante un dinamómetro electrónico y compara los resultados entre ambas manos y/o con una base de datos de normalidad segmentada por edad, género y dominancia9. El protocolo de valoración se realiza con el paciente sentado y con el codo a 90°, se solicita una contracción máxima voluntaria (CMV) y el procedimiento de medida se repite de 3 a 6 veces. Los parámetros analizados han sido:
- -
Fuerza máxima (N). Es el valor máximo de fuerza realizada entre las repeticiones consideradas.
- -
Coeficiente de variación (%). Relación porcentual entre la desviación típica y la media de los valores de fuerza máxima.
- -
Índice de pérdida de fuerza (IPF). Porcentaje de pérdida de fuerza de la mano (bilateral) en relación con la población normal.Estos parámetros se presentan como porcentajes referenciados a la normalidad (base de datos de normalidad segmentada por edad, género y dominancia). Valores por encima del 90% se consideran normales.
- b.
Valoración del riesgo de caídas mediante un dispositivo de medida portable basado en acelerómetros (FallSkip) que cuantifica el riesgo de caída. Este sistema aporta un indicador de riesgo de caída que se gradúa en 6 niveles: muy bajo, bajo, leve, moderado, alto y muy alto. Además, informa sobre en qué parámetros biomecánicos está basado este riesgo. Utiliza un protocolo modificado del test Timed Up and Go10 y, por tanto, hace una valoración básica del equilibrio, de la forma de andar, del tiempo de reacción ante cambios de postura, de la potencia muscular de miembros inferiores al levantarse de una silla y del tiempo total que tarda en realizar toda la prueba. Estos resultados posibilitan la definición de intervenciones clínicas preventivas y personalizadas a sus necesidades.
- c.
Valoración del equilibrio con la aplicación NedSVE/IBV. En esta prueba se valora el equilibrio mediante el análisis del desplazamiento del centro de presiones registrado con una plataforma dinamométrica11. Se solicita que el paciente situado de pie encima de la plataforma esté lo más quieto posible durante 30s en cada test de Romberg (ojos abiertos, ojos cerrados, gomaespuma ojos abiertos y gomaespuma ojos cerrados). Los parámetros analizados han sido:
- -
Valoración global para los test de ROA, ROC, RGA y RGC (%): resultado de equilibrio a través de la comparación con los patrones de normalidad para cada test.
- -
Índice somatosensorial (%): relación entre ROC y ROA. Indica la habilidad para estabilizarse en condiciones de alteración información visual.
- -
Índice visual (%): relación entre RGA y ROA. Indica la habilidad para estabilizarse en condiciones de alteración somatosensorial.
- -
Índice vestibular (%): indica la habilidad para utilizar estabilizarse en condiciones con alteración somatosensorial y visual.Los resultados se presentan como porcentajes referenciados a la normalidad (base de datos de normalidad segmentada por edad y género). Valores por encima del 90% se consideran normales. Además, se registra si ha habido caída y el tiempo (s) que es capaz de mantener el equilibrio hasta que sucede la misma.
- d.
Valoración funcional de la capacidad de marcha con la aplicación NedAMH/IBV. En esta prueba se valora el patrón dinámico (fuerzas de reacción que ejerce el miembro inferior) durante la fase de apoyo de la marcha humana. Se ha utilizado una plataforma de fuerza para registrar la fuerza de reacción y dos barreras de fotocélulas para el registro de la velocidad de marcha. El protocolo de valoración consiste en caminar por un pasillo de marcha a una velocidad confortable12. Los parámetros analizados en esta prueba han sido:
- -
Velocidad de marcha (m/s y %).
- -
Asimetría tiempo de apoyo de cada uno de los pies (%).
- -
Pico de fuerza de reacción de frenado, propulsión, oscilación y despegue normalizado por el peso (%).
- -
Valoración global de marcha (%): funcionalidad de la marcha. Se considera que la marcha es funcionalmente normal si es >90%.
Estos parámetros se presentan como porcentajes referenciados a la normalidad (base de datos de normalidad segmentada por edad, género y velocidad de marcha). Valores por encima del 90% se consideran normales.
Se realizó un análisis estadístico de todas las variables mediante estadísticos descriptivos: con medidas de tendencia central (media o mediana según la distribución sea o no gausiana) y de dispersión (desviación estándar e intervalo intercuartílico acompañando a la media y mediana, respectivamente). El análisis estadístico se realizó usando el programa SPSS versión 18.0.1 (SPSS, Inc., Chicago, IL, EE.UU.).
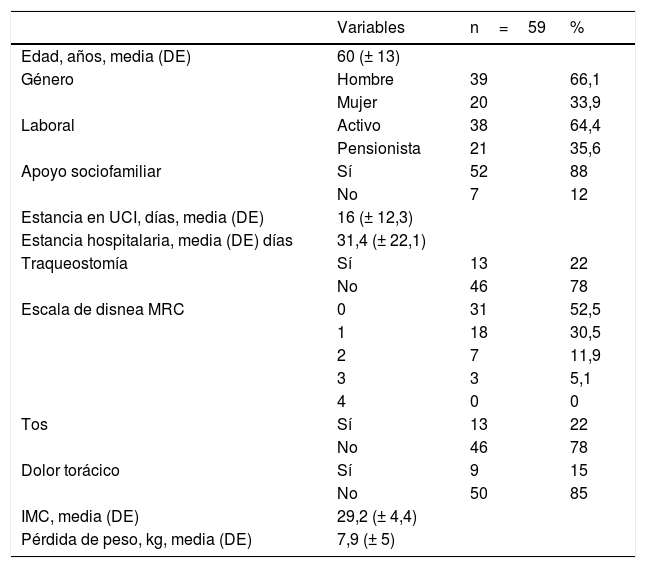
ResultadosLa tabla 1 describe los resultados de las variables sociodemográficas y clínicas de los pacientes.
Resultados de las variables sociodemográficas y clínicas de los pacientes
| Variables | n=59 | % | |
|---|---|---|---|
| Edad, años, media (DE) | 60 (± 13) | ||
| Género | Hombre | 39 | 66,1 |
| Mujer | 20 | 33,9 | |
| Laboral | Activo | 38 | 64,4 |
| Pensionista | 21 | 35,6 | |
| Apoyo sociofamiliar | Sí | 52 | 88 |
| No | 7 | 12 | |
| Estancia en UCI, días, media (DE) | 16 (± 12,3) | ||
| Estancia hospitalaria, media (DE) días | 31,4 (± 22,1) | ||
| Traqueostomía | Sí | 13 | 22 |
| No | 46 | 78 | |
| Escala de disnea MRC | 0 | 31 | 52,5 |
| 1 | 18 | 30,5 | |
| 2 | 7 | 11,9 | |
| 3 | 3 | 5,1 | |
| 4 | 0 | 0 | |
| Tos | Sí | 13 | 22 |
| No | 46 | 78 | |
| Dolor torácico | Sí | 9 | 15 |
| No | 50 | 85 | |
| IMC, media (DE) | 29,2 (± 4,4) | ||
| Pérdida de peso, kg, media (DE) | 7,9 (± 5) |
DE: desviación estándar; IMC: índice de masa corporal; MRC: Medical Research Council; UCI: unidad de cuidados intensivos.
En la tabla 2 se muestran los resultados de las escalas de dependencia, donde el 15% de los pacientes al mes del alta presentaban algún grado de dependencia. El 13,6% presentaron dolor moderado o severo, y más de la mitad (66%), niveles de ansiedad o depresión moderados o severos.
Variables de discapacidad, calidad de vida y escala visual analógica
| n=59 | % | ||
|---|---|---|---|
| Grado de dependencia (IB) | Independientes (100 puntos) | 50 | 85 |
| Dependiente leve (91 a 99 puntos) | 5 | 8 | |
| Dependiente moderado (60 a 90 puntos) | 3 | 5 | |
| Depediente total (< 20 puntos) | 1 | 2 | |
| EVA dolor | 0 | 33 | 55,6 |
| 1-5 | 18 | 30,6 | |
| >5 | 8 | 13,6 | |
| EQ-5Q-5L (%) | 1. Movilidad | ||
| Sin problemas | 29 | ||
| Problemas leves | 58 | ||
| Problemas moderados | 8 | ||
| Problemas graves | 5 | ||
| Imposibilidad | 0 | ||
| 2. Cuidado personal | |||
| Sin problemas | 54 | ||
| Problemas leves | 36 | ||
| Problemas moderados | 5 | ||
| Problemas graves | 2 | ||
| Imposibilidad | 3 | ||
| 3. AVD | |||
| Sin problemas | 51 | ||
| Problemas leves | 37 | ||
| Problemas moderados | 7 | ||
| Problemas graves | 2 | ||
| Imposibilidad | 3 | ||
| 4. Dolor/malestar | |||
| Sin dolor/malestar | 53 | ||
| Dolor/malestar leve | 20 | ||
| Dolor/malestar moderado | 20 | ||
| Dolor/malestar grave | 7 | ||
| Dolor/malestar extremo | 0 | ||
| 5. Ansiedad/depresión | |||
| Sin ansiedad/depresión | 27 | ||
| Levemente ansiedad/depresión | 7 | ||
| Moderadamente ansiedad/depresión | 24 | ||
| Gravemente ansiedad/depresión | 29 | ||
| Extremadamente ansiedad/depresión | 13 |
EVA: escala visual analógica; IB: índice Barthel.
Los valores continuos se expresan como media y los discretos como proporción.
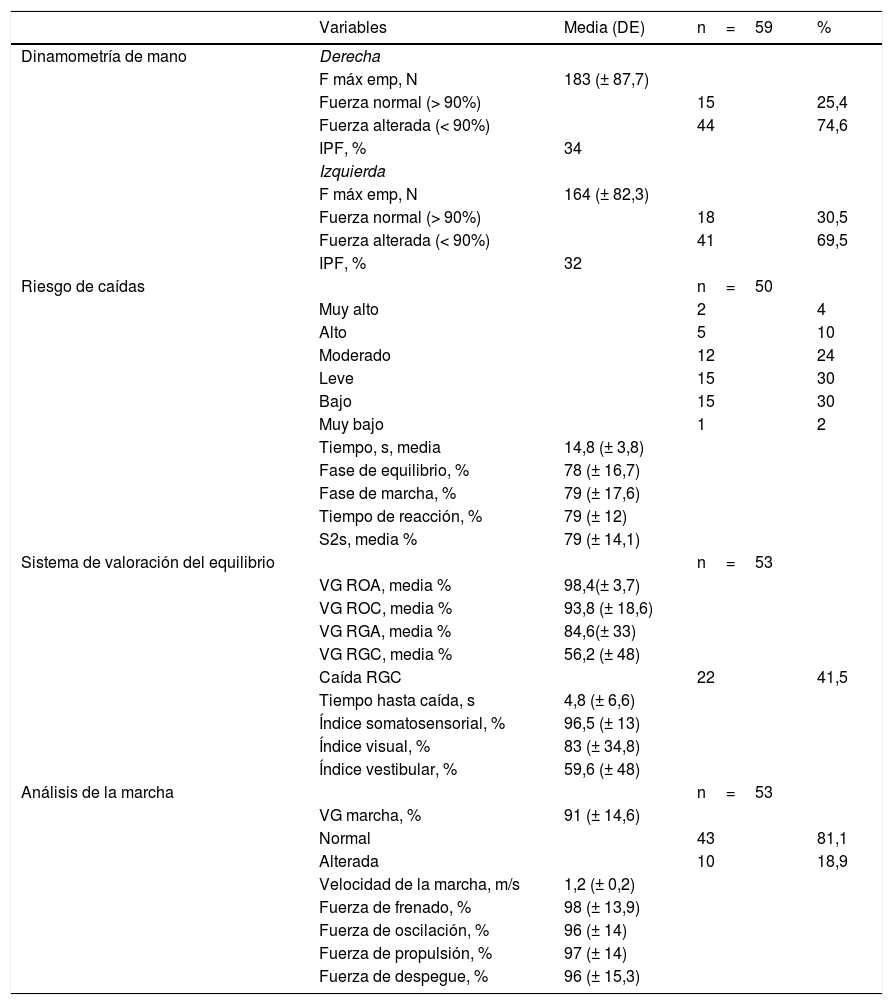
La tabla 3 muestra los resultados de las valoraciones biomecánicas. La n total en cada prueba biomecánica expresa el número de pacientes que pudieron realizarla.
Variables biomecánicas
| Variables | Media (DE) | n=59 | % | |
|---|---|---|---|---|
| Dinamometría de mano | Derecha | |||
| F máx emp, N | 183 (± 87,7) | |||
| Fuerza normal (> 90%) | 15 | 25,4 | ||
| Fuerza alterada (< 90%) | 44 | 74,6 | ||
| IPF, % | 34 | |||
| Izquierda | ||||
| F máx emp, N | 164 (± 82,3) | |||
| Fuerza normal (> 90%) | 18 | 30,5 | ||
| Fuerza alterada (< 90%) | 41 | 69,5 | ||
| IPF, % | 32 | |||
| Riesgo de caídas | n=50 | |||
| Muy alto | 2 | 4 | ||
| Alto | 5 | 10 | ||
| Moderado | 12 | 24 | ||
| Leve | 15 | 30 | ||
| Bajo | 15 | 30 | ||
| Muy bajo | 1 | 2 | ||
| Tiempo, s, media | 14,8 (± 3,8) | |||
| Fase de equilibrio, % | 78 (± 16,7) | |||
| Fase de marcha, % | 79 (± 17,6) | |||
| Tiempo de reacción, % | 79 (± 12) | |||
| S2s, media % | 79 (± 14,1) | |||
| Sistema de valoración del equilibrio | n=53 | |||
| VG ROA, media % | 98,4(± 3,7) | |||
| VG ROC, media % | 93,8 (± 18,6) | |||
| VG RGA, media % | 84,6(± 33) | |||
| VG RGC, media % | 56,2 (± 48) | |||
| Caída RGC | 22 | 41,5 | ||
| Tiempo hasta caída, s | 4,8 (± 6,6) | |||
| Índice somatosensorial, % | 96,5 (± 13) | |||
| Índice visual, % | 83 (± 34,8) | |||
| Índice vestibular, % | 59,6 (± 48) | |||
| Análisis de la marcha | n=53 | |||
| VG marcha, % | 91 (± 14,6) | |||
| Normal | 43 | 81,1 | ||
| Alterada | 10 | 18,9 | ||
| Velocidad de la marcha, m/s | 1,2 (± 0,2) | |||
| Fuerza de frenado, % | 98 (± 13,9) | |||
| Fuerza de oscilación, % | 96 (± 14) | |||
| Fuerza de propulsión, % | 97 (± 14) | |||
| Fuerza de despegue, % | 96 (± 15,3) |
CV: coeficiente de variación; F máx emp: fuerza máxima de empuñamiento; IPF:índice de pérdida de fuerza de la mano respecto a la global de la base de datos; VG: valoración global.
Los valores continuos se expresan como media y los discretos como proporción.
El presente estudio describe las características de una cohorte de pacientes con SARS-CoV-2 grave al mes del alta hospitalaria. En la valoración de los resultados se han empleado parámetros subjetivos mediante cuestionarios y objetivos mediante pruebas biomecánicas.
Las complicaciones de la COVID-19 han sido descritas en la literatura como casos clínicos o pequeñas series de casos. Hasta la fecha se han publicado escasos estudios de amplias cohortes que focalicen en las secuelas del paciente con estancia en UCI por COVID-19. El estudio de cohortes más similar al nuestro publicado incluía 58 pacientes de unidad críticos en la ciudad francesa de Estrasburgo13, centrado más en las complicaciones neurológicas y sin valoración instrumentada biomecánica de los pacientes.
Las características sociodemográficas de los supervivientes del SaRS-CoV-2 en nuestra muestra son similares a otros estudios publicados14,15, siendo mayor la incidencia en hombres con edad media alrededor de 60años. Algunas investigaciones sugieren incluso que la edad mayor de 60años y el sexo masculino están asociados a mayor mortalidad en la infección por SARS-CoV-216.
Una importante proporción de nuestros pacientes presentaron al mes del alta hospitalaria persistencia de síntomas (tos 22%, dolor torácico 15%, disnea 47,5% o artromilagias 45%). Carfi et al.17, en su estudio realizado de media a los 2meses del alta con una muestra de 143 pacientes, encuentran síntomas similares que persisten tanto en pacientes ingresados con enfermedad leve o moderada como en pacientes que precisaron ingreso en la UCI, lo que parece indicar que los síntomas de la infección por SARS-CoV-2 se presentan y mantienen en el tiempo, independientemente de la gravedad de la enfermedad.
El 85% de nuestros pacientes presentaron un índice de Barthel (IB) de 100, siendo independientes para las actividades básicas de la vida diaria a las 4 semanas del alta hospitalaria. Zhu et al.18, en su estudio retrospectivo de 432 pacientes valoraron la discapacidad al alta mediante el IB, evidenciando una dependencia moderada/severa en el 22% de los pacientes. Sin embargo, atendiendo a la gravedad de la enfermedad, encontraron que el 47% de sus pacientes graves tenían un nivel de dependencia moderada/severa, a diferencia de este estudio, en el que encontramos algún nivel de dependencia solo en el 15% de casos.
Los resultados obtenidos en el EQ-5D-5L y el porcentaje de pacientes que refieren tener algún problema en los 5 dominios del cuestionario reflejan el impacto de la enfermedad en la calidad de vida. Al igual que en este estudio, Morteza et al.19 describieron que el dominio más afectado fue el referente a la ansiedad, presente en el 58,74% de sus pacientes. Tomando como referencia los resultados a largo plazo en calidad de vida de otras enfermedades virales causadas por el SARS-CoV en 2002 o el MERS-CoV en 2012, observamos que los pacientes mantienen puntuaciones inferiores a personas sanas más allá de los 6meses, lo que puede hacernos pensar en una evolución similar en pacientes infectados con SARS-CoV-2, con mayor afectación de los dominios de movilidad y salud emocional20.
Un hallazgo a reseñar en nuestra muestra fue la pérdida de la fuerza de empuñamiento en ambas manos. La debilidad adquirida en la unidad de cuidados intensivos (DAUCI) es el deterioro neuromuscular más común en pacientes críticos21. El diagnóstico es clínico, y la exploración física, la dinamometría y las exploraciones neurofisiológicas son clave para el diagnóstico de este síndrome22. La causa de la misma podría deberse a limitación circulatoria, respiratoria, neuropatía y miopatía del paciente crítico. Se precisan protocolos de valoración del componente multifactorial de esta pérdida de fuerza, así como de actuación a nivel de rehabilitación, con el fin de minimizarlos. La rehabilitación temprana ha aportado evidencia sustancial de mejora en la debilidad y la independencia funcional en la neuropatía y la miopatía del paciente crítico23.
Para la prueba de medición del riesgo de caídas mediante Fallskip, más de un tercio de los pacientes obtuvieron riesgo elevado de caída (muy alto, alto y moderado). Además de la obtención de un riesgo global, el sistema es capaz de segmentar las distintas fases del gesto que se representan en un porcentaje de normalidad. Nuestros pacientes presentaron una valoración global media del 78% para la fase de bipedestación y del 79% para cada una de las fases de marcha, sit to stand y tiempo reacción. Esta prueba se emplea como cribado, sus resultados son orientativos y deben ser interpretados de manera individualizada en el conjunto de la valoración global del paciente.
Otro hallazgo de nuestro estudio ha sido la inestabilidad observada en la prueba del equilibrio (tabla 3), que refleja una menor capacidad del sujeto para controlar el desplazamiento de su centro de gravedad cuando la información propioceptiva aferente se encuentra alterada al bipedestar sobre la gomaespuma. La estabilidad empeora cuando añadimos la anulación de la información visual. La valoración media para estas pruebas, RGA y RGC, en nuestros pacientes se mostró alterada. En estas condiciones el sistema vestibular con sus componentes de integración central y periféricos deben mantener el equilibrio.
El hallazgo de un patrón vestibular, constatado por estudio biomecánico en pacientes tras COVID-19, hasta donde nos consta es el primer trabajo que lo recoge e induce a profundizar en las causas que lo originan.
Como sabemos, se ha descrito ampliamente en la literatura un neurotropismo del SARS-COV-224. Politi et al.25 aportaron por primera vez indicios sólidos de afectación cerebral como causante de la anosmia, lo que llevó al mejor conocimiento de la afectación neurológica por la COVID-19. Posteriormente se ha comprobado que la afectación puede provocar polineuropatía, encefalitis viral o accidentes cerebrovasculares4. En el MERS (síndrome respiratorio de Oriente Medio), al menos una quinta parte de los pacientes mostraron síntomas neurológicos26. Algunas publicaciones en torno al SARS-CoV-2 sugieren que las alteraciones neurológicas son más frecuentes en manifestaciones moderadas y severas de la enfermedad27.
Dentro de las valoraciones biomecánicas realizadas, la valoración global media en la prueba de marcha mediante AMH fue funcionalmente normal (tabla 3). La velocidad media de la prueba fue de 1,2m/s, lo que se traduce en una velocidad por encima de la media de la marcha humana. Cabe reseñar además que el resto de parámetros analizados en la marcha presentaron porcentajes dentro de la normalidad.
Carecemos en la literatura de estudios biomecánicos comparativos en pacientes que han sufrido la COVID-19.
Una de las limitaciones de nuestro estudio es la valoración a corto plazo de los pacientes. Tras nuestros hallazgos, se precisan estudios prospectivos a largo plazo con el fin de caracterizar la evolución de las secuelas funcionales de la infección por SARS CoV-2, especialmente en pacientes con afectación severa. Asimismo, consideramos interesante valorar si el abordaje temprano mediante programas de rehabilitación integral podría modificarlas.
Desde el ingreso en la unidad de cuidados intensivos y una vez estabilizado el paciente, todos fueron tratados con fisioterapia, que se extendió hasta el alta. Una vez en sus domicilios se realizó un tratamiento individualizado a los pacientes más afectados, mientras que se establecieron sesiones grupales de 2 o 4 pacientes, con cinesiterapia respiratoria y motora, para los menos afectados. Además, se elaboraron herramientas de apoyo audiovisual específicas para la recuperación tras la infección con vídeos de ejercicios y un manual de rehabilitación como guía de tratamiento.
ConclusionesA corto plazo, tras una infección grave por COVID-19 los pacientes presentan sintomatología persistente, ansiedad/depresión, deterioro del equilibrio con aumento del riesgo de caídas y pérdida de fuerza de empuñamiento en ambas manos. A pesar de la expectativa inicial de deterioro funcional severo en el contexto de la infección grave por SARS-CoV-2, al mes del alta hospitalaria la mayoría de nuestros pacientes habían alcanzado un nivel funcional que les permitía realizar la mayoría de sus actividades cotidianas. El hecho de delimitar las alteraciones funcionales más importantes en los pacientes mediante los estudios biomecánicos nos aporta información objetiva, siendo posible además programar una rehabilitación más específica. Así mismo, se necesitan estudios a largo plazo que puedan definir las secuelas con el fin de poder establecer un mejor abordaje terapéutico que permita disminuir el riesgo de discapacidad, dependencia y/o fragilidad.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.