La ablación por radiofrecuencia es una alternativa eficaz en pacientes con fibrilación auricular sintomática y resistente o intolerante a al menos un fármaco antiarrítmico de clase I o III. Aunque se trata de un procedimiento seguro, no está exento de complicaciones. Según su localización, dichas complicaciones pueden clasificarse en aquellas que afectan a las propias venas pulmonares, otras complicaciones cardíacas, complicaciones extracardíacas intratorácicas, complicaciones a distancia o las que ocurren como consecuencia del acceso vascular. Las complicaciones más frecuentes son los hematomas, las fístulas arteriovenosas y los seudoaneurismas en el sitio de la punción. Existen complicaciones benignas y transitorias como la gastroparesia o la elevación diafragmática y otras potencialmente fatales como el taponamiento cardíaco.
ConclusiónEs importante que el radiólogo esté familiarizado con las complicaciones secundarias a la ablación de las venas pulmonares para poder realizar un diagnóstico temprano e instaurar el tratamiento.
Radiofrequency ablation is an efficacious alternative in patients with symptomatic atrial fibrillation who do not respond to or are intolerant to at least one class I or class III antiarrhythmic drug. Although radiofrequency ablation is a safe procedure, complications can occur. Depending on the location, these complications can be classified into those that affect the pulmonary veins themselves, cardiac complications, extracardiac intrathoracic complications, remote complications, and those that result from vascular access. The most common complications are hematomas, arteriovenous fistulas, and pseudoaneurysms at the puncture site. Some complications are benign and transient, such as gastroparesis or diaphragmatic elevation, whereas others are potentially fatal, such as cardiac tamponade.
ConclusionRadiologists must be familiar with the complications that can occur secondary to pulmonary vein ablation to ensure early diagnosis and treatment.
Clásicamente, el tratamiento de la fibrilación auricular (FA) se ha basado en fármacos anticoagulantes, betabloqueantes y antiarrítmicos1 con eficacia limitada. Además, pueden provocar efectos adversos, algunos leves como la fotosensibilidad o las alteraciones gastrointestinales y otros más graves, como las complicaciones hemorrágicas de los anticoagulantes, que hacen que hasta el 23% de los pacientes deban abandonar su tratamiento2,3. Se ha descrito una tasa anual de hemorragia cerebral en pacientes con warfarina del 0,3%4. El tratamiento ablativo de las venas pulmonares se ha postulado como una alternativa eficaz, sobre todo en la mejoría de la calidad de vida, al eliminar los síntomas debidos a la arritmia como las palpitaciones, la fatiga o la intolerancia al ejercicio5. Esta técnica se emplea como primera línea de tratamiento en pacientes con FA sintomática y en pacientes con FA resistente a un antiarrítmico de clase I o III5. La incidencia de complicaciones es del 2,9%6.
En el tratamiento ablativo de las venas pulmonares, las técnicas de imagen no invasivas se emplean para planificar los procedimientos y durante su realización, dado que las imágenes de tomografía computarizada (TC) o resonancia magnética (RM) proporcionan el sustrato anatómico sobre el que se lleva a cabo el tratamiento electrofisiológico7. Por su relevancia clínica, también es importante familiarizarse con sus complicaciones5.
El objetivo de este trabajo es describir las principales complicaciones asociadas al tratamiento ablativo percutáneo de las venas pulmonares y sus hallazgos en estudios de TC (tabla 1).
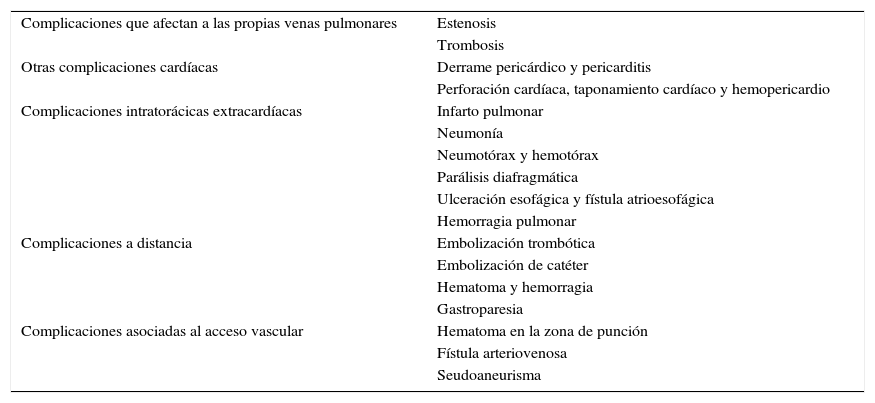
Clasificación de las complicaciones asociadas a la ablación de venas pulmonares según su localización
| Complicaciones que afectan a las propias venas pulmonares | Estenosis |
| Trombosis | |
| Otras complicaciones cardíacas | Derrame pericárdico y pericarditis |
| Perforación cardíaca, taponamiento cardíaco y hemopericardio | |
| Complicaciones intratorácicas extracardíacas | Infarto pulmonar |
| Neumonía | |
| Neumotórax y hemotórax | |
| Parálisis diafragmática | |
| Ulceración esofágica y fístula atrioesofágica | |
| Hemorragia pulmonar | |
| Complicaciones a distancia | Embolización trombótica |
| Embolización de catéter | |
| Hematoma y hemorragia | |
| Gastroparesia | |
| Complicaciones asociadas al acceso vascular | Hematoma en la zona de punción |
| Fístula arteriovenosa | |
| Seudoaneurisma |
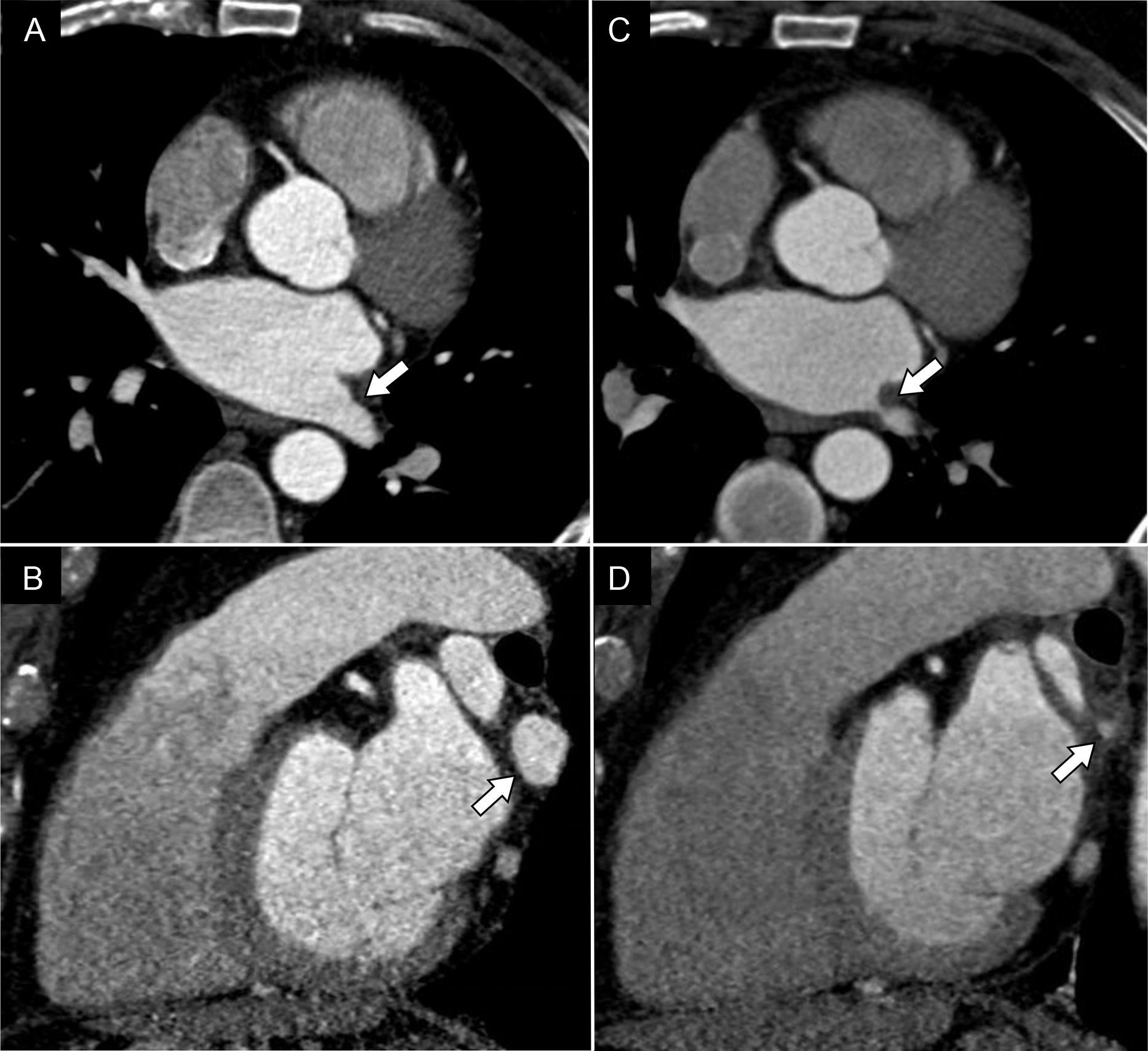
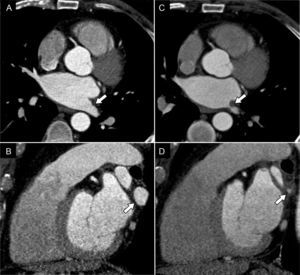
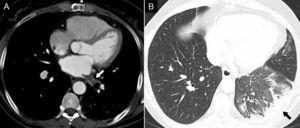
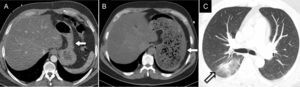
La estenosis de las venas pulmonares ocurre en el 0,5% de los pacientes6 y suele darse a unos 3 meses tras la ablación8. La vena pulmonar inferior izquierda es la que con mayor frecuencia sufre estenosis8. La gravedad de los síntomas aumenta en función del grado de estenosis y del número de venas afectadas. El manejo de las estenosis de las venas pulmonares se realiza en función de su gravedad, que se calcula comparando los diámetros con los obtenidos en el estudio preablación8. Si la estenosis es de un 50-70%, se recomienda seguimiento en 3-6 meses; si es de un 75%, se recomienda repetir la TC en 3 meses. Si la estenosis es de un 90%, se debe tratar de manera urgente porque puede progresar a oclusión en un plazo de 3-6 semanas8. La TC y, en menor medida, la RM son las técnicas de elección para su diagnóstico, aunque dada su limitada resolución espacial, pueden sobrestimar el grado de estenosis respecto a la angiografía convencional8 (fig. 1). El tratamiento de elección es la angioplastia a veces seguida de la colocación de un stent, aunque el beneficio de este no está totalmente demostrado5.
Varón de 76 años con disnea leve de 6 meses de evolución, aparecida después de la ablación de venas pulmonares. A y B) En la angio-TC realizada para la planificación del procedimiento se observa una vena pulmonar inferior izquierda de calibre normal (flechas). C y D) La angio-TC llevada a cabo 6 meses después del procedimiento puso de manifiesto una disminución significativa de su diámetro debida a estenosis posablación (flechas).
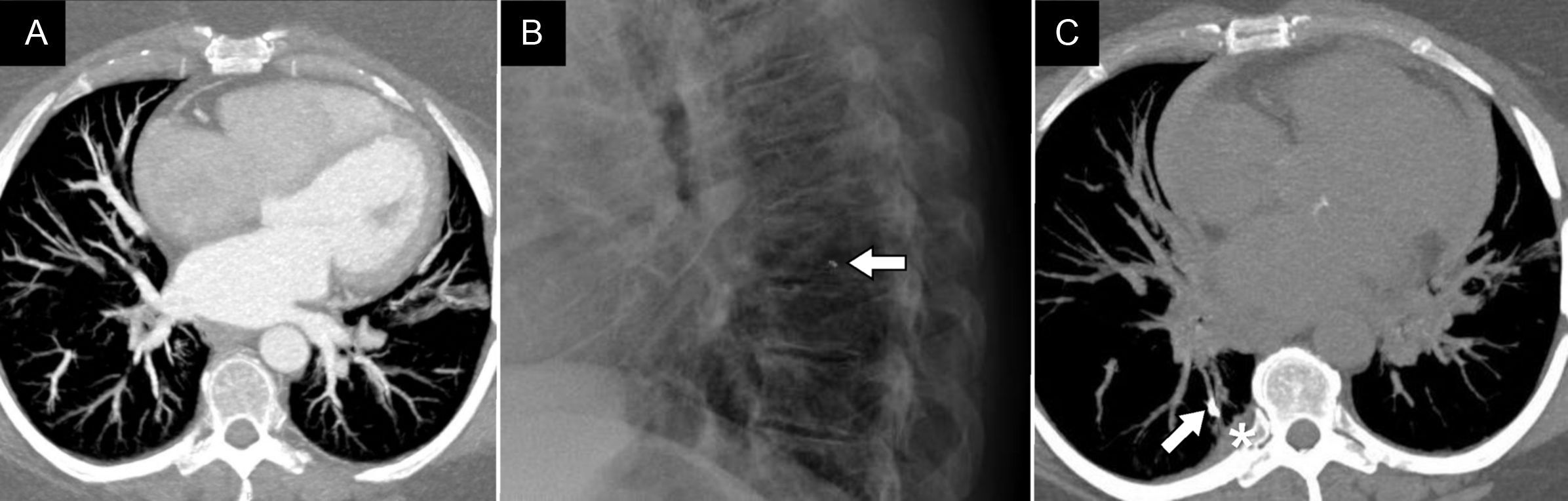
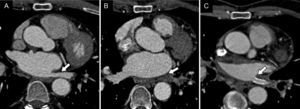
La trombosis de las venas pulmonares es una complicación poco frecuente, debido al tratamiento anticoagulante que se instaura inmediatamente después del procedimiento. Suele ocurrir cerca de 3 meses después de la ablación8 y cursa con dolor torácico, disnea y hemoptisis9. En la TC se manifiesta como oclusión completa de la luz de la vena. Es frecuente observar infiltración perivenosa y adenopatías locorregionales secundarias a la inflamación provocada por el daño térmico. En el parénquima pulmonar se suelen observar consolidaciones subpleurales en forma de cuña10 (fig. 2).
Paciente de 68 años que presentó disnea moderada 2 meses después de la ablación de venas pulmonares. A) La angio-TC preablación mostró una vena pulmonar inferior izquierda de calibre normal (flecha). B) El estudio realizado 2 meses después de la ablación puso de manifiesto una disminución significativa del diámetro de la misma asociada a trombosis (flecha). C) El paciente fue tratado mediante la colocación de un stent, con buen resultado (flecha).
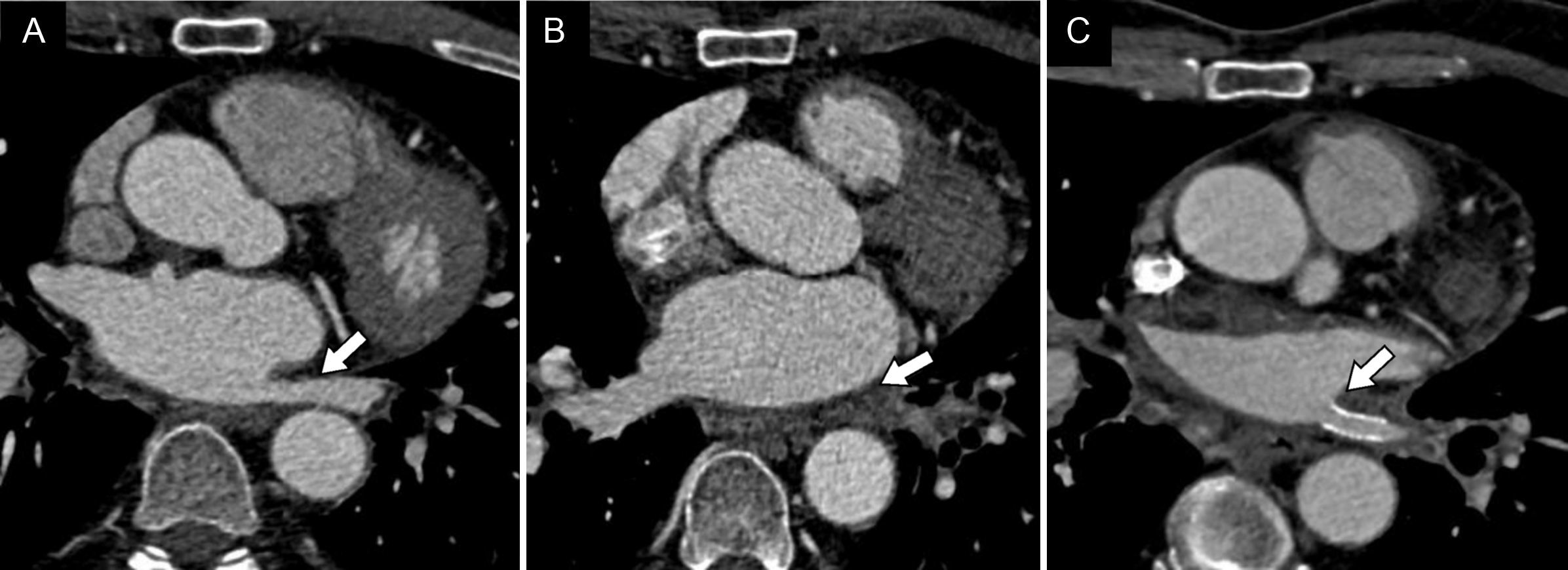
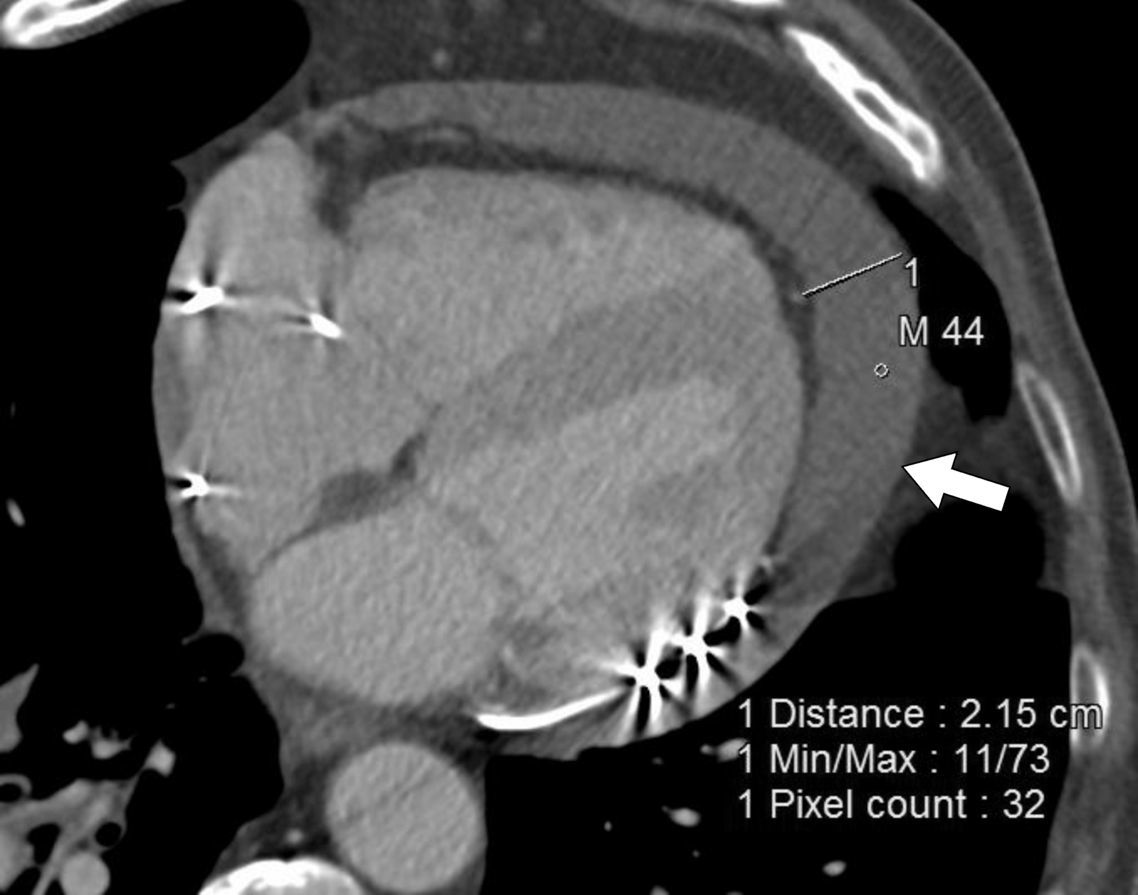
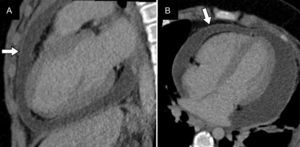
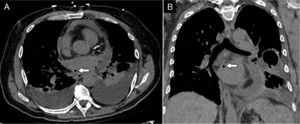
El derrame pericárdico posablación suele ser leve y cursa de manera asintomática. Ocurre en el 0,7% de los pacientes. Ocasionalmente, el paciente puede sufrir pericarditis, que se manifiesta en forma de líquido pericárdico, grosor pericárdico mayor de 1-2mm y realce11. Si el derrame provoca constricción, el paciente manifestará disnea, elevación de la presión venosa yugular y edema de extremidades inferiores. En la TC se podrá observar colapso de cavidades derechas y aplanamiento del tabique interventricular12 (fig. 3).
Paciente varón de 71 años con antecedente de ablación de las venas pulmonares 3 semanas antes, acude por dolor precordial irradiado a espalda. A) Plano de dos cámaras. B) Plano de cuatro cámaras. El estudio mostró un derrame pericárdico moderado, de densidad homogénea (0-10 UH). Se observó captación de contraste por parte del pericardio, que presentaba un grosor normal. Fue diagnosticado de pericarditis aguda.
Las causas más frecuentes de perforación cardíaca son la punción accidental de la cara posterior de la aurícula izquierda, el daño mecánico directo, especialmente de la orejuela, y el daño térmico excesivo de la pared auricular5.
El taponamiento cardíaco suele ocurrir tras unos 12 días del procedimiento con una incidencia del 1%. Es la causa más frecuente de fallecimiento posablación, con una mortalidad del 5%6. Se produce por una acumulación de líquido en la cavidad pericárdica y una presión mayor de 20mmHg. Puede ser debido a sangre, pus o líquido seroso secundario a pericarditis11. En la TC se manifiesta como acumulación de líquido en la cavidad pericárdica que provoca compromiso de la función cardíaca13. Puede asociar aumento del calibre de las venas cavas, hepáticas y renales, linfedema periportal y reflujo de contraste hacia la vena cava inferior o a la vena ácigos.
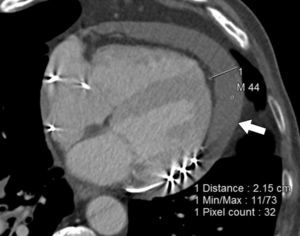
En la TC, el hemopericardio se puede manifestar como un patrón de dos bandas, una hiperdensa y otra hipodensa, la primera rodeando al epicardio (formada por coágulo) y la segunda, periférica (formada por sangre fresca) o como una única banda hiperdensa que rodea al epicardio con un patrón de nivel líquido isodenso-hiperdenso14 (fig. 4).
Paciente varón de 80 años que durante el procedimiento de ablación de venas pulmonares refiere dolor torácico sin alteración del segmento ST. Ante la persistencia de la molestia durante el ingreso, se realizó una angio-TC, en la que se observó un derrame pericárdico con un grosor máximo de 21mm y valores de atenuación elevados (44 UH), sugestivo de hemopericardio.
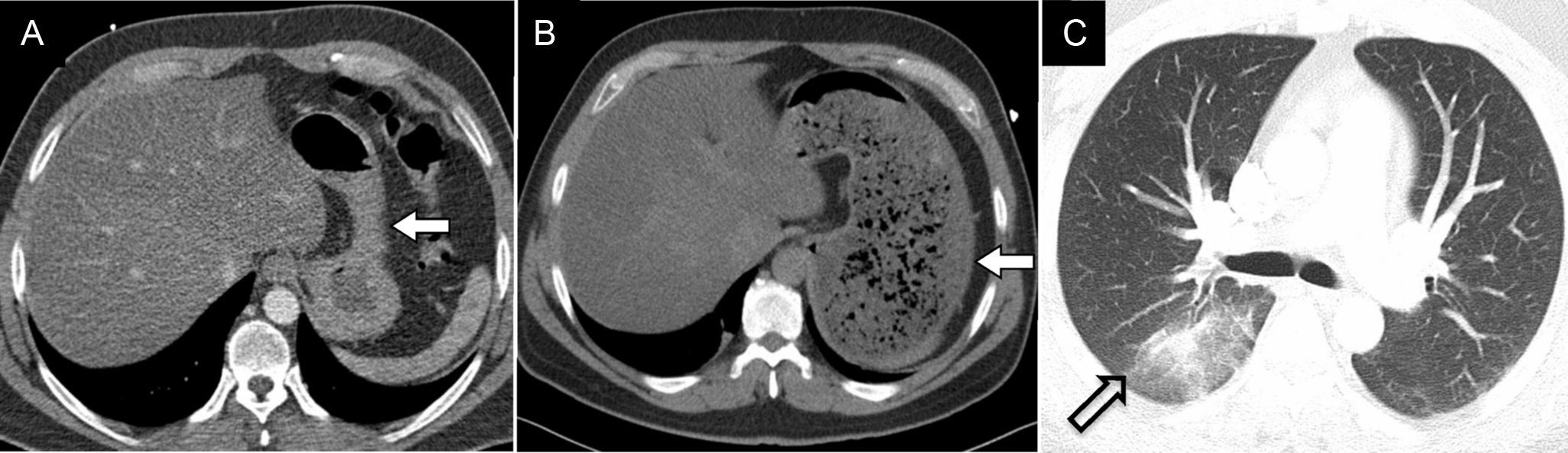
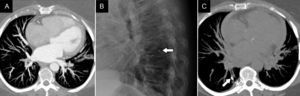
El infarto pulmonar posablación puede ser secundario a estenosis grave o trombosis de una vena pulmonar2,15. Se suele manifestar en forma de opacidades multifocales o consolidaciones periféricas localizadas en el territorio correspondiente al vaso afectado y se suele acompañar de engrosamiento septal intersticial en fases crónicas15. Se debe sospechar un infarto pulmonar ante una consolidación nueva periférica, con forma de cuña en un paciente con antecedente de ablación reciente10 (fig. 5).
Mujer de 68 años que acude por disnea de instauración progresiva 10 semanas después del procedimiento de ablación. Ante la sospecha clínica de estenosis de vena pulmonar se realizó una angio-TC. A) Ventana de mediastino. El estudio puso de manifiesto trombosis de la vena pulmonar inferior izquierda. B) Ventana de parénquima pulmonar. Se observó, además, una consolidación pulmonar de base de implantación periférica en el lóbulo inferior izquierdo que asociaba áreas en vidrio deslustrado y engrosamiento de los septos interlobulillares, compatible con infarto pulmonar.
La estenosis o trombosis de una vena tratada puede provocar que los segmentos pulmonares drenados por esta se encuentren peor perfundidos y ventilados, lo que facilita el desarrollo de infecciones broncopulmonares, que pueden ser resistentes al tratamiento3.
Neumotórax y hemotóraxLa frecuencia de neumotórax o hemotórax tras ablación es del 0,2%6. Suele ser debido a punción accidental de la pleura durante el acceso venoso yugular o subclavio16. En casos de neumotórax a tensión se observará desplazamiento mediastínico hacia el lado contralateral, aplanamiento o inversión del hemidiafragma ipsilateral e hiperexpansión del hemitórax ipsilateral17.
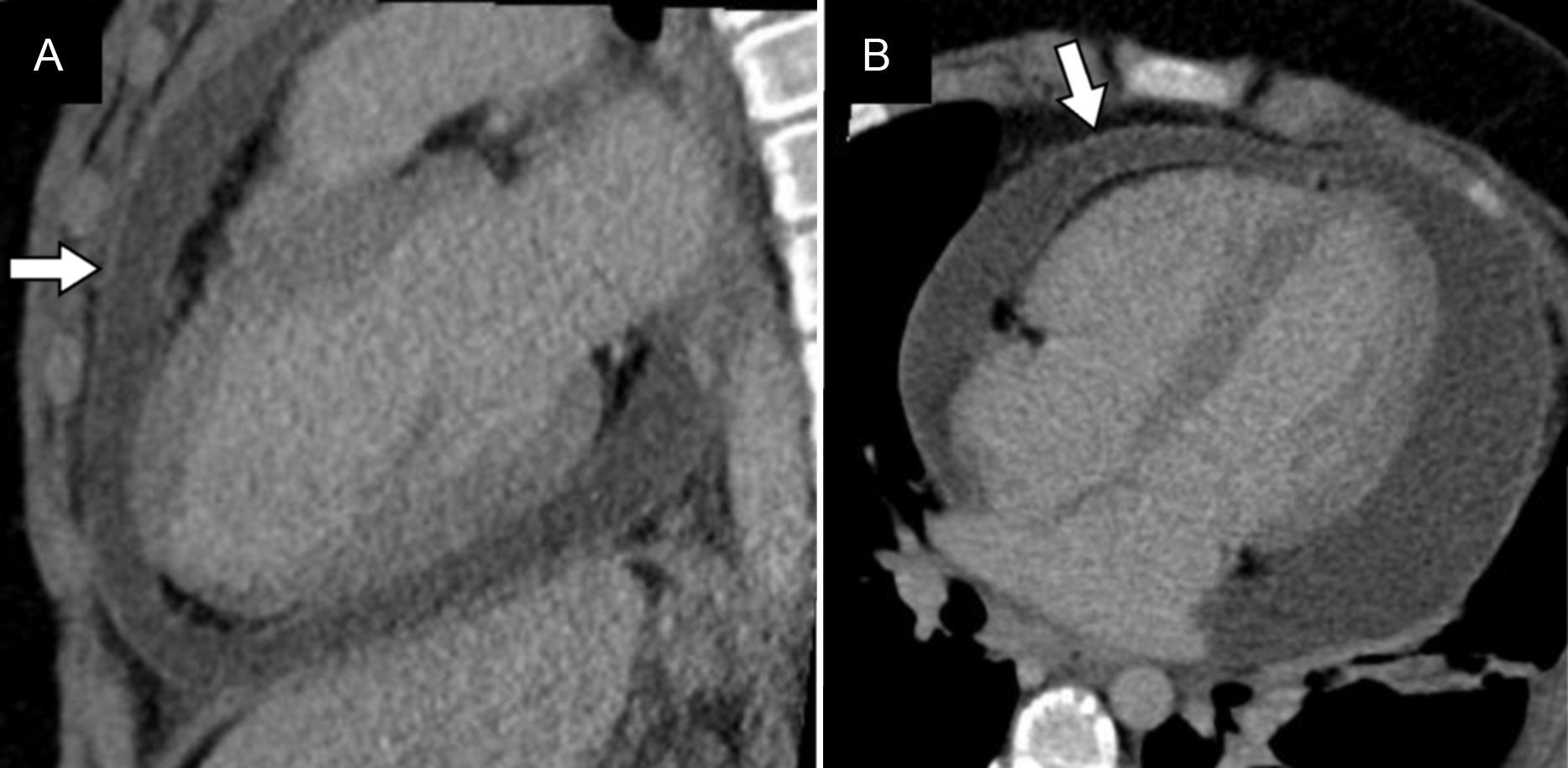
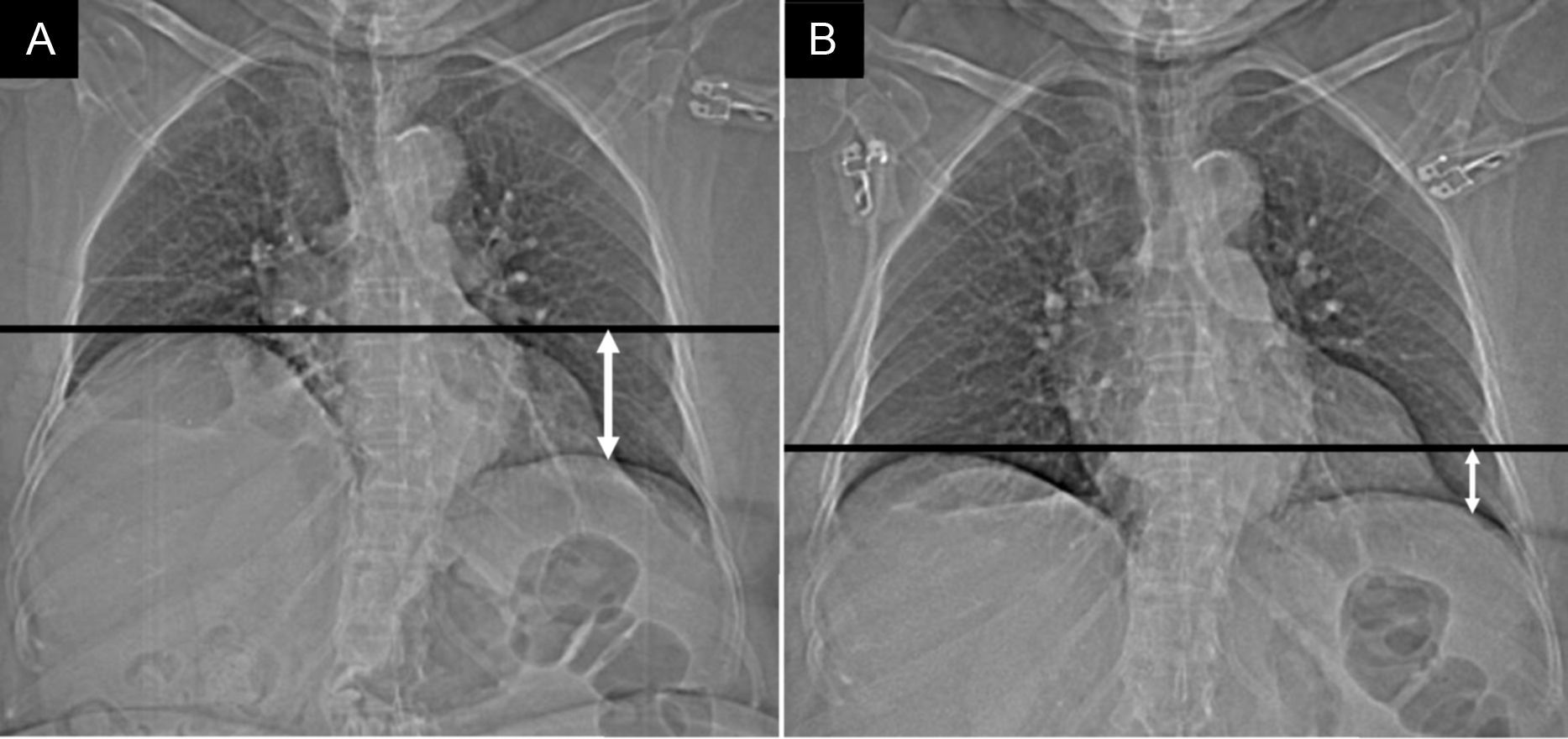
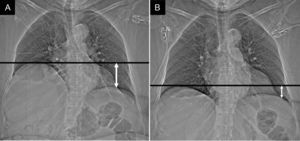
Parálisis diafragmáticaLa lesión del nervio frénico durante el procedimiento puede provocar parálisis del diafragma. Ocurre en el 0,3% de los pacientes6. Característicamente se afecta el nervio frénico derecho en su transcurso cercano a la vena pulmonar superior derecha, y menos comúnmente el izquierdo a su paso por la orejuela izquierda. Es una complicación benigna (el 31-50% de los pacientes permanecen asintomáticos) y transitoria (en un 80% de los pacientes se resuelve en un periodo de 6 a 28 meses)18. Se manifiesta en forma de elevación del hemidiafragma afectado. Su diagnóstico se puede confirmar mediante fluoroscopia o ecografía y la prueba del olfateo al demostrar que el hemidiafragma paralizado no se mueve durante la inspiración o que presenta un movimiento paradójico18–20 (fig. 6).
Paciente varón de 58 años, con disnea leve, que acude a consulta para seguimiento 2 meses después del tratamiento de ablación. A y B) Topogramas de tomografía computarizada. El estudio puso de manifiesto una elevación del hemidiafragma derecho (A) respecto al estudio basal (B), hallazgos sugestivos de parálisis del hemidiafragma derecho por lesión del nervio frénico ipsilateral.
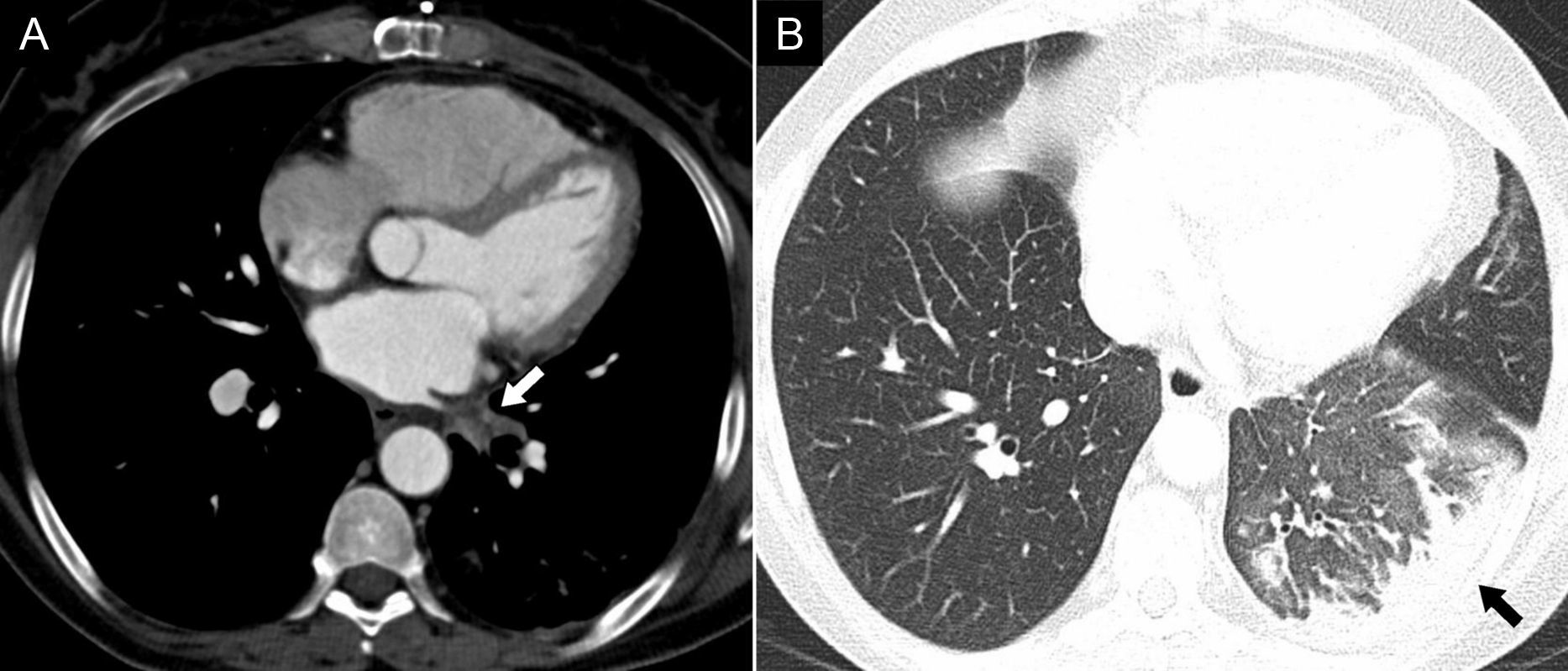
El daño esofágico es una complicación rara (0,08% de los pacientes) que ocurre con más frecuencia después de la ablación de las venas pulmonares inferiores. Se puede manifestar en forma de eritema, ulceración o perforación de la mucosa6. La perforación esofágica constituye la segunda causa de fallecimiento más frecuente, por detrás del taponamiento cardíaco, por lo que el diagnóstico temprano es vital. Suele ocurrir entre los días 3 y 35 posablación. En radiología simple se puede observar neumomediastino. El esofagograma puede mostrar extravasación de contraste hacia el mediastino. La técnica de elección para su diagnóstico es la TC. Característicamente se identifican burbujas aéreas en el mediastino. Si existe fístula atrioesofágica también se pueden observar en la aurícula izquierda (fig. 7). Ante la sospecha de esta entidad, están contraindicadas tanto la ecocardiografía transesofágica como la endoscopia, debido al riesgo de producir mayor daño y/o embolia aérea masiva secundaria a la insuflación de CO221. El tratamiento consiste en un abordaje quirúrgico urgente21,22.
Paciente varón de 80 años que en la primera semana posablación presentó disnea súbita grave y dolor torácico. Se le realizó una tomografía computarizada torácica de urgencia. A) Imagen axial. B) Imagen coronal. Se observó la presencia de una burbuja de gas en el interior de la aurícula (flechas), hallazgo característico de fístula atrioesofágica. Nótese, además, la presencia de derrame pleural bilateral y derrame pericárdico. (Imágenes cortesía del Dr. Girish Shroff, Memorial Hermann Texas Medical Center, Texas, Estados Unidos).
La hemorragia pulmonar es una complicación rara pero potencialmente grave. Desde el punto de vista radiológico se manifiesta como atenuación en vidrio deslustrado, consolidación o patrón en empedrado (“crazy-paving”)23.
Complicaciones a distanciaEmbolización trombóticaLa embolización trombótica, con una incidencia del 0,5%, ocurre de manera característica entre las primeras 24h y las siguientes 2 semanas tras la ablación5,6,24. Se puede manifestar como tromboembolia pulmonar, ictus, isquemia vascular periférica o embolia cerebral silente5,19. El aumento del riesgo trombótico se debe a que los catéteres utilizados son protrombóticos, a que las lesiones provocadas en el endotelio atrial favorecen el depósito de plaquetas y la formación de trombos y a que la ablación induce la activación del sistema de coagulación5,19.
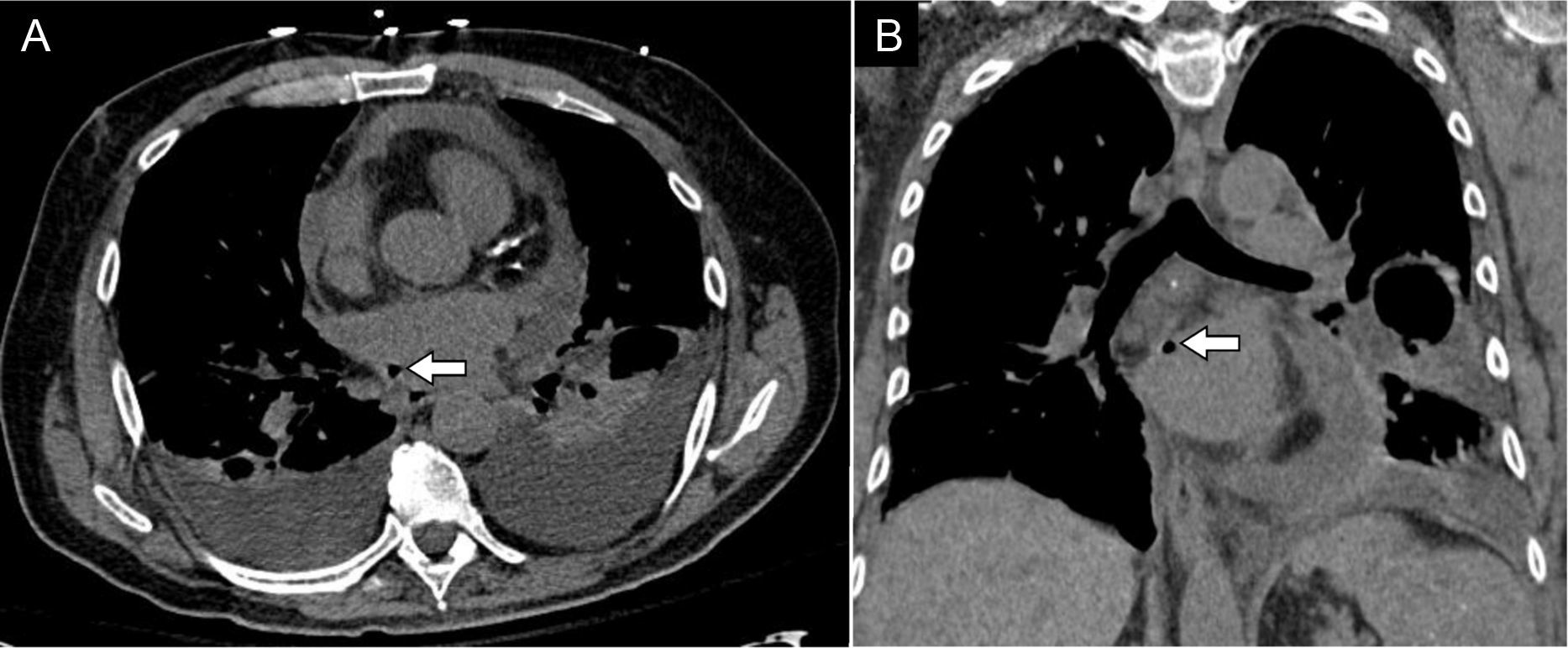
Embolización de catéterLa embolización del catéter es una complicación rara, no descrita previamente, que puede causar compromiso vascular a nivel cerebral, coronario o vascular periférico5 (fig. 8).
Mujer de 47 años que acude a consulta para someterse a un procedimiento de ablación de venas pulmonares por fibrilación auricular. A) Reconstrucción MIP. La angio-TC preablación mostró permeabilidad de las venas pulmonares y una pequeña atelectasia en língula. B) En la radiografía de tórax lateral de control posablación realizada durante su ingreso se identificó una imagen de densidad metal en la base derecha. Lo más probable es que se trate del catéter de mapeo eléctrico de la aurícula que se utiliza previo a la ablación. Se realizó una tomografía computarizada de tórax para determinar la localización exacta de dicho elemento metálico. C) Reconstrucción MIP. Se observó que dicho elemento metálico se encontraba localizado en una rama de la vena pulmonar inferior derecha. Dicho émbolo de cuerpo extraño provocaba, además, un infarto venoso pulmonar en la periferia de este lóbulo (asterisco).
Los hematomas espontáneos son secundarios a la anticoagulación3,5. En pacientes hemodinámicamente estables, la angiografía por TC es la técnica diagnóstica de elección manifestándose como una colección que puede comprimir las estructuras adyacentes, en algunos casos con nivel líquido-líquido debido al efecto de hematocrito. Si el sangrado es activo se puede objetivar extravasación del contraste intravenoso. En pacientes hemodinámicamente inestables se recomienda realizar una angiografía convencional urgente para detectar el vaso sangrante y embolizarlo selectivamente25.
GastroparesiaLa lesión del nervio vago en su trayecto periesofágico es una complicación benigna que conlleva una gastroparesia iatrogénica. Clínicamente cursa con vómitos y plenitud posprandial. Se suele tratar de manera conservadora con eritromicina y procinéticos. La recuperación es satisfactoria en la mayoría de los pacientes en un plazo de 3 semanas a 12 meses. La gastroparesia suele manifestarse como un estómago distendido, con hipomotilidad y retraso en su vaciamiento26 (fig. 9).
Varón de 47 años con disfagia y dolor abdominal 2 días después del procedimiento de ablación de las venas pulmonares por fibrilación auricular. Imagen de tomografía computarizada previa al procedimiento (A) e imágenes tras el procedimiento (B y C). En las imágenes posablación se observa una distensión gástrica importante (flecha) (B), probablemente debida a gastroparesia por lesión del nervio vago durante el procedimiento, y consolidación alveolar en el lóbulo inferior derecho (flecha hueca) (C) compatible con aspiración.
Las complicaciones asociadas el acceso vascular son las más frecuentes (1,4%) 5,6 destacando los hematomas en el sitio de punción (0,33% a 1,16%)27, que se suelen distribuir a la largo de la vaina femoral hacia el triángulo femoral y se manifiestan como un aumento de partes blandas hiperdenso, y pueden presentar un nivel líquido-líquido28.
Fístula arteriovenosaLa fístula arteriovenosa ocurre en el 0,43% de los pacientes5,6. En la ecografía Doppler presenta característicamente una onda de alto flujo y baja resistencia. En la angio-TC se detecta un realce venoso precoz en la fase arterial. Un tercio de las fístulas arteriovenosas se resuelven espontáneamente al cabo de un año29.
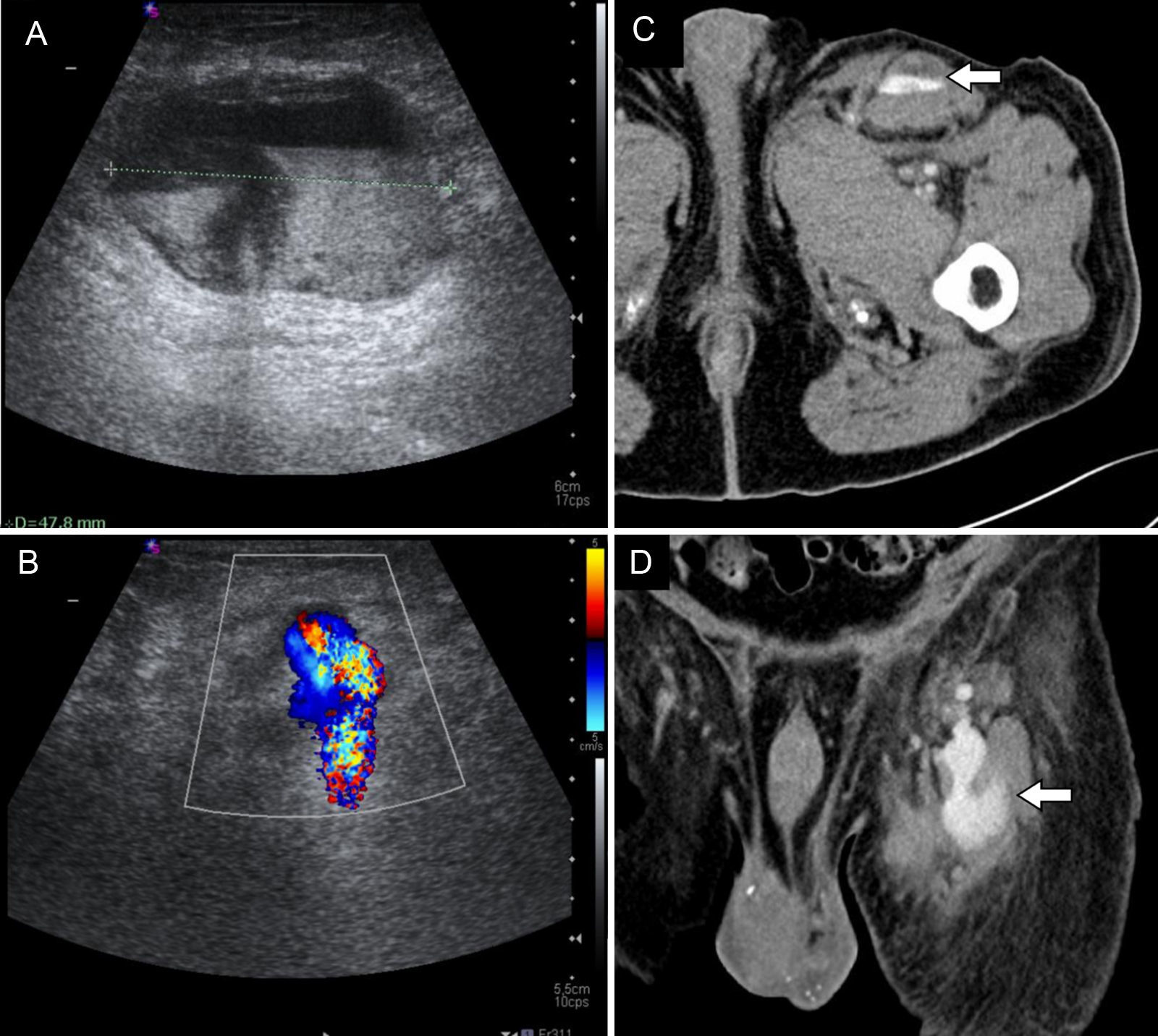
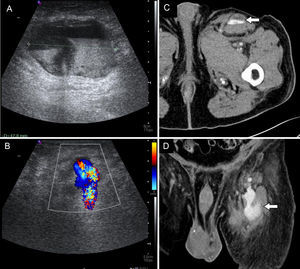
SeudoaneurismaEl seudoaneurisma surge como consecuencia de la disrupción de la capa íntima arterial, creándose un saco formado por la media y/o la adventicia que contiene la sangre30. Ocurre en el 0,5% de los casos6. En ecografía se manifiesta como una estructura hipoecoica de flujo turbulento, con la característica apariencia de “ying-yang” causada por el flujo bidireccional en su interior30. En angio-TC se identifica una estructura redondeada que se rellena de contraste en fase arterial.
La implantación de un stent recubierto es una solución efectiva y segura en fístulas arteriovenosas y seudoaneurismas que no se resuelven espontáneamente. Otras alternativas de tratamiento para los seudoaneurismas son la inyección de trombina guiada por ecografía, la embolización con coils o el tratamiento quirúrgico30 (fig. 10).
Paciente varón de 71 años que refiere una masa pulsátil en ingle izquierda 6 días después de un procedimiento de ablación de venas pulmonares. A y B) Se realizó una ecografía en la que se objetivó una masa heterogénea de 5cm en la ingle izquierda (A). La ecografía Doppler color demostró que presentaba un cuello pequeño (flecha en B). Ante la sospecha de un seudoaneurisma parcialmente trombosado se solicitó un estudio de tomografía computarizada. Las imágenes axiales (C) y coronales (D) poscontraste confirmaron los hallazgos al demostrar una colección ovalada y fuga de contraste en fase arterial (flechas). Se trató al paciente con la combinación de coils de embolización y trombina intraaneurismática bajo control ecográfico.
Las complicaciones asociadas al tratamiento ablativo de las venas pulmonares son muy variadas en gravedad y localización. Es necesario conocerlas para realizar un diagnóstico temprano e instaurar su tratamiento.
Autoría- 1.
Responsable de la integridad del estudio: JMMP, AJVM.
- 2.
Concepción del estudio: PMGB, AJVM, JIGB, GBA.
- 3.
Diseño del estudio: JMMP, AJVM, GBA.
- 4.
Obtención de los datos: PMGB, AJVM, JIGB.
- 5.
Análisis e interpretación de los datos: JMMP, PMGB, AJVM, GBA.
- 6.
Tratamiento estadístico: NA.
- 7.
Búsqueda bibliográfica: JMMP, PMGB, AJVM, GBA.
- 8.
Redacción del trabajo: JMMP, PMGB, AJVM, GBA.
- 9.
Revisión crítica del manuscrito con aportaciones intelectuales relevantes: AJVM, GBA.
- 10.
Aprobación de la versión final: GBA, JMMP, PMGB, AJVM, JIGB.
Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.