INTRODUCCIÓN
En las últimas 3 décadas se ha producido en nuestro país un incremento progresivo en la tasa de cesáreas. Sólo inicialmente se correspondió con una disminución de la mortalidad perinatal. A esta reducción no es ajena la mejoría de las condiciones sociodemográficas de la población, los cuidados prenatales y la atención al recién nacido pretérmino o con patología. En España, el número de partos ha ido descendiendo desde el año 1975 hasta la actualidad, y la tasa de cesáreas, según los datos del Instituto Nacional de Estadística, oscila alrededor del 22,9%, con marcadas diferencias entre la asistencia privada (30,6%) y la pública (21,2%)1,2.
La frecuencia de situaciones con incertidumbre en la realidad clínica y la ausencia de evidencia científica respecto a muchas de las prácticas habituales en obstetricia, condicionan una alta variabilidad asistencial que ha tenido como consecuencia un claro incremento de la tasa global de cesáreas3-5. Tambien se observan unas diferencias entre hospitales y comunidades que no se explican por factores exclusivamente asistenciales. Es necesario determinar la tasa óptima de cesáreas que, variable en cada población en función de su nivel de complejidad, asegure los mejores resultados perinatales con el menor riesgo posible para la gestante.
La Sociedad Española de Ginecología y Obstetricia (SEGO) ha iniciado, con su protocolo para la racionalización de la tasa de cesáreas6, una política activa para reducir el alarmante número de cesáreas de nuestro país, sin lograrlo. Por el contrario, el Servicio Vasco de Salud (Osakidetza)7 ha conseguido disminuir la tasa de cesáreas de un 15,71% en el año 1998 a un 12,89% en el año 2001. Quizá, para ser eficaces en esta política se deban tener en cuenta otros factores condicionantes, como son: la formación recibida por los especialistas de obstetricia y ginecología, la práctica de la medicina defensiva, los incentivos económicos, la demanda materna de un parto abdominal, etc.
La hipótesis formulada en el inicio de este trabajo fue: la tasa de cesáreas guarda relación directa con el grado de complejidad de la población obstétrica atendida y con los resultados perinatales. De esta manera, el objetivo del presente estudio es analizar qué factores condicionan en el Hospital Universitario Materno Infantil de Canarias (HUMIC) la vía de parto y si estos se relacionan con la complejidad de la población obstétrica atendida y sus resultados perinatales.
MATERIAL Y MÉTODO
El estudio es retrospectivo a partir de unas bases de datos previamente confeccionadas, que forman parte de la historia clínica de cada una de las pacientes ingresadas en el HUMIC. Para el diseño experimental, elegimos un estudio analítico observacional que estudiase la relación entre las variables.
El HUMIC es el único hospital público de tercer nivel de la provincia de Las Palmas. Durante el período estudiado se atendieron en él 36.300 partos, lo que supone el 91% de los nacimientos de su población de referencia, el 9% restante fueron atendidos en centros de segundo nivel de financiación privada. El paritorio cuenta con un adjunto responsable en turno de mañana (08:00-15:00 h) y tarde (15:00-22:00 h) y un número variable de 1 o 2 residentes. El equipo de guardia, compuesto por 3 adjuntos y 2 residentes, asume la responsabilidad del paritorio durante el turno de noche (22:00-08:00 horas), así como los días festivos en su totalidad. Las matronas trabajan en grupos de 8, en turnos de 12 h. La Unidad de Neonatología cuenta con neonatólogos de guardia (1 adjunto y 1 residente) las 24 h del día. Se realiza diariamente una sesión clínica donde se expone la asistencia obstétrica realizada en las 24 h previas, sometiéndose a juicio crítico el manejo obstétrico durante la guardia. Semestralmente se realiza un análisis comparativo de la tasa de cesáreas, parto instrumental y resultados perinatales de cada uno de los médicos adjuntos del servicio. Los resultados de dicho análisis se exponen en sesión clínica.
El período de estudio abarca 5 años completos, desde el 1 de enero de 1995 al 31 de diciembre de 1999.
Se han analizado 36.300 partos, de los cuales 4.325 terminaron en cesárea (tasa media de cesáreas del 11,9%). Los resultados perinatales expresados se refieren a la totalidad de los nacimientos ocurridos en el período de estudio.
Se recogieron variables clasificadas en 3 tipos, las que se relacionaban con la complejidad de la población, las relacionadas con el trabajo de parto y las variables perinatales. Las variables que estudian la complejidad de la población en nuestro trabajo son:
Alto riesgo obstétrico (ARO). Una gestación se considera de ARO cuando en ella concurren factores sociales, médicos, obstétricos o de otra índole que se asocian con una morbilidad y una mortalidad perinatal superior a la de la población general. Para cuantificar su incidencia en nuestra población se ha utilizado el índice de riesgo gestacional (IRG) propuesto por la Sección de Medicina Perinatal de la SEGO6.
Gestante adolescente. Gestante con edad igual o inferior a 15 años.
Primigesta añosa. Gestante en su primera gestación con edad igual o superior a 35 años.
Gestante con antecedente de esterilidad. Gestante con historia previa de esterilidad de más de 2 años de evolución y gestación actual conseguida con técnicas de reproducción asistida.
Gestante con cesárea anterior. Gestante con gestación previa terminada mediante cesárea.
Gestante con hábitos tóxicos. Gestante con adicción a tabaco, alcohol y otras drogas.
Gestante con malos resultados obstétricos previos. Gestante con un hijo previo fallecido en el período perinatal o con disfunción secundaria a gestación o parto anterior.
Hipertensión coincidente con la gestación. Cualquier cuadro hipertensivo coincidente con la gestación, independientemente de su etiología.
Diabetes en la gestación. Incluye diabetes gestacional y pregestacional.
Otras patologías médicas. Incluye un amplio abanico de enfermedades médicas que por su baja sintomatología tienen una escasa repercusión en el medio fetal (p. ej., asma en tratamiento, hipotiroidismo, epilepsia, etc.).
Recién nacido con bajo peso para su edad gestacional. Recién nacido con peso al nacimiento inferior al percentil 10. Se ha utilizado la curva de peso al nacimiento elaborada con los nacimientos ocurridos en el HUMIC.
Recién nacido pretérmino. Nacido antes de la semana gestacional 37.
Gestación múltiple. Gestación con más de un feto.
Presentación podálica. Feto en cualquiera de las variantes de la presentación podálica en el momento del nacimiento.
Para terminar la gestación por vía abdominal, se consideran 9 indicaciones:
Desproporción/no evolución (DPC). Trabajo de parto detenido en la fase activa tras 4 h de buena dinámica y bolsa rota. Sin descenso de la presentación en expulsivo hasta hacer posible un parto vaginal (espontáneo o instrumental) tras 60 min de pujos efectivos.
Fracaso de inducción (FI). Gestante sin inicio espontáneo del trabajo de parto que, tras 12 h de bolsa rota y dinámica adecuada conseguida con perfusión continua de oxitocina, no está clínicamente de parto.
Iterativa. Cesárea repetida en gestante con 2 o más cesáreas previas.
Metrorragia. Presencia de metrorragia en la segunda mitad de la gestación que pone en peligro la salud o la vida de la madre y/o el feto.
Prolapso de cordón. Prolapso de cordón umbilical sin posibilidad de resolución por vía vaginal.
Situación anómala. Situación transversa u oblicua del feto en gestación única, o del primer feto en gestación gemelar.
Riesgo de pérdida de bienestar fetal (RPBF). Feto con riesgo de asfixia, hipoxia más acidosis, determinado por un registro cardiotocográfico patológico y/o análisis de gases de microtoma de sangre de cuero cabelludo fetal.
Electiva sin trabajo de parto (ESTP). Cesárea indicada en gestante sin trabajo de parto por la asociación de varios factores patológicos, cada uno de los cuales por sí solo no sería suficiente para establecer la indicación.
Electiva con trabajo de parto (ECTP). Cesárea indicada en gestante en trabajo de parto por la asociación de varios factores patológicos, cada uno de los cuales por sí solo no sería suficiente para establecer la indicación.
Para facilitar el tratamiento estadístico de las indicaciones de cesárea, las agrupamos en 6 clases en función de su frecuencia, de tal forma que consideramos: DPC, FI, RPBF, ESTP, ECTP, otras (metrorragia, prolapso de cordón, situación anómala) e indicación desconocida.
Las variables perinatales estudiadas han sido: Apgar al minuto y a los 5 min de vida extrauterina, pH en arteria umbilical, destino del recién nacido tras el parto (unidad de cuidados intensivos, UCIN, unidad de neonatos patológicos, NNPT y nidos), mortalidad fetal (MF), mortalidad neonatal precoz (MNP) y tardía (MNT), y mortalidad perinatal (MPN). Se incluye el término de mortalidad perinatal ampliada (MPNA), definida como muerte fetal más muerte neonatal precoz más muerte neonatal tardía.
La recogida de información alusiva a la gestación, parto y recién nacidos se llevó a cabo mediante revisión de las bases de datos informatizadas del HUMIC. De cada historia clínica se obtuvieron los valores de las variables en estudio, que se almacenaron en una base de datos realizada con el editor del paquete estadístico SPSS-PC versión 8.0.
Fue necesario realizar un control de calidad de las bases de datos; esto hizo que se eliminaran 387 historias (1,06% de la muestra). Todos los resultados están referidos a las bases de datos depuradas.
Se ha analizado la asociación existente entre las variables relacionadas con la complejidad de la población obstétrica atendida por el HUMIC y el tipo de parto, de tal forma que se intenta determinar qué variables poblacionales incrementan el riesgo de terminar la gestación mediante cesárea. Se ha realizado un test de la χ2 para la comparación de frecuencias y se ha calculado la odds ratio (OR) con intervalos de confianza (IC) del 95%. El nivel de significación considerado ha sido p < 0,05. Para el análisis estadístico se han utilizado los programas estadísticos SPSS 8.0 y EPI INFO 2000.
RESULTADOS
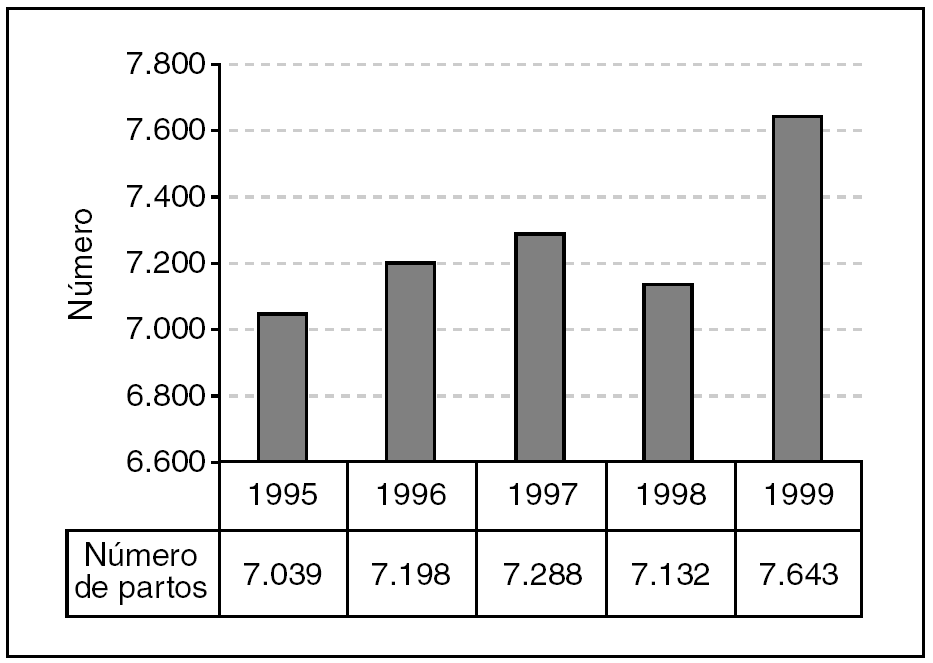
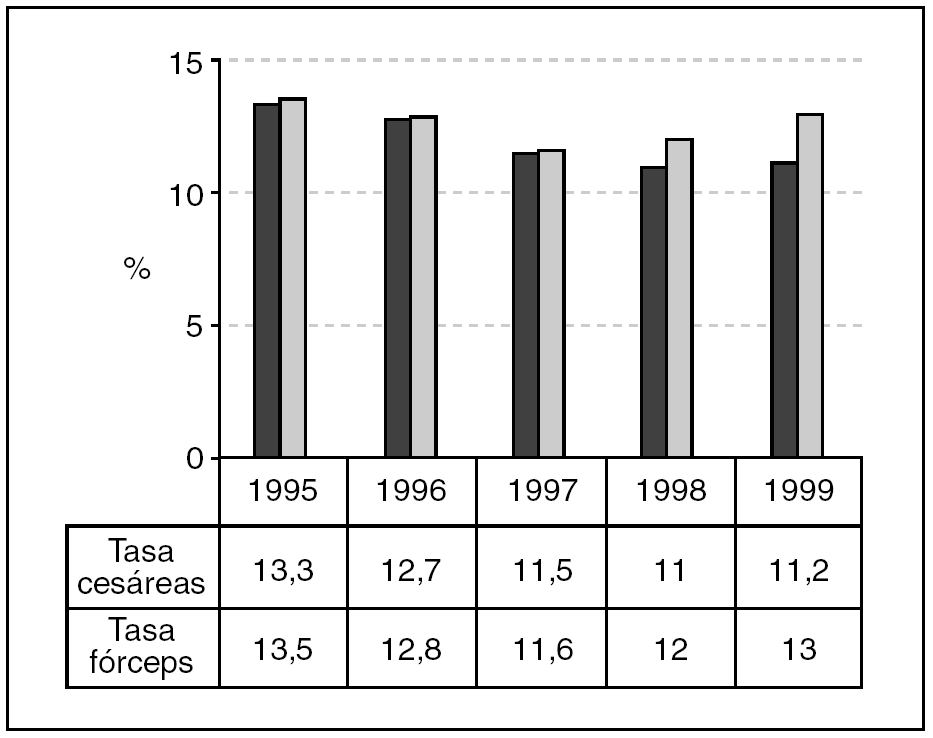
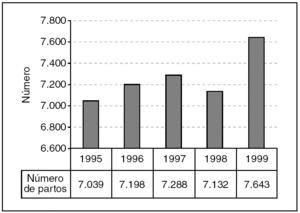
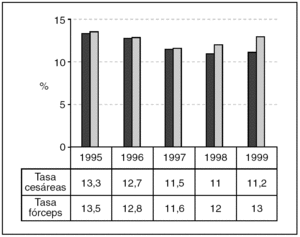
El número de nacimientos se ha mantenido estable con tendencia al alza a lo largo del período estudiado, siendo la media de unos 7.260 partos (fig. 1). Se puede observar una tasa de cesáreas en torno al 11%, con escasa variación entre los años analizados (IC del 95%, 11-13,3). Pero si analizamos la tasa de cesáreas en la población de alto riesgo obstétrico (que supone un 14,6% de la población general), esta tasa se eleva al 26,6% (22-31). Asimismo, la tasa de parto asistido mediante fórceps muestra un porcentaje estable en torno al 12% a lo largo del quinquenio (11,6-13,5) (fig. 2).
Figura 1. Partos/año.
Figura 2.Tasa cesáreas/tasa fórceps.
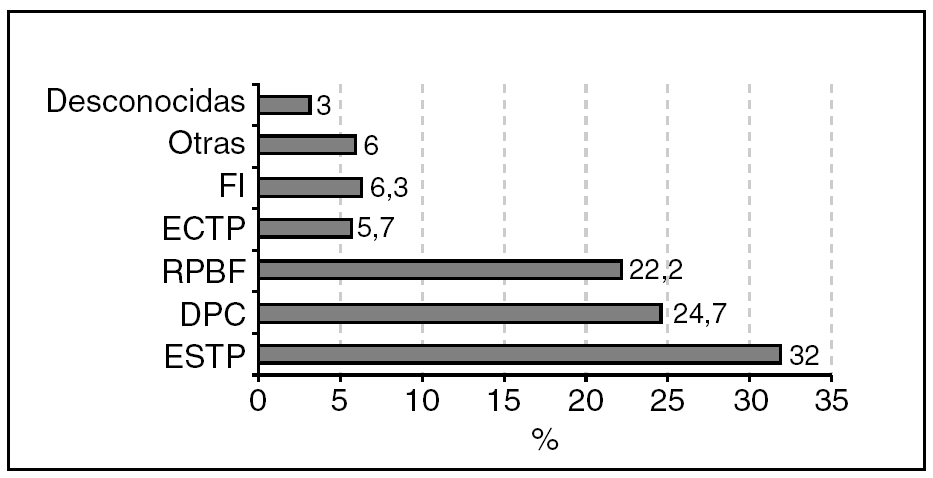
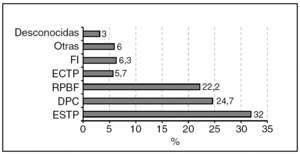
En cuanto a las indicaciones de cesáreas (fig. 3), la cesárea ESTP es la indicación más frecuente (32%) seguida de la indicación sospecha de desproporción cefalopélvica y RPBF, estas 3 indicaciones constituyen el 78,9% de la totalidad de las indicaciones de cesárea en nuestro medio.
Figura 3.Indicaciones de cesáreas. DPC: desproporción/no evolución; FI: fracaso de inducción; ECTP: electiva con trabajo de parto; ESTP: electiva sin trabajo de parto; RPBF: riesgo de pérdida de bienestar fetal.
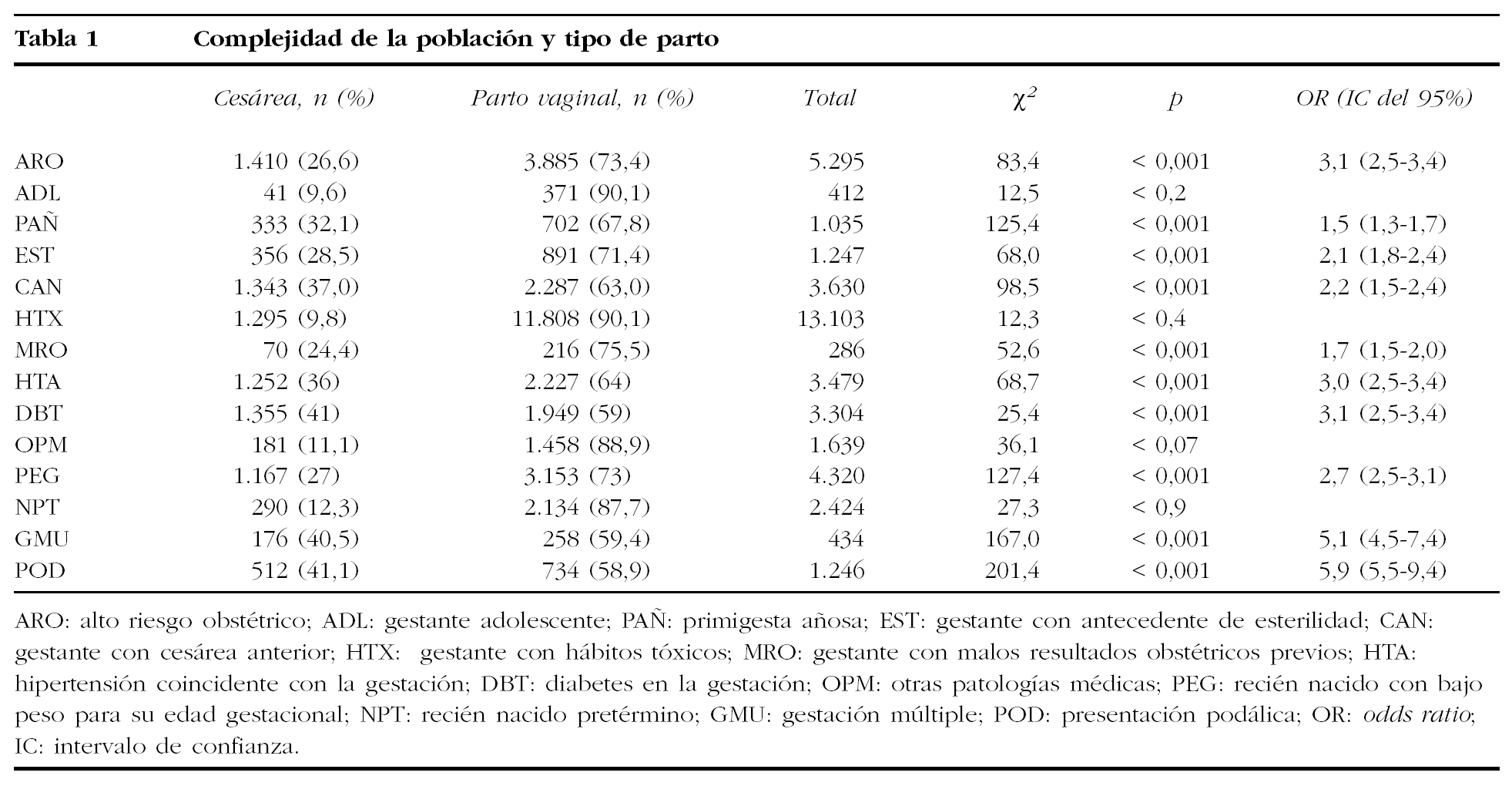
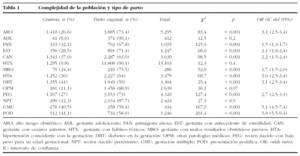
Al analizar las variables relacionadas con la complejidad de la población y el tipo de parto (tabla 1), los factores de complejidad que más incrementan el riesgo de terminar la gestación mediante cesárea son: presentación de nalgas (OR: 5,9) y gestación gemelar (OR: 5,1). Le siguen en orden de importancia: diabetes (OR: 3,1), estados hipertensivos coincidentes con la gestación (OR: 3,0), recién nacido pequeño para su edad gestacional (OR: 2,7), grupo de gestantes con cesárea anterior (OR: 2,2), gestantes con antecedentes de esterilidad (OR: 2,1), malos resultados obstétricos previos (OR: 1,7) y primiparidad añosa (OR: 1,5). Si consideramos el grupo de gestantes catalogadas de alto riesgo obstétrico de forma global, observamos un riesgo multiplicado por 3 respecto a la población general (OR: 3,1). No se observan diferencias estadísticas con respecto al resto de nuestra población obstétrica, en relación con el tipo de parto en las gestantes adolescentes, gestantes con hábitos tóxicos, gestantes con otras patologías médicas y en los recién nacidos pretérmino.
En cuanto a los resultados perinatales, de los 36.300 recién nacidos estudiados, 34.939 (96,6%) tuvieron una puntuación en el test de Apgar superior a 7 en el primer minuto de vida extrauterina, y este porcentaje fue del 99,1% (35.873 recién nacidos) a los 5 min. Con un Apgar entre 0 y 3 se contabilizó un 0,7% al primer minuto y un 0,3% a los 5 min, y con una puntuación entre 4 y 7 los resultados fueron del 2,7 y el 0,6%, respectivamente.
El 67,2% (21.984) de los recién nacidos tienen un pH en arteria umbilical mayor a 7,20, el 32,7% lo tienen entre 7 y 7,20 y en el 1,1% es inferior a 7, si bien en el 10% (3.866) de los nacimientos el valor del pH no quedó registrado en nuestra base de datos durante el período estudiado.
El 92,5% (33.587) de los neonatos son llevados a nido tras el nacimiento, el 6,6% a la unidad de neonatos patológicos y el 0,8% ingresaron en UCIN.
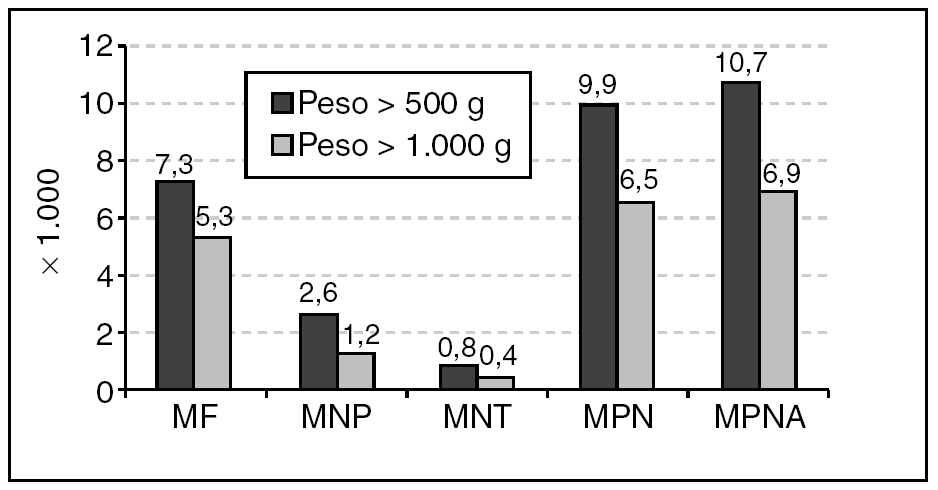
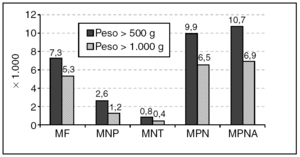
La mortalidad perinatal es del 9,9 por mil en el grupo de recién nacidos con un peso superior a 500 g (365 fallecimientos) y del 6,5 por mil (240 fallecimientos) en los neonatos con peso superior a 1.000 g (fig. 4).
Figura 4.Mortalidad recién nacidos. MF: mortalidad fetal; MNP: mortalidad neonatal precoz; MNT: mortalidad neonatal tardía; MPN: mortalidad perinatal; MPNA: mortalidad perinatal ampliada.
DISCUSIÓN
La práctica de la cesárea se ha señalado como uno de los paradigmas de variabilidad en la práctica médica. Del análisis de su evolución en diferentes países en las últimas 3 décadas habría que destacar 2 hechos primordiales: en primer lugar, un incremento generalizado de la tasa de cesáreas en los países desarrollados y, en segundo lugar, la existencia de amplias diferencias entre distintos ámbitos geográficos y sanitarios8. Entre las circunstancias que podrían explicar estos fenómenos se han mencionado la medicina defensiva, la tendencia al automatismo y la especialización excesiva en los nuevos obstetras. Aunque la objetivación de estos factores es sumamente dificultosa, parece importante tenerlos en cuenta en una apreciación crítica del problema8,9. No ha sido posible, por el momento, establecer la tasa óptima de cesáreas, aunque el argumento teórico sería aquel porcentaje que consiguiera la máxima salud materna e infantil al mínimo riesgo.
Para el análisis de la tasa de cesáreas se ha mostrado eficaz la estandarización de los pacientes según complejidades: case-mix, GDR, niveles de riesgo obstétrico10-12. La obtención de dicha información nos aporta un mecanismo para valorar si las diferencias observadas en las distintas tasas de cesárea obedecen a la variable complejidad de las distintas poblaciones atendidas o bien se basan en diferencias atribuibles a otros criterios clínicos y/o de práctica médica.
Sánchez Ramoset al13 y Michael et al14, afirman que el grado de complejidad de la población es el principal factor determinante de la vía de parto, y que existe una relación directa entre dicho factor de complejidad y la tasa de cesáreas de una población. El 20-30% de la población obstétrica es responsable del 70-80% de la mortalidad perinatal. Para identificar los grupos de riesgo se usan diferentes métodos, entre los que predominan los índices de riesgo, que valoran factores sociodemográficos, médicos, reproductivos y los que aluden a la gestación actual. En nuestro estudio hemos aplicado el propuesto por la Sección de Medicina Perinatal de la SEGO6.
La población de nuestro hospital puede definirse como una población compleja, ya que un 14,6% de sus gestaciones son de alto riesgo. La tasa de cesáreas en la población ARO es del 26,6%, frente al 11,9% de la población general. Al analizar la tasa de cesáreas en esta población de alto riesgo, se observa que aquellas patologías que pueden alterar gravemente el desarrollo fetal, como la hipertensión arterial o la diabetes, se ven acompañadas de una tasa de cesáreas significativamente mayor que la población general; sin embargo, otras patologías médicas como el asma, la epilepsia, las enfermedades tiroideas, etc., con escasa repercusión sobre la homeostasis fetal, muestran una tasa de cesáreas similar a la del resto de la población.
Las tasas de mortalidad perinatal y neonatal son los indicadores más importantes de la salud maternoinfantil, y se utilizan como indicadores de la calidad de la asistencia recibida por la madre y el neonato. Uno de los principales objetivos de la asistencia obstétrica es reducir al mínimo posible el número de muertes perinatales, y se han logrado descensos importantes en las últimas décadas. Fabre, et al15 dividen los factores que influyen en la mortalidad perinatal en 3 grupos: factores sociales y ambientales, factores biológicos, y factores fetales y del recién nacido, y todo ello está modulado por la atención médica específica recibida durante el embarazo y el período perinatal.
Cada día son más abundantes los informes y publicaciones que señalan reducciones significativas en las tasas de cesáreas, sin que ello afecte a la calidad de la asistencia perinatal. Un tema común en estos informes de estrategias realizadas con éxito para disminuir las tasas de cesáreas con seguridad es la importancia de la motivación del médico para hacer un cambio, ya que el estilo de práctica y los factores que lo configuran son los elementos que condicionan más la presencia de variabilidad16-18. Creemos que éste es uno de los factores esenciales en la dinámica de trabajo de nuestro hospital, que permite la consensuación de pautas clínicas, lo cual disminuye la variabilidad entre los profesionales y aumenta la calidad asistencial ofrecida a las gestantes19. El estudio de la variabilidad de la práctica tiene que abordar no sólo la medición de las variaciones producidas sino también el análisis de sus consecuencias en cuanto a la salud de la población y al coste de la asistencia; evaluar los factores que causan las variaciones, y diseñar y probar estrategias para disminuirlas.
El objetivo no es reducir la tasa de cesáreas sino determinar los criterios que deben condicionar la vía de parto, sin que suponga un riesgo a la calidad asistencial. La implantación de cualquier estrategia de disminución de la tasa de cesáreas se justifica, sólo, si se acompaña de una disminución de la morbilidad y la mortalidad materna y fetal, ya que no podemos resignarnos a nuestras actuales cifras de morbimortalidad perinatal. Igual de peligroso y absurdo es incrementar la tasa de cesáreas sin criterios científicos firmes para ello, como cambiar ahora de tendencia, y siguiendo la moda de forma irreflexiva, disminuir la tasa de cesáreas sin criterios científicos firmes y sin lo que es sumamente importante, la maestría clínica y la dedicación adecuadas.