La persistencia del conducto arterioso es frecuente en recién nacidos prematuros, la incidencia es inversamente proporcional a la edad gestacional. El objetivo del presente trabajo fue conocer las variables antes y después de realizado el cierre quirúrgico.
Material y métodosEstudio retrospectivo, descriptivo de pacientes ingresados en la unidad de cuidados intensivos neonatales de enero del 2011 a enero del 2015, los pacientes se dividieron en 3 grupos, el primero con ligadura quirúrgica entre 8 a 14 días, (9 pacientes), el segundo de 15 a 21 (28 pacientes) y el tercero más de 21 días (22 pacientes). Las variables fueron: tamaño del conducto, peso y edad gestacional al nacer, peso al cierre quirúrgico, días de vida al diagnóstico, así como morbilidad.
ResultadosEl diagnóstico se realizó tempranamente en el grupo 1, siendo a los 6.1 días de vida. En la gran mayoría de los casos la ligadura del conducto se realizó en forma secundaria. La velocidad de crecimiento incrementó únicamente en el grupo 3 posterior a la ligadura quirúrgica, alcanzando 15.6g/kg/día, con una velocidad de crecimiento previa de 12.6g/kg/día. La tensión arterial media presentó un incremento posterior a la ligadura de 4.6; 7.7 y 6.5mmHg para los grupos 1, 2 y 3. Los pacientes que se encontraban con ventilación mecánica previa al cierre lograron ser extubados a los 10.5 días.
ConclusiónEl diagnóstico temprano se realizó a los 6.1 días, en la gran mayoría de los casos la ligadura del conducto se realizó en forma secundaria después del tratamiento farmacológico hasta en el 92.8%. La velocidad de crecimiento después del cierre quirúrgico solo tuvo incremento para el grupo 3.
Patent ductus arteriosus is common in preterm newborns, and has an incidence inversely proportional to gestational age. The aim of this study is to present the clinical features of a neonatal population, before and after surgical ligation of ductus arteriosus.
Material and methodsThis is a retrospective, descriptive study conducted on patients admitted to a Neonatal Intensive Care Unit from January 2011 to January 2015. The patients were classified into three groups: Group 1, including patients who underwent surgical ligation between the 8th and 14th day of life (9 patients); Group 2, patients who underwent surgical ligation from the 15th day to the 21st day of life (28 patients), and Group 3, patients who underwent surgical ligation after 21 days of life. Reported variables were: ductus size, weight, gestational age, weight on day of surgical intervention, days of life at diagnosis, and associated morbidity.
ResultsDiagnosis was made early for Group 1, at 6.1 days of life. In the majority of cases, surgical ligation was secondary. Growth velocity increased in Group 3 after surgical ligation, reaching 15.6g/kg/day, with a previous growth velocity of 12.6g/kg/d. Mean arterial pressure increased after surgical ligation by 4.6, 7.7, and 6.5mmHg in Groups 1, 2, and 3, respectively. Patients who were mechanically ventilated before surgical ligation were extubated after a mean of 10.5 days.
ConclusionDiagnosis was established within a mean of 6.1 days. Almost all (92.8%) of cases, surgical ligation was secondary (after failure of medical treatment). Growth velocity after surgical ligation only increased in Group 3.
La persistencia del conducto arterioso (PCA) es frecuente en recién nacidos prematuros, la incidencia es inversamente proporcional a la edad gestacional, puede ocurrir hasta en el 75% de los prematuros menores de 28 semanas de edad gestacional. Los estudios clínicos aleatorizados durante las últimas tres décadas no llegan a un consenso de cuál es el tratamiento óptimo para la PCA1,2.
En recién nacidos a término, el conducto arterioso normalmente se contrae después del nacimiento y tiene un cierre funcional alrededor de las 72 h de edad, en prematuros sin embargo, se retrasa el cierre, permaneciendo abierto hasta más de una semana en aproximadamente el 10% de los prematuros nacidos a las 30 de gestación, el 80% de los nacidos entre las 25 a las 28 semanas de gestación. En neonatos nacidos a las 28 semanas de gestación, es probable que el conducto cierre sin tratamiento en el 73%3–7.
La PCA, se asocia con exacerbación del síndrome de dificultad respiratoria, uso prolongado de ventilación asistida, hemorragia pulmonar, displasia broncopulmonar, hemorragia intraventricular, disfunción renal, enterocolitis necrosante, leucomalacia periventricular y parálisis cerebral8–11.
Sung, estudió los factores pronósticos asociados con la cirugía de ligadura de conducto arterioso permeable en los recién nacidos extremadamente prematuros. Noventa niños que habían nacido entre 23-25 semanas de gestación y que recibieron ligadura quirúrgica, los pacientes se incluyeron en 2 grupos, aquellos que no tuvieron morbilidad importante y el segundo grupo aquellos que después de la cirugía tuvieron morbilidad importante o fallecieron. Al realizar el análisis, mostró que la ligadura retardada (> 2 semanas) (11±8 días grupo 1, 17±1 2 grupo 2) se asoció de forma única con una disminución significativa del riesgo de mortalidad o morbilidad compuesto después de la ligadura quirúrgica (OR = 0.105; IC 95%, 0.012-0.928)12.
Las estrategias de manejo incluyen el tratamiento conservador médico, con inhibidores de la ciclooxigenasa, tales como indometacina e ibuprofeno, y en ciertos casos, ligadura quirúrgica, sin embargo, no hay consenso con respecto al tiempo y la elección de la modalidad de tratamiento.
No existen criterios rigurosos clínicos, de laboratorio y ecocardiográficos definidos para la predicción de cierre de la PCA. Por otro lado, la evidencia publicada indica que el péptido natriurético y N-terminal pro-BNP podrían ser utilizados como marcadores bioquímicos potenciales en la evaluación de la gravedad del corto circuito ductal2,8,13,14.
En un metaanálisis en el cual se incluyeron 40 estudios con el 80% de recién nacidos prematuros <32 semanas de edad gestacional donde se comparó la ligadura quirúrgica contra el tratamiento médico, la ligadura, se asoció con aumento en alteraciones del neurodesarrollo OR 1.54; IC95% 01:01-02:33, enfermedad pulmonar crónica OR 2.51; IC 95% 1.98-3.18, y retinopatía del prematuro grave (OR 2.23; IC 95% 1.62-3.08, pero con una reducción en la mortalidad. OR 0.54; IC 95% 0.38-0.77. No hubo diferencia en el resultado compuesto de la muerte o alteración del neurodesarrollo en la primera infancia. OR 0.95 IC 95%; 0.58-1.57. Sin embargo es difícil atribuirle al cierre quirúrgico estos resultados ya que en términos generales cuando se decide el cierre han pasado por tratamientos médicos, con estancias hospitalarias prolongadas con dificultad para el retiro del ventilador, además de las complicaciones inherentes a la prematurez15.
Por otro lado, es conocida la interacción entre la infección neonatal y la persistencia del conducto arterioso, la presencia de una infección sistémica en el recién nacido prematuro afecta el cierre permanente, a menudo induciendo la apertura del conducto después de la primera semana de vida y la falta de respuesta al tratamiento médico con indometacina. Una explicación probable de esta interacción son los niveles séricos elevados de prostaglandinas y factor de necrosis tumoral observado en niños con infecciones16.
Otros aspectos de la ligadura del conducto que pueden contribuir al riesgo de alteraciones del neurodesarrollo incluyen los efectos de la anestesia e inestabilidad hemodinámica postoperatoria. Algunos estudios han encontrado una asociación entre la administración de la anestesia y las alteraciones del neurodesarrollo (8) aunque esta asociación se debilitó después del ajuste por covariables clave, tales como las características perinatales, indicación para anestesia, y los factores socioeconómicos17.
El objetivo del presente trabajo fue conocer las variables antes y después de que se realizó el cierre quirúrgico.
Material y métodosSe trata de un estudio retrospectivo, descriptivo de pacientes ingresados en la Unidad de Cuidados Intensivos del Instituto Nacional de Perinatología de México de enero del 2011 a enero del 2015 que requirieron cierre del conducto arterioso quirúrgico, el diagnóstico se realizó por medio de ecocardiografía18 y exploración clínica: soplo continuo, pulsos saltones, presión arterial diferencial amplia, detención del crecimiento, altas concentraciones de oxígeno y dificultad para extubación. Para fines del estudio, los pacientes se dividieron en 3 grupos, el primero con ligadura quirúrgica entre 8 y 14 días (9 pacientes), el segundo entre los 15 y 21 (28 pacientes) y el tercero después de los 21 días (22 pacientes).
Las variables recopiladas fueron, tamaño promedio del conducto, peso y edad gestacional al nacer, peso al cierre quirúrgico, días de vida al diagnóstico, tratamiento farmacológico previo, complicaciones derivadas del tratamiento farmacológico y complicaciones derivadas de la ligadura del conducto, así como la morbilidad observada durante su estancia.
Para el análisis de los datos se utilizaron frecuencias, medias, desviación estándar.
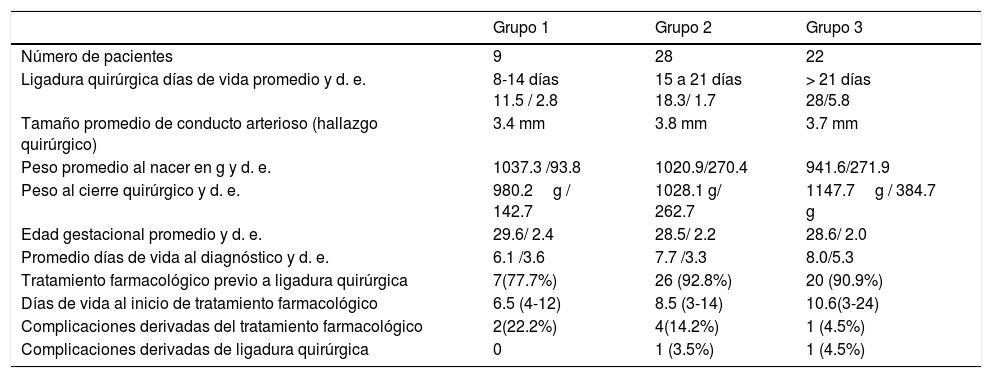
ResultadosLos pacientes del grupo1 fueron aquellos con ligadura quirúrgica temprana, únicamente a uno de los 9 se le realizó la ligadura quirúrgica en la primera semana de vida (6 días). El diámetro promedio del conducto arterioso fue de 3.4, 3.8 y 3.7mm para los grupos 1, 2 y 3 respectivamente, obtenido del reporte de hallazgos quirúrgicos. El peso promedio al nacer fue de 1,037.7, 1,020.9 y 941.6 gramos para los tres grupos respectivamente. La edad gestacional promedio fue mayor en el grupo 1 (29.6 SDG). El diagnóstico más temprano fue en el grupo 1, siendo en promedio a los 6.1 días de vida. En la gran mayoría de los casos la ligadura del conducto se realizó en forma secundaria, habiéndose administrado al menos un ciclo de tratamiento farmacológico en el 77.7%, el 92.8% y el 90.9% de los pacientes en los grupos 1, 2 y 3 respectivamente. Únicamente en el grupo 3 se informó un retraso en el inicio del tratamiento farmacológico posterior al diagnóstico. El mayor porcentaje de complicaciones derivadas del tratamiento farmacológico se presentó en el grupo 1 con 22.2%. La complicación más comúnmente reportada fue el incremento del nivel sérico de creatinina en cinco pacientes e hipotensión arterial en dos. Sólo el 3.3% presentó complicaciones derivadas de la ligadura quirúrgica (lesión del nervio laríngeo recurrente y parálisis diafragmática) (tabla 1).
Características de los grupos
| Grupo 1 | Grupo 2 | Grupo 3 | |
|---|---|---|---|
| Número de pacientes | 9 | 28 | 22 |
| Ligadura quirúrgica días de vida promedio y d. e. | 8-14 días 11.5 / 2.8 | 15 a 21 días 18.3/ 1.7 | > 21 días 28/5.8 |
| Tamaño promedio de conducto arterioso (hallazgo quirúrgico) | 3.4 mm | 3.8 mm | 3.7 mm |
| Peso promedio al nacer en g y d. e. | 1037.3 /93.8 | 1020.9/270.4 | 941.6/271.9 |
| Peso al cierre quirúrgico y d. e. | 980.2g / 142.7 | 1028.1 g/ 262.7 | 1147.7g / 384.7 g |
| Edad gestacional promedio y d. e. | 29.6/ 2.4 | 28.5/ 2.2 | 28.6/ 2.0 |
| Promedio días de vida al diagnóstico y d. e. | 6.1 /3.6 | 7.7 /3.3 | 8.0/5.3 |
| Tratamiento farmacológico previo a ligadura quirúrgica | 7(77.7%) | 26 (92.8%) | 20 (90.9%) |
| Días de vida al inicio de tratamiento farmacológico | 6.5 (4-12) | 8.5 (3-14) | 10.6(3-24) |
| Complicaciones derivadas del tratamiento farmacológico | 2(22.2%) | 4(14.2%) | 1 (4.5%) |
| Complicaciones derivadas de ligadura quirúrgica | 0 | 1 (3.5%) | 1 (4.5%) |
d.e.: desviación estándar.
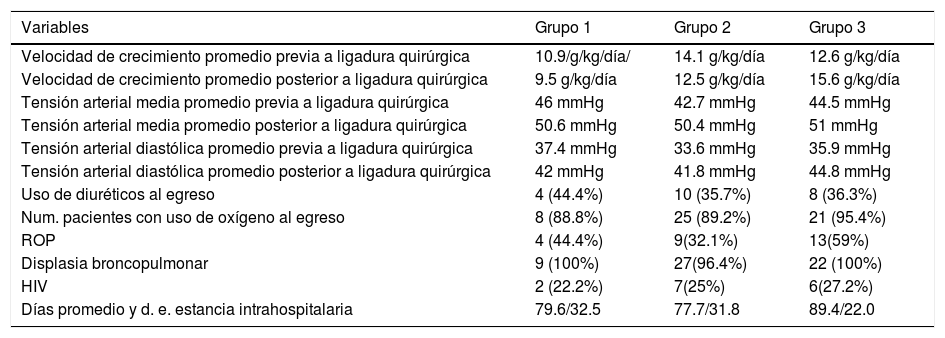
La velocidad de crecimiento incrementó únicamente en el grupo 3 posterior a la ligadura quirúrgica, alcanzando 15.6g/kg/día, con una velocidad de crecimiento previa de 12.6g/kg/día. La tensión arterial media presentó un incremento promedio posterior a la ligadura de 4.6, 7.7 y 6.5mmHg para los grupos 1, 2 y 3 respectivamente. La tensión arterial diastólica presentó un incremento en los tres grupos de 4.6, 8.2 y 8.9mmHg respectivamente, correspondiendo el mayor incremento al grupo 3. En cuanto al uso de diuréticos al egreso, se reportó en mayor proporción en el grupo 1. El uso de oxígeno al egreso, días de estancia intrahospitalaria y hemorragia intraventricular se observó en mayor proporción en el grupo 3 (tabla 2).
Variables de la evolución quirúrgica
| Variables | Grupo 1 | Grupo 2 | Grupo 3 |
|---|---|---|---|
| Velocidad de crecimiento promedio previa a ligadura quirúrgica | 10.9/g/kg/día/ | 14.1 g/kg/día | 12.6 g/kg/día |
| Velocidad de crecimiento promedio posterior a ligadura quirúrgica | 9.5 g/kg/día | 12.5 g/kg/día | 15.6 g/kg/día |
| Tensión arterial media promedio previa a ligadura quirúrgica | 46 mmHg | 42.7 mmHg | 44.5 mmHg |
| Tensión arterial media promedio posterior a ligadura quirúrgica | 50.6 mmHg | 50.4 mmHg | 51 mmHg |
| Tensión arterial diastólica promedio previa a ligadura quirúrgica | 37.4 mmHg | 33.6 mmHg | 35.9 mmHg |
| Tensión arterial diastólica promedio posterior a ligadura quirúrgica | 42 mmHg | 41.8 mmHg | 44.8 mmHg |
| Uso de diuréticos al egreso | 4 (44.4%) | 10 (35.7%) | 8 (36.3%) |
| Num. pacientes con uso de oxígeno al egreso | 8 (88.8%) | 25 (89.2%) | 21 (95.4%) |
| ROP | 4 (44.4%) | 9(32.1%) | 13(59%) |
| Displasia broncopulmonar | 9 (100%) | 27(96.4%) | 22 (100%) |
| HIV | 2 (22.2%) | 7(25%) | 6(27.2%) |
| Días promedio y d. e. estancia intrahospitalaria | 79.6/32.5 | 77.7/31.8 | 89.4/22.0 |
HIV: hemorragia intraventricular; ROP: retinopatía del prematuro.
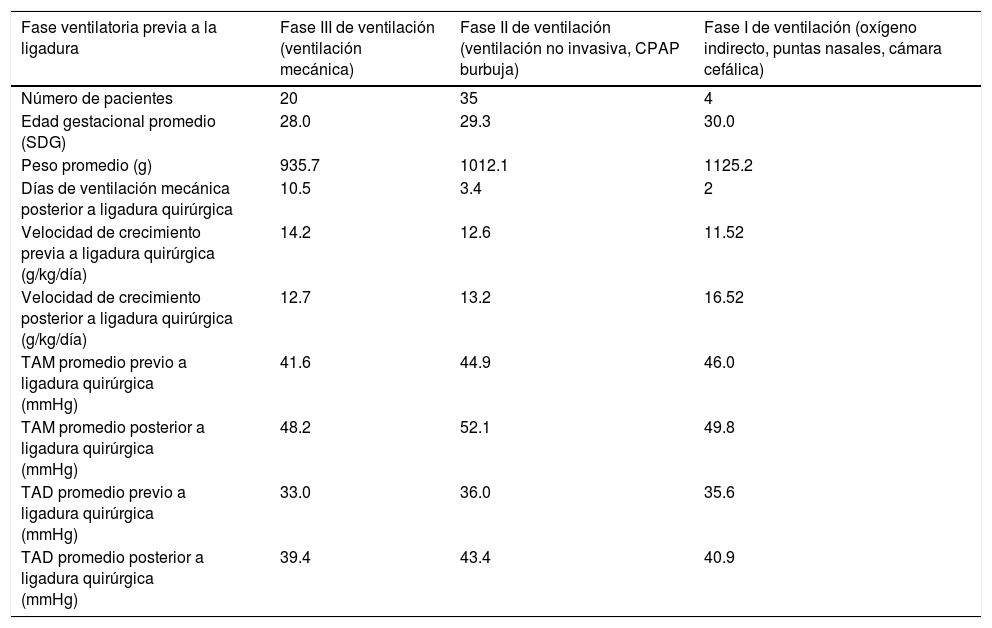
De acuerdo a la fase ventilatoria previa al tratamiento quirúrgico, los pacientes que se encontraban con ventilación mecánica lograron ser extubados en promedio 10.5 días después del procedimiento y la velocidad de crecimiento de ellos disminuyó (de 14.2g/kg/día antes del procedimiento a 12.7g/kg/día después de este). Los pacientes que se encontraban en fase 1 de ventilación (oxígeno indirecto, puntas nasales) presentaron incremento en la velocidad de crecimiento posterior al cierre quirúrgico (11.5 a 16.5g/kg/día) así como los que se encontraban en fase 2 (12.7 a 13.2g/kg/día) (tabla 3).
Fases de ventilación previa y después a la ligadura del conducto y velocidad de crecimiento
| Fase ventilatoria previa a la ligadura | Fase III de ventilación (ventilación mecánica) | Fase II de ventilación (ventilación no invasiva, CPAP burbuja) | Fase I de ventilación (oxígeno indirecto, puntas nasales, cámara cefálica) |
|---|---|---|---|
| Número de pacientes | 20 | 35 | 4 |
| Edad gestacional promedio (SDG) | 28.0 | 29.3 | 30.0 |
| Peso promedio (g) | 935.7 | 1012.1 | 1125.2 |
| Días de ventilación mecánica posterior a ligadura quirúrgica | 10.5 | 3.4 | 2 |
| Velocidad de crecimiento previa a ligadura quirúrgica (g/kg/día) | 14.2 | 12.6 | 11.52 |
| Velocidad de crecimiento posterior a ligadura quirúrgica (g/kg/día) | 12.7 | 13.2 | 16.52 |
| TAM promedio previo a ligadura quirúrgica (mmHg) | 41.6 | 44.9 | 46.0 |
| TAM promedio posterior a ligadura quirúrgica (mmHg) | 48.2 | 52.1 | 49.8 |
| TAD promedio previo a ligadura quirúrgica (mmHg) | 33.0 | 36.0 | 35.6 |
| TAD promedio posterior a ligadura quirúrgica (mmHg) | 39.4 | 43.4 | 40.9 |
CPAP: presión positiva continua de la vía aérea; g: gramos; g/kg/día: gramos/kilogramo/día; MmHg: milímetros de mercurio; SDG: semanas de gestación; TAD: tensión arterial diastólica; TAM: tensión arterial media.
La persistencia del conducto arterioso es frecuente en recién nacidos prematuros, la incidencia es inversamente proporcional a la edad gestacional. Los estudios clínicos aleatorizados durante las últimas tres décadas no llegan a un consenso sobre cuál es el tratamiento óptimo para la PCA1,2.
La ligadura quirúrgica profiláctica se ha asociado con menor duración de la ventilación, reducción del tratamiento médico y menor tiempo para alcanzar la vía enteral completa; mientras que la ligadura quirúrgica secundaria (posterior a la falla del tratamiento médico) no ha mostrado un beneficio adicional. Un estudio reciente reportó que retrasar la ligadura en neonatos con PCA con repercusión hemodinámica redujo la necesidad de ligadura, sin incrementar significativamente la morbilidad. Sin embargo, una comparación entre ligadura temprana y tardía en estudios retrospectivos ha generado conclusiones contrastantes19.
Aunque se ha referido controversia en relación con el tiempo del cierre quirúrgico, existen referencias de cierre temprano primario (sin tratamiento farmacológico) a los 10 días promedio, y el cierre secundario (falla del tratamiento farmacológico) a los 21 días promedio, lo que concuerda con los resultados de nuestro segundo grupo. Sung informa en un análisis de dos grupos de pacientes, el primero sin morbilidad y el segundo con morbilidad, encontrando diferencia aunque no significativa en el promedio de días al cierre quirúrgico, siendo de 17 días para el grupo sin morbilidad y 11 para el grupo con morbilidad, reportando que la mortalidad disminuyó significativamente para los que fueron operados después de la segunda semana12.
En relación al peso al nacer, este fue parecido para los tres grupos aunque un poco menor para el grupo 3, con promedio de 941g. Como era de esperarse el peso al cierre quirúrgico de los pacientes del grupo 1 fue menor que el de los otros. En el metaanálisis de Weisz de 2014 refiere que para los pacientes < 1,000g el riesgo de presentar inestabilidad hemodinámica posterior a la ligadura es mayor, y que el peso promedio previo al cierre quirúrgico oscila entre los 700g y 1300g, con edades gestacionales entre 24 y 30 semanas, lo que concuerda con los resultados de nuestro trabajo20.
En el estudio de Ibrahim, se consideró ligadura quirúrgica temprana la realizada en las tres primeras semanas de vida, correspondiendo al 62.5% de la población estudiada. En nuestra población, se realizó ligadura quirúrgica en las tres primeras semanas de vida en el 62.7% de los casos (Grupos 1 y 2), sin embargo el peso y edad gestacional de nuestros pacientes son considerablemente mayores. Además, encontró un incremento mayor en la presión arterial media a las 24 h de la cirugía en el grupo de la ligadura temprana. En nuestro estudio la presión arterial media promedio durante la semana posterior al evento quirúrgico no fue diferente entre los grupos. En relación a la duración de la ventilación asistida posterior a la cirugía, fue menor en el grupo de la ligadura temprana. En cuanto a la fase de ventilación previa a la ligadura quirúrgica, los pacientes que se encontraban en ventilación mecánica permanecieron en dicha fase en promedio 10 días más (reflejando mayor deterioro ventilatorio previo). En nuestra población, la velocidad de crecimiento disminuyó posterior a la ligadura quirúrgica en los grupos de intervención temprana e incrementó en el grupo de ligadura tardía21,22.
Youn no encuentra diferencia significativa en las tasas de morbilidad. En dicho estudio, todos los recién nacidos se encontraban ventilados al momento de la ligadura quirúrgica, y las indicaciones para realizarla fueron: edema pulmonar o cardiomegalia mostrada en la radiografía (40%), incremento en las necesidades de ventilación (36%), hipotensión sistémica con necesidad de al menos un cardiotrópico (29%), episodios de desaturación y acidosis metabólica (26%). En este estudio, el incremento en los parámetros de asistencia ventilatoria y la pobre ganancia ponderal son las principales razones que motivaron la ligadura quirúrgica secundaria; sin embargo la ligadura temprana (antes de los 21 días) se asoció a una disminución en la velocidad de crecimiento en la semana posterior a la intervención quirúrgica. En aquellos pacientes que se encontraban en fase I de ventilación previa a la ligadura, la velocidad de crecimiento incrementó23. Jaillard concluyó que la ligadura temprana del conducto arterioso se asocia a mayor ganancia ponderal comparada con la ligadura tardía24.
Diversos estudios señalan asociaciones entre la ligadura quirúrgica e incremento en el riesgo de ROP, DBP y alteraciones en el neurodesarrollo. Que la ligadura del conducto sea un factor causal o un marcador subrogado de un estado biológico con alto riesgo para resultados adversos aún persiste como interrogante22.
La ligadura quirúrgica se asocia con un incremento en la incidencia de displasia broncopulmonar (OR 2.19), llama la atención que en nuestros pacientes la DBP se presentó prácticamente en el 100%. Así mismo, la persistencia de conducto arterioso hemodinámicamente significativo en el tercer día de vida se asocia a hemorragia intraventricular (OR 4.2, 95% CI 1.3-14.0) pero solo para neonatos menores de 28 semanas de gestación, situación que se presentó en los pacientes del estudio hasta en el 30%19.
ConclusiónLa persistencia del conducto arterioso es frecuente en recién nacidos prematuros, sin embargo, no hay consenso con respecto al tiempo y la elección de la modalidad de tratamiento. El diagnóstico más temprano se realizó a los 6.1 días, en la gran mayoría de los casos la ligadura del conducto se realizó en forma secundaria después del tratamiento farmacológico hasta en el 92.8%. La velocidad de crecimiento después del cierre quirúrgico solo tuvo incremento para el grupo 3. Los pacientes ventilados antes del procedimiento lograron ser extubados a los 10.5 días promedio.
Responsabilidades éticasProtección de personas y animales.Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos.Los autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informado.Los autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.