Según la futura Ley de Coordinación
Sanidad anuncia una tarjeta común para todos los pacientes del SNS
La ministra de Sanidad y Consumo, Celia Villalobos, ha asegurado que con la asunción de las transferencias sanitarias por parte de las comunidades autónomas que conformaban el territorio INSALUD «nada va a cambiar en la asistencia sanitaria a los ciudadanos». «El sistema va a seguir funcionando exactamente igual, por lo que los españoles no van a tener ningún problema de ser atendidos», afirmó.
Celia Villalobos.
Villalobos anunció que en breve será puesta en marcha la tarjeta sanitaria para todos los usuarios del Sistema Nacional de Salud. Se trata de una tarjeta de único modelo para todo el SNS a la que irá ligado un historial clínico, también único, con el fin de facilitar la asistencia en cualquier parte de España. Esta iniciativa está prevista en la Ley de Coordinación que elabora actualmente el Ministerio de Sanidad y Consumo. Esta ley tiene como principal objetivo garantizar la equidad en la asistencia sanitaria a todos los españoles y regular la función de «tutela» del sistema que a partir de ahora tendrá que ejercer el Ministerio una vez desligado de sus responsabilidades como proveedor de servicios sanitarios.
Igualmente, Villalobos afirmó que ahora, por un lado, se profundizará más en el consumo, sobre todo en las políticas de salud pública y seguridad alimentaria; por otro, se comprobará si la sanidad privada tiene los niveles de calidad adecuados.
Competencias
La titular de Sanidad también recordó que, a fin de hacer efectivo el derecho a la salud para todos los españoles, tanto la Constitución Española como la Ley General de Sanidad otorgan al Estado las competencias de tutela en la asistencia sanitaria. Por este motivo ha advertido que nadie debe pensar que el Ministerio vaya a renunciar a sus competencias. «Eso no quiere decir que las vaya a ejercer de manera arrolladora, sino de común acuerdo con las comunidades autónomas», matizó.
La desaparición del INSALUD traerá también la consiguiente desaparición de la mesa sectorial. La Ley de Coordinación que en estos momentos está elaborando el Ministerio de Sanidad y Consumo establecerá una única mesa para todo el SNS, en el que estarán representados todos los sindicatos sectoriales de implantación nacional.
Según Celia Villalobos, fueron los propios sindicatos los que pidieron a la Administración una solución en este sentido ante la dificultad que podría suponer dividir determinadas negociaciones entre 17 comunidades autónomas.
Con relación al personal, la ministra se mostró satisfecha de que, gracias a la Ley de Consolidación de empleo para todo el SNS aprobada recientemente, las comunidades autónomas reciban las competencias sanitarias con problemas «en vías de solución final». También garantizó la movilidad para los profesionales en todo el SNS.
Se crea el Grupo Europeo de Derecho Farmacéutico
Coincidiendo con la presidencia española de la Unión Europea, un grupo de abogados dirigidos por Manuel Amarilla, quien estuviera al frente de la Asociación Española de Derecho Farmacéutico (ASEDEF), ha promovido una iniciativa por la cual más de 100 profesionales españoles y europeos relacionados directa o indirectamente con el medicamento han constituido el Grupo Europeo de Derecho Farmacéutico.
El principal objetivo del Grupo será la promoción y conocimiento teórico y práctico del derecho farmacéutico europeo, así como favorecer su autonomía y futura codificación y desarrollo. Según Amarilla, se llevarán a cabo todo tipo de actividades de carácter multidisciplinario con profesionales que actúen en el sector farmacéutico español y europeo. Así, entre sus previsiones destaca la presentación, antes del próximo verano, de una monografía sobre la responsabilidad civil terapéutica.
Sus promotores han querido que este grupo se cree en principio con carácter privado e independiente de la ASEDEF, aunque en colaboración y relación constante con ésta.
Canarias fue la comunidad autónoma con mayor incremento del gasto (10,3%), mientras que el País Vasco registró la menor subida (5,5%)
El gasto público en medicamentos creció en 2001 un 7,9%
Según datos hechos públicos el pasado 17 de enero, el gasto en medicamentos durante el año 2001 en el Sistema Nacional de Salud se situó en torno a los 1,2 billones de pesetas (unos 7.200 millones de euros), lo que supone un incremento del 7,9% respecto al año 2000. El INSALUD fue, después de Canarias, el territorio que experimentó un mayor crecimiento del gasto, con un 9,2%.
El gasto en prestación farmacéutica del SNS correspondiente al año 2001 se incrementó en un 7,9% respecto al año anterior. Con ello, el gasto público en medicamentos de 2001 se mantiene a niveles similares respecto al año 2000. Se mantiene así, por segundo año consecutivo, la evolución ascendente que ha experimentado este capítulo presupuestario. Durante el año 2000, el gasto farmacéutico se incrementó en un 7,5% respecto al año anterior, en el que el incremento fue del 9,8%.
El INSALUD (ahora ya desaparecido tras el traspaso de las competencias sanitarias a las comunidades autónomas gestionadas por Sanidad) fue, después de Canarias, el territorio que experimentó un mayor crecimiento del gasto, con un 9,2%.
El incremento registrado en el resto de las comunidades autónomas fue el siguiente: Canarias (10,3%), Galicia (9,1%), Valencia (8,5%), Navarra (7,8%), Andalucía (6,9%), Cataluña (5,6%) y País Vasco (5,5%). Por otra parte, el gasto medio acumulado durante el año 2001 por receta fue de 11,67 euros, un 3,7% mayor que el del año anterior.
El crecimiento de diciembre de 2001 experimentó un repunte, con un crecimiento superior al 10%. Fuentes ministeriales explicaron que este incremento se debe a que la facturación del mismo período anterior se cerró antes con la entrada en vigor de los precios de referencia.
Miguel Ángel Gastelurrutia, nuevo presidente la SEFaC
Tras la dimisión de Francisco Martínez Romero, Miguel Ángel Gastelurrutia se ha puesto al frente de la Sociedad Española de Farmacia Comunitaria (SEFaC). Gastelurrutia, que era el vicepresidente de esta sociedad, ha anunciado que su intención es seguir el camino iniciado por Martínez Romero y, especialmente, continuar con el desarrollo de la cartera de servicios de la SEFaC y de la farmacia comunitaria española.
Miguel Ángel Gastelurrutia.
A fin de alcanzar este objetivo, actualmente, la SEFaC está involucrada en proyectos de dispensación repetitiva, ensayos clínicos con medicamentos en fase IV, estudios de poscomercialización, y acreditación de calidad de los servicios prestados por las farmacias comunitarias. Todas estas iniciativas, a juicio de Gastelurrutia, «redundarán en un servicio farmacéutico de calidad que ayudará a conseguir una mejor salud de los usuarios de las farmacias y los medicamentos, que somos todos los ciudadanos».
El Gobierno vasco cree que Villalobos ha vulnerado las reglas del Consejo Interterritorial
El Gobierno Vasco requerirá a la ministra de Sanidad y Consumo, Celia Villalobos, la anulación de los acuerdos relativos al ámbito farmacéutico firmados por ella en nombre del Consejo Interterritorial con Farmaindustria, el Consejo General de COF, la Federación de Distribuidores Farmacéuticos, la Federación Empresarial de Farmacéuticos Españoles, el Consejo General de COM y las asociaciones de consumidores y usuarios.
El Ejecutivo de Vitoria está decidido a presentar ante la Audiencia Nacional un recurso contencioso-administrativo contra los citados acuerdos en caso de que Celia Villalobos no atienda este requerimiento. Considera que la coordinación de las líneas básicas de la política de adquisiciones y las contrataciones de productos farmacéuticos, entre otros, corresponde al pleno del Consejo Interterritorial. En este sentido, el hecho de que ninguno de los acuerdos haya sido sometido ni a su deliberación ni a su votación constituye, según los responsables sanitarios vascos, una vulneración de las reglas de este órgano y, por tanto, «es causa de nulidad de pleno derecho».
Según un estudio promovido por la Red Española de Atención Primaria
La atención farmacéutica reduce algunos problemas de los pacientes coronarios graves
Un estudio promovido por la Red Española de Atención Primaria (REAP) en Asturias, Barcelona, Madrid y Vizcaya ha revelado que la participación del farmacéutico en la atención a pacientes coronarios graves contribuye a reducir la tasas de recaídas, morbilidad y también menor demanda individual de atención urgente por causa coronaria, así como la estancia media en unidad de cuidados intensivos coronarios.
La práctica de la atención farmacéutica mejora la calidad de vida de los pacientes coronarios.
Una investigación en la que han participado, además de médicos de atención primaria, cardiólogos y economistas, farmacéuticos de oficina de Asturias, Barcelona, Madrid y Vizcaya, ha permitido comprobar que la tasa de reinfarto fue menor en el grupo que recibió atención farmacéutica (AF), con un 4,2% de recaídas frente al 6,9% del que no la recibió. Asimismo, el número de pacientes que acuden a los servicios de urgencias fue porcentualmente mayor en el grupo que recibió AF, «porque al estar más y mejor informados saben que su patología debe ser tratada a este nivel». Sin embargo, su estancia es menor, ya que se comprobó que los pacientes que no recibieron AF cuando son internados ingresan en peor estado.
La atención dispensada en las farmacias a estos pacientes incluía educación sanitaria con información sobre los efectos de los medicamentos, las consecuencias de determinados hábitos de vida, la utilización adecuada de los fármacos y posibles interacciones con los prescritos para otras patologías. Al mismo tiempo, se ha comprobado cómo la AF eleva realmente el grado de conocimiento sobre la enfermedad y sobre el uso adecuado de los medicamentos.
Tanto los farmacéuticos como los médicos de AP han coincidido en señalar la importancia de la colaboración entre ambas especialidades «porque lo que está claro es que la AF es beneficiosa para el paciente y también para el sistema de salud, al conseguirse un mejor y más efectivo uso de los medicamentos cuya eficacia ya ha sido probada», afirmó el Dr. Francisco Abal, médico del centro de Salud de Carbayín Alto (Asturias).
El SIGRE se implanta en Extremadura
El director general de Salud Pública y el de Medio Ambiente de la Junta de Extremadura, Pedro García Ramos y Leopoldo Torrado, respectivamente, junto al director general del Sistema Integrado de Gestión de Residuos de Envases (SIGRE), Juan Carlos Mampaso, y los presidentes de los COF de Cáceres y Badajoz, Pedro Claros y Cecilio Venegas, presenciaron recientemente la presentación del SIGRE en Extremadura.
Acto de presentación del SIGRE en la sede del COF de Badajoz.
Tras la presentación, que tuvo lugar una vez llevada a cabo la operación Puesta a Cero, en la que se recogieron 20 toneladas de residuos de medicamentos, tuvo lugar un encuentro de los responsables de SIGRE y los colegios farmacéuticos extremeños con los representantes de los consumidores en la comunidad autónoma. En la reunión, estos últimos recibieron toda la información para que los usuarios puedan colaborar en el cuidado de la salud y del medio ambiente.
Actualmente, cada una de las 669 farmacias de Extremadura cuenta ya con una urna de SIGRE, así como con diverso material publicitario sobre el sistema.
La iniciativa ha sido criticada por las atribuciones que otorga la AF al farmacéutico
Se presenta en la Real Academia de Farmacia el Documento de Consenso sobre Atención Farmacéutica
La Real Academia de Farmacia acogió recientemente la presentación del Documento de Consenso sobre Atención Farmacéutica. Un texto que tiene por objetivo, según sus autores, desarrollar la profesión farmacéutica de modo que el profesional se involucre un poco más en los tratamientos. La iniciativa ya se ha encontrado con sus primeras críticas.
Recientemente ha visto la luz el Documento de Consenso sobre Atención Farmacéutica, una iniciativa llevada a cabo por un grupo de trabajo formado por profesionales farmacéuticos de distintos ámbitos expertos en la materia, con el apoyo de la Dirección General de Farmacia y Productos Sanitarios (DGFyPS).
El objetivo de este texto no es otro que servir de base para el desarrollo adecuado de la AF, según explicó uno de sus autores, Joaquim Bonal, presidente de la Fundación Pharmaceutical Care España. Para ello era necesario, como primer paso, «aglutinar las ideas que coexistían en España al hablar de AF, eliminar la confrontación existente entre los distintos grupos de trabajo que había en nuestro país a la hora de definir la AF y establecer una metodología común de su práctica», señaló Bonal. Algo que, según la responsable del área de AF de la DGFyPS, María del Val Díez, se ha logrado con este documento.
Concepto
El documento define la AF a partir de las funciones encomendadas al farmacéutico por la Ley 16/97 de Regulación de Servicios de Oficina de Farmacia, teniendo en cuenta la normativa autonómica en esta materia. El concepto resultante engloba todos los servicios que el farmacéutico presta al paciente como profesional sanitario, pero con una mayor implicación en la atención de las necesidades del paciente en relación a la utilización de los medicamentos.
Siguiendo estas líneas, basado en la cooperación entre médicos y farmacéuticos, y evitando que estos últimos invadan competencias sanitarias, el concepto que se prop one desde el documento es el de un farmacéutico implicado en la información al paciente, la dispensación activa de fármacos y el seguimiento de su tratamiento.
En el documento cobra un papel protagonista el seguimiento farmacoterapéutico, cuyo objetivo no es otro que los medicamentos sean tan efectivos como puedan ser, minimizar los riesgos por el uso de fármacos, racionalizar su uso y mejorar la calidad de vida del paciente.
Reacciones
En seguida se han alzado las primeras voces en contra del documento. El presidente de la Sociedad Española de Medicina Rural y Generalista (Semergen), Felipe Chavida, considera que este documento puede atribuir al farmacéutico funciones que no le corresponden, como las de diagnóstico y tratamiento. Chavida considera que el documento «contiene bastantes aspectos que coinciden con las funciones que la legislación atribuye al médico». En su opinión, en el texto aparecen demasiados eufemismos y mezcla conceptos diferentes.
De igual parecer es el vicepresidente segundo de la Sociedad Española de Medicina de Familia y Comunitaria (SemFYC), Juan de Dios Alcántara, quien opina que «la AF puede contribuir a aclarar algunas dudas y, sobre todo, al control de la automedicación, pero también puede provocar fricciones». «Estamos de acuerdo con la AF --señala Alcántara-- siempre y cuando los farmacéuticos se comprometan a que serán ellos quienes estén en la oficina para prestar el servicio, pero la realidad actual es que muchas farmacias son atendidas por auxiliares durante muchas horas.» También señaló este representante de la SemFYC que en las oficinas que se adhieran a la AF debe haber un compromiso serio en este sentido. «Creo que debe existir un formato de interconsulta, ya que si un farmacéutico detecta un posible efecto secundario debe informar de él al médico, pero nunca aconsejar unilateralmente al enfermo que abandone el tratamiento», añadió. *
Tras el acuerdo alcanzado con el COF de Madrid
La Comunidad de Madrid ampliará el horario de sus oficinas de farmacia
Tras la negociación mantenida entre el COF de Madrid y la Consejería de Sanidad de esta comunidad autónoma en la tramitación de la Ley de Ordenación y Atención Farmacéutica, el Gobierno de la Comunidad de Madrid ha aprobado un decreto por el cual las oficinas de farmacia instaladas en su territorio podrán acogerse a una serie de módulos de ampliación de horario.
Las farmacias madrileñas han pactado la ampliación de sus horarios.
Los módulos aprobados son tres: el primero de ellos establece un horario interrumpido desde las 9.30 horas hasta las 21.30 horas todos los días laborables de lunes a sábado inclusive (existe una opción de este módulo ampliado que equivale a la apertura interrumpida de 9.30 horas a 21.30 horas todos los días del año); el segundo establece un horario interrumpido desde las 9.30 horas hasta las 23.00 horas todos los días laborables de lunes a sábado inclusive (existe la posibilidad de ampliarlo abriendo la farmacia todos los días del año de 9 horas a 23 horas); el tercer módulo establece un horario ininterrumpido de 24 horas durante todos los días del año.
Independientemente de estas ampliaciones horarias, el decreto aprobado por el Gobierno madrileño establece que el horario ordinario y mínimo de las farmacias será los días laborables de lunes a viernes de 9.30 horas a 13.45 horas y de 17.00 horas a 20.00 horas. Los sábados laborables permanecerán abiertas de 10.00 horas a 13.45 horas. Asimismo, en el período comprendido entre el 15 de junio y el 15 de septiembre, el mismo horario en las tardes pasa a ser de 17.30 horas a 20.30 horas.
La nueva norma, publicada en el Boletín Oficial de la Comunidad de Madrid de 10 de diciembre de 2001, recoge que la ampliación horaria, que será siempre de carácter voluntario, sólo podrá llevarse a cabo cuando las oficinas de farmacia se comprometan a mantener dicho horario por un período no inferior a un año y que demuestren disponer de suficientes farmacéuticos adjuntos como para garantizar la presencia y actuación profesional constante de, al menos, un farmacéutico debidamente colegiado e identificado, durante todo el tiempo que la botica preste atención al público.
Humberto Arnés cree viable el desarrollo de una política de EFG en España
En la última década la mortalidad por sida ha descendido del 70 al 4%, según puso de manifiesto durante el acto de clausura del XI Máster en Investigación, Desarrollo e Innovación de Medicamentos de la Facultad de Farmacia de Navarra, el director general de Farmaindustria, Humberto Arnés. Un descenso que ha sido posible, según Arnés, gracias a la aparición de nuevos medicamentos antirretrovirales que han conseguido «en un tiempo récord disminuir a niveles bajísimos la mortalidad».
Humberto Arnés.
En este sentido, el director de la patronal farmacéutica aseguró que «sólo con una gran inversión podemos afrontar el reto de mejorar la calidad de vida de los ciudadanos».
Arnés reconoció que, además, «es absolutamente necesaria la entrada de nuevos fármacos innovadores que mejoren los actuales», lo que también permite la aparición de nuevas especialidades genéricas, ya que «la introducción de éstas resulta imposible si no existe un continuo flujo de medicamentos innovadores».
El director de la patronal aseguró que aunque la política de medicamentos genéricos es joven en nuestro país, tanto la industria farmacéutica como la Administración e stán convencidas de su viabilidad.
España presenta el índice más alto de fumadores pasivos de la Unión Europea
Una investigación sobre las enfermedades que presentan los fumadores pasivos llevada a cabo entre 7.882 adultos de 12 países durante 4 años ha revelado que los trabajadores españoles son los que están más expuestos a los múltiples riesgos relacionados con el tabaco.
Vizcaya, Huelva, Oviedo, Barcelona y Albacete son las ciudades españolas con mayor incidencia de fumadores pasivos. Así, por ejemplo, los datos recopilados en el Estudio sobre la Salud Re spiratoria de la Unión Europea revelan que de las 669 personas aportadas a la investigación por los cinco centros españoles, el 42,36% se puede considerar fumador pasivo en su lugar de trabajo, frente al 7,2% de los 905 voluntarios suecos.
Asma, tensión en el pecho por las noches y dificultad para respirar al realizar alguna actividad física son algunos de los problemas respiratorios que presentan más de la mitad de las personas involucradas en el estudio que no habían fumado nunca. Entre todas las circunstancias analizadas, ser fumador pasivo en el lugar de trabajo se señala como la más perjudicial.
Actualmente, en nuestro país la ley impide fumar en los centros laborales si hay un enfermo crónico o una mujer embarazada, entre otras restricciones que normalmente no se cumplen. La ministra de Sanidad y Consumo, Celia Villalobos, ha mostrado su interés en impulsar un decreto durante la presidencia española de la Unión Europea que prohíba el tabaco por completo en los lugares de trabajo.
Según el COF de Madrid y AESEG, estas circulares pretenden condicionar la libertad de prescripción de los médicos
Denuncian las circulares del INSALUD ante el Servicio de Defensa de la Competencia
El COF de Madrid, junto con la Asociación Española de Sustancias y Especialidades Genéricas (AESEG), ha formulado un recurso de alzada y una denuncia ante el Servicio de Defensa de la Competencia contra las circulares de las áreas 1 y 2 del INSALUD en Madrid, por cuanto consideran que infringen y vulneran artículos de la Constitución Española y de la Ley del Medicamento.
José Enrique Hours.
Los documentos dirigidos por las direcciones de atención primaria de las áreas 1 y 2 de Madrid a los médicos, y en algunos casos a las farmacias para que dispongan de stock, son una relación de especialidades farmacéuticas de menor coste y de especialidades farmacéuticas genéricas (EFG), en las que se recomienda a los facultativos su prescripción en detrimento de otras especialidades de igual composición y cuyos precios también han sido aprobados por el Gobierno.
A juicio del COF de Madrid y de la AESEG, estas circulares pretenden condicionar la libertad de prescripción de los facultativos con normas de carácter economicista que implican una evidente desigualdad en el tratamiento sanitario a los ciudadanos, según se resida o no en el ámbito de actuación de dichas áreas.
Este «espíritu economicista», a juicio del presidente del COF de Madrid, José Enrique Hours, puede atentar contra los intereses de los sectores afectados, así como contra los ciudadanos que tienen derecho a la mejor asistencia sanitaria posible. En este sentido, Hours considera que las circulares, además de infringir artículos de la Constitución Española, también vulneran distintos artículos de la Ley del Medicamento.
Hoy por hoy, la Comisión Nacional de Uso Racional del Medicamento es el único órgano capacitado para seleccionar y valorar científicamente los medicamentos y su empleo. Por este motivo, Hours ha afirmado que «de no anularse estas circulares y, en consecuencia, ratificar su validez, se abriría un peligrosísimo camino de disgregación de normas sobre medicamentos en la medida en que cada área sanitaria, distrito o comunidad podría dictar normas a su antojo».
Hasta mayo, las facturaciones que se cierren no se liquidarán con los nuevos precios
El Consejo Económico y Social ha dado el visto bueno por unanimidad al proyecto de la orden que ha aprobado los nuevos precios de referencia y los 27 conjuntos homogéneos que se incorporan al sistema. Además, según la disposición transitoria única que recoge esta orden, el Sistema Nacional de Salud (SNS) pagará a los farmacéuticos hasta abril el importe antiguo de los fármacos cuyo precio de referencia acaba de ser revisado a la baja. Así, no será hasta partir del 1 de mayo cuando las facturaciones que se cierren se liquiden con los nuevos precios.
Esta medida pretende evitar que las existencias de medicamentos afectados supongan una pérdida económica para los farmacéuticos que ya los habían comprado a un precio anterior.
Los usuarios del SNS pertenecientes a Muface, Isfas y Mugeju no notarán el período de transición, ya que la cantidad que deban abonar se calculará desde ahora sobre la base de los precios nuevos. Sin embargo, quien adquiera un fármaco sin receta médica puede encontrarse con distintos precios según la farmacia donde lo haga, ya que tendrá que pagar la cantidad que figure en el envase exterior, sea nueva o antigua. Una posibilidad ésta ante la que se ha mostrado contrario el Consejo Económico y Social, por cuanto la diferencia de precio en un mismo fármaco en función de que haya sido o no prescrito por un facultativo del SNS puede producir confusión en el usuario.
Según un informe realizado por el COF de Madrid
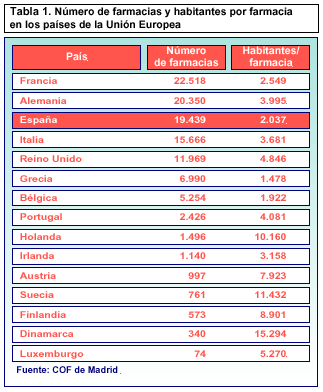
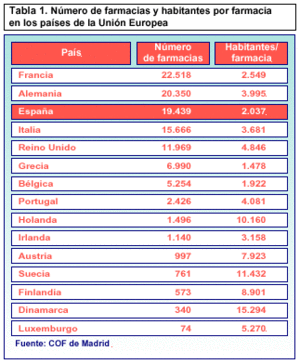
El modelo farmacéutico español, a la cabeza de los países de la Unión Europea
Según un análisis de los distintos modelos farmacéuticos en los países que componen la Unión Europea, el modelo farmacéutico español es el que más ventajas ofrece al ciudadano. El informe, llevado a cabo por el COF de Madrid, afirma, igualmente, que Europa occidental tiene el mejor servicio farmacéutico del mundo.
Actualmente, España dispone de 19.439 oficinas de farmacia, lo que la sitúa en el tercer país de la UE con mayor número de boticas tras Francia y Alemania. Además, España cuenta con una botica por cada 2.037 habitantes. Sólo Grecia, con 6.990 oficinas de farmacia, una por cada 1.478 habitantes, y Bélgica, con 5.254 farmacias que equivalen a una por cada 1.922 habitantes, presentan en este aspecto una oferta mayor que la española. Oferta que nada tiene que ver con Dinamarca, país que cuenta con 340 oficinas de farmacia, todas ellas de gran tamaño, y donde hay una por cada 15.294 habitantes; o Suecia, con 761 farmacias muy diseminadas (una por cada 11.432 habitantes).
El modelo farmacéutico español tiene similitudes con el francés, italiano, portugués o griego, aunque este último se encuentra ya excesivamente fraccionado, de forma que su baja rentabilidad representa un obstáculo para garantizar la calidad del servicio. Por contra, según recoge el análisis del COF de Madrid, la calidad del servicio farmacéutico español es muy superior a la de los drugstores británicos o la «droguería» holandesa.
El modelo anglosajón carece de planificación por parte de las autoridades sanitarias, ya que para abrir una farmacia no se requiere ser farmacéutico. Esto ha dado lugar a cadenas comerciales de farmacias que se concentran fundamentalmente en zonas urbanas, por lo que, para evitar que haya zonas rurales con servicio farmacéutico insuficiente, el Servicio Nacional de Salud del Reino Unido firma contratos con médicos para que éstos se hagan cargo de la dispensación. Así, en Inglaterra y Gales hay 3.000 médicos que simultanean las funciones de prescriptor y dispensador, lo que a juicio del COF de Madrid «nos da una idea del abandono en el que quedan las zonas rurales y las limitaciones de esos ciudadanos a la hora de acceder a un medicamento». Además, según el análisis realizado, el modelo español es más barato que el francés, alemán, británico, holandés o italiano.
El modelo español está planificado por el interés público de su actividad sanitaria, lo que garantiza su accesibilidad en distancia, en horarios y con los mismos precios --de los más bajos de la UE-- en todas las farmacias como garantía de equidad. Además, el hecho de que sea un sistema de propiedad privada, aunque adaptado a los requisitos y limitaciones que impone el interés público, garantiza la universalización de la dispensación de medicamentos.
Nuevas investigaciones sobre la píldora de tercera generación
Un trabajo llevado a cabo por investigadores de la Universidad de Leiden (Holanda) y publicado recientemente en el New England Journal of Medicine revela que las mujeres que toman anticonceptivos de tercera generación tienen menos peligro de sufrir un infarto de miocardio que aquellas que utilizan la píldora de segunda generación.
Tras observar a cerca de 1.200 mujeres de entre 18 y 49 años, los investigadores comprobaron que, aunque las féminas que toman la píldora moderna también tienen mayor riesgo de sufrir un infarto de miocardio que aquellas que no ingieren anticonceptivos, el peligro es menor que con la píldora de segunda generación.
El director de la investigación, Frits Rosendaal, quiso recordar, sin embargo, que otras investigaciones han demostrado que con esta píldora se incrementa el riesgo de sufrir un tromboembolismo venoso, especialmente entre las mujeres más jóvenes o en aquellas que comienzan a tomar anticonceptivos.
Según un informe, las inversiones en I+D son menos atractivas para Europa que para Estados Unidos
La EFPIA alerta sobre la pérdida de competitividad de la industria farmacéutica europea
La Federación Europea de Compañías y Asociaciones Farmacéuticas (EFPIA) alertó el pasado 17 de enero sobre la pérdida de competitividad de la industria farmacéutica europea frente a la estadounidense. Para solucionar esta desventaja, la EFPIA ha creado el G10, Grupo de Alto Nivel sobre Innovación y Provisión de Medicinas. El principal objetivo del G10 será la elaboración de propuestas prácticas que mejoren la competitividad y el acceso de los pacientes a los fármacos.
La industria farmacéutica europea pierde terreno respecto a la estadounidense.
Según el informe realizado por los profesores Gambardella, Orsenigo y Pammolli, la industria farmacéutica europea está perdiendo competitividad en comparación con la de Estados Unidos, al mismo tiempo que hay un proceso de concentración de I+D en este país. Para los responsables del informe, existe un «claro vínculo» entre las políticas institucionales de contención del gasto farmacéutico y esta pérdida de competitividad. Según el estudio mencionado, las situaciones que crean esa pérdida de competitividad en Europa son las limitaciones en materia de establecimiento de precios, que las compañías han de luchar contra significativos retrasos en la comercialización de nuevos productos, y que no hay un clima proclive a la innovación. También señala que la actitud para con las nuevas tecnologías, en general, y la biotecnología, en particular, es negativa.
Aunque para los responsables de la EFPIA son varias las razones que han llevado a la situación actual, señalan como un factor global el hecho de que las inversiones en I+D sean menos atractivas para Europa que para Estados Unidos. El entorno económico o sanitario, la base científica, las condiciones de inversión y la regulación, entre otros factores, contribuyen a este deterioro. El informe critica también la falta de flexibilidad de la normativa europea para adaptarse a las nuevas tecnologías, las nuevas organizaciones de investigación y las nuevas prácticas comerciales.
Medidas
El informe propone varias medidas para revertir la situación actual: la aceleración del acceso de los pacientes a los fármacos mediante la reducción de los retrasos en las decisiones, la liberalización de los precios para los fármacos no retribuidos, incentivos para impulsar la innovación, el fomento de la vida científica en Europa y de un mercado sólido europeo, y la liberalización de la información a los pacientes.
Por último, el informe señala que el gasto en I+D en Europa se ha doblado durante los últimos 10 años, alcanzando los 17 billones de euros en 2000. Esta cifra se ha multiplicado casi por cinco en Estados Unidos (24 millones de euros en 2000). En el campo de la biotecnología, el liderazgo de Estados Unidos es apabullante: en Europa se emplean en este sector unas 40.000 personas, mientras que la cifra alcanza las 140.000 en Estados Unidos.
El ibuprofeno bloquea el efecto cardioprotector del ácido acetilsalicílico
A falta de llevar a cabo ensayos clínicos que verifiquen un riesgo real de infarto de miocardio, según un estudio publicado en el New England Journal of Medicine, el efecto cardioprotector de la aspirina (ácido acetilsalicílico) en los pacientes con riesgo coronario queda anulado si éstos también están tomando ibuprofeno. Los investigadores apuntan en su informe que este antiinflamatorio no esteroide bloquea la acción antiplaquetaria del ciclo acetilsalicílico.
Según se explica en el trabajo, esto se debe a que el ibuprofeno atasca un canal dentro de la ciclooxigenasa tipo 1 (COX-1), una enzima que es responsable de la agregación plaquetaria. De este modo, la aspirina que evita la formación de coagulos sanguíneos al bloquear la acción de la COX-1 se queda «atrapada» en este «cuello de botella» y no puede actuar dentro de la enzima. De igual modo ocurrirá con otros fármacos que actúan del mismo modo que el ibuprofeno. *
Regula el establecimiento de un sistema de farmacovigilancia veterinaria
Un nuevo real decreto modifica el derecho sobre medicamentos veterinarios
El último Consejo de Ministro de 2001 aprobó un nuevo real decreto por el que se modifica el derecho sobre medicamentos veterinarios y se incorpora al ordenamiento jurídico nacional la directiva 2000/37 sobre farmacovigilancia en este tipo de medicamentos, lo que conllevará el establecimiento de un sistema de farmacovigilancia veterinaria.
Este nuevo ordenamiento, además de incorporar nuevas definiciones, establece una nueva redacción, regulando el establecimiento de un sistema de farmacovigilancia veterinaria, que recopilará las reacciones adversas que pueden producirse en los animales y seres humanos en relación con el uso de medicamentos veterinarios.
Personal cualificado
Además, entre otras obligaciones, el real decreto establece que el titular de la autorización de comercialización disponga de una persona cualificada en la materia que sea responsable de crear y mantener un sistema para recopilar y tratar la información, preparar los correspondientes informes, garantizar que se dé una respuesta rápida y completa a cualquier solicitud de información adicional de la autoridad competente, y facilitar cualquier otra información de interés para la evaluación de los beneficios y riesgos asociados a un medicamento veterinario.
Notificación
El real decreto contempla la obligación de los profesionales sanitarios de colaborar con el Sistema de Farmacovigilancia Veterinaria, y la posibilidad de que la Agencia Española del Medicamento (AEM) les imponga requisitos específicos en materia de notificación de reacciones adversas.
La AEM tendrá la obligación de transmitir a la Agencia Europea para la Evaluación de Medicamentos, así como a los Estados miembros de la Unión Europea, copia de los informes sobre reacciones adversas, así como informarles, a la vez que al titular de la autorización de comercialización, de la necesidad de suspender, retirar o modificar las condiciones de autorización de un medicamento veterinario. También se faculta a este organismo para efectuar una suspensión inmediata en casos de urgencia y para elaborar orientaciones específicas en materia de recogida de datos, verificación y presentación de informes.