La incontinencia urinaria tiene como consecuencia un notable impacto negativo en la calidad de vida, que produce una estigmatización y modificación del comportamiento social, perjuicios económicos, diversas enfermedades e inestabilidad psicológica. En este artículo, dedicado específicamente a la incontinencia femenina, se aborda la etiopatogenia, la clínica, el diagnóstico, el tratamiento y la prevención de esta enfermedad, haciendo especial hincapié en los últimos avances que se han producido en torno a ella.
La incontinencia urinaria se caracteriza por su elevada prevalencia. Aunque no es una enfermedad grave, repercute de forma significativa en la persona afectada, hasta tal punto que modifica su estilo de vida y condiciona sus relaciones sociales.
La continencia urinaria depende básicamente de la integridad de la vejiga, el suelo pélvico y la uretra; la inervación de estas estructuras y el control a nivel superior son igualmente importantes para el correcto desarrollo de esta función.
Una valoración completa, incluidos los antecedentes, es la clave para determinar el tipo de incontinencia urinaria y establecer el plan de tratamiento.
Fisiología de la micción
La micción es una función del tracto urinario inferior mediante la que se consigue el vaciado de la orina, cuando la vejiga ha llegado a su capacidad fisiológica y los condicionamientos sociales y el lugar son adecuados. En la micción hay dos fases claramente diferenciadas: la de llenado y la de vaciado vesical.
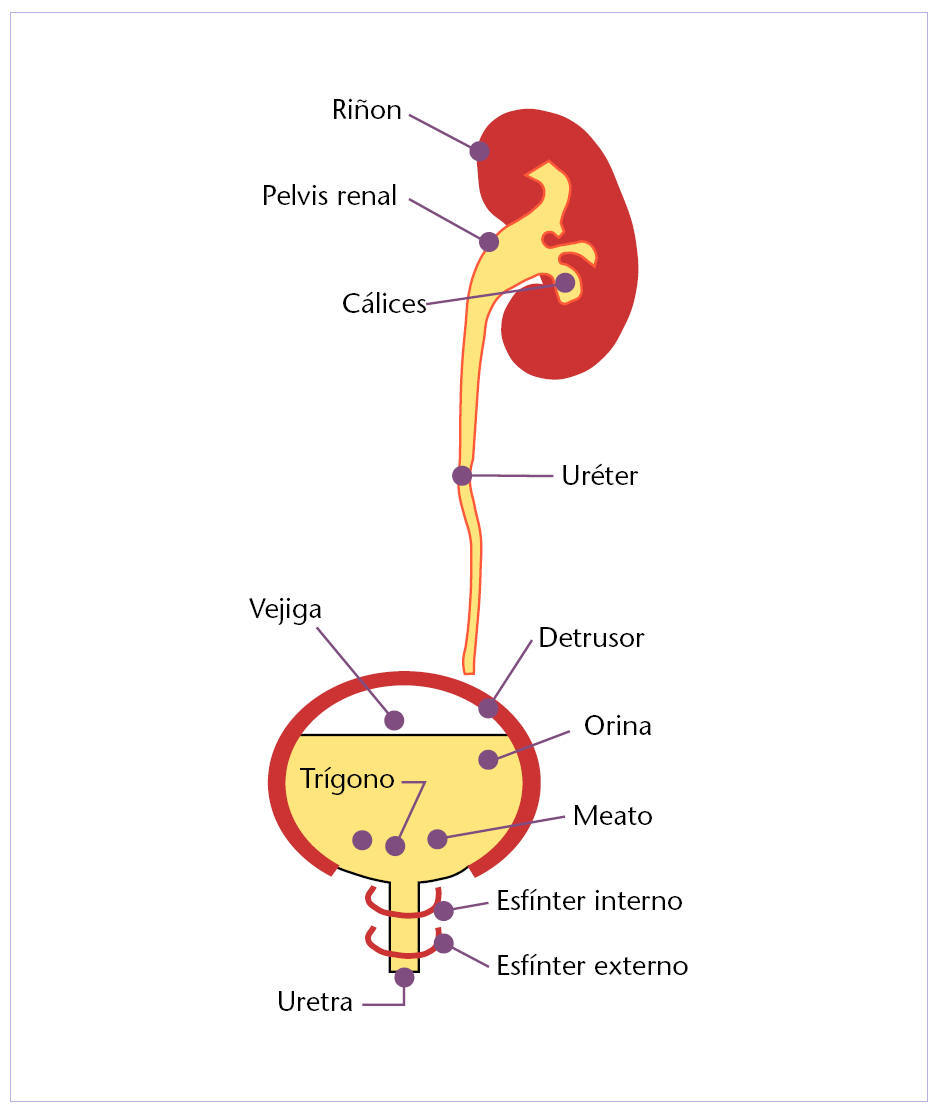
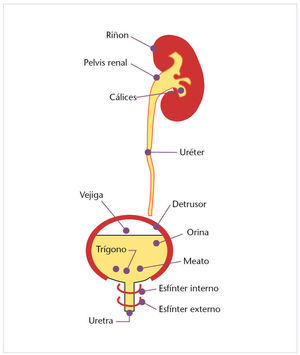
Como se puede comprobar en la figura 1, la vejiga es un órgano hueco cuya misión principal es la de actuar como reservorio de orina, la cual se acumula en la citada vejiga, ya que el detrusor se comporta como un órgano no muscular.
Fig. 1. Anatomía del aparato excretor.
En la fase de llenado vesical, la vejiga acomoda su tono al aumento continuo y paulatino de orina que le llega a través de los uréteres, actuando como una esfera hueca, de salida elástica, conducta pasiva y no consciente. El ritmo de llenado depende de múltiples factores individuales y ambientales. Al mismo tiempo, la capacidad vesical varía de unos individuos a otros, si bien se considera normal para un adulto que oscile entre 350 y 500 ml.
Cuando la vejiga ha alcanzado su capacidad fisiológica y el sujeto no tiene ningún impedimento social, se produce la fase de vaciado vesical, en la cual el esfínter externo se relaja de forma voluntaria, la uretra se abre y el detrusor se contrae al tiempo que se relaja el cuello vesical.
La micción es un acto voluntario, fisiológico, en el que se necesita la coordinación entre sus protagonistas: detrusor, cuello vesical y esfínter externo (fig. 2).
Fig. 2. Sistema de control de la vejiga.
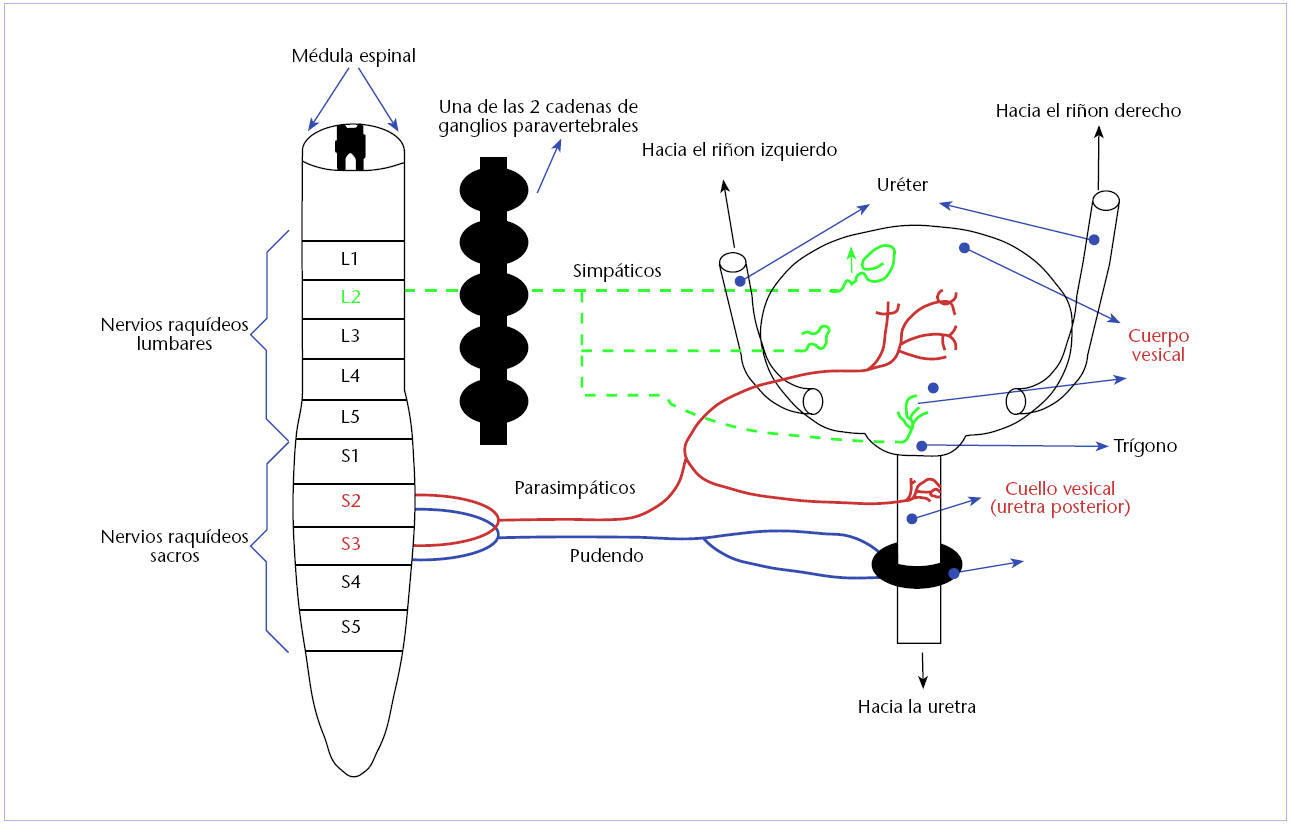
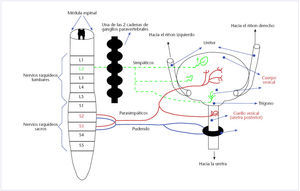
Los sistemas simpático, parasimpático y somático intervienen en la inervación y control de la dinámica miccional, actuando de forma coordinada y estando modulados por los centros encefálicos y medulares (fig. 3). El sistema nervioso parasimpático, a través de los nervios pélvicos, inerva el detrusor y asegura el vaciamiento vesical por contracción del mismo. El sistema nervioso simpático, mediante los nervios pélvicos, inerva el trígono y el esfínter interno, lo que hace posible la continencia al mantener el cuello de la vejiga cerrado en la fase de llenado. El nervio pudendo inerva el esfínter externo de la uretra y el esfínter anal, ayudando al esfínter interno a conseguir la continencia.
Fig. 3. Inervación de la vejiga urinaria.
El núcleo simpático, el parasimpático y el sistema somático son los centros medulares que actúan sobre la micción. La coordinación de los mencionados centros la lleva a cabo el denominado núcleo pontino, un centro superior situado en la base del cerebro.
Incontinencia: definición
En principio, la Sociedad Internacional de Incontinencia (ICS) definió la incontinencia urinaria como la pérdida involuntaria de orina a través de la uretra, objetivamente demostrable y que constituye, para la persona que lo sufre, un problema social e higiénico, concepto que engloba los trastornos médicos asociados. En 2002, la ICS retiró las limitaciones de su anterior definición y estableció que se entendía como incontinencia cualquier pérdida involuntaria de orina.
Puesto que esta última definición es demasiado amplia y puede incluir potencialmente a cualquier paciente que haya tenido un único episodio de incontinencia urinaria en el transcurso de su vida, la citada Sociedad especifica que, en cada caso, el diagnóstico deberá completarse con la descripción de una serie de circunstancias relevantes: tipo y frecuencia de presentación, gravedad, factores precipitantes, impacto de los síntomas sobre la calidad de vida, medidas utilizadas por el paciente para la contención de la orina y el deseo por su parte de buscar ayuda médica o la ausencia de éste.
Epidemiología
Los estudios epidemiológicos sobre la prevalencia de la incontinencia urinaria en la población general demuestran que se trata de un problema más frecuente en la mujer que en el varón, y que la incidencia de esta disfunción aumenta con la edad.
Aproximadamente entre el 9 y el 72% de las mujeres son incontinentes. Este margen tan sumamente amplio se justifica a partir de las distintas definiciones de incontinencia urinaria utilizadas en los diferentes estudios, los cuales difieren también en la frecuencia de episodios considerada, la gravedad, el grado de molestia, el tipo de incontinencia estudiado, la población diana, el medio de recogida de datos, etc.
Buena parte de los estudios se realizan mediante cuestionarios autoadministrados por las propias pacientes, lo que supone que los datos obtenidos de este modo tienen un grado de subjetividad bastante importante. Otro de los factores que explica esta disparidad es precisamente el carácter crónico dinámico del proceso, el cual se instaura lentamente, pero puede desaparecer durante un tiempo para establecerse posteriormente de forma definitiva. Finalmente, el carácter vergonzante que tiene este trastorno para las mujeres afectadas hace que aproximadamente sólo el 35% de las pacientes con incontinencia urinaria grave busque ayuda médica.
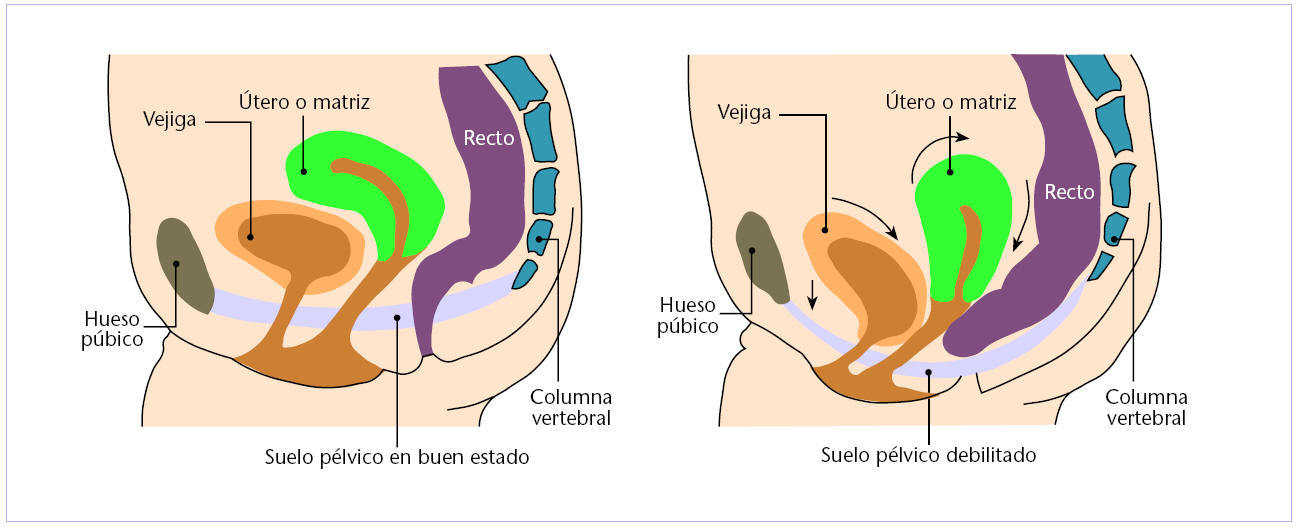
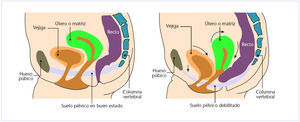
Como ya se ha explicado, la prevalencia de incontinencia urinaria en la mujer es del doble respecto al varón. La debilidad del suelo pélvico (fig. 4) en la mujer es la responsable de esta diferencia.
Fig. 4. Suelo pélvico.
En la mujer, la incontinencia urinaria presenta dos picos de incidencia: entre los 45 y los 54 años, y a partir de los 60, especialmente entre los 75 y los 84 años. En el primer grupo, la prevalencia podría acercarse al 30% y en el segundo podría rondar el 40% de la población femenina de esa edad.
En general se admite que la diferente prevalencia entre uno y otro sexo es especialmente marcada en los grupos de edad más jóvenes. A partir de los 80 años puede decirse que esta diferencia desparece.
Tipos de incontinencia: síntomas y síndromes relacionados
Según sus síntomas, los tipos de incontinencia urinaria más frecuentes en la mujer son: incontinencia de esfuerzo, incontinencia de urgencia, incontinencia mixta e incontinencia por rebosamiento. Por otra parte, además de los diferentes tipos de incontinencia que se describen a continuación, existen los denominados síndromes indicativos de disfunción del tracto genitourinario.
Un síndrome describe un conjunto o combinación variable de síntomas, descritos como alteraciones funcionales para los cuales no se ha definido una causa precisa; se presume que se han excluido enfermedades locales y alteraciones metabólicas u hormonales. En relación con la incontinencia urinaria se han descrito los siguientes síndromes: síndrome de la vejiga hiperactiva, síndrome de disfunción del vaciado vesical y síndrome de dolor genitourinario.
Incontinencia urinaria de esfuerzo
Es la pérdida involuntaria de orina asociada a un esfuerzo físico que provoca un aumento de la presión intraabdominal (toser, reír, correr e incluso andar), teniendo poca relación con la actividad del detrusor. Este tipo de incontinencia puede deberse a uno de los siguientes mecanismos, o a una combinación de ambos:
• Debilidad de las estructuras que conforman el suelo de la pelvis y que sostienen la uretra, lo que condiciona una hipermovilidad uretral.
• Disfunción intrínseca del esfínter, producida por la debilidad del músculo uretral, lo que determina una insuficiente coaptación de las paredes de la uretra.
Es el tipo de incontinencia urinaria más frecuente en las mujeres, y su prevalencia se sitúa en el 40-50%, según los estudios. La incontinencia de esfuerzo no se asocia a deseo miccional, ni a una sensación previa al escape; la pérdida de orina puede oscilar entre unas gotas o incluso un chorro, dependiendo del grado de alteración y de la intensidad del esfuerzo.
La etiología de este tipo de incontinencia es multifactorial, aunque destacan los siguientes factores:
• Procesos respiratorios crónicos: tos crónica, rinitis alérgica (estornudos).
• Obesidad, que supone una agresión por la sobrecarga de la masa muscular del periné y puede originar hipotonía del suelo pélvico; también resultan perjudiciales los cambios bruscos de peso, ya que debilitan los tejidos colágenos pélvicos limitando la capacidad de recuperación.
• Estreñimiento, cuya relación con este tipo de incontinencia tiene más que ver con la mecánica evacuatoria, pues el empuje en apnea produce una hiperelongación del nervio pudendo que, al superar el umbral máximo de elongación en un 20%, sufre microtraumatismos asociados a neuropatía, con el consiguiente riesgo de incontinencia urinaria y fecal.
• Histerectomía previa, la cual se relaciona con la incontinencia de esfuerzo, probablemente por lesiones neurológicas inducidas durante la cirugía.
• Lesiones adquiridas del cuello vesical y/o uretra proximal secundaria a iatrogenia, traumatismos vaginales, etc., que alterarían la elasticidad del cuello vesical.
• Embarazo y paridad, admitiéndose en la actualidad que el embarazo, el parto vaginal y la multiparidad desempeñan un papel negativo sobre el suelo pélvico y que el daño obstétrico puede conducir a este tipo de incontinencia; también se ha demostrado que la duración del período expulsivo del parto se relaciona directamente con la incontinencia urinaria de esfuerzo.
• Alteraciones de la estática vertebral adquiridas o congénitas. Se ha comprobado que la hiperlordosis o las desviaciones producidas por malposiciones habituales contribuyen a modificar el eje de la columna y con ello la disposición de los órganos internos.
• Fármacos tales como los bloqueadores beta y los inhibidores del enzima conversor de la angiotensina (IECA), cuya relación con la etiología de la incontinencia urinaria de esfuerzo es debida a la producción de tos.
El papel de la menopausia en la etiología de la incontinencia urinaria de esfuerzo no está claro; se admite que no hay pruebas suficientes para afirmar que esta condición causa incontinencia. Numerosos autores consideran como más probable que el deterioro en estas edades se relacione más con la disminución del tono muscular que con la deficiencia de estrógenos presente en esta etapa; para otros, esta deficiencia sí es importante como factor etiológico, ya que los estrógenos tienen una acción trófica sobre la mucosa uretral y el plexo vascular submucoso.
En la mujer, la incontinencia urinaria presenta dos picos de incidencia: entre los 45 y los 54 años, y a partir de los 60 años, especialmente entre los 75 y los 84 años
Incontinencia urinaria de urgencia
Es la pérdida involuntaria de orina asociada a un fuerte deseo de orinar, que se denomina «urgencia» o «micción imperiosa». Se debe a una contractilidad aumentada de la vejiga urinaria, que en condiciones normales sólo se contrae cuando el sujeto decide orinar voluntariamente.
Este tipo de incontinencia viene precedida por una sensación de urgencia, imposible de controlar, que es consecuencia de una contracción involuntaria del músculo detrusor de la vejiga urinaria. Suele asociarse a síntomas que afectan a la fase de llenado (micción frecuente, superior a ocho veces al día), nicturia y, ocasionalmente, micción incontrolada. La cantidad de orina que se pierde puede ser variable, de modo que en las etapas iniciales no hay incontinencia, sólo urgencia.
La prevalencia se incrementa a partir de los 40 años, con un pico a partir de los 75; de hecho es la forma más frecuente de incontinencia en ancianas con más de 75 años.
La incontinencia urinaria de urgencia puede ser de dos tipos:
• Incontinencia urinaria sensitiva, que se debe a impulsos sensitivos muy potentes enviados desde receptores de tensión/presión de la pared vesical.
• Incontinencia urinaria motora, cuyo origen es un fallo en la inhibición motora del reflejo de la micción; suele estar asociada a malos hábitos miccionales que someten al detrusor a largos y continuados aumentos de presión, hasta que se produce su claudicación y se comporta como si estuviera lleno con pequeñas cantidades de orina en su interior.
La etiología de este tipo de incontinencia incluye:
• Origen desconocido o idiopático, en cuyo caso no hay una causa subyacente; suele deberse a patrones de evacuación alterados.
• Trastornos neurológicos (esclerosis múltiple, enfermedad de Alzheimer, accidente cerebral, enfermedad de Parkinson, diabetes y alteraciones medulares que dificulten la inhibición motora del reflejo miccional). La incontinencia debida a un trastorno neurológico se conoce también como hiperreflexia vesical o hiperreflexia del detrusor.
• Secundaria a alteraciones del urotelio vesical: patologías inflamatorias o irritativas vesicales (infección urinaria, carcinoma urotelial in situ, litiasis, etc.)
• Secundaria a fármacos y otros compuestos: diuréticos, sedantes, hipnóticos, alcohol, cafeína,...
• Secundaria a cirugía de la incontinencia urinaria de esfuerzo.
Incontinencia urinaria mixta
Es la que se presenta con urgencia y también al realizar ejercicios, esfuerzos, estornudos o toser. La pérdida se produce por un doble mecanismo: hiperactividad del detrusor e incompetencia esfinteriana.
Es el tipo más frecuente en la mujer después de la incontinencia de esfuerzo, siendo su prevalencia del 35%. Su etiología es la misma que ha sido descrita para los dos tipos anteriores de incontinencia.
Incontinencia urinaria por rebosamiento
Es la pérdida involuntaria de orina producida cuando el volumen de ésta en la vejiga supera su capacidad. La incontinencia se produce por goteo, gota a gota, o en chorro fino sin fuerza.
Clínicamente puede manifestarse por síntomas irritativos, obstructivos, dificultad al orinar, goteo postmiccional, o con pérdida de orina más o menos continuada por goteo o en pequeños chorritos; no es raro que asemeje una incontinencia de esfuerzo, por lo que es fundamental establecer un diagnóstico diferencial. Es más habitual en varones que en mujeres, y su etiología puede ser de carácter obstructivo o vinculada a una lesión urológica.
Síndromes indicativos de disfunción del tracto genitourinario
En el ámbito de esta categoría se incluyen los siguientes:
• Síndrome de la vejiga hiperactiva. Este síndrome se define como la «urgencia», con o sin incontinencia de urgencia, a menudo asociada a aumento de frecuencia o nicturia. Otras denominaciones que recibe son «síndrome de urgencia» o «síndrome de urgencia-frecuencia».
Sus síntomas indican una hiperactividad del músculo detrusor, aunque también pueden deberse a otras formas de disfunción uretrovesical.
• Síndrome de disfunción del vaciado vesical. Bajo esta denominación se incluye un cuadro en el que predominan los síntomas indicativos de dificultad de vaciado vesical: dificultad al inicio de la micción, flujo miccional intermitente, sensación de vaciado incompleto, etc.
En la mujer es raro encontrar síntomas relacionados con trastornos de la función del vaciado vesical, pero en algunos casos pueden asociarse a los de incontinencia urinaria.
Cuando la paciente no tiene infección urinaria ni hay prolapso genital o cirugía pélvica reciente, los síntomas anteriores deben hacer pensar en una actividad deficitaria del detrusor durante la micción voluntaria.
• Síndrome de dolor genitourinario. Bajo esta denominación se hace referencia al conjunto de síntomas de las pacientes cuya molestia principal es el dolor asociado a otros síntomas genitales y urinarios. Incluye varios síndromes dolorosos que afectan a distintas partes del aparato genitourinario: síndrome de vejiga urinaria dolorosa, síndrome de dolor uretral, síndrome de dolor vulvar, síndrome de dolor vaginal o síndrome de dolor perineal.
Diagnóstico
El diagnóstico de la incontinencia femenina, o mejor dicho, la forma de evaluar a la paciente, depende del tipo de incontinencia que presenta, de su edad y del tipo de terapia que está dispuesta a aceptar.
En cualquier caso, el proceso diagnóstico debe iniciarse con una historia clínica exhaustiva, que ayudará a realizar una presunción diagnóstica bastante certera. Es necesario realizar también una exploración física que debe incluir: examen general, exploración abdominal focalizada a nivel del hipogastrio, valoración de la sensibilidad perianal y de los reflejos lumbosacros y exploración ginecológica.
Puede que sea preciso realizar pruebas complementarias para ayudar al diagnóstico. Estas pruebas deben incluir: urocultivo, laboratorio (glucemia, función renal e iones), ecografía renovesical, evaluación de la orina residual, flujometría, estudio urodinámico y cistoscopia.
La evaluación, mediante entrevista, de la gravedad y de las características de la incontinencia orienta el examen físico, al mismo tiempo que sienta la indicación de las pruebas complementarias y ayuda en la decisión del tratamiento a recomendar.
Se consideran criterios para derivar a servicios especializados, los siguientes:
• Diagnóstico incierto o dificultad para establecer el tratamiento sin una evaluación básica.
• Incontinencia asociada a hematuria sin infección.
• Persistencia de los síntomas, dificultad para vaciar la vejiga o volumen posmiccional residual anormal (superior a 200 ml).
• Historia previa de cirugía de la incontinencia o de cirugía pélvica radical.
• Prolapso del órgano pélvico.
• Presencia de problemas neurológicos (esclerosis múltiple, lesiones medulares, etc).
Tratamiento
El objetivo fundamental del tratamiento debe ser siempre mejorar la calidad de vida de las pacientes, por lo que es prioritario conocer sus preferencias, el tipo de vida que llevan y sus circunstancias personales. En todos los casos deben analizarse con las pacientes las ventajas e inconvenientes que conlleva cada una de las opciones terapéuticas.
Las posibilidades terapéuticas ante la incontinencia femenina incluyen básicamente farmacoterapia, ejercicios de rehabilitación del suelo pélvico, tratamiento paliativo (absorbentes) y tratamiento quirúrgico. A continuación se desarrollarán las tres primeras opciones terapéuticas, ya que el tratamiento quirúrgico queda fuera de los objetivos de este artículo.
En cualquier caso, el proceso diagnóstico debe iniciarse con una historia clínica exhaustiva, que ayudará a realizar una presunción diagnóstica bastante certera. Es necesario realizar también una exploración física que debe incluir: examen general, exploración abdominal focalizada a nivel del hipogastrio, valoración de la sensibilidad perianal y de los reflejos lumbosacros y exploración ginecológica.
Farmacoterapia
El empleo de fármacos en el tratamiento de la incontinencia urinaria se basa en la existencia de neurorreceptores colinérgicos, betaadrenérgicos y alfaadrenérgicos, que producen contracción o relajación vesiculouretral en función del fármaco administrado.
Incontinencia urinaria de esfuerzo. Los elementos diana para el tratamiento farmacológico de este tipo de incontinencia son todos aquellos que participan en el mantenimiento de la resistencia uretral: los nervios, el músculo liso y el estriado, la mucosa y los vasos sanguíneos.
Los grupos farmacológicos implicados en el tratamiento de este tipo de incontinencia son los siguientes: agonistas alfaadrenérgicos, antagonistas betaadrenérgicos, antidepresivos tricíclicos, terapia hormonal e inhibidores de la recaptación de serotonina y norepinefrina.
Los agonistas alfaadrenérgicos (efedrina, pseudoefedrina, fenilpropanolamina) actúan estimulando los receptores alfaadrenérgicos situados en el cuello vesical y en la uretra proximal, produciendo la contracción de la musculatura lisa uretral, con el consiguiente aumento de resistencia de la uretra. El problema principal que plantean estos compuestos son sus efectos secundarios, que se unen a una discreta eficacia.
Los antagonistas betaadrenérgicos (propanolol) por estimulación parasimpática producen relajación del músculo liso uretral a través de la mediación del óxido nítrico. Su eficacia sólo se ha demostrado en estudios observacionales.
Los antidepresivos tricíclicos (imipramina) parecen disminuir la contractilidad del detrusor por su acción anticolinérgica y aumentar la resistencia uretral por estimulación de los receptores alfaadrenérgicos. Su principal inconveniente son sus efectos secundarios.
El tratamiento hormonal (estrógenos) parece actuar a través de cambios en el colágeno, el lecho vascular y el epitelio, aunque su mecanismo de acción no está claro. Se han estudiado los compuestos estradiol y estriol, administrados de forma local o sistémica. Se admite su uso en mujeres menopausicas para combatir la atrofia urogenital que acompaña a esta condición y cuyos síntomas pueden confundirse con los de la incontinencia, aunque su eficacia para combatir esta última no ha quedado demostrada.
Los inhibidores de la recaptación de serotonina y noradrenalina (duloxetina) actúan inhibiendo la actividad a nivel del esfínter uretral externo y aumentando la capacidad vesical mediante acciones no del todo aclaradas sobre el sistema nervioso central.
Incontinencia urinaria de urgencia. Las posibilidades farmacológicas para combatir la incontinencia de urgencia se basan fundamentalmente en el tratamiento anticolinérgico.
Este tratamiento tiene como objetivo inhibir las contracciones involuntarias del músculo detrusor; puesto que la contracción vesical tiene lugar por activación (mediada por acetilcolina) de los receptores muscarínicos presentes en el músculo detrusor, es obvio que el tratamiento ha de basarse fundamentalmente en bloquear tales receptores, lo que se consigue con fármacos anticolinérgicos o antimuscarínicos.
Los compuestos de este grupo comercializados en España en la actualidad con esta indicación son flavoxato, oxibutinina, tolterodina, trospio y los más recientes darifenacina y solifenacina.
Otros grupos farmacológicos que también se utilizan para combatir este tipo de incontinencia, y sobre los que se tiene un buen nivel de evidencia, incluyen los antidepresivos tricíclicos (imipramina) y los análogos de la vasopresina (desmopresina).
Los grupos farmacológicos que se citan a continuación se utilizan asimismo para tratar la incontinencia de urgencia, pero su nivel de evidencia es menor:
• Antagonistas alfaadrenérgicos (alfuzosina, doxazosina, prazosin, terazosina, tamsulosina).
• Agonistas betaadrenérgicos (terbutalina, clembuterol, salbutamol).
• Inhibidores de la síntesis de prostaglandinas (indometacina, flurbiprofeno).
• Otros compuestos (capsaicina, baclofeno).
Incontinencia urinaria por rebosamiento. En este tipo de incontinencia en la que la presión intravesical supera la máxima presión uretral sin que exista actividad del detrusor, la actitud terapéutica estará en función de que haya o no residuo posmiccional.
Ante la presencia de residuo posmiccional, el tratamiento de elección serán los bloqueadores alfa (doxazosina, alfuzosina, prazosín, terazosina).
Ejercicios de rehabilitación del suelo pélvico
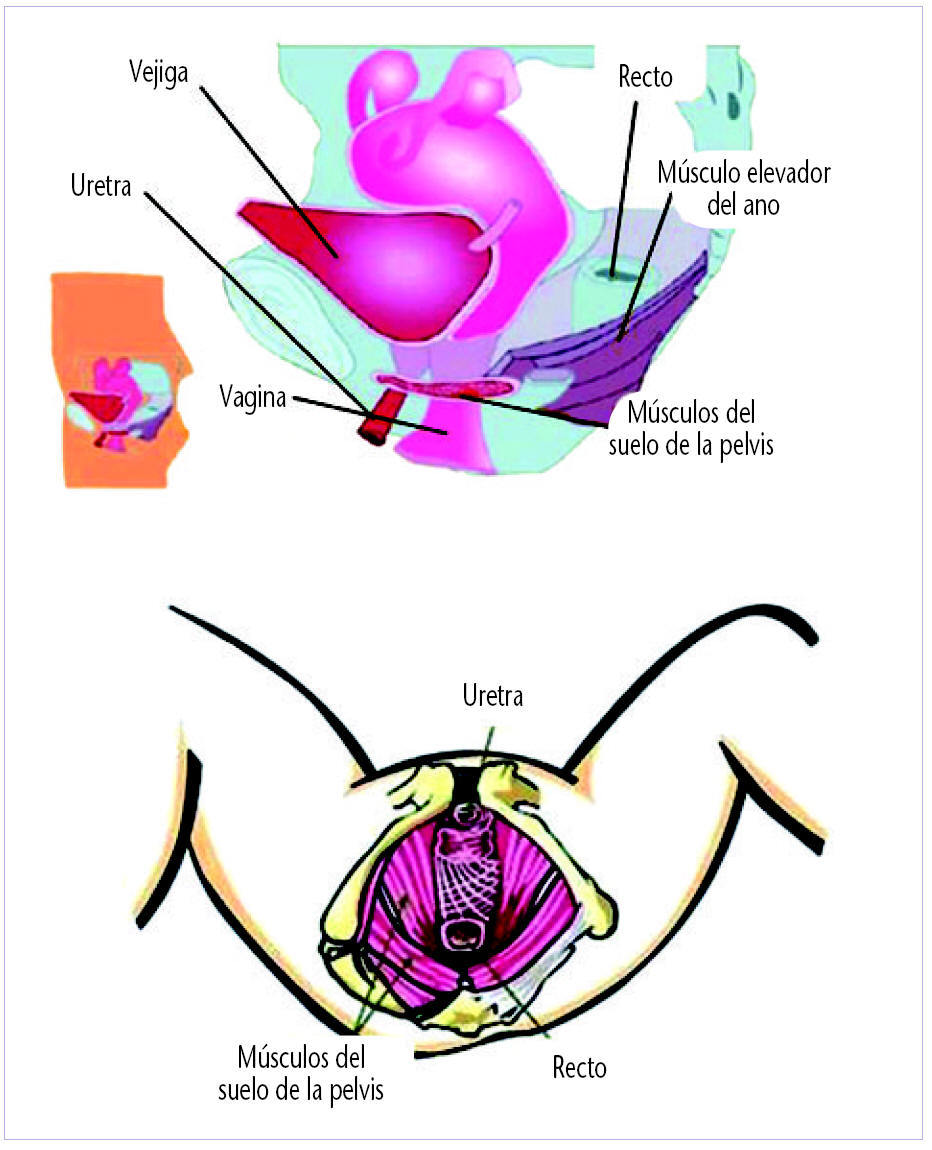
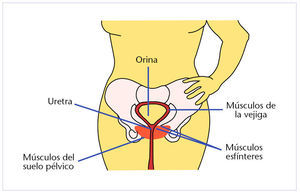
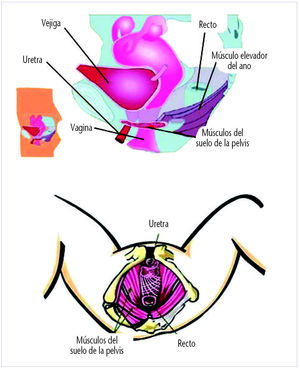
Este tipo de ejercicio es el tratamiento de elección en la incontinencia de esfuerzo. Su objetivo principal es potenciar la musculatura del suelo pélvico (fig. 5), formada básicamente por el músculo elevador del ano. Este músculo es de suma importancia por su posición, ya que ocupa todo el suelo de la cavidad pélvica limitándola en su parte inferior.
Fig. 5. Musculatura del suelo pélvico.
La rehabilitación del suelo pélvico incluye una serie de ejercicios, de los cuales los más conocidos son los de Kegel, que deben realizarse de forma regular, diariamente, para ejercitar y tonificar los músculos del suelo pélvico y mejorar la incontinencia.
En ocasiones es recomendable apoyo mecánico a estos ejercicios, mediante la utilización de conos vaginales de distinto peso (20 a 100 g); la contracción sostenida de los músculos de la pelvis para mantener el cono en el interior de la vagina fortalece la musculatura del suelo pélvico.
Los ejercicios de Kegel, ayudados o no, por el empleo de conos vaginales, mejoran el tono muscular, con lo que se consigue la resolución total o parcial de la incontinencia de esfuerzo.
Realización de los ejercicios de Kegel
El primer paso para realizar estos ejercicios1 es encontrar la musculatura adecuada, lo cual puede conseguirse de tres formas:
- Interrupción del chorro de orina: cuando se está orinando, tratar de detener la salida de la orina. Si se puede hacer, quiere decir que se están usando los músculos adecuados. Se hace en posición sentada, con el tronco ligeramente inclinado hacia delante y las piernas separadas.
- Como si se tratase de evitar la salida de aire del intestino o de controlar un episodio de diarrea, contraer los músculos que utilizaríamos para hacerlo. Si se tiene la sensación de contracción, significa que se están utilizando los músculos que se tienen que ejercitar.
- Tacto vaginal: en posición acostada, introducir un dedo en la vagina. Se aprieta como si se tratase de detener la salida de orina. Si se siente que se aprieta el dedo, se están utilizando los músculos correctos.
Es muy importante que se apriete sólo este grupo muscular y no otros músculos al mismo tiempo, ya que, al hacerlo, se puede ejercer más presión sobre los músculos que controlan la vejiga y obtener un efecto contrario al deseado.
La ejecución de los ejercicios propiamente dichos incluye las siguientes fases:
a) Comenzar vaciando la vejiga.
b) Contraer los músculos del suelo pélvico y contar hasta 10.
c) Relajar los músculos completamente y contar hasta 10.
d) Ejecutar 10 ejercicios, 3 veces al día (mañana, tarde y noche), durante unos 5 minutos.
Conviene comenzar con una pauta progresiva: los primeros días se cuenta hasta 4 y se va subiendo poco a poco hasta 10, recordando que hay que relajar siempre los músculos durante el mismo tiempo que se han tenido en contracción.
Puede resultar positivo llevar a cabo los ejercicios en tres posiciones (acostada, sentada y de pie). Si se realizan sentada, la silla debe ser sólida y se deben apoyar las plantas de los pies sobre el suelo, manteniendo las rodillas ligeramente hacia fuera.
Cuando se decide practicar los ejercicios de Kegel es preciso tener paciencia y no cejar en el intento, ya que es posible que la mejoría tarde varias semanas.
Los ejercicios pueden realizarse en cualquier momento y lugar, pero es importante que la mujer esté concentrada en ellos cuando los realice. Por eso es mejor buscar un lugar tranquilo, sobre todo al principio.
Otra precaución importante a tener en cuenta: este ejercicio realizado en exceso puede más bien causar fatiga muscular y aunque algunas personas creen que pueden acelerar el proceso aumentando el número de repeticiones y la frecuencia del ejercicio, esto no siempre es positivo. También es conveniente que se realicen los ejercicios cada vez que vaya a llevar a cabo un esfuerzo que pueda producir pérdidas de orina (toser, subir una escalera, coger peso, etc.).
Una vez que se haya logrado la meta (consensuada con un profesional sanitario), se pueden hacer los ejercicios tres veces por semana. Mantener a largo plazo los logros conseguidos, dependerá de que se siga dedicando algún tiempo a ejercitar el periné durante el resto de la vida.
Tratamiento paliativo
Este tratamiento se basa en el empleo de distintos sistemas que únicamente ocultan la incontinencia, pero no la curan. La base de este tratamiento la constituyen los absorbentes, formados por distintos tipos de celulosa, cuya finalidad es actuar como contenedores externos de la orina, permitiendo así que la paciente pueda seguir haciendo una vida normal.
Básicamente se distinguen dos tipos de absorbentes:
• Los destinados a paliar pequeñas pérdidas de orina que oscilan entre los 45 y los 600 ml.
• Los destinados a paliar grandes pérdidas urinarias, superiores a los 600 ml que, a su vez, pueden ser de tres tipos: rectangulares, anatómicos y elásticos.
CONSEJOS DESDE LA FARMACIA
- El farmacéutico comunitario, una vez más, dada su proximidad al paciente, puede desempeñar una importante labor como educador sanitario. En el caso concreto que nos ocupa, su labor puede centrarse en detectar todas aquellas situaciones de riesgo que pueden desembocar en una incontinencia. Son las siguientes:
- Medicación: diuréticos, AINE, alfaagonistas, anticolinérgicos, antidepresivos, antihistamínicos, antipsicóticos, betaagonistas, antiespasmódicos, antagonistas del calcio, bloqueadores alfa, relajantes musculares, simpaticolíticos, sedantes y narcóticos.
- Consumo habitual de bebidas estimulantes (té, café, colas, alcohol) que, al igual que los diuréticos, aumentan el volumen y la frecuencia miccional, pudiendo ocasionar incontinencia de urgencia.
- Actividades deportivas muy intensas (deportistas de élite), potencialmente lesivas para el suelo pélvico.
- Presencia de condiciones patológicas como asma, enfermedad pulmonar obstructiva crónica, tabaquismo, obesidad, vómitos frecuentes o enfermedades traumatológicas que incrementan la presión intraabdominal. Todas ellas pueden repercutir negativamente sobre el tono del periné.
- Antecedentes ginecológicos (número de partos, episiotomías sistemáticas, partos complicados) que se relacionan con daño neuromuscular de las fascias musculares y con la uretra hipermóvil.
Bibliografía general
Abrams P, Cardozo L, Fall M, Griffiths D, Rosier P, Ulmstem U et al. The standardisation of terminology in lower urinary tract function. Report from the Standardisation Sub-committee of the Internacional Continence Society. Neurol and Urodyn. 2002;21:167-178.
Campos M, Fernández-Micheltorena C, Sánchez MD. ¿Podemos mejorar el tratamiento de la incontinencia urinaria? Parte I. C@P Revista de la Sociedad Española de Medicina Familiar y Comunitaria. [Serie en Internet]. 2006 [consultado el 22 de noviembre de 2007], [aprox. 12p]. Disponible en: http://www.cap-semfyc.com/imprimirPagina.php?NTU%3D.
Campos M, Fernández-Micheltorena C, Sánchez MD. ¿Podemos mejorar el tratamiento de la incontinencia urinaria? Parte II. C@P Revista de la Sociedad Española de Medicina Familiar y Comunitaria. [Serie en Internet]. 2006 [consultado el 22 de noviembre de 2007], [aprox. 9p]. Disponible en: http://www.cap-semfyc.com/imprimirPagina.php?NTU%3D.
Espuña M. Incontinencia de orina en la mujer. Med Clin (Barcelona). 2003;12:464-72.
Espuña M. Incontinencia urinaria en la mujer. Jano. 2004;1529:43-50.
Espuña M, Puig M. Tratamiento farmacológico de la incontinencia urinaria de esfuerzo. Prog Obstet Ginecol. 2004;6:278-90.
Ferri A. Incontinencia urinaria y disfunción del suelo pélvico. Fisioterapia. 2004;26(5):247-8.
González MM. Ejercicios de Kegel, 2003, (consultado el 23 de noviembre de 2007). Disponible en: http://www.indas.es/ comunicacion/publiccientif/I-EJERCICIOS_DE_KEGEL.PDF
Juarranz M, Terrón R, Roca M, Soriano T, Villamor M, Calvo MJ. Tratamiento de la incontinencia urinaria. Aten Prim. 2002;5:323-32.
Rodríguez G, Carballo JA, Suárez C, Sola I. Incontinencia urinaria en la mujer. Medicine. 2003;114:6107-17.
Rubio J, Sánchez R. Incontinencia urinaria. Apoyo y corrección. Farmacia Profesional. 1999;10:105-10.
Schultz JM, Cwocn RN. Incontinencia. Resolver un problema secreto. Nursing. 2003;5:42-4.
Senovilla JL, Guinda C, Gimeno A, Zazo A, Borrego J, García A. Conocimientos básicos sobre incontinencia urinaria femenina de esfuerzo. Clínicas Urológicas de la Complutense. 2000;8:377-94.
Viana Zulaica C. Incontinencia urinaria en la mujer. Guías clínicas 2004, (consultado el 23 de noviembre de 2007). Disponible en: http://www.fisterra.com/guias2/incontinencia.htm
Vila MA, Benítez M, Aballi M. Tratamiento farmacológico de la incontinencia urinaria. Jano. 2001;1402:60-70.
Vila MA, Gallardo MJ. Incontinencia urinaria, una visión desde la atención primaria. Semergen. 2005;6:270-83.