El tratamiento de la tos depende del tipo de ésta y de su función, ya que puede ser síntoma de una enfermedad o un mecanismo de reacción. En el presente trabajo se abordan las características de la tos y sus tipos, así como su etiología y tratamiento, con especial atención a los agentes farmacológicos más utilizados para su disminución o eliminación: mucolíticos, expectorantes y antitusígenos.
La tos es un acto reflejo o voluntario, brusco, que junto con el sistema mucociliar, la acción aerodinámica de las fosas nasales y el sistema inmunitario constituye el principal mecanismo de defensa del aparato respiratorio. Garantiza que el aire inhalado llegue hasta los alveolos pulmonares en óptimas condiciones.
El sistema mucociliar consta de un epitelio ciliado seudoestratificado que tapiza la mayor parte de la superficie del tracto respiratorio, desde las fosas nasales hasta los bronquiolos terminales. Se encarga de expulsar lentamente a través del transporte mucociliar partículas y gérmenes.
El mecanismo del sistema inmunitario en el tracto respiratorio es el mismo que el general basado en la acción directa de los glóbulos blancos o de los anticuerpos. En el moco que recubre la mucosa respiratoria están disueltos los anticuerpos, concretamente la inmunoglobulina A producida por células plasmáticas situadas en el corion. El corion es el tejido conjuntivo, situado debajo del epitelio, donde se encuentran también células inmunitarias e inmunoglobulinas que forman una segunda barrera defensiva superior a la que ejerce la protección del moco. Esta segunda barrera se desarrolla especialmente en la faringe, donde las células inmunitarias forman los folículos linfoides.
En las fosas nasales se produce una acción aerodinámica depuradora del aire inspirado, que empieza por un filtro de partículas gruesas en el vestíbulo nasal, las vibrisas. Después, el aire pasa al interior de las vías nasales por una vía tortuosa situada entre los cornetes y forman corrientes turbulentas que favorecen el depósito de las partículas de diámetro superior a 4 micras. Estas partículas, situadas en las paredes interiores de las fosas nasales, se expulsan por medio del estornudo, la tos o el sistema mucociliar.
La tos se origina en las vías respiratorias inferiores como respuesta a cualquier estímulo irritante de los bronquios, de la tráquea o de la laringe. Así, el aparato respiratorio intenta expulsar del árbol traqueobronquial secreciones acumuladas, gases irritantes, aire especialmente frío o caliente, humo de los cigarrillos, bacterias, virus y cuerpos extraños.
Los estímulos irritantes desencadenan impulsos nerviosos en las fibras sensitivas de la mucosa respiratoria que se transmiten por el nervio vago al bulbo raquídeo, desde donde se dirigen una serie de movimientos musculares. Las zonas sensibles tusígenas se encuentran situadas en la laringe, tráquea, bronquios, seno carotídeo y pleura. Los movimientos musculares hacen que se produzca una inspiración profunda con mucha intensidad, después se juntan las cuerdas vocales y se cierra la glotis durante unos 0,2 segundos. Seguidamente, se produce una fuerte contracción de los músculos respiratorios (principalmente diafragma, músculos abdominales e intercostales) que aumenta la presión pleural y abdominal y, a continuación, se relajan las cuerdas vocales y se abre la glotis que expulsa el aire a mucha velocidad empujando los estímulos causantes. El primer golpe de tos es el más efectivo, ya que el aire alcanza más velocidad. Los golpes de tos posteriores van decreciendo en intensidad.
Tipos de tos y causas
La tos es aguda si persiste un máximo de 6 semanas, y crónica, cuando sobrepasa este tiempo. A su vez, la tos puede ser productiva o no productiva.
Tos seca o no productiva
Es la que se produce sin expectoración. A menudo causa dolor en la garganta o en el pecho e irritación, además de impedir el descanso del individuo afectado.
El humo de los cigarrillos es un peligroso agente químico que provoca tos en el fumador y que puede agravar una tos sintomática debida a otras afecciones
Tos húmeda o productiva
Es la que produce expectoración, secreción mucosa procedente de las vías respiratorias inferiores. El material expulsado se denomina esputo y se forma debido al incremento de las secreciones bronquiales o a la acumulación de otras sustancias. Las características del esputo varían según la enfermedad causante e incluso puede variar durante su evolución. Estas secreciones acumuladas desencadenan el reflejo de la tos y originan la expectoración.
Otros tipos de tos
Existen otros tipos de tos más complicados y que el farmacéutico, desde su oficina de farmacia, no trata tan frecuentemente. Entre ellas, destacan la tos aneurismática, la posprandial, la tos por compresión, la bitonal o la amigdalina. No entraremos a explicar cada tipo y nos centraremos en la tos productiva y la improductiva.
Causas de la tos
En términos generales, las causas de la tos son trastornos inflamatorios de las vías respiratorias como rinitis, laringitis, bronquitis, sinusitis, adenoiditis o faringitis, aunque a veces, determinadas situaciones de tensión emocional pueden causar tos sin que exista ninguna enfermedad patológica. También la pueden provocar trastornos obstructivos broncopulmonares como el asma bronquial, las bronquiectasias, los tumores bronquiales benignos o el cáncer broncopulmonar. La aspiración de cuerpos extraños que descienden a la laringe, faringe o bronquios, o procesos virales como resfriados o catarros, también son otras causas. Existen, además, otras enfermedades pulmonares que se manifiestan con tos como neumonías, tuberculosis, silicosis, difteria y tos ferina, aunque estas dos últimas han sido casi erradicadas en nuestra sociedad por medio del plan de vacunación sistemático nacional.
El humo de los cigarrillos es un peligroso agente químico que provoca tos en el fumador y que puede agravar una tos sintomática debida a otras afecciones. De hecho, con los años suelen presentar la típica tos crónica que se debe observar sin descuidar, porque cualquier cambio en sus características puede ser debido a la presencia de un carcinoma bronquial.
Una vez descritos los tipos de tos, pasaremos a asociarlos con alguna de sus posibles múltiples causas. Así, una tos seca no productiva, de aparición reciente, suele estar causada por infecciones virales, bacterianas o por agentes externos. Una tos seca crónica es causada por el humo del tabaco en fumadores, aunque también puede ser de origen nervioso. La tos con expectoración puede ser causada por síntomas del resfriado o gripe y en casos más graves por infecciones del parénquima pulmonar como neumonía o bronquitis. Si este último tipo de tos se convierte en crónica, puede existir bronquitis crónica. Si la expectoración es escamosa y rosada, se sospecha de edema pulmonar y si es sanguinolenta habrá hemorragia. Una tos persistente, nocturna y que empeora en decúbito supino puede indicar la existencia de una insuficiencia cardíaca y puede resultar peligrosa para el paciente.
El asma bronquial produce una tos aguda que no siempre se presenta acompañada de disnea. Aparece durante el ejercicio físico y se presenta en otoño y primavera. A veces, es la única manifestación de un paciente asmático.
La aspiración de un cuerpo extraño produce tos persistente, disnea e incluso cianosis. En este caso, se debe actuar rápidamente y aplicar al paciente la maniobra de Heimlich.
Algunos fármacos como la amiodarona (antiarrítmico) o los inhibidores del sistema renina-angiotensina (enalaprilo, captoprilo) provocan como reacción iatrogénica el reflejo de la tos.
Tratamiento
Para el tratamiento sintomático de la tos hay que tener en cuenta que la mayoría de las afecciones pulmonares van acompañadas de este reflejo, con o sin expectoración, y que primero se debe realizar un tratamiento etiológico. Según el caso, se deberá saber si es necesario o no aliviarla con la medicación. El farmacéutico debe, con su consejo profesional, intentar aliviar la tos sin subestimar la trascendencia del síntoma. Para ello, deberá realizar una anamnesis del paciente y averiguar:
El tipo de tos, el horario en que se presenta y su evolución.
Edad aproximada.
Antecedentes patológicos.
Síntomas asociados (resfriado, fiebre, dolor en el pecho, rinorrea).
Hábitos tabáquicos.
Conocer si el paciente toma actualmente algún tipo de medicación o si existe una medicación habitual.
Asimismo, existen unos casos en los que el farmacéutico deberá remitir al paciente al médico:
Cuando la tos se prolongue más de 6 días (aún siguiendo el tratamiento).
Cuando el esputo sea de color amarillo intenso, verde, marrón rojizo y, por supuesto, si es sanguinolento, produce dolor torácico, disnea o respiración superficial.
Cuando sea una tos recurrente nocturna, de más de dos semanas de evolución o que se acompañe de ruidos especiales a su paso por la garganta, como en el caso de la difteria o tos ferina.
Hay una serie de recomendaciones esenciales para aliviar la tos que son importantes tratamientos coadyuvantes, como una aportación oral de líquido (unos dos litros de agua al día) para hidratar el tracto respiratorio irritado y además favorecer la formación de mucosidades más fluidas. El uso de humidificador es otra forma de hidratar y ayudar a la ingestión de agua. Hay varios tipos de humidificadores, unos permiten incorporar esencias con acción balsámica (eucaliptol, gomenol, cineol) y otros, más modernos, dispersan el agua en el ambiente por ultrasonidos. Para el descano nocturno se aconseja elevar la cabeza con doble almohada, mantener la habitación bien ventilada, despejar el cuello de ropa y, en el caso de tos expectorante, realizar un buen lavado por medio de agua de mar isotónica en las fosas nasales antes de ir a dormir.
A continuación describiremos las características de los mucolíticos, expectorantes, antitusígenos, demulcentes, broncodilatadores directos y antiinflamatorios glucocorticoides.
Mucolíticos
Los mucolíticos se administran en caso de tos productiva. Actúan disminuyendo la viscosidad de la secreción mucosa bronquial para facilitar su expulsión por medios físicos. Aumentan el aclarado mucociliar y disminuyen la retención de mucosidad. Son útiles cuando las secreciones son viscosas y abundantes. Además, si la expectoración es de tipo infeccioso, facilitan la acción del antibiótico en el lugar de la infección.
En la tabla 1 se muestran los principales principios mucolíticos.
Derivados tiólicos
El primer grupo de mucolíticos engloba los derivados tiólicos que, por contener en su estructura molecular grupos SH, son capaces de reaccionar por medio de puentes disulfuro con la cistina (aminoácido que forma parte de la estructura proteica del mucus) que se desestructura y se fluidifica. Los agentes mucolíticos con estas características son la carbocisteína, acetilcisteína, mesna y citiolona.
Derivados de la vasicina
El segundo grupo lo forman los derivados de la vasicina, un alcaloide que se encuentra en la planta adhatoda básica. Aquí se incluyen la bromexina, que es la más utilizada, el ambroxol, que es el metabolito activo del anterior y la adamexina, derivado de la bromexina.
Tioxapol
El tercer grupo lo constituye el tioxapol, agente tensioactivo que actúa de forma detergente reduciendo la tensión superficial de las secreciones mucosas.
Expectorantes
Los expectorantes se utilizan en la tos productiva porque estimulan los mecanismos de eliminación de las secreciones como el movimiento ciliar. También poseen una acción irritante bronquial para facilitar la expulsión del esputo. Esto provoca el aumento de la actividad de las glándulas secretoras incrementando la cantidad y la fluidez del mucus bronquial. Por este motivo la diferenciación entre mucolíticos y expectorantes no es tan evidente y se suelen incluir en el mismo grupo. Existen los expectorantes de acción refleja que irritan las terminaciones sensitivas del nervio vago en la mucosa gástrica y, por vía refleja, incrementan la secreción de las glándulas bronquiales. Se clasifican en los siguientes subgrupos (tabla 2):
Expectorantes salinos
Son las sales de amonio de origen sintético como el cloruro de amonio y el bicarbonato amónico. No son muy efectivos y poseen un sabor desagradable. Aquí también se incluyen los yoduros.
Expectorantes nauseativos
Los principios activos nauseativos a pequeñas dosis tienen acción expectorante, ya que durante el estado nauseoso aumentan las secreciones bronquiales por irritación gástrica, pero tampoco son muy empleados. Se utiliza la ipecacuana en jarabe, que contiene como principales alcaloides la emetina y la cefalina. Cabe decir como precaución que estos alcaloides son muy tóxicos.
Derivados del guayacol
El más utilizado es la guaifenesina que convierte la tos improductiva y seca en tos productiva y menos frecuente.
Expectorantes de acción directa
El otro tipo de expectorantes son los de acción directa. Son básicamente esencias y bálsamos.
Esencias. Las esencias o aceites esenciales son líquidos oleosos volátiles de origen vegetal. Tienen acción expectorante la esencia de trementina, de eucalipto y de pino.
Bálsamos. Los bálsamos son oleorresinas, es decir, mezclas de esencias y resinas que contienen ácido benzoico y cinámico, los clásicos son el bálsamo Tolú y el bálsamo de benjuí.
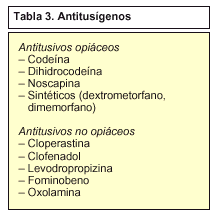
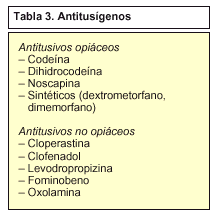
Antitusígenos
Sólo se utilizan cuando la tos es seca o improductiva, cuando perturba gravemente el descanso y no deja conciliar el sueño, si provoca un ciclo de irritación bronquial que induce posteriores ataques de tos o si por otros motivos resulta molesta y peligrosa y pueda llegar a producir otras complicaciones.
Los antitusígenos (tabla 3) no se deben administrar en la tos productiva, ya que si ésta se suprime puede originar una retención de secreciones en el árbol bronquial que provoca una disminución de la resistencia pulmonar frente a infecciones y a dificultar la ventilación alveolar.
El dextrometorfano se asocia con descongestionantes como la seudoefedrina o efedrina, con actividad alfaadrenérgica y efecto descongestionante
Antitusivos opiáceos
Estos fármacos deprimen el centro bulbar que controla el reflejo de la tos. Están contraindicados en insuficiencia respiratoria de cualquier grado. La propiedad sedante de la tos es común en todos los opiáceos.
Codeína. El antitusivo opiáceo que sirve como patrón es la codeína por tener las dosis terapéuticas eficaces alejadas de las dosis que producen dependencia, pero como inconveniente cabe citar que reduce el peristaltismo intestinal provocando estreñimiento, que puede cambiar la absorción de otros fármacos y que una sobredosis puede provocar depresión respiratoria. Está contraindicado en personas asmáticas, ya que puede producir broncospasmo debido a una potencial liberación de histamina.
Dihidrocodeína. Es otro antitusivo opiáceo de potencia moderada de escaso poder adictogénico.
Noscapina. La noscapina es un alcaloide bencilisoquinolínico del opio que a dosis terapéuticas no tiene efecto sobre el SNC.
A parte de los alcaloides del opio, se han obtenido fármacos sintéticos para calmar la tos sin que presenten los efectos indeseables de la constipación, depresión respiratoria o farmacodependencia. A continuación pasamos a describirlos:
Dextrometorfano. Es considerado el antitusivo de elección. Actúa a escala central, pero sin efectos sedantes, adictivos o analgésicos, y con la misma eficacia que la codeína.
Dimemorfano. Está relacionado estructuralmente con el dextrometorfano, pero no tiene tanta difusión.
Haciendo una revisión de los medicamentos que existen en el mercado, vemos que existen combinaciones de estos principios activos con otros con diferente acción. El dextrometorfano se asocia con descongestionantes como la seudoefedrina o efedrina, con actividad alfaadrenérgica y efecto descongestionante. Se usa para paliar la fase congestiva inicial que a menudo acompaña a los cuadros bronquiales. También la codeína se asocia con descongestionantes.
Los antihistamínicos H1 como difenhidramina y clorfenamina se usan en combinaciones con codeína o dextrometorfano, útiles en tratamiento de la tos alérgica. Disminuyen la estimulación de los receptores de la tos. Pueden provocar los efectos adversos típicos de los antihistamínicos como sedación y somnolencia, aunque puede resultar ventajoso en las toses nocturnas para facilitar el sueño.
Las plantas medicinales en forma de esencias, tinturas o extractos se incluyen en la medicación de las afecciones del tracto respiratorio que cursen con tos, ya sea asociadas entre ellas o con algún principio opiáceo como codeína o dextrometorfano. Son belladona, drosera, polígala, borraja, eucaliptus, hiedra, anís verde o tomillo.
Antitusivos no opiáceos
Dentro de este grupo se engloban cinco principios activos:
Cloperastina. Es un fármaco de doble acción, antitusígeno de acción central sobre el centro bulbar de la tos y también antihistamínico. Está indicado para el tratamiento de la tos de cualquier etiología.
Clofenadol. Deprime la actividad del centro bulbar de la tos y tiene leves efectos anticolinérgicos, se utiliza para el tratamiento de la tos improductiva.
Levodropropizina. Tiene un poder antitusivo central 10 veces menor que la codeína, actúa a nivel periférico traqueobronquial y disminuye la estimulación aferente vagal.
Fominobeno. Con propiedades antitusivas y estimulantes respiratorias no narcóticas, se administra para tratar sintomáticamente cualquier tipo de tos, la tos del fumador, la tos nocturna en niños y la tos irritativa.
Oxolamina. Es un antiinflamatorio específico de las vías respiratorias con acción broncospasmolítica y antitusiva que actúa sobre la flogosis disminuyendo la tos y la irritación espástica bronquial.
Demulcentes
Son útiles en la tos de las vías altas del árbol respiratorio. Forman una cubierta protectora sobre la mucosa faríngea irritada. Se incluyen en mezclas antitusivas. Entre ellos se encuentran la glicerina, la miel y el limón.
Brocodilatadores directos y antiinflamatorios glucocorticoides inhalados
No son útiles en el tratamiento de la tos, a excepción del asma u otros cuadros de tos acompañada de broncospasmo. En brocodilatadores directos se incluyen las bases xánticas (teofilina, aminofilina, diprofilina) que son relajantes directos de la fibra muscular lisa y las aminas simpaticomiméticas estimulantes selectivos de los receptores β2 (con menos efectos cardíacos) como efedrina, terbutalina y salbutamol.
Los glucocorticoides inhalados a dosis bajas como budesonida, fluticasona propionato o beclometasona dipropionato son poco absorbibles y no tienen los efectos adversos de los corticoides sistémicos aunque sólo se reservan para los casos más graves o resistentes.
Tos en pacientes pediátricos
Como ocurre en la edad adulta, en los lactantes y en los niños también se debe diferenciar la productiva de la improductiva. Las causas pueden ser las ya citadas anteriormente (exceptuando, obviamente, la tos del fumador).
En los casos de tos seca, fatigante, sin antecedentes de enfermedades respiratorias y de aparición reciente, se debe administrar un antitusígeno.
Los antitusivos opiáceos no se deben administrar en niños menores a 24 meses. En el caso de la codeína los niños son más sensibles a los efectos adversos, por tanto, es mejor administrar dihidrocodeína con precaución especial y cumpliendo estrictamente la posología (de 4 meses a 12 años 200 µg/kg/ 4-6 horas).
La noscapina tiene un uso aceptado en niños. Se administra vía rectal en lactantes hasta 8 meses (5 mg/12 horas), niños de 9 a 18 meses (5 mg/8 horas) y niños de 2 a 6 años (15 mg/8-12 horas). Y vía oral en niños de 2 a 6 años (7,5 mg/5-6 horas), niños de 6 a 12 años (15 mg [oral o rectal]/56 horas).
El dextrometorfano es el antitusivo de elección para niños. En los mayores de 4 años la dosis es de 15 mg un máximo de cuatro veces al día y para lactantes y niños menores de 4 años es de 3,75-7,5 mg máximo cuatro veces al día.
El dimemorfano se puede emplear a partir de los 6 meses en las siguientes posologías: de 6 meses a 1 año 2 mg/6 horas, de 1 a 3 años 4 mg/6 horas, de 4 a 6 años 8 mg/6 horas y de 7 a 10 años 10 mg/6 horas.
Dos de los fármacos para el tratamiento de la tos de cualquier etiología que representan una alternativa al tratamiento con opiáceos son, en primer lugar, la cloperastina, de uso aceptado en niños. La dosis para niños de 6-12 años es de 10 mg/8 horas, para niños de 2-6 años la mitad y para menores de 2 años las dosis proporcionalmente inferiores. La otra alternativa al tratamiento con opiáceos es la levodropropizina, pero no se recomienda en niños menores a 2 años. La dosis para niños mayores de esta edad es de 1 mg/kg/8 horas.
Existen preparados con asociación de antitusivos, dirigidos especialmente al niño, que combinan plantas medicinales que alivian la tos. Existe un medicamento, en forma de supositorios o gotas, que combina extracto fluido de tomillo y de drosera (70 mg de cada extracto para lactantes y 140 mg para la preparación infantil). Otro preparado farmacéutico en forma de gotas incluye esencia de anís verde, tomillo y extracto seco de hiedra, con una posología de 20-30 gotas para menores de 5 años y de 30-40 gotas para mayores de esta edad.
En los casos de tos expectorante o irritativa es importante mantener al niño con un consumo adecuado de líquido, favorecer una correcta humedad ambiental con el uso de humidificadores y el lavado de las fosas nasales con suero fisiológico, los más pequeños, o con agua de mar isotónica los mayores, sobre todo antes de acostarlo. Otro consejo para aliviar la tos nocturna es mantener la cabeza y el tórax más elevados que el resto del cuerpo con dos almohadas. Siempre debemos evitar un ambiente con humo y con cambios bruscos de temperatura.
Para lactantes con tos blanda productiva se puede administrar, siguiendo estrictamente las dosis pautadas, un fluidificante bronquial, al igual que para los de más edad. Los mucolíticos que se pueden utilizar son con acetilcisteína, bromexina o con carbocisteína.
En la edad infantil existe la llamada falsa tos seca. Se origina cuando existen secreciones mucosas y el reflejo de la tos es poco eficaz, en vez de expectorar se produce la deglución de las mucosidades.
En los casos de asma, bronquitis o broncospasmo reversible se administran los broncodilatadores y los glucocorticoides.
Existen casos de toses nocturnas improductivas donde es difícil realizar un diagnóstico, ya que no cursan con ninguna enfermedad respiratoria. Pueden ser de tipo alérgico (con sibilancias y patrón estacional) que por tratarse de pacientes de corta edad no se pueden realizar las pruebas de alergia, por unas amígdalas demasiado grandes que dificultan el paso del aire en posición de decúbito supino o por otras causas que no se saben diagnosticar. Se producen golpes de tos seguidos que pueden durar unas horas. En este caso y bajo prescripción facultativa se debe averiguar qué antitusivo, de los recomendados para niños, alivia la tos. Si no funciona, hay otros fármacos como los antihistamínicos H1 (en solución), los antiespasmódicos de la musculatura lisa de los bronquios en administración puntual (supositorios con atropina y papaverina) o algún broncodilatador directo como la terbutalina en solución. Y en casos más graves donde la tos entra en un ciclo irritativo y no cesa durante la noche utilizar aerosoles con glucocorticoides o estimulante β2 adrenérgicos.
Casos en que se debe remitir al paciente al médico
* Cuando la tos se prolongue más de 6 días (aún siguiendo el tratamiento)
* Cuando el esputo sea de color amarillo intenso, verde, marrón rojizo y, por supuesto, si es sanguinolento, produce dolor torácico, disnea o respiración superficial
* Cuando sea una tos recurrente nocturna, de más de dos semanas de evolución o que se acompañe de ruidos especiales a su paso por la garganta, como en el caso de la difteria o tos ferina