La hipertensión arterial (HTA) constituye un problema sanitario de extraordinaria importancia debido a la gran cantidad de personas afectadas, así como a la importancia de las complicaciones que se derivan. Por ello, la prevención primaria de la HTA resulta esencial, ya que ello se traduce en una disminución drástica de los recursos sanitarios directos utilizados. El farmacéutico está en una posición idónea para la implementación de programas de atención farmacéutica capaces de actuar en esta dirección. El exacto conocimiento del concepto de la patología, así como de la morbimortalidad asociada, es el punto de partida de cualquier intervención.
El coste global de la HTA constituye el tercer lugar, con un 5,8%, en el ranking de conceptos sanitarios susceptibles de un gran consumo de recursos; sólo el tabaquismo, con un 6,0%, y la malnutrición, con 11,7%, quedan por delante1.
Ello es debido a que esta enfermedad es un problema muy común. En 1996, en el Reino Unido se estimó una prevalencia de aproximadamente un 50% de la población entre 65 y 74 años2, aumentando aún más por encima de esa edad. En 1993, en Estados Unidos se determinó que la prevalencia de la HTA oscilaba del 4% en sujetos de 18 a 29 años, al 65% en mayores de 80 años3. En España se evaluó posteriormente la presión arterial en una muestra de 2.021 personas de 35 a 64 años, hallándose que el 45,1% de los sujetos evaluados era hipertenso4.
Parece obvio, a la vista de los datos, que el objetivo prioritario de la sociedad no debería ser tanto el tratamiento de esta enfermedad como su prevención, dado el elevado número de personas que llegan a padecerla y las consecuencias negativas que de ello se derivan.
La prevención primaria de la HTA ofrece la oportunidad de interrumpir y prevenir el continuo y costoso ciclo de manejar la patología y sus complicaciones. El farmacéutico comunitario tiene ante sí una labor importantísima en la colaboración en la implementación de medidas conducentes a la prevención en sujetos que aún no están afectados.
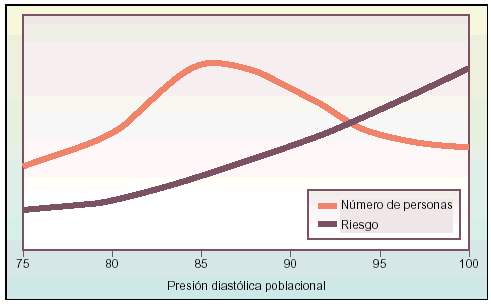
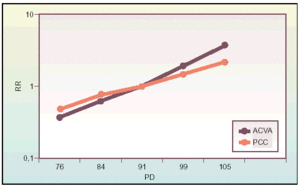
Representando gráficamente las cifras de presión diastólica (PD) de la población, se observa que no existe una curva bimodal, es decir, no hay dos grupos diferenciados en la población, con y sin HTA, sino que la curva aparece con un solo máximo, descendiendo a continuación el número de personas que poseen unas cifras por encima o por debajo de la media, quedando una curva de distribución normal (fig. 1). El máximo de la curva se halla sensiblemente por debajo de la presión diastólica media predefinida como límite.
Fig. 1. Representación gráfica de la distribución poblacional de la presión diastólica en la población y la evolución del riesgo de las personas.
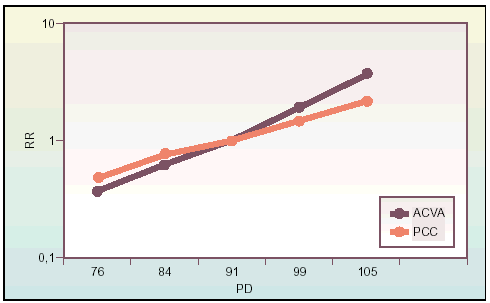
El número de complicaciones se incrementa al aumentar la PD, hallándose casos incluso con valores tensionales normales, pero incrementándose notablemente su riesgo relativo a partir de una presión diastólica mayor de 90 mmHg (fig. 2). La significación de lo expuesto es una disminución de dichas complicaciones, tan sólo con el descenso de unos mmHg, lo que repercute muy considerablemente en el consumo de recursos sanitarios.
Fig. 2. Variación del riesgo relativo (RR) de accidente cerebro vascular agudo (ACVA) y patología cardíaco-coronaria (PCC) en función de la presión diastólica (PD).
Se verán a continuación los conceptos básicos en la prevención primaria de la HTA, imprescindibles para la implementación de cualquier programa de atención farmacéutica (PAF) conducente a la reducción de la incidencia de la HTA, así como a la disminución de sus costes asociados.
Concepto de HTA
El primer concepto a debate para el estudio de la HTA consiste en la fijación de los límites de la presión arterial a partir de los cuales se considera la patología, pues se han publicado diversas guidelines en las que se indican unos límites sensiblemente diferentes.
Las recomendaciones de la British Hypertension Society (BHS) marcaron, en 1993, el inicio del tratamiento farmacológico a partir de una presión sistólica (PS) y diastólica (PD) de 160/100 mmHg, respectivamente5. En el mismo año, la Joint National Committee (JNC) on Detection, Evaluation and Treatment of High Blood Pressure dictó las recomendaciones JNC V, fijando el límite en 160/95 mmHg, respectivamente6.
En 1997, la nueva edición de la JNC rebaja dichos límites a 140/90 mmHg7. Sin embargo, en 1999 las recomendaciones de la BHS fijan en 149/89 mmHg el nivel aceptable mínimo de control (audit standard) con un óptimo de 139/84 mmHg8; unos valores similares se observan en las recomendaciones de 20009. Por otra parte, el WHO-IHS Guidelines Committee10 está de acuerdo en adoptar la definición de la JNC VI estadounidense.
Estas diferencias conllevan implicaciones, que pueden ser importantes, en la aceptación de los niveles de normalidad de la presión arterial11.
Después de lo expuesto, se puede definir la HTA, mediante el concepto adoptado por la JNC VI7, como la elevación mantenida en el tiempo de unas cifras de presión arterial de ≥ 140/90 mmHg para la PS y PD, respectivamente. Igualmente presenta HTA la persona que está sometida a tratamiento antihipertensivo, aunque esté por debajo de dichas cifras. Ahora bien, los valores óptimos se hallan por debajo de las cifras expuestas, y los valores considerados como de hipertensión se pueden clasificar en diferentes estadios de la enfermedad (tabla 1). Las cifras indicadas se basan en la media de dos o más lecturas en cada una de las dos o más visitas realizadas para su determinación. Cuando la PS y la PD se hallen en diferentes categorías de las expuestas, se considerará la mayor categoría para establecer el estatus de presión.
Medición de la presión arterial
La medición de la presión arterial sistólica y diastólica deberá realizarse con instrumentos de medida que cumplan las condiciones básicas de validez, fiabilidad y sensibilidad. Para ello es imprescindible que dichos aparatos de medida se hallen validados y que dicha acción sea certificada por la entidad que la efectúe y repetida periódica y frecuentemente en el tiempo.
Para una adecuada determinación de la presión arterial es preciso cumplir los siguientes requisitos:
Los pacientes estarán sentados en una silla, con la espalda sobre el respaldo y los brazos sobre ella a la altura del corazón. No habrán fumado ni ingerido cafeína en los 30 minutos precedentes.
La medición deberá comenzar no antes de al menos 5 minutos de descanso.
Se empleará un manguito adecuado para el diámetro del brazo. La vejiga de aire deberá abarcar al menos el 80% del brazo, por lo que se requiere disponer de más de una medida de manguitos. El uso de manguitos demasiado pequeños puede sobreestimar el resultado final.
Se inflará con aire hasta llegar a unos 20 mmHg por encima de la PS, indicado por la desaparición del pulso radial. A continuación se desinflará a razón de 2 mmHg por segundo.
Las medidas se realizarán preferentemente con un esfigmomanómetro de mercurio. También pueden utilizarse manómetros anaeroides recientemente calibrados o aparatos electrónicos debidamente validados.
Cuando se utilice el esfigmomanómetro de mercurio, la aparición del primer sonido define la PS y la desaparición del último indica la PD.
Se tomarán dos o más lecturas separadas por 2 minutos entre ellas y se hallará la media aritmética. Si ambas medidas difieren en más de 5 mmHg, se realizará una lectura adicional y se hará la media aritmética de todas ellas.
En el cribaje inicial de HTA se hará la media aritmética de las dos o más lecturas de cada una de las dos o más visitas de control realizadas. En función de esta medida, se recomienda un control y su seguimiento7, que varía dependiendo de la cifra observada (tabla 2).
El objetivo en las cifras de presión arterial marcado por las recomendaciones de la JNC VI7 es, pues, de:
140/90 mmHg para pacientes con HTA no complicada.
130/85 mmHg para pacientes con diabetes mellitus.
125/75 mmHg para pacientes con insuficiencia renal con proteinuria mayor de 1 g/24 horas.
Un aspecto importante de la medición de la presión arterial es la concienciación al paciente para que realice él mismo su autocontrol, dado que ello presenta ciertas características importantes, como que distingue perfectamente la HTA de la «hipertensión de bata blanca», controla la respuesta del tratamiento, mejora la adhesión a éste y reduce costes sanitarios directos.
En el caso del autocontrol, es importante tener en cuenta que si bien no hay un consenso acerca del límite de la presión normal en casa, las lecturas >= 135/85 mmHg se consideran elevadas. Tsuji et al12 analizaron los valores de la presión arterial en 1.913 personas de 40 años o más realizados en el propio domicilio con un aparato semiautomático y haciendo un seguimiento durante 5 años. A partir de los resultados obtenidos proponen el valor, para las lecturas obtenidas en la propia casa, de >= 137/84 mmHg, para la PS y PD, respectivamente, como indicativo de HTA, y el de < 137 para la PS y de 66 a 83 mmHg para la PD, en el caso de normotensión.
Complicaciones cardiovasculares
El principal problema sociosanitario de la HTA son las complicaciones originadas por el incremento de la presión arterial. Existe una asociación lineal entre PS y mortalidad asociada a la HTA12. Además, está reconocida la asociación entre complicaciones cardiovasculares (accidente cerebro vascular agudo [ACVA] y patología cardíaco coronaria [PCC]) y aumento de las cifras de PA (fig. 2), habiéndose observado que una reducción en la PD se asociaría con un descenso en la tasa de dichas complicaciones13. Respecto de la PS se ha observado que hay un riesgo relativo (RR) de PCC, aumentado al incrementarse dicha presión14.
Está reconocida la asociación entre complicaciones cardiovasculares (accidente cerebro vascular agudo [ACVA] y patología cardíaco coronaria [PCC]) y aumento de las cifras de presión arterial
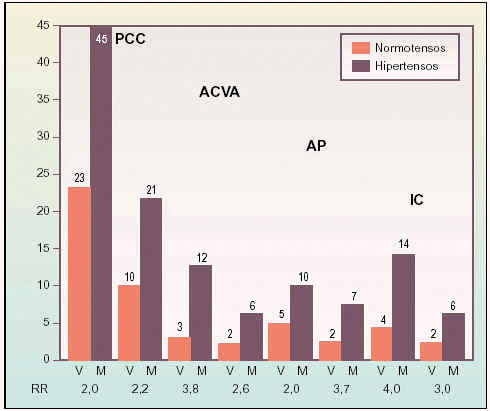
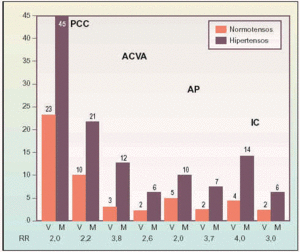
En la figura 3 se observa el riesgo relativo de diferentes complicaciones cardiovasculares en función de la presencia o ausencia de HTA15, apreciándose que, cuantitativamente, la principal complicación es la PCC, y que el sexo más afectado es el masculino.
Fig. 3. Tasa bianual por 1.000 de complicaciones y riesgo relativo (RR) de la patología cardíaco-coronaria (PCC), accidente cerebro vascular agudo (ACVA), arteriopatía periférica (AP) e insuficiencia cardíaca (IC) ante la presencia de hipertensión arterial, en función del sexo15.
Accidente cerebro vascular agudo (ACVA)
Es la complicación de peores repercusiones, puesto que produce muertes prematuras y discapacidades importantes. En pacientes con HTA, casi todos los ACVA son isquémicos, causados por trombosis intraarterial o embolismos del corazón o arterias grandes.
Casi la mitad de los casos producidos está asociada con PS >= 140 mmHg. En hombres de más de 40 años con PS de 160 a 180 mmHg se ha observado un riesgo de ACVA cuatro veces superior durante los siguientes 8 años que el presentado por aquéllos con PS de 140 a 159 mmHg16.
Por otra parte, la reducción en las cifras de presión arterial de 9 y 5 mmHg en la PS y PD, respectivamente, reduce la incidencia del ACVA en algo más del 30%; si la reducción de la presión sistólica y diastólica es de 19 y 10 mmHg, el descenso de la incidencia llega hasta más del 50%16.
Patología cardíaco-coronaria (PCC)
La mortalidad debida a la PCC es muy elevada, siendo superior a la producida por ACVA. El riesgo relativo (RR) de PCC aumenta desde 1,0 cuando la PS < 120 mmHg, hasta 3,23 en hipertensión diastólica aislada, hasta 4,0 en hipertensión sistólica aislada, y hasta 4,57 cuando la PS > 160 y la PD > 100 mmHg14. Igualmente, se ha observado que el tratamiento adecuado de la HTA reduce el riesgo de ataque cardíaco en un 20%.
Hipertrofia ventricular izquierda (HVI)
La poscarga cardíaca incrementada como consecuencia de la HTA aumenta el músculo del ventrículo izquierdo. Esta HVI, secundaria a la HTA, constituye el mayor factor de riesgo para el desencadenamiento del infarto de miocardio, ACVA, muerte súbita e insuficiencia cardíaca congestiva. Los hipertensos con HVI presentan, a su vez, un riesgo incrementado de arritmias cardíacas y enfermedad vascular ateroesclerótica (vasculopatía periférica y coronaria).
Enfermedad vascular periférica (EVP)
La enfermedad vascular periférica, manifestada por la claudicación intermitente, es tres veces más común en pacientes hipertensos.
Nefropatía
La hipertensión maligna ofrece con frecuencia el fallo renal.
Retinopatía
En el ojo, la HTA causa cambios importantes referidos como retinopatía hipertensiva, especialmente en el caso de la hipertensión maligna.