El diagnóstico de la enfermedad de Parkinson (EP) se basa en criterios clínicos, siendo común observar que el curso evolutivo de la misma varía entre los pacientes.
ObjetivoAnalizar la progresión clínica de 100 pacientes con EP (EPp) asistidos en un consultorio especializado en trastornos del movimiento.
Materiales y métodosSe revisaron 100 historias clínicas de sujetos con EP y al menos 5 años de seguimiento en la institución. Se analizaron las características demográficas, la edad media al diagnóstico, el tiempo de progresión entre los estadios de Hoehn y Yahr (H&Y) I a II, II a III y III a IV; el tiempo de evolución al inicio de las alucinaciones, las caídas, el deterioro cognitivo y la necesidad de asistencia para las actividades de la vida diaria (AVD), considerados como hitos de enfermedad avanzada.
ResultadosLos intervalos entre los diferentes estadios de H&Y fueron similares. Los EPp mayores de 50 años al diagnóstico mostraron menor tiempo de latencia para la aparición de deterioro cognitivo y necesidad de cuidado en las AVD (p<0,05). Las caídas fueron la complicación más frecuente en estadios avanzados (43%). El fallo cognitivo, las alucinaciones y las caídas se asociaron a una mayor necesidad de cuidado para todas las actividades cotidianas.
ConclusionesLa progresión de la EP, así como la severidad de los signos y síntomas parkinsonianos, difieren ampliamente entre los pacientes. Las caídas, las alucinaciones y el fallo cognitivo son marcadores de enfermedad avanzada e implican un mayor riesgo de necesidad de asistencia en las AVD.
Parkinson's Disease diagnosis is supported in clinical criteria, it is frequently observed that the progression of PD varies among different individuals.
ObjectiveTo evaluate the clinical progression in 100 PDp with more than five years of follow up in a Movement Disorders Section.
Materials and methodsWe reviewed 100 Medical records of PDp with more than five years of follow-up. We analyzed the demographic characteristics, mean age to diagnosis, the latencies of progression to Hoehn and Yahr (H&Y) I to II, HY II to III, and III to IV. Time of onset of the hallucinations, falls, cognitive impairment and care needed for activities of daily living (ADL), as milestones of advanced disease.
ResultsWe found similar interval times between the different H&Y stages. We observed a faster progression to cognitive impairment and needed of care in ADL in patients over 50 years old at the onset of PD (P<.05). Falls were the most frequent complaint found as an advanced disease's milestone (43%). Cognitive impairment, hallucinations and falls were associated to higher needs of care in ADL.
ConclusionsThe progression of PD and the severity of parkinsonian signs and symptoms differ widely among patients. Falls, hallucinations and cognitive impairment were related to higher needs of care in ADL, suggesting they may be considered risk factors in the progression of the disease.
La EP es una de las enfermedades neurodegenerativas más comunes relacionadas con la edad, afecta al 1% de los pacientes mayores de 60 años y al 0,3% de la población general1, calculándose una prevalencia cercana al doble de la actual para el año 20302.
Es una enfermedad progresiva y crónica que se manifiesta clínicamente por una tríada de síntomas motores cardinales: bradicinesia, rigidez y temblor. Aunque la denervación dopaminérgica nigroestriatal es una clave patológica característica de la EP, la neurodegeneración en otras regiones del sistema nervioso, denominada de forma general neurodegeneración extranigra, puede determinar muchas de las características motoras y no motoras de la enfermedad3.
La progresión de la EP, así como la severidad de los signos y síntomas parkinsonianos, difieren ampliamente entre los pacientes. Esto lleva a considerar la posibilidad de que existan distintos subtipos de EP con diferente progresión clínica. La identificación de estos subtipos nos permitiría mejorar nuestro abordaje terapéutico frente a los pacientes y optimizar la información proporcionada a los mismos en relación con el pronóstico de la enfermedad4.
Los estudios sobre la historia natural de la EP se han visto dificultados por la falta de confirmación diagnóstica a través de marcadores clínicos, imágenes o estudios funcionales. Estudios retrospectivos clinicopatológicos han hallado de un 22 a un 24% de diagnósticos falsos positivos5,6. Otros factores que dificultan una mejor compresión la historia natural de la EP son la heterogeneidad en su forma de presentación y la presencia de comorbilidades en este grupo etario, como la demencia y la enfermedad cerebrovascular, entre otras.
Recientemente, diferentes ensayos clínicos controlados con placebo en EP temprana han contribuido a definir las tasas de progresión de la disfunción motora a través de la evaluación con la Unified Parkinson Disease Scale (UPDRS)7.
La progresión a estadio iii en la escala de Hoehn y Yahr (H&Y) marca el inicio del fallo postural, que es considerado un hito trascendente en el empeoramiento de la discapacidad de los pacientes y en su necesidad de asistencia por terceros.
Además, los síntomas no motores tienen un alto impacto en la historia natural de la EP. La depresión, los trastornos del sueño REM y el estreñimiento pueden afectar a los enfermos desde muchos años antes de establecido el diagnóstico4.
En un estudio previo realizado en nuestro centro en 900 pacientes con EP, el deterioro cognitivo y las alucinaciones se encontraron presentes en más del 13 y el 16%, respectivamente, en los sujetos con estadios avanzados de la enfermedad8.
ObjetivosEl objetivo del presente estudio ha sido evaluar la progresión clínica en 100 pacientes con EP e identificar los factores de riesgo que modifican la progresión de la misma.
Materiales y métodosSe realizó un estudio retrospectivo, mediante la revisión de 100 historias clínicas de pacientes con EP asistidos en nuestro consultorio especializado en trastornos del movimiento con al menos 5 años de seguimiento. Para el diagnóstico de EP se utilizaron los criterios del Banco de Cerebros del Reino Unido9. Se analizaron las características demográficas, la edad media al diagnóstico, el tiempo de evolución en la progresión desde la aparición de los primeros síntomas al estadio de H&Y II y los tiempos evolutivos entre los estadios H&Y II a III y III a IV. Se consideraron H&Y I: enfermedad exclusivamente unilateral; H&Y II: afectación bilateral, sin alteración del equilibrio; H&Y III: enfermedad bilateral, discapacidad leve a moderada con alteración de los reflejos posturales, y H&Y IV: enfermedad gravemente incapacitante, aun capaz de caminar o de permanecer en pie sin ayuda10. También fueron evaluados el tiempo de evolución al inicio de las alucinaciones, las caídas, el deterioro cognitivo a través de test cognitivos y la necesidad de asistencia para las actividades de la vida diaria (AVD) como hitos de enfermedad avanzada. Toda la población fue analizada sobre la base de la edad de inicio de la EP como mayores y menores de 50 años.
Los datos estadísticos fueron analizados con el programa SPSS Statistics 17.0. Las variables continuas se expresaron como media, mediana y desviación estándar (DE). Se compararon medias con pruebas paramétricas (t de Student) para datos de distribución normal y pruebas no paramétricas (U de Mann-Whitney) para datos de distribución no normal. Se consideró como significativa una «p» menor de 0,05. Se calcularon riesgos (odds ratio) con sus intervalos de confianza (IC) del 95%.
ResultadosDatos demográficos: la edad media ± DE al diagnóstico fue de 58 ± 10,16 años, siendo el 55% de los pacientes de sexo masculino. Un 72% de la población analizada era mayor de 50 años al diagnóstico.
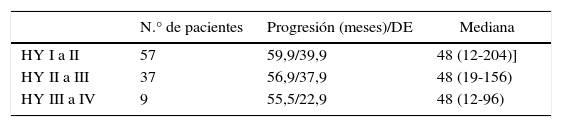
Los intervalos entre los diferentes estadios de H&Y fueron similares en toda la población estudiada (p>0,05) (tabla 1).
Cuando se analizó la población por subgrupo de edad, se observó en los mayores de 50 años una progresión más rápida entre los estadios de H&Y, aunque esta diferencia no fue estadísticamente significativa (p > 0,05). Al analizar este mismo grupo etario observamos un desarrollo más precoz de fallo cognitivo, con una diferencia estadísticamente significativa (p < 0,05) (tabla 2).
Tiempo de evolución de síntomas de enfermedad avanzada y edad de inicio EP
| Pacientes mayores 50 años | Pacientes menores 50 años | p | |
|---|---|---|---|
| Alteraciones cognitivas (meses) | 116,6 | 162,6 | 0,044 |
| Alucinaciones (meses) | 128,6 | 156 | 0,24 |
| Caídas (meses) | 110 | 144 | 0,11 |
| Atención AVD (meses) | 136,4 | 175,7 | 0,017 |
AVD: actividades de la vida diaria; EP: enfermedad de Parkinson.
En nuestra población, las caídas y las alteraciones cognitivas fueron los principales marcadores de enfermedad avanzada (el 43 y el 34%, respectivamente), seguido de las alucinaciones (27%) y de la necesidad de asistencia para las AVD (24%).
Los pacientes con alteraciones cognitivas, alucinaciones y caídas presentaron mayor riesgo en requerir asistencia para las AVD (odds ratio: 11,2 [IC: 3,8-33]; 8,9 (IC: 3,1-25]; 11,5 [IC: 3,5-37,5], respectivamente).
Cuando se analizó la población en relación con el síntoma predominante (temblor o bradicinesia/rigidez), no se hallaron diferencias significativas en el tiempo de intervalo entre los estadios de H&Y, lo que indica una progresión de la enfermedad similar para ambos grupos (tabla 3). Tampoco se observaron diferencias en el momento de aparición de los trastornos cognitivos entre ambos grupos evaluados ni el riesgo a desarrollarlos.
Relación entre progresión HY/inicio bradikinesia-rigidez
| Temblorosa | Bradicinesia-rigidez | p | |
|---|---|---|---|
| H&Y I a II | 59 meses | 66 meses | > 0,05 |
| H&Y II a III | 56 meses | 68 meses | > 0,05 |
| H&Y III a IV | 61 meses | – | – |
| Relación tiempo de evolución: alteración cognitiva/inicio bradikinesia-rigidez | |||
| Bradicinesia-rigidez | Temblorosa | P | |
| Alteración cognitiva | 124 meses | 122 meses | > 0,05 |
Riesgo de alteración cognitiva/ bradikinesia-rigidez Vs temblorosa: Odd ratio: 1,78 (IC: 0,76-4,17).
IC: intervalo de confianza 95%; H&Y: Hoehn y Yahr.
p menor a 0,05 se consideró estadísticamente significativo.
La EP idiopática es una patología neurodegenerativa progresiva que asocia síntomas motores cardinales que permiten establecer su diagnóstico y síntomas no motores de diferente tipo que contribuyen en gran medida a la discapacidad de los pacientes. La EP avanzada típicamente involucra el desarrollo de fluctuaciones motoras asociadas a la medicación, así como el compromiso motor axial dopaminorresistente y el deterioro cognitivo progresivo11. Mientras que la presencia de estas características marca el comienzo de la EP avanzada, la tasa a la cual se desarrollan las mismas varía significativamente entre los pacientes y no se puede predecir con facilidad12.
Estudios clínicos a través de la evaluación con UPDRS indican una progresión de los síntomas motores de tipo exponencial, presentando en los estadios iniciales de H&Y I y II una progresión más rápida (mayor incremento en los puntajes de UPDRS), la cual se estabiliza al llegar a los estadios de H&Y III y IV; esta progresión más rápida en etapas tempranas de la enfermedad frente a etapas tardías es confirmada en estudios de (F18)dopa PET13 y anatomopatológicos que demuestran una denervación de tipo exponencial en la sustancia nigra de los pacientes con EP14,15.
En nuestra población no pudimos demostrar esta forma de progresión observando similar tiempo de evolución para los intervalos entre estadios i a ii, ii a iii y iii a iv. Esto podría explicarse por el menor número de pacientes incluidos en el período iii a iv en relación con los estadios más precoces (i-iiy ii-iii), que generalmente reflejan a pacientes que concurren habitualmente a consulta ambulatoria, que es el ámbito del cual surge el análisis de este estudio.
Es conocido que ciertos factores, como la edad de inicio de los síntomas, se relacionan con la velocidad de progresión de los síntomas motores. En nuestro estudio evidenciamos que los pacientes mayores de 50 años presentaron una evolución más rápida del compromiso motor, coincidiendo con lo descripto en la bibliografía2,16, aunque esta diferencia no alcanzó valores estadísticamente significativos.
Las alucinaciones y el fallo cognitivo suelen observarse durante el curso evolutivo de la EP17. En un estudio retrospectivo a 20 años sobre el análisis de 900 pacientes se observó fallo cognitivo a los 108 meses y alucinaciones a los 120 meses promedio de evolución8.
Está descripto que los trastornos posturales son un adecuado índice de progresión de la enfermedad y que están asociados claramente a una mayor edad de inicio de la EP18. Ensayos clínicos evidenciaron que las caídas estaban presentes en un 80% luego de 15 años de evolución, con un aumento al 87% luego de 20 años de seguimiento19,20. De un análisis en 900 pacientes con EP en seguimiento, se observaron caídas secundarias a fallo postural a los 127 meses de evolución promedio8.
En el presente estudio, las caídas y las alteraciones cognitivas fueron los principales marcadores de enfermedad avanzada, seguidas de las alucinaciones, lo que llevó a una mayor necesidad de asistencia para las AVD. Es sabido que estos síntomas junto a la demencia son considerados como la causa más frecuente de institucionalización en residencias de cuidado21.
Usualmente, la demencia se ha relacionado con edad avanzada, inicio tardío de la enfermedad, duración prolongada de la misma y mayor compromiso axial con trastornos de la marcha18,20. Según los diferentes autores y los criterios utilizados para su diagnóstico, la demencia se varía entre un 25 y un 30%, elevándose a un 78% a los 8 años de seguimiento de la enfermedad22,23. Según la bibliografía, la edad es uno de los factores de riesgo más significativos y determinantes; si esta se combina con una mayor gravedad de los síntomas motores, el riesgo a desarrollar demencia se ve más aumentado24. Coincidiendo con la bibliografía, en nuestro estudio los mayores de 50 años al inicio de la enfermedad presentaron más precozmente fallo cognitivo, indicando que la edad fue un factor de riesgo para demencia en estos pacientes.
La EP puede presentarse con síntomas predominantemente acineto-rígidos o con predominio de temblor. Algunos estudios han evidenciado mayor incidencia de demencia en la forma acineto-rígida en comparación con el grupo con temblor predominante25. Estos fenotipos clínicos podrían asociarse a diferente pronóstico, presentando la forma temblorosa una progresión más lenta y benigna26,27. En nuestro estudio, no pudimos demostrar, a diferencia de lo descripto en la bibliografía, una diferencia en la progresión según el tipo de síntoma predominante.
La progresión de la EP, así como la severidad de los signos y síntomas parkinsonianos, pueden variar entre los enfermos; sin embargo, la aparición de ciertos síntomas, como lo son las caídas, las alucinaciones y el fallo cognitivo, claramente nos indican una progresión de la enfermedad que obliga a un mayor cuidado de los pacientes y, en ocasiones, a su institucionalización.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesTodos los autores declaran que no tienen conflictos de interés relacionados al presente trabajo.