Teriflunomida es un agente inmunomodulador aprobado para el tratamiento de la esclerosis múltiple remitente-recurrente, que actúa como inhibidor de la enzima dihidroorotato-deshidrogenasa, impidiendo la proliferación linfocitaria. Desde su comercialización han acontecido varios casos de pancreatitis aguda.
Casos clínicosRevisión retrospectiva de los pacientes con pancreatitis aguda durante el tratamiento con teriflunomida en la unidad de esclerosis múltiple de un hospital de tercer nivel.
ConclusionesSe obtiene una incidencia de pancreatitis mayor de la descrita hasta la fecha. Consideramos importante tener en cuenta la posible aparición de este efecto adverso grave para estimar su incidencia real.
Teriflunomide is a disease modifying treatment approved for the treatment of relapsing-remmiting multiple sclerosis. Teriflunomide inhibits dihydro-orotate dehydrogenase, leading to a reduction in proliferation of activated lymphocytes. Several cases of acute pancreatitis have been described since its commercialization.
Clinical casesRetrospective analysis of patients that developed acute pancreatitis during teriflunomide treatment in a tertiary care hospital.
ConclusionsIn our sample, the incidence of acute pancreatitis is higher than those previously described. It is important to be aware of this serious adverse event, in order to estimate its real incidence.
La teriflunomida es un agente inmunosupresor que actúa como inhibidor de la enzima mitocondrial dihidroorotato-deshidrogenasa, impidiendo así la síntesis de novo de las pirimidinas y la proliferación de linfocitos B y T1. Su precursor, la leflunomida, fue anteriormente empleada para el tratamiento de la artritis reumatoide. La teriflunomida se aprobó para la esclerosis múltiple remitente recurrente (EMRR) en 2012, al haber demostrado eficacia en reducir la actividad de la enfermedad en diferentes ensayos clínicos2.
Los fármacos son una causa relativamente infrecuente de pancreatitis aguda (PA), constituyendo del 0,1-5% de todos los casos3. Las causas más comunes de PA son la colelitiasis y el consumo de alcohol, pero en un amplio porcentaje de casos la etiología no puede ser determinada (10-36%)4.
En el momento de la comercialización de la teriflunomida, la PA se reconocía como un efecto adverso posible pero muy raro (<1/10.000), basándose en los datos de su precursor leflunomida. Sin embargo, durante la fase de farmacovigilancia acontecieron varios casos de PA con teriflunomida, sin que la Pharmacovigilancy Risk Assesment Commitee, organismo de la European Medicines Agency (EMA) pudiera excluir causalidad del fármaco5. Tras ello, en ficha técnica la PA pasó a constituir un efecto adverso de frecuencia no conocida5. Se analizan a continuación los casos de retirada de teriflunomida por PA en nuestra cohorte de pacientes.
Material y métodosEstudio observacional retrospectivo de pacientes con EMRR tratados con teriflunomida y que desarrollan PA en la unidad de esclerosis múltiple de un hospital de tercer nivel. Se describen datos demográficos, características de la EMRR y características clínicas de las PA.
ResultadosCiento sesenta pacientes han recibido tratamiento con teriflunomida por EMRR durante al menos un mes en el periodo comprendido entre octubre de 2010 y julio de 2018 (7,9% del total de los pacientes).
La edad media de la muestra es de 46,38 años (DE: 9,88), y el ratio mujeres:varones 2:1. La media del tiempo de evolución desde el diagnóstico es de 11,62 años (DE: 7,03). La media de tiempo en tratamiento con teriflunomida es 22,11 meses (DE: 15,52).
Del total de 160 pacientes tratados se produjeron 31 abandonos por efectos adversos (19,38%), de los cuales 2 (6,45%) fueron por PA. La incidencia acumulada de la PA en este estudio es de 1,25%.
Caso 1Mujer de 41 años diagnosticada de EMRR en febrero de 2007 tras una neuritis óptica derecha. La resonancia magnética (RM) cerebral mostró más de 11 lesiones típicas de EM de distribución periventricular y subcortical, una de ellas con captación de gadolinio. La punción lumbar (PL) mostró bandas oligoclonales (BOC) positivas. Inicialmente no recibió tratamiento modificador del curso de la enfermedad por negativa de la paciente. En junio de 2016 presentó un brote sensitivo, con aumento de la EDSS a 2,0 (previamente 1,0 por hiperreflexia) y aumento de carga lesional en RM, con 3 nuevas lesiones respecto a previa. Se decidió inicio de tratamiento con teriflunomida, de acuerdo con la paciente. Como antecedentes había padecido una tiroiditis autoinmune. No recibía ningún otro tratamiento.
A los 15 meses del inicio de la teriflunomida la paciente acudió a urgencias por dolor abdominal epigástrico con náuseas y vómitos desde hacía 48h. En analítica se evidenciaron niveles de amilasa de 184U/l. Se cursó ingreso a digestivo donde se realizó ecografía abdominal diagnóstica de PA. Durante el ingreso se descartaron las causas más frecuentes de PA: litiásica (descartada en ecografía), alcohólica (no antecedentes), hipertrigliceridemia o autoinmune (no se detectó elevación de IgG4 o autoanticuerpos).
El juicio clínico al alta fue PA de probable origen medicamentoso. Se retiró la teriflunomida con resolución del cuadro.
Caso 2Varón de 45 años diagnosticado de EMRR en julio de 2007 tras un brote motor en hemicuerpo derecho (EDSS 2,5) Había presentado síntomas sensitivos en ese hemicuerpo en 2004, por los que no consultó. La RM cerebral realizada en 2007 mostró 20 lesiones típicas de EM periventriculares, subcorticales e infratentoriales. La PL reveló BOC positivas. Se inició tratamiento con IFN beta-1a, que mantuvo hasta septiembre de 2017 cuando se decidió cambio a teriflunomida por mala tolerancia (nódulos cutáneos y seudogripal intenso). Como antecedentes destacan alcoholismo hasta septiembre de 2016 y migraña crónica. Como tratamiento habitual recibía amitriptilina 25mg/día y teriflunomida.
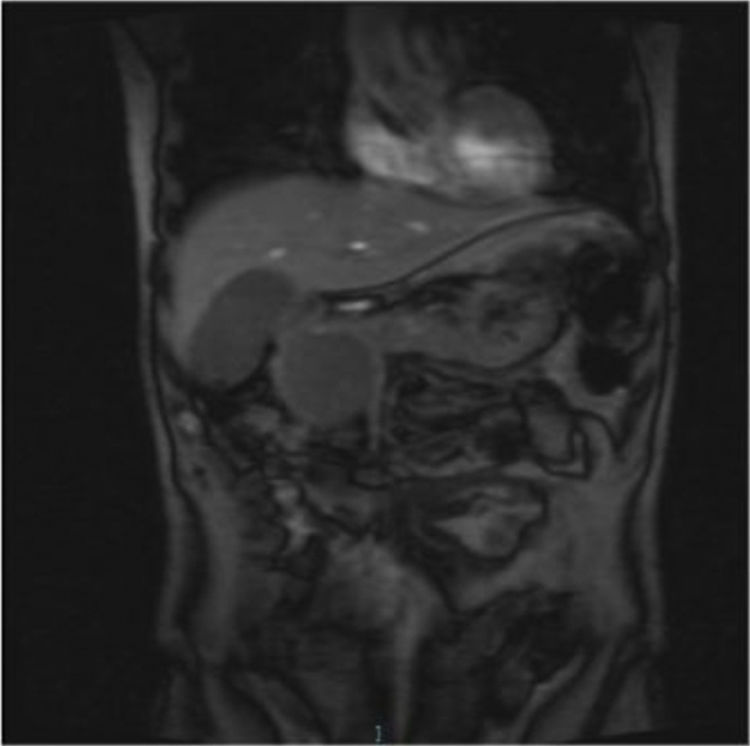
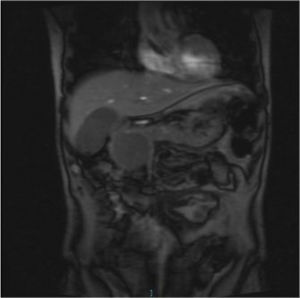
A los 5 meses tras el inicio de teriflunomida el paciente ingresó en digestivo por dolor abdominal epigástrico transfixivo, fiebre y vómitos. La analítica mostró niveles de amilasa de 212U/l. Una ecografía y la RM abdominal detectaron datos de PA complicada con un seudoquiste pancreático (fig. 1). Se descartaron las causas más frecuentes de PA: litiásica, alcohólica (más de 15 meses sin consumo y parámetros de alcoholismo VCM, GGT y GOT/GPT normales), hipertrigliceridemia o autoinmune.
Dada la exclusión de otras causas de PA se retiró la teriflunomida por sospecha de origen medicamentoso, con resolución de la clínica.
DiscusiónEn nuestra muestra, la incidencia de PA en pacientes en tratamiento con teriflunomida ha sido del 1,25%, mayor de la descrita hasta la fecha. Tras haber descartado otras causas de PA y teniendo en cuenta los casos de pancreatotoxicidad de su precursor, ambos casos pueden tratarse de pancreatitis por teriflunomida.
Aunque los fármacos son una causa relativamente infrecuente de PA, existen datos en la literatura de multitud de tratamientos farmacológicos que se asocian con pancreatitis, así como casos de pancreatitis con leflunomida6,7.
Actualmente, hay pocos datos sobre la fisiopatología de la PA por fármacos, postulándose mecanismos de constricción de los ductos pancreáticos, efectos citotóxicos y metabólicos del fármaco, acumulación de metabolitos tóxicos o reacciones de hipersensibilidad entre otros4. En el caso de la leflunomida/teriflunomida, el mecanismo de producción se desconoce.
Según nuestra revisión, este es el primer artículo en el que se publican casos de PA probablemente secundarias a teriflunomida. A la vista de estos resultados, consideramos importante tener en cuenta la posible aparición de este efecto adverso en los pacientes. Debería valorarse la determinación de parámetros analíticos de PA (amilasa y/o lipasa) en los pacientes con dolor abdominal tras la introducción del fármaco, para poder estimar de forma más precisa la frecuencia de este efecto adverso grave y potencialmente mortal.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesLos autores declaran no tener ningún tipo de conflicto de intereses.