El acceso oportuno a medicamentos e insumos médicos sigue siendo un desafío crítico para los pacientes con esclerosis múltiple en Colombia, especialmente en regiones de difícil acceso. En este contexto, los vehículos aéreos no tripulados han demostrado su potencial para optimizar la distribución de suministros médicos en distintos países. Este texto analiza su viabilidad en el sistema de salud colombiano, considerando oportunidades, desafíos regulatorios y logísticos. La integración de esta tecnología podría representar un avance significativo en la equidad sanitaria, mejorando la adherencia terapéutica y reduciendo las brechas en la atención de enfermedades crónicas.
Timely access to medications and medical supplies remains a critical challenge for patients with multiple sclerosis in Colombia, particularly in remote and hard-to-reach areas. In this context, unmanned aerial vehicles have shown great potential for optimizing the distribution of medical supplies in various countries. This text examines their feasibility within the Colombian healthcare system, considering opportunities, as well as regulatory and logistical challenges. Integrating this technology could represent a significant step toward healthcare equity by improving treatment adherence and reducing gaps in the management of chronic diseases.
La esclerosis múltiple (EM) es una enfermedad autoinmune que afecta el sistema nervioso central, caracterizada por un proceso inflamatorio que provoca desmielinización y daño axonal, lo que conduce a un deterioro neurológico irreversible1. Sus manifestaciones clínicas son diversas e incluyen alteraciones sensoriales, dificultades motoras como trastornos en la marcha, afectaciones visuales, disfunciones intestinales y urinarias, alteraciones cognitivas y emocionales, mareos, vértigo y disfunciones sexuales, entre otros síntomas2. En Colombia, la mayoría de los casos diagnosticados se concentran en personas entre los 40 y los 50años, con una prevalencia estimada de 24,64 casos por cada 100.000 habitantes. Las regiones con mayor incidencia incluyen Bogotá, Quindío y Risaralda3. Es relevante destacar que, entre 2008 y 2013, la EM representó la principal causa de mortalidad entre las enfermedades huérfanas en ambos sexos4.
Más allá de su impacto en la salud, la EM afecta significativamente la calidad de vida de quienes la padecen. Un estudio realizado en la ciudad de Medellín con 56 pacientes evidenció deterioro en todas las dimensiones del cuestionario SF-36, con mayor afectación en los dominios de salud general y función física5. Otro estudio con 173 pacientes en la misma ciudad reportó que solo el 35,8% conservaba su empleo y, de estos, apenas el 24,3% mantenía su rendimiento laboral previo al diagnóstico. Además, se identificó que el 90% de los participantes presentaba un riesgo moderado de desarrollar depresión, siendo el dominio físico el más comprometido6. Desde una perspectiva económica, el manejo de la EM representa una carga significativa para el sistema de salud colombiano, financiado principalmente a través de cotizaciones laborales. Los costos anuales por paciente pueden alcanzar los 25.713 dólares7. Además, para 2014, el gasto en medicamentos para tratar esta patología ascendía a casi 42,9 millones de dólares3.
Ante este panorama, la EM requiere un enfoque integral y multidisciplinario que combine tratamientos farmacológicos, insumos médicos y estrategias de rehabilitación. Las terapias modificadoras de la enfermedad, como los interferones beta, el acetato de glatiramer y los anticuerpos monoclonales como natalizumab y ocrelizumab, tienen como objetivo reducir la progresión y la frecuencia de los brotes8-10. Asimismo, los corticosteroides de alta potencia, como la metilprednisolona, son utilizados en el manejo de recaídas agudas11. Complementariamente, el tratamiento sintomático incluye fármacos para la espasticidad, el dolor neuropático, la fatiga y las alteraciones en la marcha. Además, los insumos médicos desempeñan un papel clave en la calidad de vida de los pacientes, destacándose dispositivos de movilidad, herramientas de rehabilitación y tecnologías de asistencia.
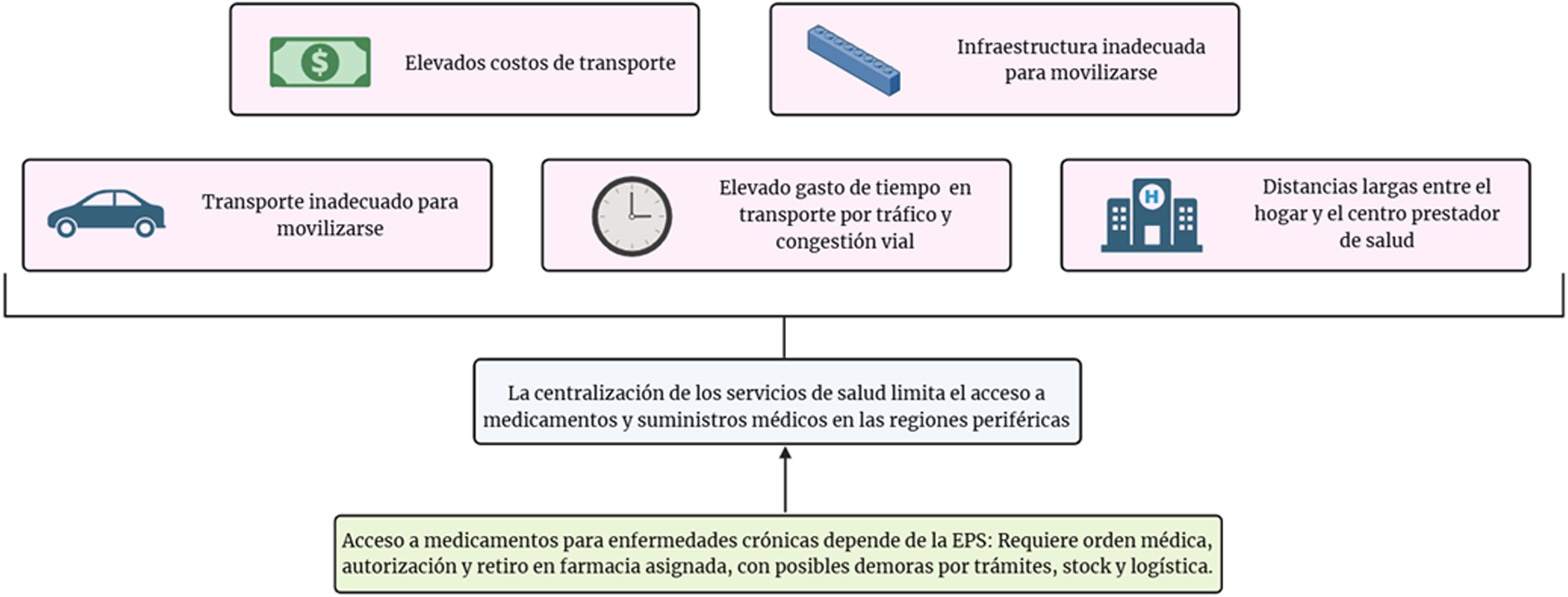
No obstante, el acceso a estos recursos sigue enfrentando barreras significativas. La desigualdad económica constituye uno de los principales obstáculos para la adquisición de insumos médicos por parte de los pacientes con EM6,12,13. En Colombia, la centralización de los servicios de salud limita el acceso a medicamentos y suministros médicos en las regiones periféricas14,15. La falta de infraestructura adaptada para personas con movilidad reducida y los tiempos prolongados de transporte, agravados por la congestión vial y las dificultades geográficas en zonas montañosas, dificultan la asistencia a los centros de salud16-22 (fig. 1). Además, la entrega de medicamentos y suministros médicos para pacientes con enfermedades crónicas, incluida la EM, está regulada por el sistema de salud y depende de las Entidades Promotoras de Salud (EPS)23. Para acceder a los medicamentos, el paciente debe contar con una orden médica, la cual debe ser autorizada por la EPS24, un proceso que con frecuencia implica largas esperas y trámites administrativos. Una vez aprobada la orden, el paciente debe acudir a una farmacia asignada, donde puede enfrentar extensas filas y demoras en la entrega debido a problemas de stock, logísticos o administrativos. En zonas rurales, el acceso es aún más limitado debido a la centralización de los servicios, lo que obliga a los pacientes a desplazarse largas distancias y asumir costos adicionales, afectando la adherencia terapéutica y su calidad de vida13. En muchos casos, estas dificultades conducen a la interrupción del tratamiento o al abandono de las medidas terapéuticas por la imposibilidad logística de acceder a ellas.
Ante este panorama, resulta imperativo desarrollar estrategias y soluciones que optimicen el acceso a los tratamientos y mejoren la calidad de vida de los pacientes con EM en Colombia. La descentralización de los servicios de salud, la implementación de tecnologías para la distribución de medicamentos y la reducción de barreras burocráticas son aspectos clave a considerar en la búsqueda de un sistema de salud más equitativo y eficiente para el manejo de esta enfermedad.
El acceso a medicamentos e insumos médicos en Colombia: un sistema fragmentado y desigualEn Colombia, el acceso a medicamentos y suministros médicos para enfermedades crónicas como la EM se encuentra mediado por un sistema de salud altamente burocratizado25, donde los pacientes deben atravesar un complejo proceso administrativo para obtener sus tratamientos. Este procedimiento, aunque estructurado bajo el principio de acceso universal, en la práctica presenta barreras que dificultan la adherencia terapéutica, afectando directamente la calidad de vida de los pacientes.
El primer paso en la cadena de acceso es la prescripción médica, la cual debe ser emitida por un especialista adscrito a la red de prestadores de la EPS a la que esté afiliado el paciente. Sin embargo, la obtención de esta orden puede tomar semanas debido a la escasez de especialistas en el sistema público, las largas listas de espera y la centralización de los servicios de neurología en las principales ciudades del país. Una vez obtenida la prescripción, el paciente debe tramitar la autorización del medicamento ante su EPS, lo que frecuentemente implica un proceso adicional de validación y aprobación que puede demorar varios días o incluso semanas, dependiendo del tipo de medicamento y de la eficiencia de la EPS.
Posteriormente, los pacientes deben acudir a una farmacia o droguería asignada para la entrega de los medicamentos. En este punto, enfrentan uno de los mayores obstáculos, la disponibilidad de los insumos. Es común que, debido a problemas de abastecimiento o retrasos logísticos, los pacientes deban realizar múltiples visitas a la farmacia o esperar varios días hasta que el medicamento llegue25. Además, las largas filas y los tiempos de espera pueden representar un desgaste físico y emocional significativo, especialmente para personas con movilidad reducida o fatiga crónica, como es el caso de los pacientes con EM. En zonas rurales y alejadas, el acceso es aún más limitado, ya que muchos pacientes deben desplazarse durante horas a centros urbanos para retirar sus medicamentos, aumentando los costos asociados al transporte y reduciendo la frecuencia con la que pueden obtener su tratamiento26.
Otro factor crítico es la fragmentación del sistema. Muchas EPS subcontratan la entrega de medicamentos a operadores logísticos externos, lo que genera diferencias en la calidad del servicio según la región o la empresa encargada. La falta de integración en los sistemas de información también dificulta la continuidad del tratamiento, ya que los pacientes deben realizar múltiples solicitudes para acceder a sus terapias, sin garantía de recibir los medicamentos de manera oportuna. A ello se suma la negativa de algunas EPS a suministrar ciertos fármacos de alto costo sin que el paciente primero interponga recursos legales como tutelas o acciones de derecho a la salud, prolongando aún más la espera para el inicio o la continuidad del tratamiento.
El impacto de estas deficiencias es profundo. La demora en la entrega de medicamentos puede aumentar el riesgo de recaídas en los pacientes con EM, acelerar la progresión de la enfermedad y aumentar la carga sobre el sistema de salud debido a hospitalizaciones prevenibles. A pesar de los intentos del gobierno por mejorar el acceso a través de regulaciones y sanciones a las EPS incumplidoras, la realidad es que el sistema sigue siendo ineficiente para muchos pacientes. Es evidente la necesidad de reformas estructurales que prioricen la eficiencia en la distribución de medicamentos, la descentralización del acceso y la implementación de soluciones tecnológicas como la telemedicina y el uso de drones para la entrega de insumos en regiones apartadas. Sin estas transformaciones, el derecho a la salud seguirá siendo, para muchos pacientes, una promesa incumplida.
Drones en la distribución de insumos médicosLa incorporación de drones en el sector salud ha revolucionado la manera en que se entregan suministros médicos en diversas partes del mundo. Su capacidad para superar barreras geográficas, reducir tiempos de respuesta y operar en condiciones adversas los ha convertido en una solución clave para mejorar el acceso a la atención sanitaria, especialmente en regiones remotas y en crisis humanitarias27,28. En Ruanda y Ghana, la empresa Zipline ha liderado el uso de drones para la distribución de sangre, vacunas y medicamentos a comunidades rurales29,30. Con un sistema basado en centros de distribución y drones de alta velocidad, se ha logrado reducir el tiempo de entrega de varias horas a menos de 30minutos. En Ruanda, por ejemplo, este servicio ha permitido abastecer a más de 500 instalaciones de salud y realizar más de 200.000 entregas, lo que ha resultado en una reducción significativa de la mortalidad materna y neonatal29.
Asimismo, en Estados Unidos, la Administración Federal de Aviación (FAA) ha aprobado programas piloto para la entrega de medicamentos mediante drones en zonas rurales y comunidades afectadas por desastres naturales31. En Carolina del Norte, la colaboración entre UPS Flight Forward y Matternet ha permitido la distribución de muestras médicas entre hospitales, garantizando una entrega rápida y reduciendo la carga sobre los sistemas de transporte terrestre32. Por otro lado, en Europa, Suecia ha desarrollado un sistema en el que los drones transportan desfibriladores automáticos externos (DAE) a lugares donde se reportan paros cardíacos33. De hecho, los drones pueden llegar a la escena de una emergencia hasta cuatro minutos más rápido que una ambulancia convencional, lo que puede marcar la diferencia entre la vida y la muerte en una situación crítica34.
Aplicabilidad de drones para pacientes con esclerosis múltiple en ColombiaEl acceso a insumos médicos y medicamentos para pacientes con esclerosis múltiple en Colombia enfrenta múltiples barreras, desde la centralización de los servicios de salud hasta las dificultades de transporte en regiones apartadas. En este contexto, la incorporación de drones en la logística de distribución de insumos médicos surge como una alternativa innovadora con el potencial de transformar radicalmente la atención a los pacientes. Sin embargo, esta tecnología plantea interrogantes fundamentales que trascienden su viabilidad técnica y exigen un análisis crítico de su impacto real en la equidad del sistema de salud.
El uso de drones en la distribución de insumos médicos podría ser una solución efectiva para reducir los tiempos de entrega, eliminando intermediarios innecesarios y asegurando que los pacientes reciban sus medicamentos de manera oportuna. En un país donde los procesos burocráticos pueden retrasar la autorización y dispensación de medicamentos por días o incluso semanas, la posibilidad de que un dron entregue un tratamiento en minutos representa un cambio paradigmático. No obstante, la simple implementación de esta tecnología no resolverá de manera automática los problemas estructurales del sistema de salud, pues su efectividad dependerá de la integración con las políticas de acceso y distribución de medicamentos.
Uno de los principales beneficios del uso de drones en el contexto de la esclerosis múltiple es su capacidad para garantizar la continuidad del tratamiento en poblaciones con acceso limitado a servicios de salud. La adherencia terapéutica es un factor determinante en la progresión de la enfermedad, y cualquier solución que reduzca las interrupciones en la medicación tendrá un impacto directo en la calidad de vida de los pacientes. En particular, los drones podrían facilitar la entrega de medicamentos de alto costo y de cadena de frío, que suelen estar disponibles solo en centros urbanos y requieren transporte especializado.
Sin embargo, la introducción de drones también plantea desafíos sociales y éticos. La aceptación de esta tecnología por parte de los pacientes y del personal de salud será crucial para su éxito. La resistencia al cambio, el temor a fallos tecnológicos y la percepción de una «deshumanización» en la atención médica podrían dificultar su implementación. Asimismo, es fundamental garantizar que esta innovación no exacerbe las desigualdades existentes en el acceso a la salud, convirtiéndose en un servicio exclusivo para quienes puedan costearlo en lugar de una solución que beneficie a toda la población vulnerable.
Retos y barreras para la implementaciónA pesar del optimismo que rodea la implementación de drones en la distribución de insumos médicos, su integración en el sistema de salud colombiano enfrenta múltiples desafíos. La regulación del espacio aéreo para estos dispositivos sigue siendo un territorio poco explorado en el país, lo que genera incertidumbre sobre la viabilidad legal y operativa de su despliegue masivo. ¿Estamos preparados para abrir nuestros cielos a una flota de drones transportando medicamentos, o aún prevalecen temores sobre su seguridad y posibles fallos?
Más allá de la regulación, la infraestructura necesaria para el almacenamiento, el mantenimiento y la operación de drones médicos representa un reto significativo. Se requiere una red logística eficiente, con personal capacitado para manejar tanto la tecnología como las emergencias que puedan surgir. ¿Hasta qué punto estamos dispuestos a invertir en esta transformación tecnológica sin descuidar otras áreas prioritarias de la salud pública?
La aceptación social es otro aspecto clave. La confianza en la tecnología no es homogénea, y muchos pacientes podrían ver en los drones un símbolo de despersonalización del sistema de salud, reemplazando el contacto humano por máquinas que entregan medicamentos de forma automática. ¿Acaso la innovación tecnológica debe avanzar a cualquier costo, incluso si conlleva la pérdida de la calidez en la atención médica?
Además, la sostenibilidad económica de esta iniciativa es un factor crítico. La inversión inicial es alta, y su financiamiento requerirá modelos que aseguren su viabilidad a largo plazo sin aumentar la brecha entre pacientes que pueden acceder a estos servicios y aquellos que siguen atrapados en un sistema de salud fragmentado y burocrático. ¿Los drones se convertirán en una herramienta de equidad o, por el contrario, reforzarán las desigualdades existentes?
Por último, la integración con el sistema de salud actual es una condición indispensable para su éxito. De nada servirá la incorporación de drones si su uso no está alineado con políticas claras que faciliten la entrega de medicamentos de manera eficiente. ¿Es posible articular esta innovación con un sistema que históricamente ha demostrado ineficiencia en la distribución de tratamientos esenciales?
ConclusionesLa utilización de drones en la distribución de insumos médicos representa una oportunidad sin precedentes para mejorar la atención a pacientes con esclerosis múltiple en Colombia, particularmente en zonas donde el acceso a medicamentos es limitado. No obstante, su implementación requiere un enfoque integral que considere tanto los beneficios como los desafíos asociados a su adopción. Para que esta tecnología cumpla su potencial, es fundamental que se desarrolle dentro de un marco regulatorio sólido, con estrategias de financiamiento sostenible y con un compromiso real por parte del sector salud. Además, es necesario fomentar la aceptación de los drones a través de programas de sensibilización y educación dirigidos tanto a pacientes como a profesionales de la salud.
Si bien la tecnología tiene el poder de transformar la atención médica, su éxito dependerá de la capacidad del sistema de salud para adoptarla de manera equitativa, garantizando que la innovación no profundice las brechas existentes sino que, por el contrario, contribuya a su reducción. Solo así los drones podrán convertirse en una herramienta clave para garantizar el derecho a la salud de todos los pacientes, sin distinción de su ubicación geográfica o su condición socioeconómica.
FinanciaciónEsta investigación no recibió ninguna subvención específica de agencias de financiación del sector público, comercial o sin fines de lucro.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.