El síndrome hemicorea hemibalismo es una entidad clínica que se origina cuando hay una lesión en el núcleo subtalámico de Louis habitualmente. Las principales causas de este síndrome son por trastornos hiperglucémicos y la enfermedad cerebrovascular. En la casuística descrita se señala que existen otras regiones que pueden estar involucradas y ocasionar estos movimientos anormales, dadas por lesiones subcorticales, especialmente en los ganglios de la base. Sin embargo, al revisar la bibliografía, resulta muy infrecuente que estén involucradas estructuras corticales en la génesis de estos movimientos, lo que permite cuestionarse sobre el papel que tienen las redes o conexiones entre la corteza cerebral y los ganglios de la base en los movimientos involuntarios.
Caso clínicoEl caso corresponde a una mujer de 93 años de edad quien inició con un síndrome hemicorea-hemibalismo por una enfermedad cerebrovascular isquémica aguda. Se documentó que la lesión isquémica estaba en la región insular derecha, tras ello, la paciente fue llevada a una trombólisis intravenosa con activador tisular del plasminógeno humano recombinante y tuvo una resolución de los síntomas. Posteriormente, durante su seguimiento, fue documentada una fibrilación auricular como agente etiológico.
ConclusiónEs el segundo caso reportado en la literatura de un síndrome hemicorea-hemibalismo causado por lesión insular. Resulta de mucho interés porque permite cuestionarse sobre las conexiones córtico-subcorticales relacionadas con la génesis de los trastornos de los movimientos, así como su fisiopatología.
No existen conflictos de interés por parte de los autores.
The hemichorea-hemibalism syndrome is a clinical entity that originates when there is a lesion in the subthalamic nucleus of Louis usually. The main causes of this syndrome are due to hyperglycemic disorders and cerebrovascular disease. In the case studies described, there are other regions that may be involved and cause these abnormal movements, given by subcortical lesions, especially in the basal ganglia. However, when reviewing the literature, it is very uncommon for cortical structures to be involved in the genesis of these movements, which makes it possible to question the role of networks or connections between the cerebral cortex and the basal ganglia in involuntary movements.
Clinical caseThe case corresponds to a 93-year-old woman who debuted with a hemichorea-hemibalism syndrome by an acute ischemic cerebrovascular disease. It was documented that the ischemic lesion was in the right insular region, after that, the patient was taken to an intravenous thrombolysis with Recombinant human tissue-type plasminogen activator and had a resolution of the symptoms. Subsequently, during follow-up, atrial fibrillation was documented as an etiologic agent.
ConclusionIt is the second case reported in the literature of a hemichorea-hemibalism syndrome caused by insular injury. It is of great interest because it allows one to ask about cortico-subcortical connections related to the genesis of movement disorders as well as their pathophysiology.
Los trastornos del movimiento se pueden clasificar en trastornos hipercinéticos y en hipocinéticos. Los trastornos hipercinéticos tienen la particularidad de ser movimientos involuntarios, excesivos y anormales, entre ellos figuran el balismo y la corea. Por otro lado, los trastornos hipocinéticos se manifiestan por la escasez o lentitud del movimiento. Estos trastornos, a su vez, pueden subdividirse etiológicamente en primarios, sin una causa atribuible o, secundarios, debido a múltiples etiologías1.
Las secuelas derivadas de la enfermedad cerebrovascular representan hasta el 22% de todos los trastornos del movimiento secundarios2 y los movimientos anormales se desarrollan como complicaciones residuales del 1 al 4% de todos los pacientes después de los accidentes cerebrovasculares2,3, considerándose una manifestación clínica infrecuente. Los trastornos del movimiento secundarios a enfermedades cerebrovasculares tienen una presentación clínica característica, dado por el inicio súbito de los síntomas, que afectan a un hemicuerpo, pudiendo verse asociado a otros síntomas concomitantes3 e iniciar tempranamente o hasta meses o años posteriores al evento cerebrovascular4.
Al revisar la literatura, se observa una ausencia de ensayos relacionados con trastornos del movimiento por causa cerebrovascular ante la heterogeneidad y la rareza de los mismos. Además, es considerada inusual la descripción de una lesión insular como causal de este espectro sindromático. Por ello, decidimos presentar el caso de una paciente de 93 años de edad, quien presentó un ataque cerebrovascular isquémico agudo con un síndrome hemicorea-hemibalismo por una lesión insular.
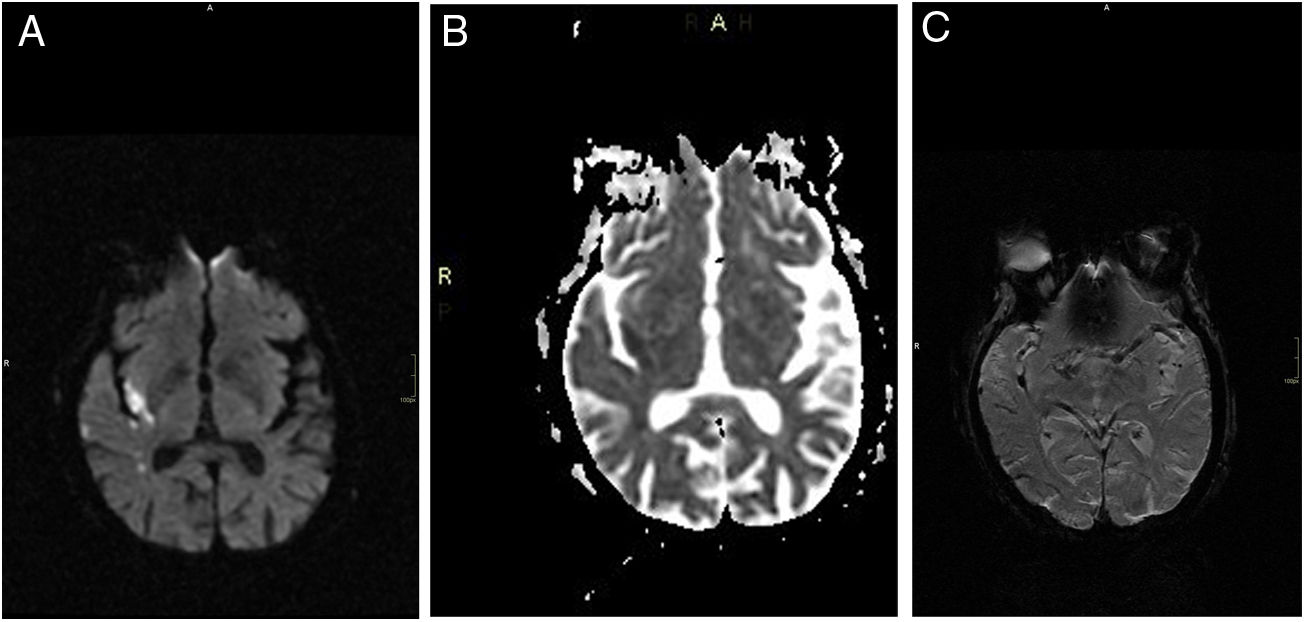
Caso clínicoMujer de 93 años de edad, quien tiene como antecedentes una hipertensión arterial crónica primaria, enfermedad diverticular, enfermedad pulmonar obstructiva crónica, monorrena congénita, desprendimiento de retina en el ojo derecho, cardiopatía hipertrófica y una enfermedad valvular múltiple. Ingresa por presentar un cuadro clínico de 30 min de evolución en el que una familiar la encontró en el suelo con una hemiparesia izquierda, una parálisis facial izquierda y disartria; tras ello, deciden trasladarla al servicio de urgencias. A su ingreso, tras su valoración inicial por neurología, la paciente tiene una resolución espontánea de los síntomas, con puntaje inicial de 0 en la escala NIHSS y la glucometría fue normal. Sin embargo, presentó durante su estancia temprana en urgencias movimientos anormales en el hemicuerpo izquierdo indicativos de un hemibalismo con hemicorea. Dado lo anterior, se decidió realizar una resonancia magnética de cerebro simple, pero durante la realización de la misma la paciente requirió manejo con haloperidol y midazolam para obtener modulación de los movimientos anormales y poder realizar la resonancia. El estudio evidencia un evento isquémico agudo en la ínsula derecha, sin signos de transformación hemorrágica y con trombosis de la arteria cerebral media derecha inmediatamente luego de su bifurcación en M2 (fig. 1).
A pesar de que la paciente tenía un puntaje de 0 en la escala NIHSS, se tuvo en consideración además la posibilidad del empeoramiento clínico dado el trombo en la arteria cerebral media derecha y la presencia de un hemibalismo-hemicorea como déficit discapacitante y se ofreció la oportunidad de recibir una trombólisis con activador tisular del plasminógeno humano recombinante. No fue considerada la posibilidad de un manejo endovascular sobre todo por la localización distal del trombo y el déficit relativamente leve en ese momento. Fue realizada la trombólisis por vía intravenosa y no hubo complicaciones durante la misma. Se trasladó a la paciente a la Unidad de Cuidado Intermedio para una monitorización y un seguimiento clínico.
Durante las primeras 24 h de observación clínica posteriores a la realización de la trombólisis intravenosa, la paciente tuvo mejoría del hemibalismo-hemicorea progresivamente hasta que desaparecieron por completo los movimientos. Se realizó una pesquisa neurovascular en la que no se evidenciaron anormalidades y una angiorresonancia 2días después del ingreso de la paciente, en la que se identificó el infarto subagudo insular derecho, con cambios por leucoencefalopatía supratentorial inespecífica, asimetría en la vascularización de los lóbulos temporales con adecuada colateralización y no se visualizaron lesiones estenóticas significativas en la arteria cerebral media derecha.
En el seguimiento ambulatorio, se documenta una fibrilación auricular, por lo que se decidió iniciar anticoagulación con apixabán.
DiscusiónLa palabra «corea» deriva del latín choreus, que significa danza. La corea es un trastorno del movimiento hipercinético que se caracteriza por movimientos rápidos, rotatorios con patrón irregular de las extremidades, el tronco, el cuello y la cabeza que constantemente cambian entre estas regiones sin un patrón definido. Los movimientos pueden ser unilaterales o bilaterales, aumentan con el estrés o la ansiedad y disminuyen durante el sueño, reposo o durante la realización de algún movimiento voluntario1,2.
El balismo es descrito típicamente como movimientos involuntarios, incontrolables, incesantes y continuos, semejantes a arrojar algún objeto. Es característico que cada movimiento sea diferente, de gran amplitud y se diferencia de la corea o de la atetosis por ser de mayor amplitud que estos. El balismo afecta predominantemente a un hemicuerpo, puede comprometer las extremidades, el tronco, la pelvis y, en algunos casos, la musculatura facial1,2. Tradicionalmente, es reconocido que el hemibalismo se genera por una lesión en el núcleo subtalámico de Louis, pero este trastorno hipercinético se ha descrito posteriormente en otras localizaciones, como una serie de casos radiológica de 22 pacientes con hemibalismo que reportó que el 27% de ellos tenía lesiones en otros sitios de los ganglios basales (p. ej., tálamo, putamen o globo pálido interno), pero no en el núcleo subtalámico, 3de ellos (14%) tenían lesiones temporales, corticales o ambas y 7 (32%) tenían imágenes normales2-7.
Cabe destacar que dentro de la presentación clínica del balismo, es propio encontrar que los movimientos balísticos se vean acompañados de corea y atetosis (movimientos más lentos y poco estructurados), como parte del curso natural de la enfermedad de estos pacientes7. Estos movimientos se ven en la etapa aguda del ataque cerebrovascular y hay casos descritos en los que estos pacientes tienen una mejoría progresiva de los movimientos, en contexto de un síndrome lacunar hemibalismo-hemicorea. Asociada al hemibalismo, puede haber una hemiparesia, afasia u otro déficit dependiendo del compromiso topográfico del sistema nervioso central4,6.
La principal causa del hemibalismo son los trastornos cerebrovasculares, seguido de los trastornos hiperglucémicos. La enfermedad cerebrovascular explica del 50 al 75% de estos casos, pero el hemibalismo solo representa, como síntoma, el 0,5% de las enfermedades cerebrovasculares1,2. Dentro de las causas del hemibalismo de origen cerebrovascular, se incluyen principalmente los infartos lacunares y, en menor medida, las hemorragias, los ataques isquémicos transitorios, los cavernomas, los angiomas venosos, la enfermedad de moya-moya, las malformaciones arteriovenosas, entre otras5.
Ganglios basales e ínsulaEstudios en los que se ha utilizado la tractografía determinística de imágenes ponderadas por difusión de alta resolución angular (HARDI, por sus siglas en inglés), basada en deconvolución esférica restringida y tractografía de filtro de partículas, se han descrito conexiones córtico-subcorticales de la ínsula con varias estructuras, como el tálamo, el putamen, el globo pálido y el caudado8-10.
Es una característica que el putamen participe en los procesos motores (p. ej., en la enfermedad de Parkinson). También se cree que el putamen está involucrado en el aprendizaje instrumental y en el procesamiento somatosensorial8. Existen conexiones funcionales entre el putamen caudal y las áreas motoras corticales primaria y suplementaria, congruentes con su función en la función motora, las conexiones entre el putamen rostral y la corteza prefrontal dorsolateral y la corteza cingulada anterior, asociadas con el control ejecutivo8,9.
El globo pálido está involucrado en una variedad de funciones del habla, algunas de las que pueden estar íntimamente relacionadas con la ínsula. La ínsula anterior izquierda se ha relacionado con la producción del habla y el procesamiento articulatorio, el daño insular izquierdo después de las lesiones isquémicas puede provocar apraxia del habla y disartria. Además, que la ínsula anterior y media izquierda se han asociado con el procesamiento emocional y la función sensorio-motora, respectivamente, es posible que tal integración pueda ser permitida en parte por conexiones pálido-insulares11,12,14.
La hemicorea y el hemibalismo comparten un vínculo fisiopatológico, por lo que el tratamiento de ambas condiciones es similar. El manejo médico depende en gran medida de la etiología, por ejemplo, cuando el causal es una crisis hiperglucémica la meta terapéutica en este grupo de pacientes va orientada a obtener un control glucémico.
La mayoría de los movimientos hipercinéticos después de un ataque cerebrovascular tienen un curso autolimitado y resuelven entre los 6 a 12 meses4. Sin embargo, la corea y el balismo pueden llevar a un aumento en la morbilidad por lesiones y problemas en la coordinación, por ello, pueden necesitar tratamiento a corto plazo1,2. El enfoque farmacológico va orientado hacia una terapia antidopaminérgica, a través del bloqueo de los receptores D2 debido a que la dopamina, al actuar sobre estos receptores, impide su efecto neto de carácter inhibitorio sobre la corteza motora4.
Dentro de los medicamentos, se destacan los neurolépticos de primera generación que tienen acción dopaminérgica, como lo son: haloperidol, pimozida, perfenazina y flufenazina1-3; también neurolépticos de segunda generación como la olanzapina, quetiapina y la clozapina. Otras opciones incluyen el clonazepam, el valproato sódico y el topiramato1,2.
En aquellos pacientes donde no haya una respuesta farmacológica satisfactoria, con disquinesias severas y persistentes, se plantea el uso de estimulación cerebral profunda o la terapia ablativa como segunda opción4. Los sitios usuales para la neuroestimulación son el tálamo a nivel del núcleo ventral-lateral y el globo pálido interno1,2.
ConclusionesLos síntomas que se relacionan a un hemibalismo o una hemicorea, en términos de frecuencia, están vinculados a ataques isquémicos transitorios o accidentes cerebrovasculares. No obstante, en el caso presentado, es inusual la asociación entre movimientos hemibalísticos-hemicoreatetósicos con una lesión insular, que más comúnmente está relacionada con lesiones a nivel del núcleo subtalámico contralateral o en los ganglios de la base (p. ej., putamen, caudado, tálamo o en los globos pálidos)1,2. Adicionalmente, el hemibalismo causado por daño a las estructuras corticales solo se ha descrito en un reporte de caso14. En nuestra experiencia, una lesión unilateral dentro del área insular provocó movimientos hemibalísticos transitorios, que generalmente se originan a partir de los ganglios de la base. Los datos neurofisiológicos obtenidos en estudios con animales sugieren que la inhibición excesiva del núcleo subtalámico por la desinhibición de las neuronas inhibitorias del segmento externo del globo pálido produce hemicorea-hemibalismo12. Además, la estimulación cortical conduce a la excitación de las neuronas subtalámicas, pero en ocasiones se combina con una inhibición11,12,13. La ínsula posterodorsal está especializada en la función auditiva, somestésica y motora, por lo que se puede indicar que la ínsula tiene un papel en la fisiopatología de los movimientos anormales14, como en el caso del hemibalismo-hemicorea10,11,13. Esto podría ser explicado por una reducción de la función inhibitoria de la ínsula por isquemia cerebral hacia las neuronas subtalámicas10,15.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.