El síndrome de piernas inquietas (SPI) es un trastorno sensoriomotor que consiste en la presencia de una necesidad imperiosa por mover las piernas habitualmente asociada con sensaciones desagradables en las piernas, las cuales suelen aparecer por la tarde/noche y en reposo1. Frecuentemente produce alteraciones del sueño y afecta la calidad de vida en un grado similar al de otras enfermedades crónicas2. El mecanismo fisiopatológico no es del todo bien comprendido, sin embargo, la respuesta a los agentes dopaminérgicos y a la suplementación con hierro han sido los principales impulsores de las teorías sobre los mecanismos etiopatogénicos subyacentes3. Además de los agonistas dopaminérgicos y la administración de hierro, dentro de las opciones de tratamiento farmacológico se encuentran los α2δ ligandos y algunos opioides4. Existen modalidades de tratamiento no farmacológico como la terapia física, la estimulación magnética, eléctrica y vibratoria, así como los dispositivos de compresión5. Estas opciones pueden utilizarse de forma complementaria cuando no se ha obtenido la respuesta deseada al tratamiento con fármacos.
Presentamos 2 casos de pacientes con SPI que presentaron respuesta parcial al tratamiento farmacológico. Caso 1: Varón de 70 años con SPI de 7 años de evolución. Asimismo, en el último año se le había diagnosticado enfermedad renal crónica, trastorno de ansiedad generalizada, síndrome de apnea obstructiva del sueño, hipertensión arterial y obesidad. Durante su atención en la clínica de sueño se constató la enfermedad renal crónica (tasa de filtración glomerular 30,77ml/min), sin la presencia de manifestaciones clínicas de neuropatía y anemia (Hb 14,7g/dl) con valores de ferritina adecuados (238μg/ml). Se encontraba en tratamiento con captopril, terapia de presión positiva para vías aéreas (CPAP) y escitalopram. Para el SPI recibía pramipexol 0,25mg/noche, sin embargo, persistía con síntomas significativos y notables problemas en su sueño. Caso 2: Mujer de 55 años con SPI de 4 años de evolución e historia de osteoartritis y fibromialgia diagnosticadas a los 52 años, y para las cuales recibía duloxetina. Se le prescribió pramipexol 0,125mg/noche, pero percibió poca mejoría y presentó alucinaciones visuales por lo que interrumpió el fármaco; asimismo se obtuvieron niveles bajos de ferritina (65μg/ml). Por lo anterior, se indicó pregabalina 450mg/día y fumarato ferroso 700mg/día. La ferritina sérica aumentó a 112μg/ml y mejoró ligeramente, pero persistieron síntomas que prolongaban el inicio de sueño. A ambos pacientes se les propuso utilizar un dispositivo de presión plantar (Restiffic®) como medida complementaria al tratamiento farmacológico, instruyéndoseles para usar el dispositivo por la noche, al iniciar con las molestias. Así también, se les indicó no realizar modificaciones en los tratamientos que recibían para el SPI y otras condiciones médicas. Se evaluaron los síntomas de SPI al inicio y semanalmente por 4 semanas con la escala de gravedad de SPI (EGSPI), así como un registro de eventos.
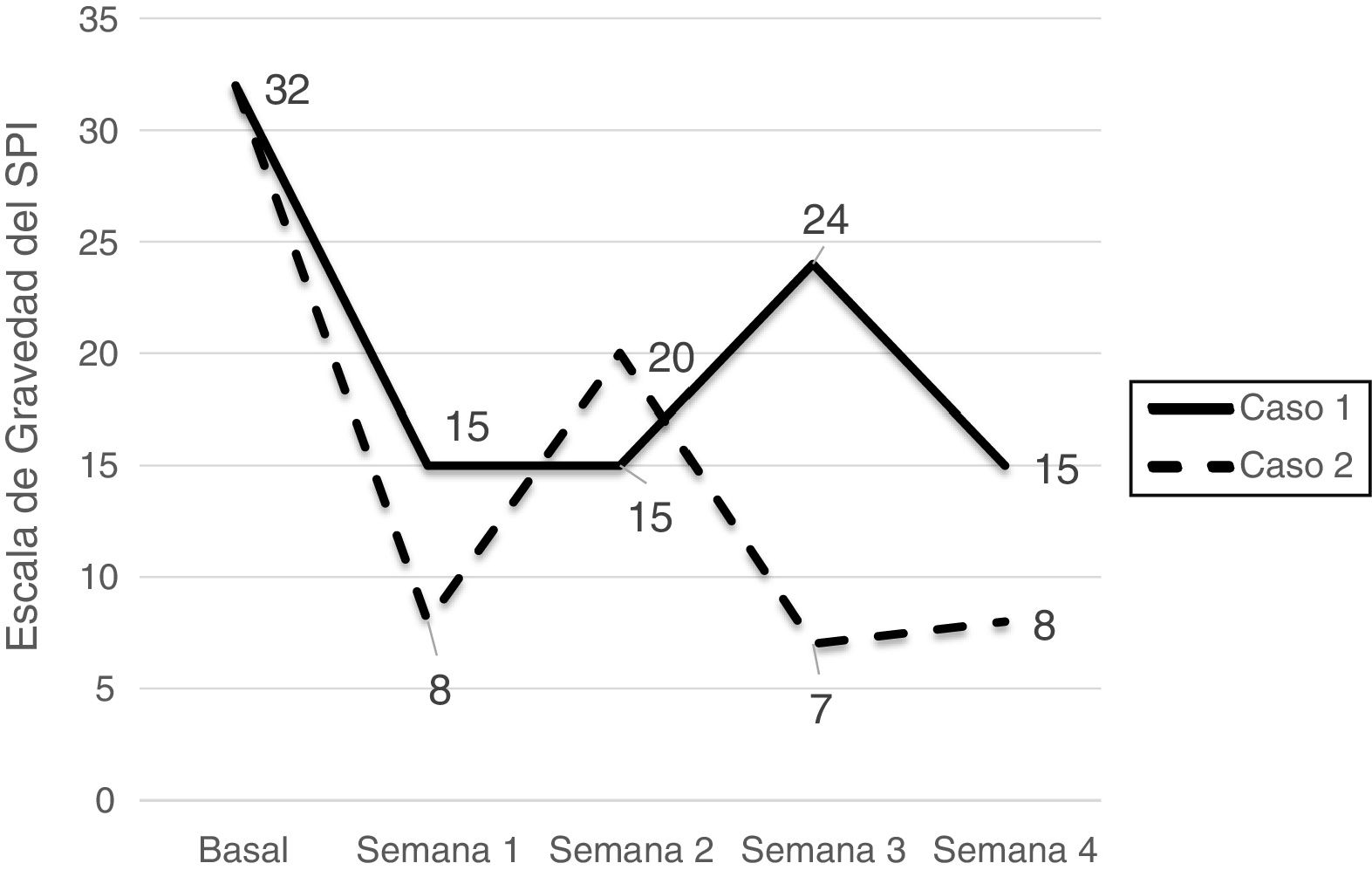
La gravedad de los síntomas se redujo notablemente en ambos pacientes, en el primero la puntuación disminuyó de 32 a 15 y en la segunda de 32 a 8, es decir, pasaron de un padecimiento muy grave a una condición moderada y leve, respectivamente. Durante el tiempo de seguimiento, ambos pacientes reportaron haber realizado omisiones en la colocación del dispositivo, presentando exacerbación de los síntomas con la interrupción temporal (fig. 1); como eventos adversos describieron irritación local y edema transitorios.
Si bien existen fármacos eficaces para el tratamiento del SPI, algunos de ellos pueden producir efectos adversos significativos (por ejemplo, potenciación con agonistas dopaminérgicos, especialmente con levodopa), o bien la mejoría puede ser pobre o subóptima. Aunque los niveles séricos de ferritina <75μg/ml pueden en ocasiones asociarse con una menor respuesta terapéutica, solamente en un caso se documentó una concentración sérica baja y el tratamiento con hierro oral no modificó sustancialmente la respuesta. En estos casos, cobran mayor relevancia las modalidades de tratamiento no farmacológico. Los 2 pacientes que describimos así lo sugieren, pues habían tenido una respuesta pobre al tratamiento con fármacos, y en ambos casos se presentó una mejoría adicional y rápida al comenzar el uso del dispositivo de presión plantar. Si bien es cierto que esta disminución marcada de los síntomas tras la primera semana de uso puede obedecer a un efecto placebo, cabe destacar que durante las siguientes semanas de uso se observó una disminución relativamente sostenida de los síntomas. Además, la mejoría que se registró en los 2 pacientes es consistente con las observaciones de Kuhn et al.6 quienes reportaron una disminución de 15,5 puntos en la EGSPI tras 5 a 8 semanas de uso del dispositivo.
En la práctica clínica es común encontrar que los pacientes recurren a la estimulación sensorial de las piernas obteniendo diferentes grados de alivio. La aplicación de masajes, el uso de dispositivos de compresión7, presión6 y vibratorios han mostrado resultados favorables. El mecanismo por el cual producen mejoría no es conocido. Se ha planteado que en el caso de la compresión podría obedecer a una mejora de la perfusión local, reduciendo la hipoxia e isquemia tisulares particularmente en los nervios periféricos7. En cambio, los dispositivos de presión y vibratorios se piensa que podrían actuar a través de contraestimulación6. Los creadores del dispositivo de presión plantar especulan que la presión continua ejercida sobre los músculos flexor y abductor del primer ortejo durante la noche, induciría respuestas corticales motoras de relajación en lugar de contracción muscular. Si bien no muestran evidencia de esto, investigaciones recientes sobre la fisiopatología del SPI sugieren la presencia de anormalidades en el procesamiento sensorial y motor en la médula espinal. En este sentido, es de destacar que se ha reportado que la aplicación de estímulos sensoriales táctiles en las piernas produce disminución del malestar en estas en pacientes con SPI8.
Aunque los resultados favorables observados en nuestros casos son alentadores, será necesario evaluar la eficacia de este dispositivo de presión plantar continua mediante ensayos clínicos, aleatorizados y controlados con una maniobra simulada («sham») para determinar su lugar como opción terapéutica complementaria cuando no se ha obtenido la respuesta esperada al tratamiento farmacológico del SPI o cuando los riesgos de iniciar un fármaco son mayores.