Las neuralgias de ramos terminales se caracterizan por la presencia de dolor circunscrito al territorio de un ramo terminal nervioso, y se acompañan de signos de disfunción del nervio como alodinia, hiperalgesia o hipoestesia1,2. La II Edición de la Clasificación Internacional de Cefaleas (CIC-2) añadió como criterio el cese del dolor tras el bloqueo anestésico selectivo3. El nervio supratroclear es una rama terminal del nervio frontal, siendo la rama terminal más larga de la división oftálmica del nervio trigémino. Recoge la sensibilidad cutánea del párpado superior y su conjuntiva y de la piel de la región inferomedial de la frente4.
Entre los datos más sugestivos de la vasculitis se encuentran las neuropatías, siendo la mononeuritis múltiple la que más orienta al diagnóstico de vasculitis5,6. La afectación de nervios craneales se describe en un 0,7% de vasculitis, afectándose generalmente los nervios trigémino y facial6. Hasta la fecha no se ha descrito ninguna neuralgia de ramo terminal como manifestación de vasculitis sistémica. Presentamos un caso de neuralgia de ramo terminal del nervio trigémino secundaria a una vasculitis sistémica, en concreto una neuralgia supratroclear, que además fue la primera manifestación de la vasculitis.
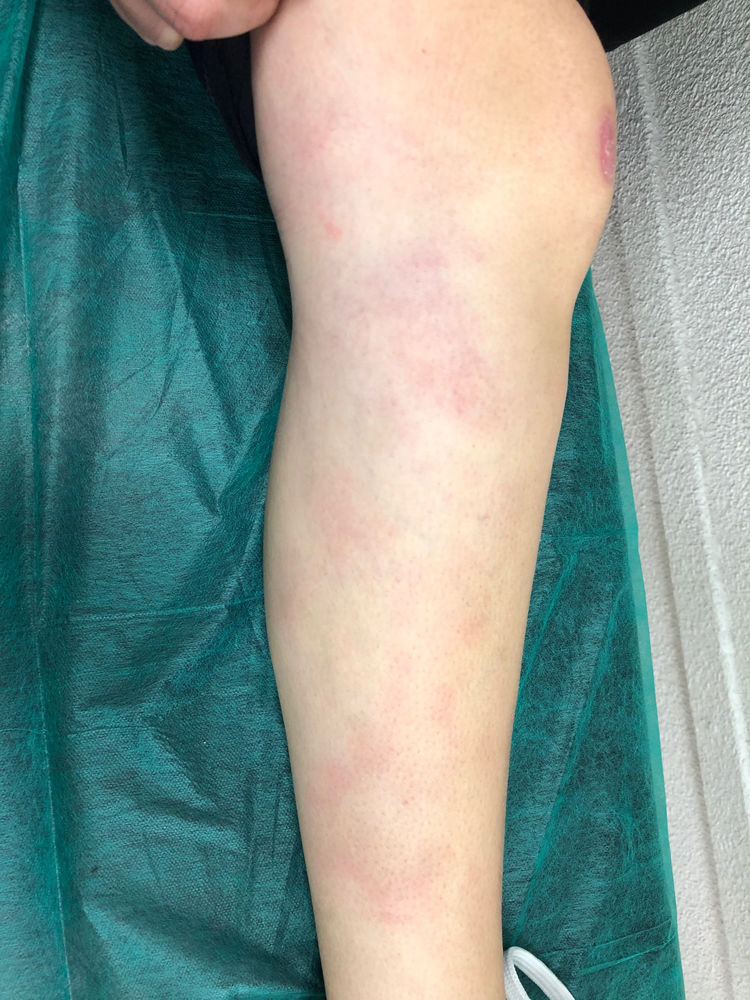
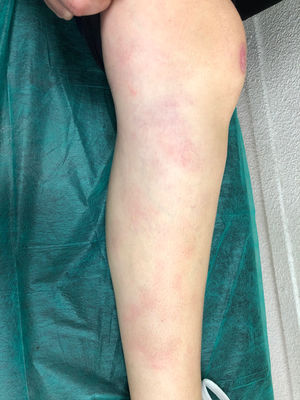
Se trata de una mujer de 41 años que con 18, tras su primer embarazo, comienza con episodios de cefalea frontal. El inicio de los síntomas coincidió con un cuadro de fiebre de 38°C, odinofagia, aftas orales, malestar general, artromialgias, tumefacción de ambos tobillos y nódulos eritematosos indurados no dolorosos en ambas piernas (figura 1). Se realizó biopsia de uno de los nódulos, cuya histología mostró una paniculitis lobulillar con vasculitis, siendo el resto de exploraciones complementarias y el estudio etiológico de la vasculitis negativo.
Desde entonces, los episodios de síntomas sistémicos ocurren con frecuencia bienal, sin embargo, la cefalea se repetía de manera periódica quincenalmente, durando 5-6 días, sin coincidir ni acentuarse en los episodios de sintomatología sistémica. La paciente describía un dolor continuo, opresivo y punzante, circunscrito al territorio supraciliar medial derecho, con intensidad 6/10 en la escala verbal analógica (0: ausencia de dolor/10: peor dolor imaginable). No asociaba síntomas trigémino autonómicos, náuseas ni vómitos, y sí ocasionalmente fotofobia y fonofobia en los momentos de mayor dolor. Negaba síntomas de aura, relación del dolor con cambios posturales o patrón horario específico. Describía mayor frecuencia de dolor perimenstrual. Como tratamiento sintomático, empleaba antiinflamatorios no esteroideos o eletriptán con respuesta insatisfactoria, no habiendo recibido nunca tratamiento preventivo.
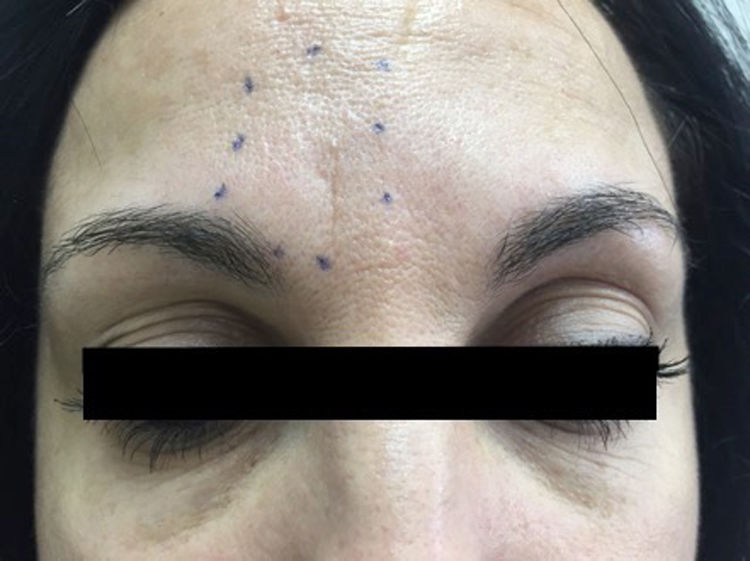
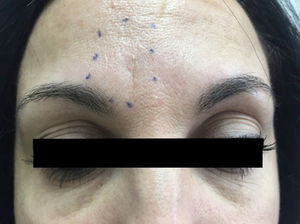
Veintitrés años después del inicio del cuadro es remitida a la unidad de cefaleas por sospecha de migraña. En la exploración se observaba dolor a la palpación en la emergencia del nervio supratroclear derecho e hipoestesia circunscrita a la región supraciliar medial (figura 2). El estudio de neuroimagen con TC facial no mostró anomalías a nivel local. Ante la sospecha de neuralgia del nervio supratroclear, se realizó bloqueo anestésico con lidocaína al 1%, 0,5cc, con desaparición completa del dolor durante 6 meses, repitiéndose tras ello de manera periódica y durando el efecto del bloqueo entre 3 y 6 meses. El seguimiento en la unidad de cefaleas dura 2 años.
Hasta la fecha se han publicado 17 casos de neuralgia supratroclear1,7, siendo un 70,6% de las pacientes mujeres, con una edad media de 44 años (rango: 15-70 años). La cualidad del dolor más frecuentemente descrita es opresiva (53%), quemante (27%) o eléctrica (6,6%). La frecuencia de episodios oscila desde uno a la semana hasta 10-15 al día. El tiempo medio hasta el diagnóstico en los casos publicados es de 6,8 años7.
Se han descrito casos con causa subyacente en prácticamente todas las neuralgias de ramo terminal. Hasta la fecha se han comunicado 24 casos de neuralgia supraorbitaria secundaria1,7, 37 casos de neuralgia infraorbitaria8–10, 3 de neuralgia lacrimal, 7 de neuralgia infratroclear, un caso de neuralgia del nervio nasal externo y 2 de nervio nasal7. El ramo terminal con el que más descripciones de causa secundaria hay es el mentoniano11.
También se han descrito 5 casos de neuralgia supratroclear secundaria: uno tras traumatismo, 2 tras cirugía oftalmológica, un caso por inflamación troclear y otro asociado a varicela3. Igual que en otras neuralgias de ramo terminal, se debe excluir una causa secundaria mediante neuroimagen y estudio analítico con marcadores de inmunidad12.
Ninguno de los casos de neuralgia de ramo terminal craneal ha sido debido a una vasculitis, constituyendo el presente el primero descrito. El presumible mecanismo causal de la neuropatía probablemente sea la inflamación de los vasa nervorum5,6, con compresión e isquemia. En nuestro caso, el tratamiento con bloqueo anestésico también produjo mejoría clínica duradera. Por ello, recomendamos considerar dicha opción terapéutica y tener presente la posibilidad de una vasculitis como causa potencial de una neuralgia o neuropatía de ramo terminal, fundamentalmente en pacientes con clínica sistémica acompañante.