El síndrome del seno cavernoso (SSC) queda definido por la afectación de 2o más de los iii, iv, v o vi nervios craneales, secundario a una lesión ocupante de espacio en el seno cavernoso o a un proceso inflamatorio1. La presentación clínica habitual consiste en dolor periorbitario, ptosis, cefalea, diplopía, oftalmoplejía y alteraciones visuales2-4. Sus causas más habituales son tumores (adenocarcinoma nasofaríngeo, meningioma, linfoma y metástasis), enfermedad vascular (aneurismas, fístulas y trombosis) y enfermedad inflamatoria (síndrome de Tolosa-Hunt, enfermedad por IgG4, sarcoidosis, vasculitis). Aunque menos frecuente, en poblaciones de riesgo destacan las enfermedades infecciosas (tuberculosis, tromboflebitis por Haemophilus influenzae, neurosífilis o mucormicosis en diabéticos). De un modo excepcional, el SSC puede asociarse a aspergilosis invasiva, como el caso que se presenta.
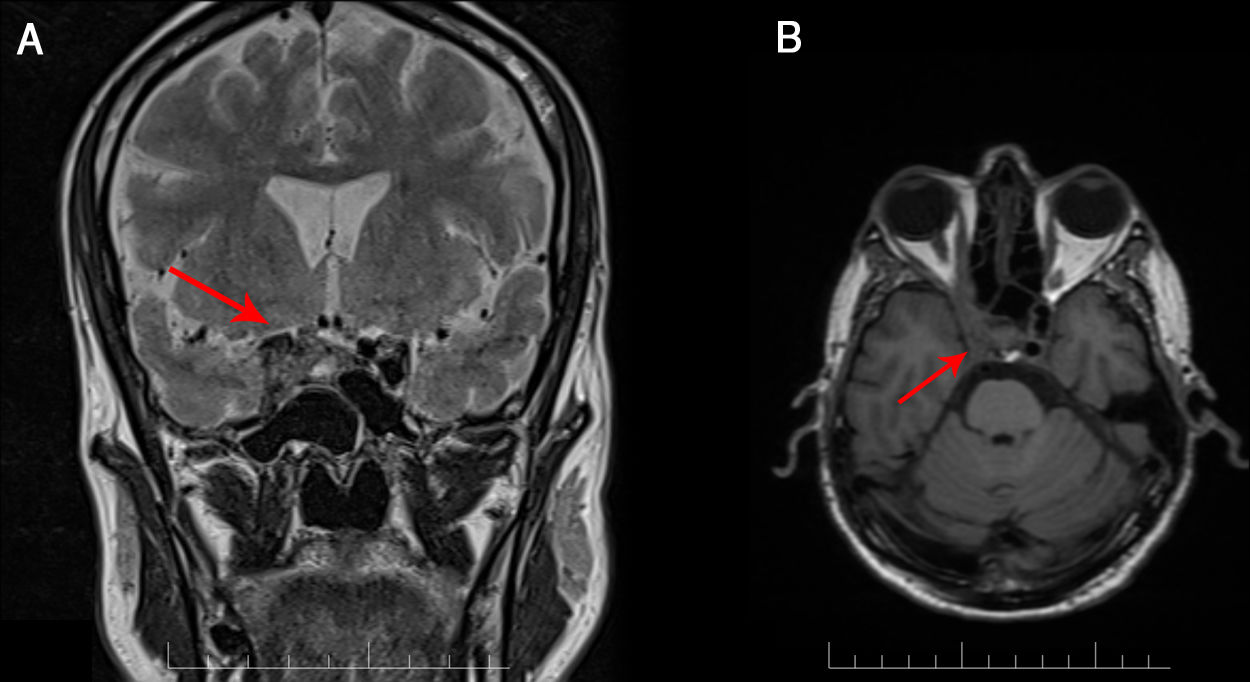
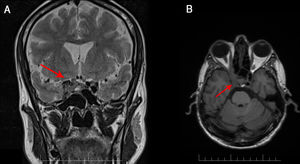
Varón de 49 años, con antecedentes de enfermedad pulmonar obstructiva crónica y VIH estadio C3 (140 cél./mm3 CD4), de diagnóstico tardío 3 meses antes del ingreso. Seguía tratamiento regular con bictegravir, emtricitabina y tenofovir alafenamida. Refería cefalea frontoparietal derecha de 6 meses de evolución, habiendo visitado el servicio de urgencias en varias ocasiones, realizándose tomografía computarizada (TC), craneal sin alteraciones. Progresivamente, asoció diplopía y fotofobia. La exploración neurológica objetivó ptosis derecha fluctuante, pupila derecha midriática hiporreactiva y diplopía en todas las direcciones de la mirada con limitación de la infralevoversión, levo y supraversión del ojo derecho. No se observaron signos meníngeos ni fiebre. La resonancia magnética (RM) cerebral reveló una masa en el seno cavernoso derecho con realce de contraste, extensión al ápex orbitario y afectación de la pared de la arteria carótida interna derecha (fig. 1). La bioquímica y el hemograma de rutina fueron anodinos. El análisis del líquido cefalorraquídeo (LCR) mostró 0 hematíes, 3 células nucleadas, lactato 8,8, proteínas 0,37g/l, glucosa 0,47g/l, sin elevación del ADA. La TC toraco-abdomino-pélvica no mostró hallazgos patológicos. Las serologías de toxoplasma, lúes, Borrelia y PCR de citomegalovirus fueron negativas. La tinción de Gram y el cultivo de bacterias y micobacterias en el LCR también. El antígeno galactomanano (1-3)-β-D-glucano y la PCR de Aspergillus resultaron negativos en suero y LCR. No se detectaron Pnemocystis jirovecci, Cryptococcus neoformans ni Histoplasma capsulatum en suero ni LCR mediante PCR. Se realizó biopsia de la lesión mediante abordaje endonasal transesfenoidal endoscópico. La tinción de Gram, los cultivos y la PCR de las muestras fueron negativos para hongos y bacterias. El análisis histológico demostró una lesión inflamatoria con abundantes histiocitos, neutrófilos y colonias de hongos indicativas de Aspergillus spp. Se repitió la determinación de PCR mediante muestra guiada por anatomía patológica, siendo finalmente positiva para Aspergillus spp. Se inició tratamiento antifúngico por vía intravenosa durante 2 semanas con voriconazol 6mg/kg cada 12h el primer día seguido de 4mg/kg cada 12h y anfotericina B liposomal 4mg/kg cada 24h. Se cambió anfotericina por caspofungina por vía intravenosa 50mg/kg por deterioro de la función renal e hiponatremia. Se suspendió a los 10 días el voriconazol por toxicidad hepática, secuenciando al alta a posaconazol 300mg diarios por vía oral. No se modificó la terapia antirretroviral. En la revisión a los 5 meses se objetivó buena evolución clínica, encontrándose asintomático. Desde el punto de vista radiológico, se mantuvo estable, sin cambios en la resonancia de control.
El estudio de la enfermedad del seno cavernoso en pacientes con VIH se limita a series de casos cortas y casos aislados. En este subgrupo, la enfermedad infecciosa que más frecuentemente afecta al seno cavernoso es la tuberculosis, seguida de la neurosífilis, con casos anecdóticos de criptococosis y aspergilosis1. Además, es importante descartar enfermedad oncológica, como los linfomas asociados al VIH5,6.
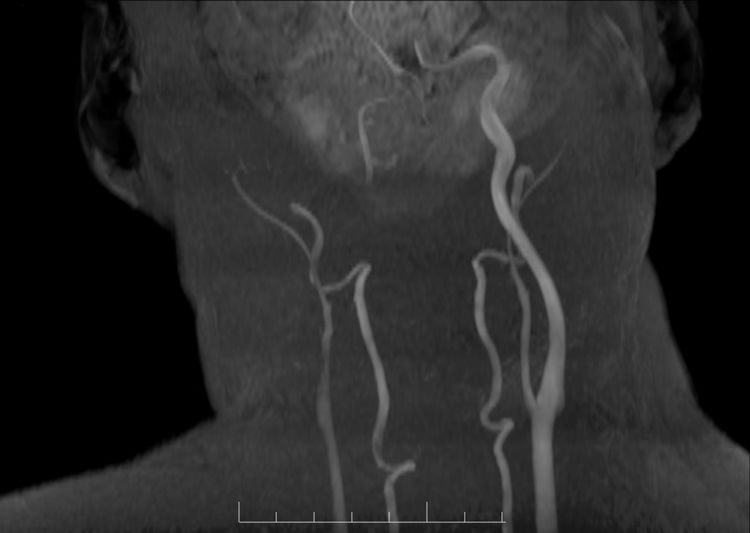
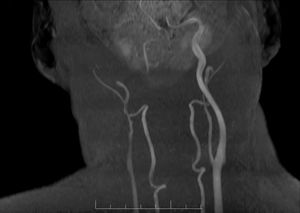
En humanos, Aspergillus fumigatus es la especie más frecuente causante de aspergilosis. Aunque fundamentalmente afecta a pacientes inmunocomprometidos, la incidencia en pacientes con VIH es baja y suele limitarse a aquellos con un recuento de linfocitos CD4 menor de 100 cél./mm3. En el 80% de casos de aspergilosis invasiva en paciente con VIH la localización es pulmonar y muy raramente se ha descrito la afectación del seno cavernoso7-9. Para su diagnóstico, la RM cerebral supone la herramienta mayor utilidad, aunque no siempre permite llegar a un diagnóstico definitivo1,10. El patrón habitual en el seno cavernoso son lesiones heterogéneas hipointensas en secuencias T1 y T2, así como tendencia a la invasión de vasos cercanos como nuestro caso que existía afectación de la arteria carótida interna (fig. 2)11-13. Las pruebas de laboratorio no suelen ser concluyentes14. La detección de galactomanano sérico (1-3)-β-D-glucano y PCR para Aspergillus son herramientas útiles, aunque en las aspergilosis invasivas de senos la sensibilidad puede verse afectada9. En nuestro caso, la primera PCR sobre la biopsia fue negativa, por ello obtener una muestra para el análisis histológico fue fundamental para el manejo y el diagnóstico definitivo. No obstante, su obtención se ve limitada por la situación clínica del paciente y la comprometida situación anatómica.
En definitiva, la aspergilosis invasiva del seno cavernoso es una entidad rara y de difícil diagnóstico que debemos tener presente en pacientes inmunocomprometidos. Las pruebas de imagen y de laboratorio a menudo resultan inconclusas, por lo que, si es posible, debemos perseguir biopsiar la lesión. El manejo de estos pacientes requiere un abordaje multidisciplinar que involucre a neurólogos, internistas, neurocirujanos, radiólogos y patólogos.