El síndrome de Parsonage-Turner (SPT) o neuritis braquial aguda es una causa infrecuente de afectación neuromuscular del hombro, caracterizada por dolor intenso de comienzo brusco, que posteriormente se acompaña de debilidad y atrofia muscular1-3. Su etiología es muy heterogénea; se cree que la respuesta mediada por mecanismos autoinmunes contra el plexo braquial es fundamental en su etiopatogenia4. Si bien se han descrito infecciones víricas que preceden a la aparición de la neuritis braquial, actualmente no se han publicado en la literatura científica casos de SPT asociados a infección previa por SARS-CoV-2 (en inglés, severe acute respiratory syndrome coronavirus 2) que esté en nuestro conocimiento.
Describimos el caso de un varón de 38 años que desarrolló SPT después de una neumonía grave bilateral por SARS-CoV-2 que requirió ingreso en la Unidad de Cuidados Intensivos, recibiendo tratamiento con hidroxicloroquina, lopinavir/ritonavir, interferón-beta, corticoides y ventilación mecánica invasiva. Necesitó sedación profunda varios días, así como tandas de decúbito prono en 2ocasiones. Como complicación que se debe destacar, presentó shock séptico secundario a pancolitis isquémica por SARS-CoV-2, confirmado por anatomía patológica, requiriendo cirugía e ileostomía de descarga.
Durante su visita al Servicio de Rehabilitación, al cual fue derivado para su recuperación funcional, refería dolor continuo, progresivo, acompañado de sensación de quemazón y hormigueo, de 5 días de evolución en ambos hombros, interfería con el descanso nocturno cediendo parcialmente con analgesia convencional. Posteriormente, presentó debilidad muscular progresiva en ambos hombros, limitando la realización de actividades de la vida diaria.
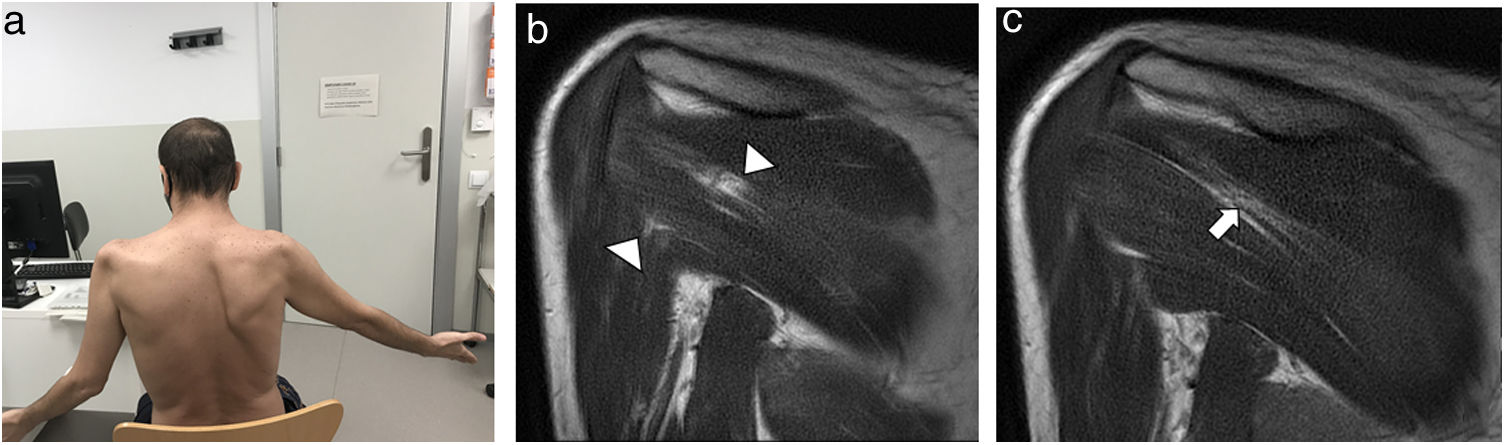
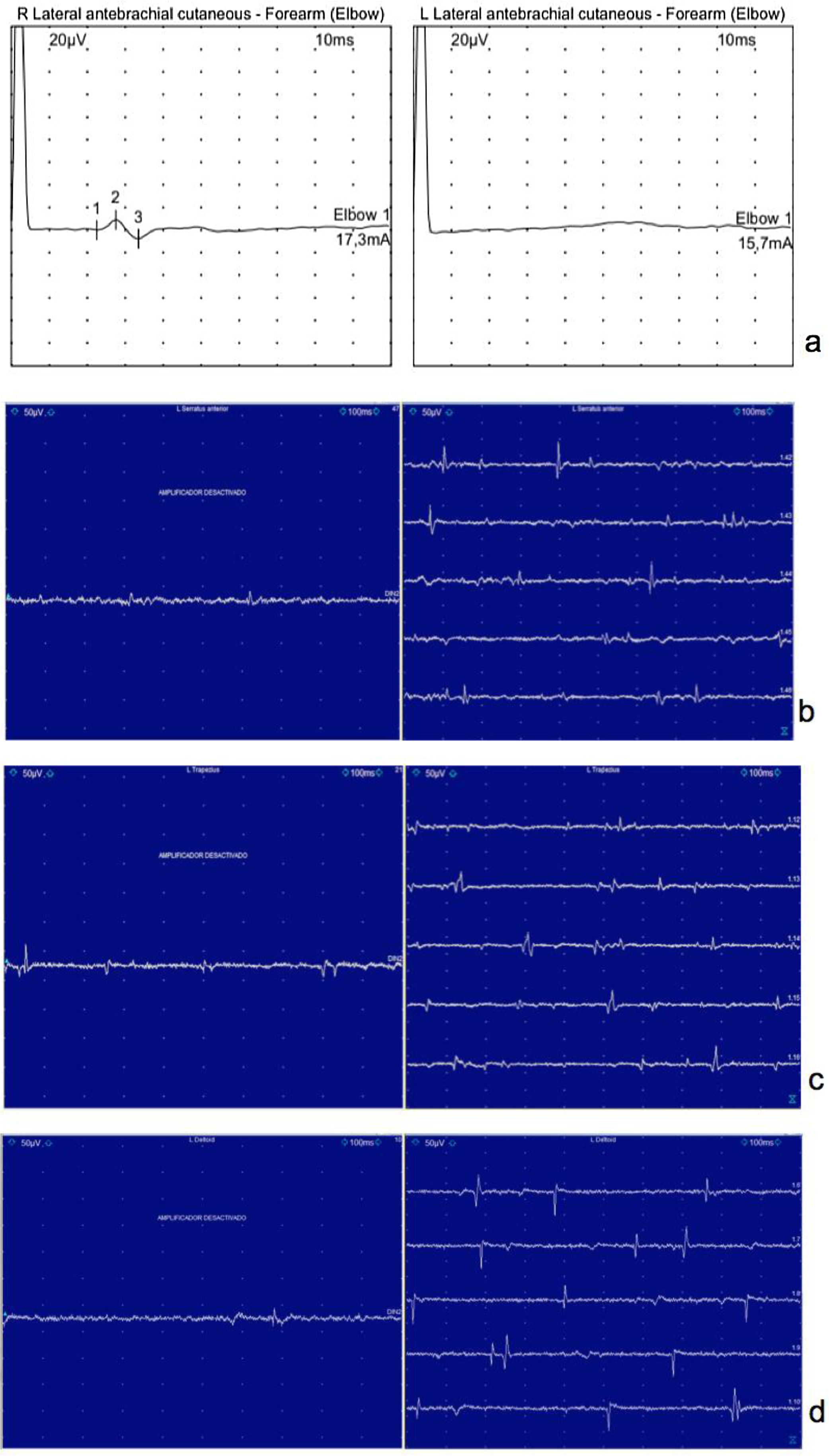
En la exploración se evidenció atrofia bilateral de la musculatura en deltoides, supraespinoso e infraespinoso, una escápula alada derecha, así como hipoestesia en la región deltoidea (fig. 1a). El estudio electrofisiológico evidenció una plexopatía braquial izquierda, afectación predominante del segmento proximal al tronco superior y distal a la raíz C5 y ausencia de la respuesta sensitiva a nivel del nervio cutáneo antebraquial lateral, con signos de pérdida axonal motora aguda en los músculos trapecio, deltoides y serrato anterior (fig. 2). Una resonancia magnética (RM) mostró edema muscular en vientres musculares del músculo infraespinoso de ambos hombros y tendinosis de ambos supraespinosos (fig. 1b y c).
Ante estos hallazgos, el paciente fue diagnosticado de SPT. Recibió tratamiento con antiinflamatorios no esteroideos en combinación con opioides de acción prolongada y prednisona. Inició tratamiento rehabilitador dirigido a mejorar el balance muscular y el control del dolor.
El SPT es una entidad cuya etiología exacta se desconoce1, afecta más a varones1-3, puede estar asociado a infecciones víricas, mecanismos autoinmunes, inmunización, microtraumatismos o intervenciones quirúrgicas2. Se ha descrito que un 25% de los pacientes pueden presentar los síntomas precedidos por una infección viral sistémica5,6 y en casi un tercio de los pacientes estos se presentan en forma bilateral y simétrica.
Fisiopatológicamente, se destaca cómo los linfocitos sensibilizados tienen una especial afinidad hacia los nervios del plexo braquial, produciendo edema perineural similar al que aparece en la urticaria4. Nuestra principal hipótesis es que la infección por SARS-CoV-2 podría desencadenar una reacción inmunomediada a nivel del plexo braquial. La etiología traumática como causa del cuadro se podría descartar razonablemente, ya que el paciente estuvo solo en 2ocasiones en decúbito prono sin presentar dolor ni limitación de la movilidad de los hombros durante su ingreso. En la literatura se ha descrito ampliamente la aparición de síntomas y enfermedades neurológicas en pacientes con infección por SARS-CoV-2 durante la pandemia de COVID-19, entre estos destacan la enfermedad cerebrovascular isquémica7,8, polineuropatías e incluso encefalomielitis necrosante atribuida a un efecto neuroinvasivo de un paciente con SARS-CoV-27,8.
La sospecha diagnóstica de SPT se establece a través de la clínica referida por el paciente, apoyada por el estudio electrofisiológico que, además de permitir una mejor identificación de la patología, ayuda a descartar otras posibles causas del cuadro y determinar la severidad de este9-11. La RM ha demostrado ser útil en el diagnóstico, siendo característico el patrón de edema neurogénico muscular seguido de atrofia en músculos supraespinoso, infraespinoso y deltoides, así como infiltración grasa1,12. Todos estos hallazgos se han podido identificar en nuestro caso clínico.
No hay tratamiento específico actualmente para este síndrome, los antiinflamatorios no esteroides no suelen ser suficientes en la fase aguda, siendo necesaria la utilización de opioides. Algunos estudios utilizan la gabapentina como neuromodulador13. La rehabilitación es fundamental para mejorar la movilidad articular y la fuerza, y ayudar en el control del dolor. El pronóstico es variable teniendo en cuenta la intensidad del dolor, la extensión de la afectación plexular y si la enfermedad es bilateral, siendo todos ellos predictores de recuperación14.
FinanciaciónLos autores declaran no haber recibido financiación para la realización de este trabajo.
Conflicto de interesesNinguno.
Agradecimiento especial al Dr. Alejandro Congo, radiólogo de la Unidad de Radiología Musculoesquelética por facilitarnos las imágenes.